Тотальная гастрэктомия при раке желудка осложнения через 5 лет стоматит

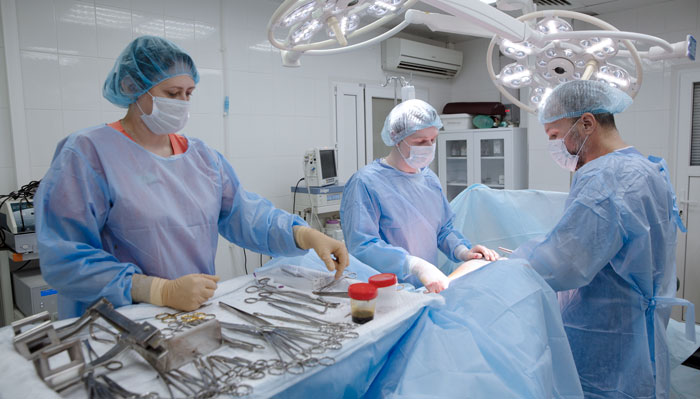
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.
Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ – зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.
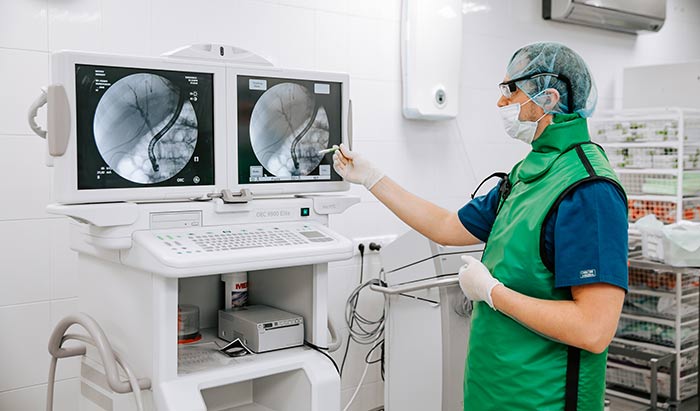
Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Способ доступа к больному органу и методику операции определяет хирург-онколог, его выбор отражает практический хирургический опыт и персональные навыки, не сомневайтесь, профессиональная квалификация специалистов нашей клиники всегда на уровне «высший класс».
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Послеоперационное восстановление очень индивидуально, на нем сказывается возраст и пол пациента, существующие у него хронические болезни и степень нарушений, обусловленных карциномой, вовлечение других органов брюшной полости и «живой» вес больного. На длительности восстановления отражается даже время года, так лето не самое благоприятное время для хирургических манипуляций.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Несостоятельность швов в месте соединения пищевода с кишкой — в анастомозе — возникает не оттого, что хирург «что-то не то сделал», а обусловлена недостаточностью внутренних резервов организма, нарушениями гомеостаза, слабостью иммунной защиты и неполноценностью питания — нутритивным статусом до лечения. Частота этого осложнения колеблется от 2% до 10%.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы. Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов.
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Список литературы
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва 2005.
- Стилиди И.С., Неред С.Н./Современные представления об основных принципах хирургического лечения местно-распространенного рака желудка // Практическая онкология; 2009; Т.10, № 1.
- Янкин A.B./Современная хирургия рака желудка //Практическая онкология;2009; Т. 10, № 1.
- Curcio G., Mocciaro F., Tarantino I. et al./Self-Expandable Metal Stent for Closure of a Large Leak after Total Gastrectomy //Case Rep. Gastroenterol.;2010; № 4.
- Etoh T., Inomata M., Shiraishi N., Kitano S./Revisional Surgery After Gastrectomy for Gastric Cancer //Surg. Laparosc. Endose. Percutan. Tech.;2010.;v. 20, № 5.
- Isgiider A.S., Nazli O., Tansug T., et al/ Total gastrectomy for gastric carcinoma// Hepatogastroenter.; 2005; v. 52.
- Zhang C.H., Zhan W.H., He Y.L. et al. /Spleen preservation in radical surgery for gastric cardia cancer //Ann. Surg. Oncol.; 2007; v. 14.
Источник
Рак желудка (РЖ) является одним из самых распространенных онкологических заболеваний. Как и большинство других злокачественных опухолей, он подразделяется на несколько подтипов. Одним из них является тотальный рак желудка, при котором поражаются все отделы органа. Данная форма считается достаточно редкой и выявляется всего у 3% пациентов с РЖ.
Особенности тотального рака желудка
Несмотря на относительно небольшую распространенность, заболевание остается достаточно актуальной проблемой для современной онкологии. Это объясняется тем, что в подавляющем большинстве случаев тотальный рак желудка имеет неблагоприятный прогноз. Кроме того, тотальное поражение органа приводит к уменьшению его объема, сужению просвета, уплотнению стенок и, как результат, полной утрате функций.
При тотальном раке желудка опухолевый процесс может распространяться и на соседние структуры, например, пищевод и привратник. Эта особенность усложняет лечение и ухудшает дальнейший прогноз для жизни пациента.
Причины возникновения и профилактика
Факторы риска, при которых увеличивается вероятность развития тотального рака желудка, являются общими и для других злокачественных новообразований данной локализации. Среди них отмечаются:
- наследственная предрасположенность;
- погрешности в питании (употребление большого количества соли, нитратов, а также копченых и маринованных продуктов);
- вредные привычки, в частности курение. У курильщиков вероятность развития рака желудка увеличивается вдвое, по сравнению с людьми, которые не курят;
- инфицирование бактерией Хеликобактер пилори;
- сопутствующие заболевания желудка — язвенная болезнь, полипы, гипертрофическая гастропатия и др;
- работа во вредных условиях;
- хирургические вмешательства на желудке;
- иммунодефицитные состояния и др.
Если знать причины, которые могут приводить к развитию рака желудка, то можно разработать эффективную программу профилактики. Среди самых простых рекомендаций, которые может соблюдать любой человек, можно отметить соблюдение принципов здорового образа жизни, своевременное выявление и лечение заболеваний ЖКТ, правильное сбалансированное питание. Более точный план профилактики составляется индивидуально, с учетом анамнеза и особенностей здоровья конкретного пациента.
Как проявляется тотальный рак желудка
Современные клинические классификации не выделяют характерных симптомов, которые свойственны именно для тотального рака желудка. Стадия опухолевого процесса, объем поражения, гистологический тип и другие особенности выявляются в ходе комплексного обследования. Поставить точный диагноз исходя из степени выраженности и набора клинических проявлений невозможно. Однако при этом специалист может назначить необходимые исследования, которые помогут установить точную причину данных симптомов.
Клинические проявления, которые могут говорить о развитии рака желудка:
- неприятные ощущения и боль в области желудка;
- нарушение глотания (дисфагия);
- рвота непереваренной пищей;
- постоянная сильная изжога;
- увеличение живота в объеме за счет скопления жидкости;
- снижение массы тела;
- быстрая утомляемость, снижение работоспособности.
Дополнительно в клинической картине могут отмечаться симптомы, которые свидетельствуют о развитии осложнений. Например, при распаде опухоли и развитии желудочного кровотечения пациента будет беспокоить рвота «кофейной гущей» и темный дегтеобразный стул. Характерные симптомы отмечаются и при распространении опухолевого процесса за пределы желудка.
Классификация
Тотальный рак желудка классифицируется по нескольким признакам. Наиболее важное значение имеет морфология, особенности роста опухоли и стадия процесса. По морфологической классификации выделяют аденокарциному, плоскоклеточный и перстневидноклеточный рак и смешанные формы. По типу роста тотальный рак желудка может быть:
- Экзофитным — опухоль растет в просвет желудка и тем самым уменьшает его.
- Эндофитным — новообразование распространяется в толщу стенки желудка.
- Смешанным — одновременно отмечается рост опухоли и в просвет, и в стенку органа.
Стадия рака желудка определяется исходя из глубины проникновения в стенку желудка, наличия или отсутствия метастазов в близлежащих лимфоузлах и отдаленных органах. Как и при других видах рака, первой стадии соответствует наиболее ранний и благоприятный по прогнозу вариант, в то время как четвертая стадия характеризуется тяжелым поражением.
Методы диагностики
При обращении пациента с характерными симптомами рака желудка, врач назначает комплексное обследование, которое поможет поставить точный диагноз и подобрать оптимальное лечение. Важное значение придается методам, которые позволяют оценить состояние желудка. Поэтому в план обследования обязательно включается гастроскопия. Данное исследование позволяет не просто визуально осмотреть стенки желудка и выявить опухоль — непосредственно во время диагностики врач может взять биопсию и отправить материал на гистологическое исследование, определив тем самым морфологический тип опухоли. Среди других методов обследования могут быть назначены:
- рентгенография желудка с контрастом;
- КТ, МРТ или ПЭТ-КТ;
- трансабдоминальное и эндоУЗИ.
Согласно клиническим рекомендациям, всем пациентам с тотальным раком желудка обязательно должна проводиться диагностическая лапароскопия. Операция позволяет визуально оценить состояние органов брюшной полости и объективно определить степень прогрессирования опухоли.
Среди других диагностических методов, которые назначаются не столько с целью выявления рака, сколько с целью определения общего состояния пациента и подготовки к лечению, назначаются остеосцинтиграфия, анализ на онкомаркеры, стернальная пункция и др.
Методы лечения тотального рака желудка
Ввиду полного поражения органа, врач ограничен в выборе методов лечения. Малотравматичные эндоскопические методики и органосохраняющие операции наподобие субтотальной резекции желудка провести невозможно. Единственным возможным вариантом хирургического лечения является полное удаление органа (гастрэктомия) с последующим формированием пищеводно-кишечного соустья. Кроме непосредственного удаления опухоли хирург может удалять лимфатические узлы и селезенку с целью предупреждения дальнейшего метастазирования.
Среди других методов лечения применяется химиотерапия, лучевая терапия, таргетная терапия. Существует множество схем лекарственного лечения, которые всегда подбираются индивидуально и только после комплексной диагностики.
Кроме того, лечение рака желудка осуществляется комбинированными способами, которые подразумевают сочетание хирургических и лекарственных методик.
Реабилитация
Одним из важнейших вопросов после лечения рака желудка является организация питания для пациента. Все пациенты, которые перенесли гастрэктомию, обязательно должны придерживаться определенных правил, среди которых:
- Дробное питание (5-8 раз в сутки) небольшими порциями.
- Исключение жирной, жареной, острой, грубой пищи.
- Предпочтение следует отдавать легкоусвояемым блюдам, при необходимости протирать их.
- В рационе обязательно должно присутствовать достаточное количество овощей, фруктов и зелени.
- Для поддержания витаминного баланса врач может назначить комплексные препараты, которые содержат витамины группы В, С, фолиевую кислоту и др.
- С целью восстановления моторики и секреторной функции ЖКТ во время реабилитации может быть назначена лечебная физкультура и физиопроцедуры.
Однако даже после полного удаления желудка нельзя исключить рецидив рака. Поэтому все пациенты должны регулярно посещать онколога и проходить контрольное обследование. Помочь онкологическому пациенту можно и нужно при любом диагнозе — в одних случаях помощь будет заключаться в полном излечении, в других – в улучшении качества жизни, уменьшении болевого синдрома.
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Удаление желудка считается очень травматичной операцией, производится оно по особым показаниям, но, вместе с тем, это самый эффективный способ избавиться от некоторых заболеваний. Риски при проведении операции высоки, а само вмешательство требует хорошей подготовки и стабильного состояния пациента.
Прежде чем решить вопрос о необходимости полного удаления желудка, врач всегда взвесит все «за» и «против», оценит последствия и пользу для пациента, который навсегда может потерять очень важный орган.
Желудок – это не просто мышечный «мешок», в который попадает для переваривания пища. Он подготавливает содержимое для дальнейшего продвижения в кишечник, расщепляет некоторые пищевые компоненты, вырабатывает важные биологически активные вещества, регулирует гемопоэз. При удалении такого важного органа нарушается не только пищеварение в целом, но и многие обменные процессы.
Показания к операции ограничены, и практически всегда, если есть возможность, хирург постарается избрать более щадящие методы лечения, подразумевающие оставление части органа, в которой сосредоточена секреторная активность. По данным статистики, каждый десятый пациент рискует умереть после перенесенного вмешательства, но современные технологии и высокая квалификация врача способствуют снижению этой вероятности.
Кому нужна операция?
Показания к удалению желудка:
- Злокачественная опухоль;
- Диффузный полипоз;
- Хроническая язва с кровотечением;
- Перфорация стенки органа;
- Крайняя степень ожирения.
 Основным поводом, заставляющим прибегнуть к удалению желудка, являются злокачественные опухоли. Рак желудка – один из самых частых видов новообразований, поражающих человека, наиболее распространен в Японии и странах Азии, но и в других регионах его частота продолжает расти. Наличие опухоли, особенно, в средней трети, кардиальном или пилорическом отделе, считается прямым показанием к гастрэктомии, которая дополняется удалением лимфоузлов и других образований брюшной полости.
Основным поводом, заставляющим прибегнуть к удалению желудка, являются злокачественные опухоли. Рак желудка – один из самых частых видов новообразований, поражающих человека, наиболее распространен в Японии и странах Азии, но и в других регионах его частота продолжает расти. Наличие опухоли, особенно, в средней трети, кардиальном или пилорическом отделе, считается прямым показанием к гастрэктомии, которая дополняется удалением лимфоузлов и других образований брюшной полости.
Намного реже врачи проводят операцию по удалению желудка в связи с другими причинами. К примеру, язвенная болезнь желудка обычно лечится консервативно гастроэнтерологами, но ее осложнения, такие как перфорация или неостанавливающееся массивное кровотечение, могут потребовать радикальной операции.
Диффузный полипоз, когда полипы множественны и рассеяны по всей площади слизистой оболочки желудка, также является показанием к гастрэктомии, ведь каждый полип удалить не представляется возможным, а их наличие чревато злокачественной трансформацией. Перфорация стенки желудка не только язвенного происхождения, но и на фоне травм, требует экстренного вмешательства, которое может закончиться гастрэктомией.
Особую группу пациентов составляют лица с чрезмерным весом, когда единственным способом ограничить количество съедаемой пищи становится удаление дна и тела желудка.
В очень редких случаях гастрэктомия может носить профилактический характер, в частности, при носительстве гена CDH1, в котором произошла мутация, предопределяющая наследственную форму диффузного рака желудка. Таким лицам врач может порекомендовать превентивное удаление органа, пока рак еще не образовался.
Учитывая большой объем вмешательства, возможную кровопотерю во время операции, длительный наркоз, есть и противопоказания к такому виду хирургического лечения:
- Рак с метастазами во внутренние органы и лимфоузлы (неоперабельная опухоль);
- Тяжелое общее состояние пациента;
- Декомпенсированная патология со стороны сердечно-сосудистой системы, легких и других органов;
- Нарушения свертываемости крови (гемофилия, тяжелая тромбоцитопения).
Подготовка к гастрэктомии
Такая сложная операция, как удаление желудка, требует тщательного дооперационного обследования пациента и лечения сопутствующих заболеваний.

Перед планируемой операцией потребуются:
- Общий и биохимический анализы крови;
- Анализ мочи;
- Исследование кала на скрытую кровь;
- Флюорография или рентген грудной клетки;
- Ультразвуковое исследование органов брюшной полости;
- КТ, МРТ пораженной области;
- Фиброгастроскопия для осмотра внутренней оболочки желудка, выяснения характера роста опухоли и т. д., которая обычно дополняется биопсией.
Перед операцией, если она будет проводиться в плановом порядке, предстоит пройти консультации ряда специалистов, начиная с терапевта. При наличии заболеваний сердца и сосудов (гипертония, ишемическая болезнь), сахарного диабета, хронической бронхо-легочной патологии должно быть скорректировано их лечение, чтобы больной мог безопасно перенести наркоз и саму операцию.
Пациентам, принимающим какие-либо лекарства, нужно оповестить об этом своего врача, а за неделю до гастрэктомии следует прекратить прием кроверазжижающих и противотромботических препаратов (антикоагулянтов), нестероидных противовоспалительных средств, аспирина. При высоком риске инфекционных осложнений в предоперационном периоде прописывают антибиотики.
Режим питания и образ жизни также должны быть пересмотрены. Пациентам, готовящимся к полному удалению желудка, необходима щадящая диета, исключающая острое, соленое, жареное, алкоголь. Курильщикам стоит задуматься о том, как расстаться с пагубной привычкой, повышающей риск опасных послеоперационных осложнений.
Когда все необходимые обследования пройдены, состояние пациента стабильное и не препятствует проведению операции, его помещают в стационар. За день до гастрэктомии питание должно быть особенно легким, а с полуночи запрещено употреблять пищу и воду не только по причине возможной переполненности желудка, но и в связи с возможной рвотой при введении в наркоз.
Виды операций по удалению желудка
 Гастрэктомия подразумевает обычно полное удаление желудка, но возможно и оставление небольших частей органа. Удаление желудка включает несколько видов операций:
Гастрэктомия подразумевает обычно полное удаление желудка, но возможно и оставление небольших частей органа. Удаление желудка включает несколько видов операций:
- Дистальная субтотальная гастрэктомия, когда удаляется большая часть желудка, переходящая в кишечник.
- Проксимальная субтотальная гастрэктомия, применяемая при опухолях верхней трети органа, когда удалению подлежит проксимальный фрагмент желудка с малой кривизной, оба сальника, лимфатический аппарат.
- Тотальная гастрэктомия – удаляется весь желудок полностью, а пищевод соединяется с тонким кишечником.
- Рукавная гастрэктомия.
Основные этапы гастрэктомии
Введение больного в наркоз (эндотрахеальный плюс миорлаксанты).
- Вскрытие полости живота трансабдоминально (через переднюю брюшную стенку), трансторакально (сквозь плевральную полость), торакоабдоминально (сочетание обоих доступов).
- Осмотр брюшной полости.
- Мобилизация желудка.
- Наложение соединения между пищеводом и кишечником.
Мобилизация желудка – очень ответственная часть операции, при которой хирург обеспечивает доступ к органу путем рассечения связок, сальника, отсечения и ушивания тонкой кишки. Пересечение желудочно-поджелудочной связки одновременно с находящимися там сосудами – наиболее значимый этап, требующий предельной осторожности и внимательности. По мере рассечения связки, хирург осуществляет и перевязку сосудов.
Завершают гастрэктомию наложением соединения между пищеводом и тонкой кишкой, наиболее часто – по типу конец в бок. Анастомоз «конец в конец» накладывают редко, при длинных пищеводе или участке тонкого кишечника, подлежащих соединению.
Ход операции при раке
Поскольку основное показание к гастрэктомии – злокачественная опухоль, то наиболее часто врачи вынуждены удалять сразу весь орган и некоторые окружающие структуры. Операция по удалению желудка при раке имеет свои особенности, связанные с распространенностью опухолевого процесса и поражением соседних тканей.
Гастрэктомия проводится под общим наркозом и может занимать до пяти часов. Пациенту устанавливают мочевой катетер и назогастральный зонд. В онкологии наиболее целесообразны открытые виды операций, предпочтителен абдоминальный доступ, подразумевающий достаточно большой разрез брюшной полости. Конечно, это более травматично, но дает хирургу возможность хорошо осмотреть пораженную область и удалить все пораженные ткани.
После вскрытия брюшной полости врач ревизирует органы, а потом приступает к гастрэктомии, удаляя единым блоком желудок, оба сальника, связки желудка, жировую клетчатку, лимфоузлы соответственно стадии заболевания. При значительном распространении опухоли может потребоваться также резекция поджелудочной железы, участка пищевода, печени, селезенки.

Конечный этап тотальной гастрэктомии при раке – воссоединение тонкого кишечника с пищеводом. Все стадии операции проводятся с четким соблюдением принципов абластики для предупреждения распространения раковых клеток (ранняя перевязка сосудов, смена белья и перчаток и др.). Хирург-онколог должен быть очень внимателен, ведь даже самые современные способы диагностики не всегда дают точную информацию о распространении опухоли, а при непосредственном осмотре врач может обнаружить дополнительные очаги рака, требующие расширения операции.
В некоторых случаях онкопатологии возможен лапароскопический доступ, когда желудок удаляется через небольшой разрез на брюшной стенке. Лапароскопия намного менее травматична, нежели открыая операция, современная аппаратура позволяет провести ее безопасно и эффективно, но могут возникнуть сложности с удалением лимфатических узлов, поэтому возможность такой операции решается индивидуально с каждым пациентом.
Гастрэктомия при язве и других неопухолевых поражениях
При хронической язвенной болезни, не поддающейся лечению консервативными способами, либо при ее осложнениях также проводят гастрэктомию, стараясь ограничиться субтотальными вариантами операции либо удалением части желудка (резекция). Кроме того, при неонкологических процессах (диффузный полипоз, синдром Золлингера-Эллисона) нет необходимости в удалении сальников, лимфоузлов и участков других органов, поэтому вмешательство в целом более щадяще и менее травматичное для больного.
Если операция производится в экстренном порядке в связи с массивным кровотечением, то времени на обследование попросту нет, поэтому хирургу приходится прямо во время операции определять необходимый объем вмешательства.
Рукавная гастрэктомия
 Особым видом операции по удалению желудка считается так называемая рукавная гастрэктомия, которая показана больным с выраженным ожирением. Для уменьшения количества пищи, которое может съесть пациент, хирург производит удаление тела и дна желудка, оставляя лишь узкий канал у малой кривизны органа. При употреблении даже небольшого количества еды, оставшийся фрагмент желудка быстро заполняется, и наступает чувство насыщения, а больной прекращает есть.
Особым видом операции по удалению желудка считается так называемая рукавная гастрэктомия, которая показана больным с выраженным ожирением. Для уменьшения количества пищи, которое может съесть пациент, хирург производит удаление тела и дна желудка, оставляя лишь узкий канал у малой кривизны органа. При употреблении даже небольшого количества еды, оставшийся фрагмент желудка быстро заполняется, и наступает чувство насыщения, а больной прекращает есть.
Рукавная гастрэктомия широко практикуется во всем мире и показывает хороший результат. Стойкое снижение веса наблюдается у большинства пациентов, но все же дальнейших ограничений по питанию не избежать.
Осложнения гастрэктомии и возможные последствия
Удаление целого органа, в данном случае – желудка, не может пройти незаметно для пациента. Риск осложнений довольно высок, а последствия не ограничиваются нарушениями переваривания пищи. Наиболее вероятны:
- Рефлюкс-эзофагит;
- Анемия;
- Потеря массы тела;
- Демпинг-синдром;
- Рецидив опухоли в культе желудка;
- Кровотечение и перитонит.
Кровотечение и перитонит – острая хирургическая патология, требующая срочного лечения. Обычно такие осложнения вызваны несостоятельностью швов, наложенных при удалении желудка на сосуды и стенки кишечника.
При благоприятном течении самой операции и раннего послеоперационного периода, после выписки домой пациент может столкнуться с рядом других последствий лечения. Так, рефлюкс-эзофагит заключается в воспалении пищевода при забросе в него содержимого кишечника с желчными кислотами и ферментами, что проявляется болями, изжогой, тошнотой.
Демпинг-синдром обусловлен неадекватным количеством употребленной пищи и проявляется тахикардией, потливостью, головокружением, рвотой сразу после еды.
Абсолютное большинство больных, перенесших гастрэктомию, не зависимо от причины операции, страдают от недостатка витаминов, микроэлементов, питательных веществ, что проявляется снижением веса, слабостью, сонливостью и т. д. Анемия связана с недостатком факторов, вырабатывающихся слизистой желудка и усиливающих образование эритроцитов.
Образ жизни после операции и профилактика осложнений

В послеоперационном периоде пациенту может потребоваться уход и помощь, состоящая во введении обезболивающих препаратов, питательных смесей через зонд, жидкости внутривенно. До того момента, как станет возможным прием пищи через рот, назначаются специальные растворы внутривенно или через зонд, установленный в тонкую кишку. Для восполнения недостающей жидкости проводится инфузионная терапия.
Примерно через 2-3 суток после операции больному предлагают выпить жидкость и попробовать жидкую пищу. Если все благополучно, кишечник начал функционировать, то рацион постепенно расширяется от жидкостей к кашам, протертым блюдам и далее к приему обычной пищи.
Особое значение имеет питание после гастрэктомии. Пациентам, перенесшим операцию, рекомендуется принимать пищу небольшими порциями до 6-8 раз в день, чтобы предупредить вероятность демпинг-синдрома и нарушения пищеварения. От больших объемов еды следует отказаться.
 Диета после удаления желудка должна быть щадящей, блюда лучше готовить на пару или отваривать, предпочтительно достаточное количество белка, уменьшение доли жиров и отказ от легкоусвояемых углеводов (сахар, сладости, мед). После удаления желудка из рациона придется исключить пряности, алкоголь, острые и жареные блюда, копчености, соленья, уменьшить потребление соли. Пища должна быть хорошо пережевана, не холодная, но и не горячая.
Диета после удаления желудка должна быть щадящей, блюда лучше готовить на пару или отваривать, предпочтительно достаточное количество белка, уменьшение доли жиров и отказ от легкоусвояемых углеводов (сахар, сладости, мед). После удаления желудка из рациона придется исключить пряности, алкоголь, острые и жареные блюда, копчености, соленья, уменьшить потребление соли. Пища должна быть хорошо пережевана, не холодная, но и не горячая.
При нарушении функции кишечника в виде поносов, рекомендуются блюда с рисом, гречкой, а при запорах – чернослив, кисломолочные продукты, свекла в отварном виде. Допускается питье чая, компотов, но количество не должно превышать 200 мл в один прием, а лучше разделить и его на 2-3 части.
Дефицит витаминов и микроэлементов, неизбежно возникающий после удаления желудка, возмещается путем их приема в виде лекарственных препаратов. Обязательно назначается витамин В12, так как при отсутствии желудка не происходит его всасывания, что чревато развитием пернициозной анемии.
Переходить на описанную диету можно спустя месяц-полтора после удаления желудка, но реабилитация обычно занимает около года. Особое значение имеет психологический статус и настроение больного. Так, излишнее беспокойство и мнительность могут привести к длительным неоправданным ограничениям в рационе, как результат – похудание, анемия, авитаминоз. Есть и другая крайность: больной не выдерживает режима, сводит питание к трех- или четырехразовому, начинает есть запрещенные виды продуктов, что влечет нарушение пищеварения и развитие осложнений.
Для ранней активизации и стимулирования функции кишечника необходима хорошая двигательная активность. Чем раньше больной встанет после операции (в пределах разумного, конечно), тем меньше будет риск тромбоэмболических осложнений и тем быстрее наступит выздоровление.
При правильно и своевременно проведенной операции, адекватной реабилитации и соблюдении всех рекомендаций врача, больные после гастрэктомии живут столько же, сколько и все остальные.<
