Пилорический сфинктер желудка не закрывается

Недостаточность привратника желудка
Привратник желудка – это участок его перехода в двенадцатиперстную кишку. Другое название органа – сфинктер (пилорус, клапан). Основная функция привратника – контроль поступления частично переваренной пищи из желудка в тонкий кишечник. В норме мышца постоянно находится в сомкнутом состоянии, время от времени пропуская небольшие порции полупереваренной пищи далее по пищеварительному тракту. При недостаточности привратника желудка этот процесс нарушается, поэтому патология требует комплексного лечения.
Что такое недостаточность привратника желудка?
Это заболевание, при котором мышечное кольцо пилоруса смыкается не полностью, в результате чего происходит нарушение процесса пищеварения. Патология обычно диагностируется:
- у пожилых людей вследствие ослабления тонуса мышц во всем организме;
- у беременных женщин на фоне гормональных изменений;
- как врожденная патология, требующая хирургического вмешательства.
Недостаточность привратника желудка может появиться вследствие:
- патологий нервной системы;
- новообразований в органах пищеварения;
- гастрита, дуоденита и других воспалительных заболеваний;
- частых перееданий, неправильного режима питания;
- изменения гормонального фона.
Здоровый привратник обеспечивает защиту чувствительной слизистой кишечника от воздействия желудочного сока. Помимо этого, еда успевает расщепиться и образовать химус.
Как проявляется недостаточность привратника желудка?
Чем больше просвет в пилорусе, тем сильнее дают о себе знать признаки заболевания:
- боли немного правее и ниже солнечного сплетения;
- после еды начинаются тошнота и позывы к рвоте;
- появление налета на языке (обычно желтого цвета);
- отрыжка с горьким послевкусием;
- тяжесть и дискомфорт в эпигастральной области.
Симптоматика имеет сходство с другими заболеваниями пищеварительной системы. Помимо недостаточности, привратник желудка может быть подвержен спазмам, язвам и эрозиям, появлению полипов и других патологий. По этой причине каждому пациенту требуется пройти обследование и получить консультацию врача-гастроэнтеролога.
Недостаточность привратника желудка: как лечить и вылечить?
Комплексная терапия патологии включает прием лекарственных препаратов, коррекцию питания и соблюдение диеты. Полностью избавиться от заболевания невозможно. Вместе с тем прием лекарств позволит устранить болезненные симптомы и поддержать функционирование органов пищеварения.
«Метоклопрамид», «Метамол», «Апо-Метоклоп» и другие препараты группы прокинетиков способствуют улучшению моторики желудочно-кишечного тракта, а также помогают устранить тошноту и рвоту.
Средства отпускаются по рецепту врача, схема приема составляется индивидуально для каждого пациента. Препараты, в соответствии с инструкцией, повышают тонус нижнего сфинктера пищевода, ускоряют опорожнение желудка и ускоряют продвижение пищи по тонкому кишечнику, не вызывая при этом диареи.
«Алмагель», «Ренни» и другие препараты из группы антацидов нейтрализуют агрессивное действие соляной кислоты и устраняют изжогу. При недостаточности привратника сфинктер смыкается не полностью, кардия не может удерживать содержимое желудка, и оно проникает в пищевод, раздражая его.
«Алмагель» и другие антациды, как сказано в аннотации, обладают обволакивающим эффектом, а также имеют адсорбирующее действие, защищая стенки желудка. В результате приема препаратов pH желудочного сока снижается, усиливается желчевыделение, что способствует нормализации стула.
«Амоксициллин», «Тетрациклин» и другие антибиотики назначаются при выявлении возбудителя язвы – бактерии Helicobacter pylori. Препараты отпускаются по рецепту, схему их приема определяет лечащий врач.
«Амоксициллин» быстро и полностью всасывается из пищеварительного тракта, при этом не разрушая кислотную среду желудка. Максимальная продолжительность терапии, согласно инструкции, составляет 2 недели. При длительном приеме «Амоксициллина» также рекомендуется пропить курс противогрибковых препаратов по назначению врача.
«Ибупрофен» – обезболивающее средство, которое врач может назначить при сильном дискомфорте в эпигастральной области. Препарат обладает противовоспалительным, жаропонижающим и анальгетическим действием. Вместе с тем «Ибупрофен» не рекомендуется принимать при эрозивно-язвенных изменениях слизистой желудка и кишечника, заболеваниях печени, почечной недостаточности и других патологиях. С полным списком показаний и противопоказаний можно ознакомиться в инструкции к препарату.
«Линекс» и другие пробиотики помогают восстановить нормальную микрофлору кишечника после длительного лечения антибиотиками. Входящие в состав препарата бифидобактерии, лактобациллы и энтерококки способствуют созданию кислой среды в кишечнике за счет брожения лактозы. В свою очередь, кислая среда угнетает рост патогенных бактерий и обеспечивает нормальное переваривание и усвоение пищи. Помимо этого, «Линекс» способствует синтезу витаминов В, К, аскорбиновой кислоты, что повышает резистентность организма к неблагоприятным факторам внешней среды.
Назначения врача могут отличаться от списка, представленного выше. Все зависит от индивидуальных показаний и переносимости отдельных компонентов препаратов. Перед приобретением лекарств всегда советуйтесь с лечащим врачом.
Профилактика заболевания
Если привратник желудка не смыкается, поможет только медикаментозное или хирургическое лечение. Вместе с тем, если вам известно о неблагоприятной наследственности, вы можете своевременно принять меры, чтобы не допустить развития заболевания. Для этого необходимо:
- соблюдать режим питания;
- избегать курения и регулярного употребления алкоголя;
- своевременно обращаться к гастроэнтерологу при появлении признаков заболевания органов желудочно-кишечного тракта;
- регулярно выполнять физические упражнения.
Диета при недостаточности привратника желудка
В первую очередь врачи рекомендуют перейти на дробное питание. Принимать пищу необходимо часто (5-6 раз в день), но небольшими порциями. Делать это желательно по графику в одно и то же время.
После приема пищи важно не менее двух часов находиться в вертикальном положении. Оптимальный вариант – встать из-за стола слегка голодным, переедание не допускается для исключения приступов.
| Можно | Нельзя |
|---|---|
| Нежирные супы и жидкие каши. | Жирные, жареные, острые и копченые продукты. |
| Яйца всмятку, паровой омлет. | Жареная яичница. |
| Молоко, творог, натуральный йогурт, нежирные сливки. | Жирные кисломолочные продукты. |
| Кисель, некислый морс, вода без газа. | Чай, кофе, газированные напитки. |
| Сладости и хлеб допускаются в ограниченных количествах. | Шоколад. |
| Фрукты и овощи. | Томаты в любом виде. |
Недостаточность привратника желудка – одна из тех патологий, на фоне которых стремительно начинают развиваться и другие болезни желудочно-кишечного тракта. Для того чтобы этого не допустить, важно вовремя пройти обследование и лечение. При соблюдении диеты, регулярных физических нагрузках и медикаментозном лечении заболевание можно взять под контроль и снизить его проявления.
Источник
Пилороспазм у взрослых – это одна из форм дискинезии ЖКТ, которая проявляется спастическими сокращениями пилорического отдела желудка. Основные симптомы патологии включают тяжесть и боли в эпигастрии, тошноту и рвоту, снижение аппетита и массы тела. Патогномоничный признак разрешения пилорического спазма – обильное мочеиспускание с выделением практически бесцветной мочи. Для диагностики назначаются инструментальные исследования: рентгенография с контрастным веществом, ЭФГДС, УЗИ желудка. Лечение пилороспазма консервативное. Показана щадящая диета и отказ от курения. Из медикаментов применяют М-холинолитики, спазмолитики, седативные препараты.
Общие сведения
Пилороспазм традиционно рассматривается как заболевание периода новорожденности, хотя у взрослых такое патологическое состояние достаточно распространено. Расстройство не представляет непосредственной угрозы для здоровья человека, но периодически беспокоящие неприятные симптомы снижают качество жизни. Истинная частота развития пилороспазма не определена, что обусловлено отсутствием общепринятых критериев диагностики этого состояния у взрослых. Статистически значимых половых различий среди заболевших не установлено.
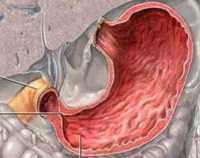
Пилороспазм у взрослых
Причины
Пилороспазм, манифестировавший во взрослом возрасте, имеет полиэтиологический характер. В современной гастроэнтерологии доказано влияние нервной и эндокринной регуляции, местных факторов – различных поражений желудочно-дуоденальной зоны. Пилороспазм возникает эпизодически, поэтому большую роль играют психоэмоциональные факторы – стрессы, переутомление. Основные причины болезни:
- Нарушения иннервации. Спастические сокращения мышечного сфинктера связаны с повышением тонуса блуждающего нерва. Пилороспазм также формируется при отсутствии расслабляющих импульсов, что связано с неврозами или системными нарушениями нейрогуморальной регуляции пищеварения.
- Алиментарные нарушения. Важная роль в формировании пилороспазма принадлежит пищевой аллергии. Употребление больших объемов растительной пищи, пряных блюд раздражает желудочную слизистую, усиливает спастические явления. В качестве этиологических факторов выделяют нерегулярный прием пищи, дефицит витаминов группы В.
- Заболевания органов живота. Расстройство может быть вызвано большой группой гастроэнтерологических проблем: язвенной болезнью с пилорической локализацией дефекта, хроническим гастритом, желудочным полипозом. Реже пилороспазм обусловлен хроническими энтеритами, болезнью Крона, патологиями желчных путей.
Факторы риска
Вероятность появления пилороспазма у взрослых повышается при наличии экзогенных факторов риска. Негативное влияние на состояние пилорического сфинктера оказывают лекарственные препараты (НПВС и глюкокортикоиды), сигаретные смолы, алкоголь. Риск заболевания возрастает у людей, подвергающихся профессиональным вредностям – вибрации, ионизирующему излучению, перепадам атмосферного давления. Иногда манифестация пилороспазма провоцируется интоксикацией солями тяжелых металлов, психоактивными или наркотическими веществами.
Патогенез
В норме пилорический сфинктер обеспечивает поступление пищи из полости желудка в 12-перстную кишку небольшими порциями. Он периодически сокращается и расслабляется под действием гормоноподобных веществ и под влиянием вегетативной иннервации. В результате нарушения нервной регуляции либо при воспалительных процессах в ЖКТ происходит спазм – резкое сокращение мышечного слоя и замыкание привратника.
При пилороспазме у взрослых нарушается пассаж пищи в тонкий кишечник, и, как следствие, желудок переполняется содержимым. При длительном существовании проблемы желудочные стенки становятся перерастянутыми, исчезают нормальные перистальтические сокращения. Вследствие регулярных спазмов функциональные нарушения переходят в анатомические – развивается гипертрофия мышечного слоя, что усугубляет течение болезни.
Классификация
В соответствии с состоянием эвакуаторной функции желудка пилороспазм подразделяется на 2 формы. Компенсированный вариант заболевания характеризуется гипертрофией и гипертонусом мышечной оболочки, поэтому пищевые массы могут попадать в 12-перстнуют кишку. При декомпенсированной форме помимо спазма происходят органические изменения пилоруса, и пища надолго задерживается в желудке. По происхождению пилороспазм классифицируют на:
- Первичный. Является следствием дисфункции вегетативной нервной системы без органических изменений пилорической зоны. Чаще встречается у молодых пациентов.
- Вторичный. Возникает у страдающих хроническими гастроэнтерологическими заболеваниями, диафрагмальными грыжами. Для этой формы типична манифестация в среднем и пожилом возрасте, постепенное нарастание симптомов.
Симптомы пилороспазма у взрослых
У взрослых пилороспазм протекает легче, чем у маленьких детей, поскольку на начальных этапах отсутствуют гипертрофические изменения сфинктера привратника. При первичной форме патологии больные жалуются на периодические схваткообразные боли и эпигастрии и в околопупочной области. Симптомы обычно появляются после эмоционального напряжения, переедания. Наблюдается чувство тяжести в животе, тошнота.
Характерный признак заболевания – рвота. При компенсированной форме пилороспазма она возникает у взрослых довольно редко, рвотные массы содержат частично переваренную пищу. При декомпенсации рвота открывается на фоне переполнения желудочной полости. Рвотные массы включают застойное содержимое с резким зловонным запахом. После расслабления привратника происходит мочевой криз – выделение большого количества светлой мочи.
Вторичный пилороспазм у взрослых включает все вышеперечисленные проявления, но они накладываются на клиническую картину основного заболевания. Болевые ощущения имеют различный характер, локализуются в правом подреберье, эпигастрии или по всему животу. Для язвенной болезни, которая является частой причиной пилороспазма, специфичны ночные «голодные» боли. Из-за нарушения питания больные худеют, у них появляются безбелковые отеки и признаки витаминного дефицита.
Осложнения
Самое распространенное последствие вовремя не диагностированного пилороспазма – развитие пилоростеноза. Это грозное заболевание характеризуется органическими изменениями привратника и рубцовым сужением просвета, вследствие чего продвижение пищи резко ограничено или невозможно. При декомпенсации пилороспазма прием пищи затруднен, зачастую необходимо прибегать к парентеральному питанию. Наблюдается сильное истощение вплоть до кахексии.
Диагностика
Пилороспазм требует детального диагностического поиска, поскольку у взрослых он, как правило, сочетается с органическими поражениями органов брюшной полости. При физикальном осмотре пациента врач-гастроэнтеролог не обнаруживает патогномоничные признаки расстройства. Лабораторные анализы крови, мочи и кала в пределах нормы. Для постановки диагноза назначается комплексное инструментальное обследование, включающее следующие методы:
- УЗИ желудка. Ультразвуковое исследование проводится для визуализации пилорического сфинктера и измерения его размеров, наблюдения за желудочной перистальтикой. Для пилороспазма типично неполное раскрытие пилорического канала, застойное содержимое в желудке при исследовании натощак.
- Рентгенография. При рентгеноскопии пассажа бария выявляют задержку эвакуации контрастного вещества из желудка, при наличии язвенного дефекта определяется симптом «ниши». Для дифференцировки между функциональной и органической патологией для взрослых разработан тест с атропином. Пилороспазм после введения вещества исчезает.
- ЭФГДС. При первичном варианте заболевания желудочная слизистая нормальный вид, но иногда визуализируется чрезмерная выраженность складок и сосудистого рисунка. Перистальтические сокращения усилены. По мере продвижения эндоскопа к пилорусу просматривается резкое сужение канала вплоть до полной непроходимости.
- Электрогастрография. Регистрация биопотенциалов от различных отделов желудка выполняется для исследования моторно-эвакуаторной функции. Электрогастрография эффективна для обнаружения начальных функциональных нарушений, которые с трудом диагностируются стандартными методами.
Лечение пилороспазма у взрослых
Лечение начинается с подбора диеты. При выявлении пилороспазма исключают богатую клетчаткой пищу, все острые и копченые блюда, алкогольные напитки. Пища должна быть химически щадящей, негорячей. Рекомендовано дробное питание маленькими порциями. Медикаментозное лечение подбирается с учетом этиологии пилорического спазма и включает ряд препаратов:
- Спазмолитики. Назначаются в периоде обострения пилороспазма для купирования боли и дискомфорта. Спазмолитические средства уменьшают спастическое состояние пилоруса, нормализуют желудочную перистальтику. При длительных спазмах целесообразно использовать М-холинолитики.
- Седативные средства. Показаны преимущественно пациентам молодого возраста с пилороспазмом, обусловленным невротическими или психоэмоциональными реакциями. При тяжелых неврозах терапию дополняют легкими «дневными» транквилизаторами.
- Антихеликобактерная терапия. У взрослых большой процент случаев пилороспазма обусловлен язвами желудка или 12-перстной кишки с присутствием H. Pylori. Для устранения бактериального фактора применяют 3-х или 4-компонентную схему лечения, которая включает несколько противомикробных препаратов.
Прогноз и профилактика
Для большинства больных прогноз благоприятный, поскольку при своевременном устранении провоцирующих факторов не успевают развиться органические поражения. Вызывает опасения пилороспазм в сочетании с пилоростенозом, который требует хирургической коррекции. В основе профилактики расстройства лежит отказ от вредных привычек, соблюдение правил рационального питания. Важно вовремя выявлять и лечить гастроэнтерологические патологии.
Источник
Дата публикации 20 мая 2020Обновлено 22 апреля 2021
Определение болезни. Причины заболевания
Пилоростеноз (стеноз привратника) – сужение отверстия между пилорическим отделом желудка и начальным отделом двенадцатиперстной кишки.
Пилорический отдел (от лат. Pylorus – привратник) – это нижняя часть желудка, граничащая с двенадцатиперстной кишкой. Он включает в себя антральную часть и привратник. Привратник желудка имеет особый мышечный сфинктер, который удерживает пищевой комок в желудке, а потом по частям перемещает его в двенадцатиперстную кишку.
При пилоростенозе мышечный слой привратника утолщается за счёт избыточного развития соединительной ткани. В результате таких патологических изменений привратник приобретает форму опухолевидного образования с суженным просветом [1][2][3][7].
Врождённый пилоростеноз – это порок развития пилорического отдела желудка, который связывают с нарушением иннервации (связи с центральной нервной системой) и недоразвитием нервных узлов привратника; внутриутробной задержкой открытия пилорического канала; гипертрофией и отёком мускулатуры пилорического отдела желудка. Врождённый пилоростеноз встречается у 1 из 300 детей в возрасте от 4 дней до 4 месяцев. У мальчиков патология встречается в 4-5 раз чаще [13][14].
Точные причины развития врождённого пилоростеноза до конца неизвестны. Считается, что это многофакторная патология, в происхождении которой могут участвовать как генетические факторы, так и неблагоприятные воздействия на плод во время беременности. Отмечается наследственная предрасположенность к этой патологии: у детей, чьи родители имели в анамнезе пилоростеноз, это заболевание регистрируется чаще [10].
Внешние факторы, которые могут способствовать развитию патологии:
- тяжёлые токсикозы на ранних сроках беременности;
- внутриутробные инфекции (краснуха, цитомегаловирусная инфекция, герпес);
- повышенный уровень гастрина у матери (гастрин – гормон, стимулирующий выработку соляной кислоты) [15];
- эндокринные нарушения у матери;
- приём некоторых медикаментов. В последние годы выявлена связь между повышенным риском пилоростеноза и потреблением некоторых антибиотиков (эритромицина и азитромицина) в первые 2 недели жизни ребёнка. В то же время необходимо отметить, что нет окончательных доказательств связи между пилоростенозом и применением антибиотиков матерью во время беременности или кормления грудью [17][18][19].
Пилоростеноз может быть приобретённым. В данном случае причиной являются рубцовые изменения, связанные с язвенной болезнью желудка, хроническим гастритом, опухолями нижнего отдела желудка. Приобретённый пилоростеноз встречается редко, в основном у подростков и взрослых.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы пилоростеноза
Основным симптомом пилоростеноза является обильная, многократная рвота (рвота “фонтаном”). Признаки пилоростеноза чаще всего проявляются на 2-4 неделе жизни, иногда – в первые дни после рождения. Установлено, что у 72,4 % детей рвота появляется в возрасте от двух до четырех недель и только у 7,7 % она наблюдается в первую неделю жизни.
Обычно симптоматика нарастает постепенно. Рвота возникает между кормлениями, сначала редкая, затем учащающаяся. Рвотные массы состоят из створоженного молока с кислым запахом, в них нет примеси желчи и крови. Объём рвотных масс больше объёма однократного кормления. Частота рвоты “фонтаном” за сутки обычно достигает 4-5 раз, т. е. меньше, чем число кормлений [1][2][3][4][6][12].
При осмотре верхней части живота определяются вздутие и видимые волнообразные сокращения (перистальтика) желудка, в виде волны на передней стенке живота, возникающие вскоре после кормления, но до рвоты. Они вызваны работой мышц стенки желудка, пытающихся с усилием протолкнуть пищу через суженный привратник в кишечник. Перистальтические волны на животе называются симптомом “песочных часов”, это один из верных признаков пилоростеноза. Также при осмотре живота в верхнем отделе по средней линии определяется некоторое выбухание (утолщение мышцы привратника), при пальпации живота в этом отделе можно прощупать оливковообразное уплотнение. Как правило, ребёнок с пилоростенозом значительно отстаёт от возрастной нормы в массе тела.
Без своевременной диагностики и лечения состояние ребёнка становится тяжёлым, отмечается прогрессивная потеря массы тела, кожа становится сухой, черты лица заостряются, появляется голодное выражение лица, младенец выглядит старше своего возраста. Страдает общее состояние, ребёнок становится беспокойным, при затяжном течении вялость чередуется с приступами повышенного нервного возбуждения.
Время возникновения и тяжесть симптомов зависят от длины привратника, степени его сужения, а также от компенсаторных возможностей желудка ребёнка. У некоторых детей быстрее развивается декомпенсация (состояние, когда организм не может самостоятельно справиться с патологией) – обильная многократная рвота, потеря массы тела. Например, компенсаторные возможности снижены у недоношенных детей, а также при наличии перинатального поражения центральной нервной системы, дисбиозе кишечника, гипотрофии (отставании в массе тела) и т. д.
У взрослых пилоростеноз в большинстве случае проявляется спастической болью в верхней части живота. Человек чувствует тяжесть и боль в области желудка, возможна небольшая потеря в весе, тошнота, рвота, иногда возникают приступы сильной боли в поджелудочной области в виде колик.
Патогенез пилоростеноза
Наследственная предрасположенность или воздействие неблагоприятных факторов на раннем сроке беременности может стать причиной неправильной иннервации в области привратника. Где нарушена иннервация, там всегда нарушено и кровоснабжение. Участок с пониженным кровоснабжением подвергается дегенеративным изменениям – на месте мышечных волокон возникает фиброз, т. е. соединительная ткань. Она плохо растягивается, что приводит к нарушению функции органа: выходное отверстие из желудка сужается, и возникает практически полная непроходимость [1][2][3][4][7][8][9][11].
Приобретённый пилоростеноз обычно развивается при длительном патологическом процессе (язвенной болезни и др.). Из-за запущенного состояния мышцы теряют свою функциональность и превращаются в плотную соединительную ткань.
Классификация и стадии развития пилоростеноза
Пилоростеноз бывает врождённым и приобретённым. Врождённый пилоростеноз имеет острую и затяжную формы.
Острая форма заболевания характеризуется появлением обильной, многократной рвоты створоженным молоком, вздутием живота, усиленной перистальтикой желудка. Ребёнок становится беспокойным, иногда очень вялым, развивается гипотрофия (снижение массы тела).
При развитии затяжной формы пилоростеноза прогрессирует потеря массы тела: формируется белково-энергетическая недостаточность, характеризующаяся развитием истощения – дистрофии. При дистрофии кожные покровы повышенной сухости, легко собираются в складку, так как их эластичность резко снижена, имеют сероватый оттенок. Подкожно-жировой слой снижен или полностью отсутствует. Резко снижен мышечный тонус и тургор тканей. У ребёнка появляется страдальческое выражение лица, отсутствует характерный блеск глаз (в литературе есть выражение при данной патологии – “лицо старичка”). Страдает функция внутренних органов, в том числе жизненно важных. Сердечные тоны становятся приглушёнными или глухими, нарушен сердечный ритм. Нарушено психомоторное развитие ребёнка. Иммунологическая защита резко снижена, легко присоединяются инфекционные заболевания, которые протекают атипично, имеют затяжное течение, осложняются токсико-септическим процессом. Это крайне тяжёлое состояние ребёнка, при неоказании своевременной медицинской помощи оно обычно заканчивается летальным исходом.
У заболевания выделяют три стадии: компенсации, субкомпенсации и декомпенсации.
Осложнения пилоростеноза
В стадии декомпенсации пилоростеноза могут развиваться очень грозные осложнения. Упомянутую выше гипотрофию можно считать как клиническим проявлением пилоростеноза, так и его осложнением.
Следует особо выделить синдром обезвоживания (эксикоз). При затяжной форме заболевания ввиду сильной многократной рвоты организм младенца обезвоживается. Для ребёнка раннего возраста это очень тяжёлое состояние, способное привести к летальному исходу. При эксикозе кожные покровы и слизистые оболочки становятся сухими, мочеиспускание – редким, появляется склонность к запору. Важный диагностический критерий обезвоживания – западение большого родничка.
Также наблюдается вялость, заторможенность, нарушение сердечной деятельности: тахикардия (учащение сердцебиения), падение артериального давления вплоть до коллапса. Наряду с потерей воды в последующем из организма выводятся и микроэлементы. В желудочном соке содержится значительное количество соляной кислоты, при её потере с многократной рвотой развивается метаболический алкалоз. Это угрожающее жизни состояние, характеризующееся нарушением водно-солевого обмена ввиду снижения в крови ребёнка уровня хлора и калия. Кислотно-щелочное равновесие крови смещается в щелочную сторону в результате повышения в ней бикарбонатных оснований. При этом состоянии у ребёнка повышается нервно-мышечная возбудимость, могут возникнуть судороги. Часто угнетается моторика кишечника, развиваются запоры, кишечные колики, парез (снижение силы мышц) кишечника. Может развиваться дефицитная анемия. Ребёнок нуждается в срочной интенсивной инфузионной терапии (введении глюкозо-солевых растворов).
При пилоростенозе возможен аспирационный синдром, или острый респираторный дистресс-синдром (ОРДС). Это жизнеугрожающее поражение лёгких, характеризующееся тяжёлой гипоксимией – сниженным содержанием кислорода в организме или отдельных органах и тканях. ОРДС может привести к смерти при неоказании своевременной квалифицированной медицинской помощи (искусственной вентиляции лёгких) [4].
При длительно не диагностируемом пилоростенозе может возникнуть гиперкоагуляционный синдром – сгущение крови, повышение её свёртываемости. При лабораторном исследовании обнаруживают повышение гематокрита – соотношения форменных элементов крови (эритроцитов, лейкоцитов, тромбоцитов) к жидкой её части крови (плазме), что происходит с потерей воды при рвоте. При этом может развиться синдром диссеминированного внутрисосудистого свёртывания (ДВС-синдром). Это тяжёлое нарушение свёртываемости крови характеризуется как процессом гиперкоагуляции (рассеянным тромбозом в мелких сосудах), так и кровоизлияниями в органы. Уровень смертности при этом осложнении очень высок.
Диагностика пилоростеноза
Диагноз ставится на основании данных анамнеза, объективного обследования ребёнка и лабораторно-инструментальных исследований.
При беседе с родителями удаётся выяснить, что в первые дни после рождения у ребёнка регистрируются упорные срыгивания. По мере прогрессирования заболевания и увеличения объёма желудка возникает обильная рвота “фонтаном”. При объективном осмотре ребёнка в ранние сроки пилоростеноза пальпируется (прощупывается) утолщённый привратник. Обычно его обнаруживают под прямой мышцей живота справа. Можно отметить перистальтику желудка в эпигастральной области в виде “песочных часов”. Характерны описанные выше нарушения деятельности сердечно-сосудистой, пищеварительной и нервной систем [3].
Говоря о клинической картине пилоростеноза, нельзя не упомянуть патологию, очень часто встречающуюся в педиатрической практике, – пилороспазм. Это выраженное спастическое сокращение мышц привратника желудка, обусловленное нарушением нервной системы ребёнка, т. е. регистрируется при перинатальном поражении центральной нервной системы (ППЦНС). Ввиду возбудимости ребёнка, повышения внутричерепного давления и т. д. происходит судорожное сокращение мышц привратника, в результате этого эвакуация желудочного содержимого в двенадцатиперстную кишку затрудняется, пища задерживается в желудке.
С первых дней жизни при пилороспазме у детей отмечаются срыгивания. С увеличением объёма питания возникает рвота съеденной пищей (грудным молоком или смесью), объём рвотных масс не превышает объём предыдущего вскармливания. Несмотря на рвоту ребёнок неплохо прибавляет в массе тела или слегка отстает, но при отсутствии своевременного лечения может развиться дефицит массы тела. Пилороспазм, в отличие от пилоростеноза, успешно лечится терапевтическими методами, потому как это функциональное состояние (нарушена только функция органа, но не его строение) [5]. Ввиду схожей симптоматики (рвота и срыгивания в первые недели жизни) доктору всегда приходится дифференцировать эти патологические состояния. Отличия симптоматики пилоростеноза и пилороспазма представлены в таблице.
| Симптомы заболевания | Пилоростеноз | Пилороспазм |
|---|---|---|
| Возраст начала заболевания | Рвота чаще с конца второй недели жизни | Рвота с рождения |
| Кратность рвоты | Редкая, в основном срыгивания | Частая |
| Характер рвоты | Обильная, “фонтаном” | Необильная |
| Частота рвоты | Более постоянная | Различная |
| Количество выделившегося с рвотой молока или смеси | Больше объёма съеденной пищи | Меньше объёма съеденной пищи |
| Стул | Запоры | Неустойчивый |
| Количество мочеиспусканий | Резко уменьшено ввиду обезвоживания | Норма |
| Перистальтика желудка | Усиленная, в виде “песочных часов” | Норма |
| Поведение рёбенка | Вялость, периодически беспокойство | Повышенная нервная возбудимость |
| Масса тела | Выраженный дефицит | Сохранена или умеренно снижена |
Как видно из таблицы, дифференциальная диагностика этих двух похожих по клинической картине заболеваний может быть осуществлена на ранних сроках. Учитывая тяжесть состояния при пилоростенозе и вероятность осложнений, ведущих к летальному исходу, необходимо своевременно исключать эту патологию у всех младенцев со рвотой и срыгиваниями.
Инструментальные методы диагностики [11][12]
При подозрении на пилоростеноз выполняют ультразвуковое исследование (УЗИ). На УЗИ можно увидеть длинный привратник с утолщёнными стенками. Диагностические ошибки при данном методе исследования могут составлять 5-10 % [8].
При рентгенологическом исследовании выявляют увеличение размеров желудка и наличие уровня жидкости натощак. Контрастирование показывает, что эвакуация контрастного вещества происходит с задержкой, также можно наблюдать сужение и удлинение пилорического канала (симптом клюва) [9].
Одним из наиболее информативных методов диагностики пилоростеноза является эзофагогастродуоденоскопия (ЭГДС). Это метод обследования, при котором врач может осмотреть пищевод, желудок и двенадцаперстную кишку при помощи микрокамеры. Эндоскопия позволяет выявить суженное отверстие привратника, сближение складок слизистой оболочки антрального (выходного) отдела желудка в сторону суженного привратника. Если провести инсуффляцию (вдувание) воздухом, привратник не раскроется, провести эндоскоп в двенадцатиперстную кишку будет невозможно.
Для диагностики пилоростеноза проводят атропиновую пробу. Атропин – препарат снимающий спазм, при пилороспазме после его применения отмечается облегчение или исчезновение симптомов. При пилоростенозе изменений не происходит, привратник остаётся закрытым. Во многих случаях выявляют антрум-гастрит (гастрит выходного отдела желудка у границы с двенадцатиперстной кишкой) и рефлюкс- эзофагит.
Лечение пилоростеноза
Лечение пилоростеноза только хирургическое [1][2][6]. Перед операцией необходимо восстановить водно-электролитное и кислотно-основное равновесие. С этой целью проводится инфузионная терапия – внутривенно капельно вводятся глюкозо-солевые растворы (глюкоза 5 %, 0,9% раствор NaCl, раствор Рингера и т. п.) [16].
Хирургическое лечение подразумевает проведение пилоромиотомии – хирургического рассечения гипертрофированного привратникового сфинктера. Пилоромиотомия может выполняться открытым (через открытый разрез) или лапароскопическим (через небольшой прокол в животе) способом. Лапароскопия менее инвазивна, поэтому более предпочтительна. Выполняется продольное рассечение серозного и мышечного слоёв стенки желудка в пилорическом отделе, слизистая оболочка не рассекается. Таким образом мышце создают пространство для растяжения, она расслабляется, позволяя желудку продвигать содержимое в кишечник.
Важен послеоперационный период, а именно правильное дозированное вскармливание ребёнка. Первый раз кормить следует 10%-ным раствором глюкозы через 4-6 часов после операции по 5-10 мл, через 24 часа – сцеженным грудным молоком. Между кормлениями ребёнку дается по 10 мл 10%-го раствора глюкозы. Постепенно увеличивается объём сцеженного грудного молока на каждое кормление, обычно по 10 мл каждый день. Через неделю после операции ребёнок переводится на обычное грудное вскармливание. Очень ослабленным детям в первые дни после операции показано кормление через зонд, который вводится в тонкий кишечник.
Прогноз. Профилактика
Прогноз при своевременной диагностике пилоростеноза благоприятный. Как правило, оперативное лечение способствует полному выздоровлению [1][2][3][6][10]. Поздняя диагностика этой патологии и развитие осложнений резко утяжеляет состояние ребёнка и может привести к летальному исходу.
Профилактические меры по этому заболеванию сводятся к генетическому обследованию при беременности. В нашей стране каждая беременная женщина должна проходить генетическое обследование. При наличии таких пороков в родословной будущие родители должны сообщить об этом доктору. Всем беременным женщинам для правильного формирования плода необходимо избегать контактов с инфекционными больными. Фармпрепараты им рекомендуется принимать только по назначению врача.
