Пепсиноген при язве желудка

Балабанов А.С., Гордиенко А.В., Павлович И.М., Лукьянчук Р.М.
Актуальность. Рак желудка занимает лидирующие позиции по показателям заболеваемости и смертности, как в мире [1], так и в России. В Санкт-Петербурге сохраняется один из самых высоких уровней онкологической заболеваемости в России, что связано в основном с высоким удельным весом лиц пожилого и старческого возраста. Распределение больных с впервые установленным раком желудка по стадиям в Санкт-Петербурге, как и в России в 2009 г. таково, что не менее 70% приходится на III-IV стадию [2]. Местнораспространенный рак желудка ассоциируется с плохим прогнозом [3]. Общая 5-летняя выживаемость этих пациентов колеблется от 0 до 50% по данным разных авторов [4]. Таким образом, представляется важным диагностировать рак желудка на ранней стадии, чтобы снизить заболеваемость и смертность от данной патологии. Тем самым вопросы диагностики предраковых заболеваний и изменений слизистой оболочки желудка играют существенную роль. Несмотря на то, что “золотым стандартом” для диагностики атрофии желудка является гистологическое исследование биоптатов, полученных при эзофагогастродуоденоскопии, к сожалению, данная методика не подходит для скрининговых исследований по разным причинам [5].
Известно, что уровень сывороточного пепсиногена это тот показатель, который отражает функциональное и морфологическое состояние слизистой оболочки желудка. Человеческий пепсиноген имеет диагностическую ценность для различной гастродуоденальной патологии, особенно для язвенной болезни, атрофического гастрита и рака желудка [6-11]. Наличие диффузного или тотального атрофического гастрита является хорошо известным условием повышения риска развития рака желудка.
Тест системы по определению в крови уровня пепсиногенов используются в качестве маркеров заболеваний желудка и включены в скрининговые программы по раннему выявлению предраковых изменений слизистой желудка и рака данной локализации.
Цель исследования: изучить уровни сывороточных пепсиногенов у жителей г. Санкт-Петербурга и Ленинградской области.
Для решения поставленной задачи нами были исследованы уровни сывороточных пепсиногенов I и II у 34 здоровых и 248 больных с различными заболеваниями желудка, проживающих в Санкт-Петербурге и Ленинградской области.
Методы исследования. Набор пациентов осуществлялся на кафедре госпитальной терапии Военно-медицинской академии имени С.М. Кирова и эндоскопическом кабинете Ленинградского областного онкологического диспансера с сентября 2010 по август 2013 г. Нами было обследовано 248 пациентов (163 мужчин и 85 женщин) со средним возрастом 52,3±12,3 лет, у которых по данным опросников имелись диспепсические жалобы разного характера, либо заболевания желудка в анамнезе, и 34 практически здоровых пациентов (19 мужчин и 15 женщин), средний возраст 52,4±15,1 лет.
Определение уровней сывороточных пепсиногенов. Кровь от пациентов забиралась из вены натощак утром после 8 часового голодания в объеме 5 мл. После центрифугирования сыворотку замораживали при температуре -20°C до проведения анализа. Определение уровней пепсиногенов I и II производилось при помощи набора для анализа (Biohit ELISA Kit, Финляндия). Отношение пепсиногенов I/II затем вычисляли математически. Каждый образец был оценен два раза для каждого пациента, коэффициент вариации <15% считали приемлемым.
Эндоскопические и клинико-патологические исследования. Все пациенты проходили эзофагогастродуоденоскопию со взятием биопсийного материала. Наличие инфекции H. pylori (HР) определяли с помощью быстрого уреазного теста и определении анти HP-IgG. Данные полученные при лабораторных исследованиях о наличии или отсутствии HP эндоскопистам и морфологам не сообщались. На основании эндоскопического исследования и гистологического заключения, пациенты были разделены на семь категорий следующим образом: 55 пациентов – группа не атрофического гастрита (НАГ), 20 случаев – хронический атрофический гастрит (ХАГ), у 36 пациентов диагностирована язва желудка (ЯЖ), в 31 случае – язва двенадцатиперстной кишки (ЯДК), 69 случаев поздних стадий рака желудка (ПСРЖ), 13 случаев раннего рака желудка (РРЖ) до операции и 24 случаев с субтотальной резекцией желудка по поводу рака желудка.
Различия анализировали с помощью т-критерия Стьюдента. Статистический анализ проводили с помощью программы SPSS для Windows версии 7.0. р<0,05 считалось статистически значимым.
Таблица 1. Уровни сыворотки пепсиногена I, II и их соотношение у пациентов с различными заболеваниями желудка.
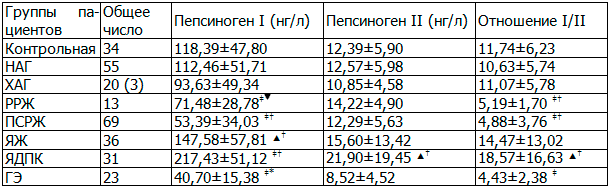
Примечания: ‡p<0.005, ▲p<0.05 с группой контроля; †p<0.005, p<0.05 с НАГ; *p<0.05 ХАГ
По сравнению с контрольной группой, уровни пепсиногенов сыворотки крови и их соотношение не показали статистически значимых различий в группах с неатрофическим и атрофическим гастритом (р>0,05). Напротив уровень пепсиногенов I и II и их соотношение были достоверно выше у пациентов с язвенной болезнью двенадцатиперстной кишки, чем в контрольной группе (р<0,05). Уровень пепсиногена I в сыворотке крови и соотношение пепсиноген I/II были достоверно ниже у пациентов с ранним раком желудка и раком желудка на поздних стадиях, чем в контрольной группе и в группе пациентов с НАГ (р<0,001), с другой стороны не было никаких достоверных различий уровней пепсиногенов I, II и их соотношения между пациентами с ранним раком желудка и его запущенными стадиями. По сравнению с пациентами ХАГ, уровень сывороточного пепсиногена I был ниже у пациентов с ПСРЖ, а отношение пепсиногена I/II было ниже у пациентов с ПСРЖ по сравнению с РРЖ (р<0,05). Следует отметить, что уровни пепсиногена I и II были крайне низкими у пациентов с частичной резекцией желудка по поводу рака желудка (р<0,005).
Мы исследовали оптимальные уровни пепсиногена I и соотношение пепсиногена I/II для диагностики рака желудка (табл. 2 и 3). Оптимальной концентрацией PGI была 70,1 мкг/л, с чувствительностью 82,1% и специфичностью 72,5%. Оптимальное соотношение пепсиногена I/II составила 6,0, с чувствительностью 82,9 % и специфичностью 76,8 %.
Таблица 2. Сравнение уровней пепсиногена I у пациентов с раком желудка и без рака желудка
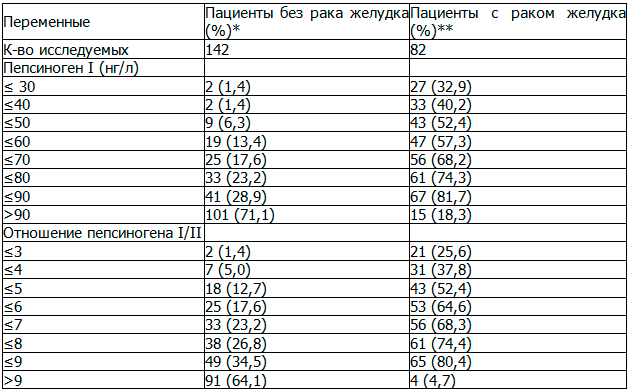
Примечания: * пациенты в группе без рака желудка: 55 неатрофический гастрит, 20 атрофического гастрита, 36 язвенной болезни желудка, 31 язвенной болезни двенадцатиперстной кишки; ** группа с раком желудка включала: 13 пациентов с ранним раком желудка, 69 пациентов с распространенным раком желудка.
Используя значения уровня 70 мкг/л пепсиногена I в качестве серологического уровня для рака желудка, мы обнаружили, что 68,2% пациентов с уровнем пепсиногена I<70 мкг/л и 31,8% больных с уровнем пепсиногена I≥70 мкг/л был рак желудка. Использование показателя соотношения 6 для пепсиногена I/II, мы обнаружили, что 76,8% пациентов с показателем соотношения <6 и 23,2% больных с соотношением уровней пепсиногена I/II≥6 имели опухоли. Сочетание двух показателей сыворотки пепсиногена I≤70 мкг/л, а соотношения пепсиногена I/II≤6, мы обнаружили, что диагностическая чувствительность и специфичность рака желудка были 62,1% и 94,2%, соответственно (табл. 4). Эти результаты показывают, что низкий уровень пепсиногена I и отношение пепсиногена I/II являются ценными серологическими маркерами для прогнозирования рака желудка при использовании в комбинации.
Таблица 3. Прогнозирование рака желудка на основе уровня сывороточного пепсиногена I и соотношения пепсиногена I/II
Таблица 4. Сравнение проведения диагностики рака желудка на основе различных значений уровня пепсиногена I и соотношения пепсиногена I/II

Клиническое значение сывороточных уровней пепсиногена в диагностике язвенной болезни. Как показано в табл. 1, сывороточный уровень пепсиногена I у пациентов с язвенной болезнью желудка и с язвенной болезнью двенадцатиперстной кишки были 147,5±57,81 мкг/л (n=36) и 217,43±51,12 мкг/л (n=31), соответственно, значительно выше, чем у лиц с эндоскопически нормальной слизистой (118,39±47,8 мкг / л). Эти данные свидетельствуют о том, что в сыворотке крови, пепсиноген I является полезным в дифференциальной диагностике рака желудка с язвой желудка, а повышение уровня пепсиногена I является фактором риска для язвенной болезни.
Ассоциация хеликобактерной инфекции и сывороточные уровни пепсиногена. Распространенность хеликобактерной инфекции составила 52,9% (18/34) у здоровых, 67,3% (37/55) в группе с неатрофическим поверхностным гастритом, 80,0% (16/20) в группе пациентов с атрофических гастритом, 85,4% (70/82) у больных раком, а 89,6% (60/67) с язвенной болезнью двенадцатиперстной кишки. Уровень инфекции был значительно выше в пораженной группе, чем у здоровых (р <0,01).
Кроме того, мы обнаружили, что сывороточные уровни пепсиногена были значительно выше в Hp+ группе, чем в группе HP-, а коэффициент I/II был значительно ниже в Hp+ группе, чем в группе HP- (р <0,05, табл. 5). Там самым данные свидетельствуют о том, что наличие хеликобактерной инфекции связано с повышением уровня сывороточного уровня пепсиногена.
Таблица 5. Уровень сывороточного пепсиногена I и соотношение I/II в группе пациентов с хеликобактерной инфекцией и без не
Примечание: *p<0.05 с. Hp – группа.
После проведения нашей работы можно сделать следующие выводы:
1) Содержание в сыворотке уровня пепсиногена I и их соотношение I/II снижаться у пациентов с ХАГ по сравнению с НАГ, хотя не наблюдается статистической значимости.
2) Содержание пепсиногена I и их соотношение I/II у пациентов с распространенным раком желудка и соотношение I/II у пациентов с ранними стадиями рака желудка были ниже, чем в группе пациентов с ХАГ.
3) Концентрация в сыворотке крови, уровня пепсиногена I уменьшается по мере прогрессирования атрофии желудка, а также рака желудка из-за потери главных клеток.
4) Низкий уровень пепсиногена I и низкий коэффициент I/II были ценными серологическими маркерами для прогнозирования рака желудка, особенно низкий коэффициент I/II был эффективным параметром для отбора лиц с высоким риском раннего рака желудка.
5) Низкий уровень пепсиногена I и отношение I/II могут указывать на высокий риск возникновение рака желудка. Оптимальное значение уровней показателей в этой группе населения для диагностики рака желудка составила 70 мкг/л для пепсиногена I с 82,1% чувствительностью и 72,5% специфичностью и показатель отношения пепсиногена I/II равный 6,0 с 82,9% чувствительностью и 76,8% специфичностью. Чувствительность и специфичность составили 62,1% и 94,2%, соответственно, при расчесывании уровня пепсиногена I и их соотношения. Эти результаты показывают, что совместное использование низкого уровня пепсиногена I и их соотношения могут быть использованы, как маркеры высокого риска развития опухоли желудка.
6) Кроме того, в нашем исследовании мы обнаружили, что язва желудка редко развивается в этой популяции, где уровень сывороточной концентрации пепсиногена I ≤ 100 мкг/л или пепсиноген II ≤ 10 мкг/л, в то время как язва двенадцатиперстной кишки, редко развивается при уровнях сывороточных пепсиногена I ≤ 120 мкг/л или пепсиногена II ≤ 9 мкг/л. Эти результаты показывают, что повышенные уровни в сыворотке PG обуславливают выше риск развития язвенной болезни.
7) Мы обнаружили, что инфекция H. Pylori была связана с повышением уровня сывороточного PG, что не противоречит другим исследованиям.
Источник
Пепсиноген II – это предшественник фермента пепсина, участвующего в переваривании белка в желудочно-кишечном тракте. Он является лабораторным индикатором H. Pylori-ассоциированного гастрита, язвы желудка и двенадцатиперстной кишки, а также некоторых опухолей.
Синонимы русские
ПГ II, пепсиноген 2, ПГ-2.
Синонимы английские
Pepsinogen II, PGII, PgII, Pepsinogen C, PGC.
Метод исследования
Иммунохемилюминесцентный анализ.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до исследования.
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Детям в возрасте от 1 до 5 лет не принимать пищу в течение 2-3 часов до исследования.
- Исключить из рациона жирную пищу в течение 24 часов до исследования.
- Не принимать пищу в течение 12 часов до исследования, можно пить чистую негазированную воду.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Пепсиноген – неактивный предшественник фермента пепсина. Доказано, что концентрация пепсиногена в крови отражает функциональные и морфологические изменения слизистой оболочки желудка, такие как воспаление, атрофия, мета- и неоплазия. Пепсиноген существует в двух вариантах – пепсиноген I и II. Секреция пепсиногена I осуществляется только в клетках желез тела желудка, пепсиноген II секретируется в клетках желез тела, кардиального и пилорического отделов желудка, а также в бруннеровых железах двенадцатиперстной кишки. В норме в крови присутствует небольшое количество пепсиногена I и II.
Концентрация пепсиногена II повышена при всех заболеваниях, связанных с инфекцией H. pylori. Эта бактерия – единственный известный микроорганизм, способный заселять слизистую оболочку желудка. Н. pylori занимает только эпителий желудочного типа, поэтому не может колонизировать нормальный эпителий двенадцатиперстной кишки и пищевода. Около 50 % населения всей Земли инфицировано Н. pylori (для сравнения: микобактерией туберкулеза инфицировано около трети населения планеты, а вирусом простого герпеса 1-го типа – почти 90 %). При этом у подавляющего числа инфицированных состояние расценивается как хроническое носительство, и только в 15-20 % случаев возникает серьезное заболевание. Факторы, увеличивающие вероятность развития заболевания: инфицирование вирулентными штаммами Н. pylori, генетически обусловленные особенности иммунитета, курение. Как правило, Н. pylori инфицируются в детстве, инфицирование не сопровождается какими-либо симптомами и остается незамеченным. Без лечения Н. pylori сохраняется на всю оставшуюся жизнь. В редких случаях первичного инфицирования Н. pylori во взрослом возрасте развивается тяжелый атрофический гастрит, сопровождающийся дискомфортом в эпигастральной области и тошнотой.
Повреждающее действие Н. pylori осуществляется на поверхности слизистой желудка – бактерия проникает сквозь слой слизи и прикрепляется к эпителию (но не попадает при этом внутрь клеток). Н. pylori обладает множеством факторов болезнетворности, основные из которых: уреаза, цитотоксин-ассоциированые гены (в особенности cagA), цитотоксин VacA и адгезин BabA. Они поддерживают длительное воспаление слизистой оболочки желудка, что проявляется как H. pylori-ассоциированный гастрит. В зависимости от степени выраженности воспалительной реакции различают H. pylori-ассоциированный гастрит с преимущественным поражением антрального отдела желудка, с поражением тела желудка или пангастрит. Почему у одних людей гастрит развивается в основном в антральном отделе при относительной сохранности слизистой оболочки тела желудка и наоборот, остается не до конца ясным. Доказано, что различные части слизистой оболочки желудка характеризуются разной степенью устойчивости к H. pylori. Секрет желез тела желудка обладает более низкими значениями pH, и поэтому слизистая тела желудка устойчивее к H. pylori. Напротив, более высокие значения pH в антральном отделе не обеспечивают защиту от микроорганизма. Возможно, поэтому H. pylori обычно поражает антральный отдел желудка и антральный гастрит встречается чаще. Локализация и степень выраженности процесса влияет на течение заболевания.
При антральном H. pylori-ассоциированном гастрите нарушается нормальный ритм секреции гастрина и возникает гипергастринемия. Она приводит к повышению активности главных и обкладочных клеток желудка, что сопровождается усилением секреции пепсиногена I и II и соляной кислоты. В норме синтез гастрина провоцируется приемом пищи, а избыток пепсиногена I, II и соляной кислоты расходуется в процессе переваривания белков. При Н. pylori-ассоциированном антральном гастрите уровень гастрина повышен постоянно и не связан с приемом пищи. Поэтому для такого гастрита характерно стойкое повышение концентрации пепсиногена II, которое может быть использовано в диагностике этого заболевания. Избыток соляной кислоты (гиперацидный гастрит) повреждает слизистую оболочку желудка. Гиперацидный гастрит проявляется дискомфортом в эпигастральной области через 1,5-2 часа после приема пищи и натощак, изжогой, ночным кашлем.
Под воздействием хронического избытка соляной кислоты на фоне длительной гипергастринемии эпителий двенадцатиперстной кишки подвергается желудочной метаплазии. Несмотря на то что H. pylori не способна колонизировать нормальную слизистую оболочку двенадцатиперстной кишки, она может заселять метаплазированный эпителий. Хроническая инфекция H. pylori в двенадцатиперстной кишке и гиперацидное состояние приводит к язве двенадцатиперстной кишки. Следует отметить, что антральный гастрит и язвенная болезнь двенадцатиперстной кишки являются последовательными этапами одного процесса, запущенного Н. pylori. Язвенная болезнь двенадцатиперстной кишки встречается чаще, чем язвенная болезнь желудка, и характеризуется некоторыми особенностями. Чаще язва локализуется на передней стенке луковицы двенадцатиперстной кишки, сопровождается “голодными” и ночными болями, а также другими симптомами гиперацидного состояния (изжогой, диареей, мальабсорбцией). Язвы двенадцатиперстной кишки не становятся злокачественными. В 80-95 % случаев появление язвы связано с инфекцией H. pylori.
У меньшей части пациентов развивается H. pylori-ассоциированный гастрит с преимущественным поражением тела желудка. Воспалительная реакция сопровождается угнетением и постепенной потерей главных и обкладочных клеток слизистой оболочки, что проявляется атрофическим гастритом. Атрофия слизистой тела желудка сопровождается снижением концентрации пепсиногена I и соляной кислоты. В отсутствие отрицательной обратной связи со стороны соляной кислоты гастрин вырабатывается в больших количествах. В отличие от Н. pylori-ассоциированного антрального гастрита, гипергастринемия при атрофическом гастрите является не причиной болезни, а ответом на нее. Избыток гастрина стимулирует выработку пепсиногена II клетками кардиального и пилорического отделов желудка, поэтому его концентрация, в отличие от пепсиногена I, не снижается, а, наоборот, нарастает в результате гипергастринемии. Изменения концентраций пепсиногена I и II являются диагностическим маркером атрофического гастрита.
Также для раннего выявления такого гастрита и его осложнений используют индекс PGI/PGII – соотношение концентраций пепсиногена I и II, он снижен при атрофическом гастрите тела желудка и пангастрите, причем степень снижения пропорциональна тяжести процесса. Измерение концентраций пепсиногенов I и II и расчет индекса PGI/PGII – оптимальный скрининговый метод оценки слизистой оболочки тела желудка, его преимущества заключаются в безопасности, специфичности и чувствительности. Измерение концентрации пепсиногенов I и II с измерением гастрина 17 и теста на H. pylori позволяет оценить состояние слизистой оболочки всех отделов желудка. Такой подход не уступает стандартному эндоскопическому исследованию и поэтому называется “серологической биопсией”. При атрофическом гастрите нарушаются механизмы всасывания витамина B12 и некоторых микро- и макроэлементов. Длительное время дефицит этих веществ компенсируется их запасами в организме. Однако при отсутствии лечения и прогрессировании атрофии возникают изменения со стороны крови (B12-дефицитная макроцитарная анемия), нервной системы (фуникулярный миелоз), а также желудочно-кишечного тракта (мальабсорбция).
Атрофический гастрит – значимая причина аденокарциномы желудка. Вероятность рака увеличивается при воздействии дополнительных факторов, таких как курение, злоупотребление алкоголем, некоторыми лекарственными средствами. Для раннего выявления аденокарциномы у пациентов с факторами риска необходимо контролировать уровни пепсиногена I и II и индекс PGI/PGII. H. pylori удается обнаружить в 70 % случаев язвенной болезни желудка. В подавляющем большинстве случаев язва желудка локализована на малой кривизне желудка в области “переходной зоны” – участка слизистой оболочки, где происходит смена эпителия тела желудка на эпителий антрального отдела. Переходная зона интенсивно колонизирована H. pylori и характеризуется максимально выраженным воспалительным ответом, который приводит к язве. Следует отметить, что язва желудка, в отличие от язвы двенадцатиперстной кишки, возникает на фоне нормального или пониженного уровня секреции соляной кислоты при отсутствии гипергастринемии. Считается, что в образовании язвы желудка большее значение имеет непосредственное повреждение H. pylori слизистой переходной зоны, а не гормонональный дисбаланс. Другой особенностью язвы желудка является ее способность перерождаться в аденокарциному (в 3 % случаев). Язва желудка характеризуется болями сразу после приема пищи и сопровождается потерей веса. Уровень пепсиногена II значительно повышен у пациентов с H. pylori-ассоциированной язвой желудка и может быть использован для диагностики этого заболевания.
При лечении H. pylori-ассоциированных заболеваний концентрация пепсиногена II возвращается к норме или значительно уменьшается, что отражает улучшение состояния слизистой оболочки желудка или двенадцатиперстной кишки. Поэтому повторное измерение концентрации пепсиногена II может быть использовано на этапе контроля лечения с целью оценить его результат и восстановление слизистой оболочки. В онкологической практике тест на пепсиноген II применяют для диагностики опухолей. При гастриноме, гормонально-активной опухоли, избыток гастрина стимулирует секрецию солянойкислоты обкладочными клетками желудка и провоцирует образование язвы, данное состояние известно как синдром Золлингера – Эллисона. Гастринома чаще локализуется в ткани поджелудочной железы, однако может находиться в любом другом органе. В 60 % случаев она является злокачественным образованием. Язвы, возникающие при синдроме Золлингера – Эллисона, характеризуются упорным рецидивирующим течением, не поддаются медикаментозному лечению, множественные, с атипичной локализацией в дистальном отделе двенадцатиперстной кишки. Они образуются в результате прямого повреждающего действия избытка соляной кислоты и не связаны с H. pylori.
Уровень пепсиногена II при гастриноме значительно повышен.
Для многих злокачественных новообразований характерна секреция проферментов, гормонов и белков-онкомаркеров, в норме несвойственных ткани, из которой происходит опухолевый клон. Например, около 50 % аденокарцином молочной железы производят пепсиноген II, хотя нормальной ткани молочной железы синтез этого профермента несвойственен. Активная секреция пепсиногена II характерна для высокодифференцированных (медленно растущих) аденокарцином, а также для аденокарцином, экспрессирующих эстрогеновые рецепторы. Поэтому интенсивный синтез этого профермента опухолью считается благоприятным прогностическим признаком и, наоборот, низкий уровень секреции пепсиногена II аденокарциномой связан с более частыми рецидивами.
Для чего используется исследование?
- Для диагностики Н. pylori-ассоциированного антрального гастрита, атрофического гастрита и пангастрита.
- Для диагностики язвы желудка и двенадцатиперстной кишки.
- Для раннего выявления аденокарциномы желудка.
- Для контроля за лечением H. pylori-ассоциированного гастрита, язвы желудка и двенадцатиперстной кишки.
- Для диагностики гастриномы.
- Для того чтобы дать прогноз аденокарциномы молочной железы.
Когда назначается исследование?
- При симптомах гиперацидного (антрального) гастрита: дискомфорте в эпигастральной области через 1,5-2 часа после приема пищи и натощак, изжоге, ночном кашле.
- При симптомах атрофического гастрита: дискомфорте в эпигастральной области, чувстве быстрого насыщения, тошноте.
- При симптомах дефицита витамина B12: головокружении, сердцебиении, нарушении периферической чувствительности, парезе, диарее.
- При симптомах язвы двенадцатиперстной кишки: боли в эпигастральной области через 1,5-2 часа после еды, натощак и в ночное время суток, изжоге, ночном кашле, диарее.
- При симптомах язвы желудка: боли в эпигастральной области сразу после приема пищи, чувстве быстрого насыщения, потере веса.
- При имеющихся факторах риска аденокарциномы желудка: атрофическом гастрите, употреблении копченой пищи и большого количества алкоголя, курении, наследственной предрасположенности, предраковых состояниях.
- При симптомах гастриномы: интенсивных болях в эпигастральной или поясничной области, выраженной изжоге, упорной диарее.
- При оценке лечения от H. pylori и восстановления слизистой оболочки желудка или двенадцатиперстной кишки.
- При планировании тактики лечения аденокарциномы молочной железы, а также при оценке риска рецидива аденокарциномы.
Что означают результаты?
Референсные значения не приводятся. Значение используется в расчете соотношения Пепсиноген I / Пепсиноген II.
Причины повышения уровня пепсиногена II:
- острый или хронический H. pylori-ассоциированный гастрит;
- язва двенадцатиперстной кишки или желудка;
- синдром Золлингера – Эллисона;
- применение ингибиторов протонной помпы (омепразола, лансопразола).
Причины понижения уровня пепсиногена II:
- первичная надпочечниковая недостаточность (болезнь Аддисона);
- резекция желудка и гастрэктомия;
- микседема.
Что может влиять на результат?
Концентрация пепсиногена II:
- повышена у пациентов с нарушением функции почек;
- увеличивается с возрастом;
- меняется в течение суток – для точного результата рекомендуется сдача анализа в утренние часы.
Важные замечания
- Интерпретировать уровень пепсиногена II необходимо в комплексе с другими показателями состояния слизистой желудка (гастрином, пепсиногеном I, антителами к H. pylori и антигеном H. pylori).
- В отличие от диагностики доброкачественных заболеваний (гастрита и язвы), анализ на пепсиноген II в диагностике таких опухолей, как аденокарцинома желудка, гастринома, аденокарцинома молочной железы, должен быть дополнен инструментальными методами.
Также рекомендуется
Кто назначает исследование?
Врач общей практики, гастроэнтеролог, онколог.
Литература
- Atherton JC. The pathogenesis of Helicobacter pylori-induced gastro-duodenal diseases. Annu Rev Pathol. 2006;1:63-96.
- He CY, Sun LP, Gong YH, Xu Q, Dong NN, Yuan Y.Serum pepsinogen II: a neglected but useful biomarker to differentiate between diseased andnormal stomachs. J Gastroenterol Hepatol. 2011 Jun;26(6):1039-46.
- Vizoso F, Sánchez LM, Díez-Itza I, Merino AM, López-Otín C. Pepsinogen C is a new prognostic marker in primary breast cancer. J Clin Oncol. 1995 Jan;13(1):54-61.
- Lars Agréus et al. Rationale in diagnosis and screening of atrophic gastritis with stomach-specific plasma biomarkers. Scandiian Journal of Gastroenterology. 2012; 47: 136-147.
- DeVita V.T. Principles and practice of Oncology / V.T. DeVita, Lawrence T.S., Rosenberg S.A; 8th ed. – Lippincott Williams & Wilkins, 2008. – 3034 pp.
Источник
