Замена желудка у человека
К сожалению, при некоторых диагнозах невозможно обойтись без удаления внутренних органов, поскольку это оказывается единственным способом спасти пациенту жизнь. Результатом же утраты того или иного органа становится то, что жизнь человека уже никогда не будет прежней. Все, что остается после операции – это как-то смириться с ситуацией и приспособиться к ее требованиям.
Однако медицина находится в постоянном развитии, и сегодня возможно решение тех проблем, которые еще совсем недавно считались неразрешимыми. И потеря органа, не подлежащего лечению, благодаря достижениям науки, ныне вполне может быть восполнена его пересадкой.
Желудок – важнейший орган пищеварительной системы. В нем начинается процесс разложения сложных белков на более простые вещества, усвояемые организмом. Потому даже при неполном удалении желудка человек вынужден жить на специальных диетах. Но выход есть, и при необходимости гастроэктомии сегодня может быть проведена замена желудка.
Возможна ли пересадка желудка
Сегодня стала возможной трансплантация многих органов. Врачи успешно пересаживают почки, легкие и даже сердце. Желудок здесь не исключение. Но, несмотря на техническую возможность трансплантации этого органа, такая операция проводится в очень редких случаях в силу ее сложности и опасности.
Перед проведением желудочной трансплантации врачам необходимо тщательно взвесить все «за» и «против». Поскольку человек может жить после полной или частичной гастроэктомии, а пересадка является опасной процедурой, возникает неизбежный вопрос о целесообразности такой операции.
Трансплантация желудка
Если больной настаивает на том, чтобы ему пересадили новый желудок, то доктор обязан поставить его в известность обо всех возможных последствиях такого вмешательства. Замена желудка производится редко, потому врачи не дают гарантии полного выздоровления пациента. Наибольшая вероятность того, что пересаженный орган приживется, имеет место тогда, когда донор желудка – человек, состоящий в близком родстве с пациентом.
Основная сложность пересадки желудка связана с трудностью включения донорского органа в кровеносную систему пациента из-за малой длины и толщины кровеносных сосудов. В некоторых случаях операцию провести невозможно без удаления селезенки и усечения поджелудочной железы.
Когда может быть назначена трансплантация желудка
Пересадке желудка предшествует полная гастроэктомия. Эта операция проводится при наличии следующих показаниях:
- Злокачественная опухоль.
- Диффузное поражение органа полипами.
- Язвенная болезнь, сопровождающаяся кровотечениями.
- Прободение стенки желудка.
- Крайняя степень ожирения.
Чаще всего гастроэктомию назначают при злокачественных новообразованиях. Раковые заболевания вызывают тяжелое поражение органа и нередко сопровождаются вторичными патологиями пищеварительной системы.

Диффузная форма полипоза характеризуется обильным развитием новообразований и поражением ими большой площади внутрижелудочной поверхности. При этом такие опухоли удалить невозможно. Единственным лечением здесь является гастроэктомия.
В случае язвенной болезни удаление применяется в редких ситуациях – лишь тогда, когда существует опасность летального исхода.
При серьезных проблемах с избыточным весом иногда проводят операцию по уменьшению объема желудка. В результате пациент физически не может потреблять слишком много пищи.
Как выполняется трансплантация желудка
Удаление желудка и его пересадка являются сложными хирургическими операциями, требующими длительных подготовительных процедур и лечения других патологий, имеющихся на фоне основного диагноза.
Обязательно должно быть проведено лечение таких заболеваний, как воспаление легких, сердечные патологии и сахарный диабет, если таковые имеются у пациента. Операция проводится под общим обезболиванием, и наличие этих болезней может спровоцировать осложнения во время хирургического вмешательства.
Когда до запланированной операции остается несколько недель, пациент должен перейти на специализированный режим питания, исключив из рациона
- острые блюда;
- жареную пищу;
- соленое;
- спиртные напитки.
Кроме того, он должен отказаться от табака и употребления лекарственных средств, не предписанных врачом в рамках подготовки к операции.
Перед хирургическим вмешательством на желудке необходимо, чтобы пациент прошел обследование, включающее такие методы диагностики, как
- Анализ мочи и крови.
- Электрокардиограмма.
- Ренгенофлюрография.
- Анализы на вирусы гепатита и иммунодефицита.
- Ультразвуковое исследование брюшной полости.
Этапы операции по пересадке желудка
Вначале процедуры на животе пациента делается разрез, обеспечивающий доступ к органам брюшной полости. Следующим шагом является непосредственный визуальный осмотр желудка и прилегающих органов. Далее производятся следующие действия:
- Резекция пораженного желудка.
- Помещение на его место донорского органа.
- Включение донорского органа в кровеносную систему пациента путем соединения сосудов.
- Наложение швов на разрез.
Главным этапом операции является мобилизация желудка. При проведении этой части процедуры пациенту рассекают связки и сальник, а затем отделяют желудок от двенадцатиперстной кишки. Когда на место удаленного органа помещают желудок донора, необходимо восстановить разрезанные связки и подсоединить желудок к кишечнику. Самым сложным при операции является отделение удаляемого желудка от кровеносных сосудов и последующее присоединение к системе кровообращения пересаженного органа.
Пересадка желудка при раке
При злокачественных новообразованиях способ лечения определяется стадией болезни. Существует четыре стадии развития опухоли:
- Ранний этап злокачественного перерождения тканей.
- Этап локализации и интенсивного развития опухоли.
- Фаза образования метастазов.
- Заключительная стадия.
Наиболее распространенной формой рака желудка является аденокарцинома, характеризующаяся злокачественным перерождением клеток желудочного эпителия. Чаще всего эта болезнь поражает мужчин после сорока лет.
На первой стадии рак желудка может быть купирован даже без проведения сложной полостной операции – опухоль можно удалить через пищевод с помощью эндоскопа либо через небольшие разрезы в брюшной стенке. На второй стадии злокачественного процесса лечение производится посредством гастроэктомии.
Размер удаляемой части желудка определяется локализацией новообразования, величиной пораженного участка и инвазивностью опухоли. Полная гастроэктомия применяется при больших опухолях с сильной инвазивностью, либо при локализации злокачественного процесса в верхней части желудка. При этом порой удаляют не только желудок, но и лимфоузлы, а также участки пищевода, кишечника и других близлежащих органов. Именно при полной гастроэктомии встает вопрос о пересадке.
На последнем этапе болезни нет смысла в проведении операции, и все лечение состоит в облегчении страданий больного.
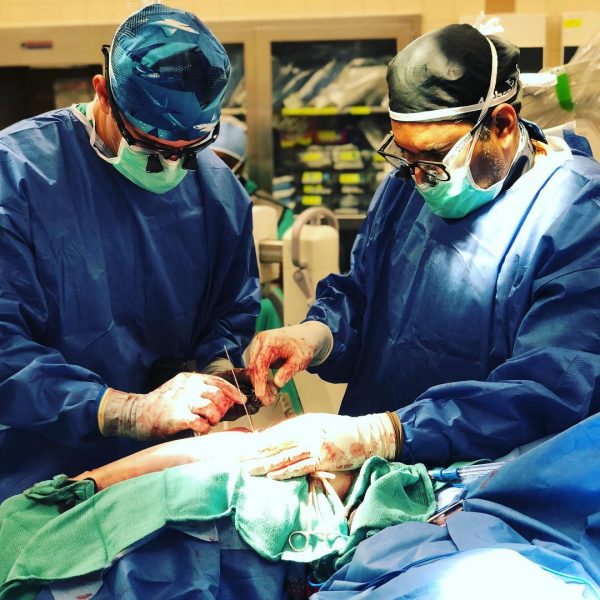
Основным возражением против пересадки желудка при раке является опасность рецидива на почве ослабления иммунитета иммунодепрессантами.
Важнейшим фактором успеха лечения рака желудка является своевременная диагностика. Чем раньше обнаружено новообразование и начато лечение, тем больше шансов сохранить орган и обойтись без гастроэктомии. Потому при частых болях в животе, приступах тошноты и рвоты, нарушениях аппетита и других симптомах с желудочной локализацией необходимо обязательно пройти соответствующее обследование.
К сожалению, опухоль может развиваться бессимптомно. Потому рак часто обнаруживается уже на тех стадиях, когда требуется сложная операция.
Чем опасна пересадка желудка
Риск возникновения после замены желудка серьезных осложнений чрезвычайно высок. Наиболее вероятными послеоперационными патологиями являются:
- малокровие;
- сильное уменьшение веса;
- кровотечения;
- возобновление онкологического заболевания;
- расстройства пищеварения в комплексе с нарушениями работы дыхательной, сердечно-сосудистой и нервной системы.
Одним из наиболее опасных осложнений является кровотечение, которое чаще всего возникает при некачественном наложении шва. Расстройства пищеварения, сопровождающиеся головными болями, потливостью, нарушением ритма сердца и рвотой, возникают в результате переедания.
Нередко в послеоперационный период у пациентов развивается авитаминоз, проявляющийся в ухудшении общего самочувствия, упадке сил, сонливости.
Если показанием к удалению желудка является онкологическое заболевание, то существует опасность его рецидива после операции.
После пересадки донорского органа пациенту назначают препараты, угнетающе действующие на иммунитет, иначе трансплантат может быть отторгнуть. В результате ослабления иммунной системы под действием этих средств может произойти повторное развитие раковой опухоли.
Стоимость пересадки желудка
Стоимость операции по пересадке желудка является приблизительной, а не фактической и не включает в себя авиабилеты или расходы на проживание для пациента и компаньонов. Цены будут варьироваться в зависимости от многих факторы, в том числе от уровня больницы, опыта врача, аккредитации, обмена валют и многого другого.
| США | Коста-Рика | Колумбия | Индия | Иордания | Корея | Мексика | Израиль |
| $16,500 | $11,500 | $11,200 | $6,000 | $7,500 | $9,950 | $8,900 | $20,000 |
Реабилитация после трансплантации желудка
В течение первых двух суток непосредственно после операции кормление пациента осуществляется через вену. После завершения этого периода человеку позволяется выпить воды и употребить легкую жидкую или полужидкую пищу, не содержащую каких – либо плотных включений. При отсутствии послеоперационных осложнений, прооперированного постепенно переводят на диетический режим питания. Больной должен принимать пищу малыми порциями от шести до восьми раз в течение дня.
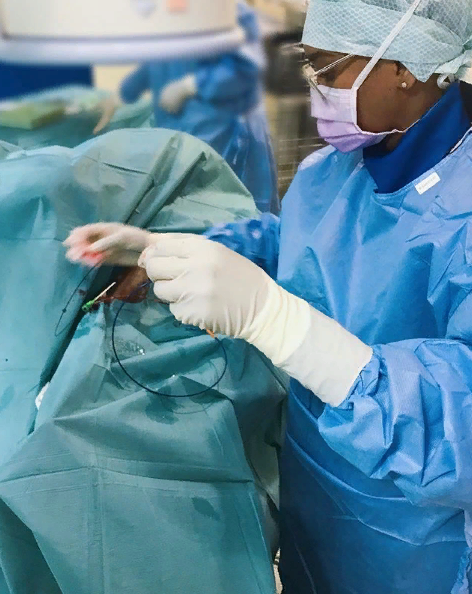
При правильном выполнении трансплантация желудка имеет немалый шанс на благоприятный исход. Однако при этом пациент должен строго соблюдать предписанный ему режим. Только так можно восстановить нормальное функционирование желудочно-кишечного тракта.
Приведение работы желудка в норму требует физической активности. Как только врачи позволят пациенту встать с постели, он сразу должен это сделать, тем самым увеличив свои шансы на выздоровление.
Источник
Люди, столкнувшиеся с удалением желудка и лишившиеся естественной возможности химической и механической обработки пищи в желудке, должны приспособиться к совершенно другим анатомо-физиологическим принципам пищеварения. Выполняя рекомендации врача по диете и образу жизни, можно жить без желудка практически в прежнем ритме.
Когда проводят операцию
Операция полного удаления желудка или гастрэктомия тяжёлая и травматичная. Часто это крайняя мера, к ней прибегают, если известно, что консервативное лечение не сможет спасти больного.
При операции удаления желудка полностью пищевод соединяется напрямую с 12-перстной кишкой.
- Поводом для такой операции чаще всего становится злокачественная опухоль.
- Значительно реже гастроэктомию проводят по поводу доброкачественной опухоли, например, множественного полипоза слизистой оболочки, перфорации стенки желудка или язвенной болезни с кровотечениями.
Если причиной для операции послужила злокачественная опухоль, проводится расширенная гастроэктомия, то есть одновременно с полным удалением желудка иссекают сальники, селезёнку и регионарные лимфоузлы.
Адаптация больных после гастрэктомии

Реабилитация и приспособление к новым условиям питания длится около года. В этот период возможны осложнения:
- Рефлюкс-эзофагит. Воспаление слизистой пищевода, обусловленное забросом содержимого кишечника и желчи из тонкой кишки.
- Демпинг-синдром. Возникает вследствие поступления в кишечник необработанной пищи и сопровождается вегетативными кризами – головокружениями, потливостью, слабостью, сердцебиением, иногда после еды возникает однократная рвота.
- Анемический синдром.
- Быстрая потеря веса.
- Гиповитаминоз — большинство витаминов всасывается в желудке. При его отсутствии необходимые соединения не усваиваются. Коррекция — парентеральное введение поливитаминных комплексов.
Эти сопутствующие симптомы отмечают все пациенты, общаясь на форуме и делясь опытом, как они живут после удаления желудка.
Особенности питания и диеты
Диетотерапия в послеоперационный период – главная составляющая реабилитации.
Основная задача диеты:
- создать покой для заживления раны в месте соединения пищевода и 12-перстной кишки;
- обеспечить организм основными пищевыми ингредиентами;
- предупредить вздутие кишечника.
Сразу после операции в условиях стационара больному в первые сутки назначают голод. Для питания используется парентеральный способ, то есть внутривенное введение:
- солевых растворов (Трисоль, Дисоль);
- аминокислот (Аминоплазмаль);
- глюкозы;
- специализированных смесей (Кабивен).
Если послеоперационный период проходит без осложнений, с третьих суток можно давать не сильно сладкий компот или отвар шиповника в количестве 250 мл в течение суток. Питьё дают часто по чайной ложечке.
При удовлетворительном состоянии пациента последовательно переходят на хирургические диеты:
- на 4-5 день разрешается диета 0А;
- на 6-8 день — диета 0Б;
- на 9-11 день — диета 0В.
При переходе с одной хирургической диеты на другую постепенно увеличивают калорийность блюд и добавляют новые продукты. Сначала всё должно подаваться только жидкое, затем постепенно переходят на протёртые и пюреобразные блюда.
Длительность каждого стола хирургической диеты обычно продолжается от 2 до 4 дней, при необходимости её можно корректировать.
В дальнейшем меню дополняют легкоусваиваемыми продуктами с содержанием достаточного количества необходимых компонентов:
- в первую очередь белков, жиров, углеводов;
- а также витаминов, минеральных элементов и большого объёма жидкости.
Содержание соли в блюдах резко ограничивают.
При правильном функционировании кишечника с 14-15 дня больной переводится на стол №1 по Певзнеру.
При нормальном самочувствии больного спустя 3-4 месяца переводят на непротёртую версию диеты №1 по Певзнеру. Это уже полностью полноценное физиологическое питание с повышенным содержанием белков и немного сниженным количеством углеводов и жиров.
Главная задача диетотерапии для пациентов после гастроэктомии – восполнение белкового и минерально-витаминного дефицита, образовавшегося после операции. Поэтому уже на 4-5 день рацион начинают обогащать белковыми продуктами с быстрым переходом на полноценное питание с полным набором питательных ингредиентов.
Кулинарная обработка продуктов остаётся прежней – это отваривание, приготовление на пару, тушение. Предпочтение отдаётся богатым белком продуктам. Меню может состоять:
- из нежирных бульонов;
- протёртых овощных супов на основе крупяных отваров;
- блюд из нежирной говядины, курятины или рыбы;
- разрешается подавать судака, треску, хека, сазана;
- можно готовить паровые омлеты или яйца всмятку;
- если пациент хорошо переносит молоко, в рацион включаются молочные супы, каши;
- в качестве приправ можно использовать растительные масла, а также сливочное;
- фрукты используются для приготовления киселей, желе, муссов;
- хлеб можно кушать в подсушенном виде, спустя месяц после операции;
- с этого периода можно разнообразить меню фруктовыми соками, несладким чаем;
- ещё через месяц можно начинать давать кефир.
Объём и ассортимент блюд должен расширяться постепенно.
С целью предупреждения возникновения демпинг-синдрома из меню исключает легкоусваиваемые углеводы – сахар, варенье, мёд и другие сладости.
После операции следует полностью исключить из рациона:
- любой вид консервов;
- жирные блюда и продукты;
- маринованные овощи и соленья;
- копчёности и жареные блюда;
- сдобу;
- мороженое, шоколад;
- острые приправы;
- напитки, содержащие газ, алкоголь, крепкие чай и кофе.
В этот сложный период необходимо ограничить физические нагрузки и неукоснительно соблюдать рекомендации лечащего врача.
Сколько живут после удаления желудка
Сейчас медицина продвинулась вперёд, изменились методы обследования и подход к лечению, это сказывается на увеличении продолжительности жизни после полного удаления желудка.
Если операция была сделана по поводу злокачественной опухоли, на такой вопрос сможет ответить только лечащий врач, все зависит:
- от стадии процесса;
- возраста больного;
- сопутствующих заболеваний;
- иммунитета;
- дисциплинированности;
- психологического настроя пациента.
На форуме пациентами часто обсуждается жизнь после удаления желудка по поводу онкологии. Очень многие говорят о достаточно больших сроках жизни после операции, особенно если гастроэктомия была проведена на ранних стадиях. По статистике пятилетняя выживаемость в этом случае приближается к 90 %.
Если же больной оперирован по другому поводу, прогноз, как правило, благоприятный. Большое значение в этом случае имеет чёткое и последовательное выполнение врачебных рекомендаций.
После окончания реабилитационного периода пациенты возвращаются почти к нормальному образу жизни, за исключением некоторых ограничений в питании. На продолжительности жизни это не сказывается.
Рекомендации

Чтобы предупредить нежелательные возможные последствия и осложнения после операции, необходимо:
- в течение нескольких месяцев до минимума ограничить физические нагрузки;
- носить послеоперационный бандаж;
- питаться только разрешёнными продуктами, соблюдая все рекомендации по диетпитанию;
- принимать назначенные врачом витаминные и минеральные добавки;
- если необходимо, принимать соляную кислоту и ферментные препараты с целью улучшения пищеварения;
- для своевременного выявления осложнений проходить регулярно обследования.
Профилактика опасных заболеваний, способных привести к полному удалению желудка, очень проста, однако она не гарантирует здоровья, а лишь снижает риски. Нужно:
- устранить факторы риска (курение, злоупотребление алкоголем, нерациональное питание);
- не нарушать режим и рацион;
- отказаться от вредных привычек;
- стараться избегать стрессовых ситуаций;
- бесконтрольно не принимать лекарственные средства без назначений врача;
- ежегодно проходить профилактические медицинские осмотры.
Также важно поддерживать общее состояние здоровья на должном уровне.
Загрузка…
Источник
Некоторые люди считают, что пересадка желудка – не такая уж сложная операция. Ведь сегодня трансплантируют даже сердце, поэтому с другими органами вообще не должно быть проблем. Но с желудком они как раз есть. Главная сложность заключается в особенности строения желудочных кровеносных сосудов, да и приживается орган очень тяжело. Поэтому и такая операция проводится только в крайних случаях.
Строение желудка
В представлении большинства людей желудок – это орган, который сверху соединен с пищеводом, а снизу с кишечником. Пища в нем частично переваривается и идет дальше. Так то оно так, но у желудка несколько отделов, в каждом из которых происходят определенные процессы.
- Кардиальный отдел – граница между пищеводом и желудком. Здесь ничего не происходит, лишь кардиальный жом открывается только книзу и не дает пище возвращаться обратно в пищевод (если функция жома нарушена, развивается заболевание – рефлюкс-эзофагит).
- Дно. Здесь какое-то время находится пища. Она обрабатывается выделяемой соляной кислотой и проходит дальше.
- Тело. Здесь происходят основные процессы переваривания пищи.
- Привратник. Самый нижний отдел, после которого начинается двенадцатиперстная кишка. Привратник имеет самую активную перистальтику, способствующую продвижению переваренной пищи в кишечник.
Повредиться может любой отдел, и не всегда можно провести частичную резекцию. В большинстве случаев приходится удалять весь желудок, поэтому человеку требуется пересадка донорского органа.
Показания
Что же может случиться с желудком такого, что консервативное лечение будет невозможным? Каковы показания к частичной резекции желудка, а также к его полному удалению и пересадке от донора?
- Онкология. Раковая опухоль распространяется достаточно быстро, поэтому операцию проводят сразу после ее обнаружения в желудке.
- Прободение (образование сквозного дефекта в результате длительно незаживающей язвы или механического повреждения).
- Множественный полипоз (доброкачественные образования, препятствующие нормальному функционированию желудка).
- Запущенная язвенная болезнь, сопровождающаяся кровотечениями и болями.
Каждый случай рассматривается индивидуально, и пересадка желудка проводится только при существовании опасности летального исхода. Во-первых, потому что это технически сложное и рискованное вмешательство. А, во-вторых, потому что непросто найти донора.
ПЕЧЕНЬ
Очень многие люди считают, что после удаления желудка или его большей части уже невозможно вернуться к прежней активной жизни. Что человек навсегда остается зависим от строгой диеты, ему нельзя путешествовать, заниматься спортом и необходимо большую часть времени проводить дома (зимой прятаться от холода, весной от слякоти, летом от солнца, осенью от дождя).
Бытует мнение, что человек перенесший такую операцию остается инвалидом навсегда. Это совершенно неправильно. Если правильно себя вести в первые несколько месяцев и соблюдать ряд простых правил в дальнейшем, возврат к полноценной жизни не только возможен, но и обязателен.
У нас, как правило, имеется по две почки, но чтобы выжить, достаточно и одной. Некоторые люди даже рождаются с одной почкой, а другие — лишаются одной в результате травмы или донорства. Но при этом у них нет серьёзных проблем со здоровьем и продолжительностью жизни. Технически человек может жить вообще без почек, но тогда часто придётся прибегать к диализу, чтобы очистить организм.
Донорство
Теоретически донором может стать любой умерший человек, который при жизни подписал необходимые документы, разрешающие изъятие его органов посмертно. Либо если его родственники дали на это согласие. Но на практике часто оказывается, что донорский желудок несовместим с генетическим кодом реципиента.
Идеально пересаживать орган от близкого родственника: так выше вероятность совместимости и дальнейшей успешной приживаемости. Но в реальности это слишком маловероятное совпадение, чтобы у одного человека в семье начались серьезные проблемы с желудком, а другой (со здоровым органом) внезапно скончался.
Кстати! Иногда желудок удаляют без пересадки донорского органа. Пищевод соединяют с тонкой кишкой, и качество жизни человека заметно снижается. Он переходит на жидкую пищу и становится постоянным пациентом больниц.
В чем суть?
Главный смысл хирургической манипуляции заключается в абсолютной очистке полости больного органа от содержимого, также необходимо очистить брюшную полость и закрыть просвет прободного отверстия. В том случае, если классическая ушивка перфорации не представляется возможной, то проводится резекция поврежденного района желудочной стенки. При этом перед операцией по удалению язвы желудка оцениваются следующие параметры:
- Время, которое прошло с начала заболевания.
- Природа происхождения недуга наряду с размерами и локализацией язвы.
- Общая степень выраженности перитонита и район его распространения.
- Возраст пациента.
- Наличие у больного дополнительных патологий.
- Техническая особенность стационара наряду с уровнем профессионализма врачей.
В настоящее время врачи проводят органосохраняющее хирургическое вмешательство (то есть ушивку) и радикальные операции (в данном случае речь идет о резекциях, иссечении язвы и тому подобное).
Ход операции
Если донорский орган найден, реципиента начинают немедленно готовить к операции. Это очень сложное и длительное вмешательство, требующее порой несколько бригад специалистов, сменяющих друг друга.
Резекция органа
Первый непростой этап – удаление поврежденного желудка (гастрэктомия). Врачи должны постараться, чтобы выделить короткие и тончайшие кровеносные сосуды, соединяющие орган с тонкой кишкой и с пищеводом. Если выделить сосуды не удается, приходится удалять селезенку и часть поджелудочной железы.
Изъятие донорского органа
Одновременно в соседней операции желудок изымается у трупа. Либо это происходит немного заранее. Донорский орган может находиться вне человеческого тела не более 20 часов с учетом соблюдения особых условий (специальный раствор и температура).
Пересадка
Трансплантация желудка – самый сложный и ответственный этап, требующий максимальной концентрации и сосредоточенности. Врачи соединяют новый орган с культей пищевода и тонкой кишкой, а также сшивают нервы и сосуды.
Кстати! Стоимость операции по пересадке желудка начинается с 20 тысяч долларов. Проводится за границей (Швейцария, Израиль, США).
Лечение патологии
Лечение боли после операции в нашем центре начинается с приёма невролога. Приём ведёт главный врач и ведущий специалист нашего центра, невролог (вертеброневролог), кандидат медицинских наук Мажейко Людмила Ивановна.
На первичном приёме врач проведёт консультацию и специализированное обследование, выявит истинную причину развития патологии, установит диагноз, разработает план лечения, даст рекомендации, при необходимости назначит дополнительные обследования. Длительность первичного приёма – 60 минут.
Цена лечения боли после операции в нашем центре рассчитывается индивидуально, в зависимости от стадии заболевания, его давности и наличия осложнений. Такой подход позволяет назначить только необходимый объём лечения с учётом особенностей организма пациента и картины течения заболевания.
Расчёт цены лечения боли после операции производится после приёма невролога и проведения необходимых дополнительных обследований.
При единовременной оплате курса лечения предоставляется скидка 10 %.
Приём невролога осуществляется по предварительной записи. Для записи на приём необходимо позвонить нам в рабочее время по телефону или оставить заявку на сайте и ожидать нашего звонка.
Итак, делают ли операцию при язве желудка?
Прободная язва лечится исключительно хирургическим путем. Подготовка к операции предполагает вывод желудочного содержимого наряду с восстановлением артериального давления. Также производят исследование организма пациента для выбора дальнейших действий.
Вот как в настоящее время проводят сеансы лазерного лечения желудка при прободной язве:
- Пациенту через рот вводится резиновая трубка, как это происходит в рамках обычной диагностической фиброгастроскопии.
- Далее врач посредством визуального наблюдения прижигает язвенную ранку с помощью лазерного луча.
В целях получения требуемого эффекта от операции язвы желудка лазером процедуру необходимо повторять семь-десять раз. Это весьма неприятно для больного. Но такое лечение является довольно эффективным по сравнению с консервативными методиками терапии, правда, значительно уступает хирургическим операциям.
Диета при прободной язве желудка имеет важное значение. Об этом ниже.
Восстановление
Если во время пересадки желудка вся ответственность лежала на плечах врачей, то после операции она распространяется еще и на пациента. Ему предстоит несколько непростых испытаний. И первое из них – отход от наркоза. Медикаментозный сон был длительным, поэтому пробуждение будет тяжелым.
Второе испытание – голодание первые 2 дня. Нужно время, чтобы внутренние швы немного зажили. На третий день пациенту дают немного воды и жидкой пищи. И делается это не столько для насыщения человека, сколько для проверки функциональности пересаженного желудка. Пациент должен будет прислушиваться к своим ощущениям и сообщать о них врачу.
Третье испытание – привыкнуть к новому режиму питания. Кушать теперь придется не менее 6 раз в день, маленькими порциями. Плюс строгие ограничения по тяжелой и вредной пище. Четвертое испытание – постоянный врачебный контроль. Раз в год обязательно нужно будет проходить диспансеризацию. А на прием к хирургу необходимо наведываться раз в полгода плюс при любых возникших проблемах.
Общие причины болезненных ощущений
Послеоперационный период условно можно разделить на два вида – ранний и поздний. Для каждого из них характерны свои осложнения, которые вызывают боли после операции по удалению матки. В раннем послеоперационном периоде боли могут быть вызваны:
В поздние сроки боли возникают в таких ситуациях:
- спаечная болезнь;
- опущение и выпадение влагалища.
Кроме того, причиной плохого самочувствия после операции по удалению матки может быть искусственный климакс.
Боли после операции по удалению грыжи межпозвонкового диска имеют особые проявления: боль в пояснице может исчезнуть, но появиться спустя некоторое время; может начать неметь стопа, усиливаться боль в ноге, появиться покалывание всей ноги и ощущение «ползания мурашек», зачастую на ногу больно опираться. Относительное облегчение наступает лишь в постели в определенном положении (на боку, лежа на животе и т.д.).
Боли после других видов операций схожи в своих проявлениях: боль и скованность при движении, мышечные спазмы, ноющая боль в области шва.
Причинами развития боли после операции по удалению грыжи межпозвонкового диска как в ближайшем, так и в отдаленных послеоперационных периодах, являются:
- глубинные и поверхностные послеоперационные рубцы, которые сдавливают болевые нервные окончания, сосуды и нервные стволы;
- сужение позвоночного канала от рубцов и застоя венозной крови, сдавление спинного мозга и нервов;
- прогрессирование остеохондроза, появление новых грыж в соседних межпозвонковых дисках;
- воспаление в спинно-мозговом канале позвоночника;
- воспаление межпозвонковых суставов (артроз);
- спазм мышц поясницы и таза в области операционного шва;
- неполное удаление грыжи, которая продолжает давить на нервный корешок;
- повреждение нервных стволов, приводящее к онемению и нарушению функций конечности.
После других операции боли возникают по следующим причинам:
- глубинные и поверхностные послеоперационные рубцы, которые сдавливают болевые нервные окончания, сосуды и нервные стволы;
- спазм мышц в области операционного шва;
- воспалительный процесс в мягких тканях вокруг операционного шва;
- нарушение обменных процессов в мягких тканях вокруг операционного шва;
- образование спаек между швом и оболочками внутренних органов;
- венозный и лимфатический отёк в конечностях.
Осложнения
Техническая сложность пересадки желудка, ее длительность, а также генетические особенности донорского органа и организма реципиента говорят о том, что осложнения вполне возможны, и исключить их полностью почти нереально. Чаще всего случается следующее:
- анемия (из-за большой потери крови);
- потеря массы тела (из-за изменения питания пациента);
- внутренние кровотечения (из-за большого количества мелких сосудов и их тонких стенок);
- демпинг-синдром или ускоренный заброс непереваренной пищи в кишечник (при больших объемах пищи).
Но самое опасное осложнение – это рецидив заболевания, от которого лечили пересадкой желудка (например, повторная онкология). Это означает, что вся работа была проведена зря, и теперь пациента, к сожалению, вряд ли удастся спасти. Остается только паллиативная (поддерживающая) терапия.
Но даже если никаких серьезных осложнений не возникало, человек, которому пересадили желудок, должен быть готов к таким частым симптомам как:
- тошнота и рвота;
- потоотделение;
- тахикардия;
- слабость;
- болезненные ощущения в области живота.
Спустя несколько месяцев, когда организм привыкает к новому органу, симптоматика постепенно сходит на нет. Поддерживать нормальное самочувствие следует путем соблюдения диеты и врачебных назначений.
Купирование боли
Через сколько после лапароскопии можно заниматься спортом?
Для ликвидации болевого синдрома, в условиях стационара применяются анальгетики и нестероиды и препараты с противовоспалительным действием. Данные лекарства ингибируют (блокируют) физиологически активное соединение простагландин, как источник распространения воспалительного процесса.
Анальгезирующие медикаменты назначаются с осторожностью, поскольку они оказывают негативное влияние на кроветворительный процесс в организме. При снижении болезненных ощущений анальгетики отменяют, чтобы не вызвать нежелательные побочные эф
