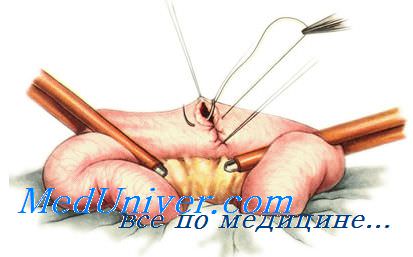
Виды анастомозов на желудке
Оглавление темы “Перитонит.”:
1. Определение тяжести повреждения органов брюшной полости.
2. Перитонит. Классификация перитонита. Виды перитонита.
3. Ведение перитонита. Контроль за источником инфекции. Контроль за повреждениями в брюшной полости.
4. Агрессивные варианты ведения перетонита. Тактика при перетоните.
5. Интраабдоминальные абсцессы. Необходима ли перитонеальная бактериология?
6. Кишечные анастомозы. Идеальный анастомоз. За и против анастомоза.
7. Выбор техники анастомоза. Отечная кишка.
8. Техника наложения анастомоза. Контроль за анастомозом.
9. Когда не следует накладывать анастомоз? Противопоказания к наложению анастомоза.
10. Желудочно-кишечные кровотечения. Проблема желудочно-кишечных кровотечений.
Кишечные анастомозы. Идеальный анастомоз. За и против анастомоза.
Лучшее – враг хорошего, а первое впечатление наилучшее, зачем же его портить?
Идеальный анастомоз
Идеален тот кишечный анастомоз, который герметичен, а утечки (относительно редкие) представляют собой смертельно опасную беду. Кроме того, анастомоз не должен быть сужен, он обеспечивает нормальное функционирование ЖКТ даже в первые дни после его сформирования.
Каждый опытный хирург полагает, что именно его техника наложения анастомозов, которую он усвоил от своих учителей и закрепил собственным опытом, – «наилучшая». В практике применяют много методов: конец в конец, конец в бок или бок в бок; одно- или двухрядный шов, узловой или непрерывный, с применением плетеных или монофиламентных, рассасывающихся или нерассасывающихся нитей; а также мы даже знаем хирургов зараженных навязчивой идеей наложения анастомоза трехрядным узловым швом. Ко всему перечисленному добавим степлеры. Чему же отдать предпочтение?
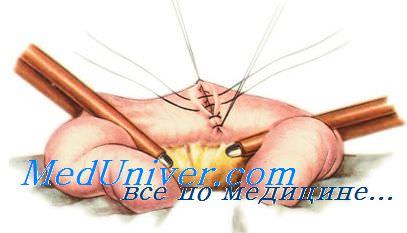
За и против анастомоза
Большое количество экспериментальных и клинических исследований позволяет сделать следующие заключения.
Утечки (несостоятельности) анастомоза. Расхождение анастомозов встречается независимо от методов их формирования, даже если они наложены без натяжения и при хорошем кровоснабжении анастомозируемой кишки.
Стриктуры (сужения) анастомоза. Однорядные анастомозы менее подвержены рубцовым сужениям, чем многорядные. Стриктуры чаще также осложняют анастомозы конец в конец, наложенные циркулярным степлером.
Неудачи наложения анастомоза. В целом степлеры более склонны к интраоперационным «осечкам»
Скорость наложения анастомоза. Механические анастомозы степлерами в среднем выполняются быстрее, чем ручным швом. Чем меньше слоев, тем быстрее накладывается анастомоз, а непрерывный шов занимает меньше времени, чем узловой. В целом на наложение двух кисетных швов для степлерного анастомоза нужно столько же времени, как для однорядного ручного непрерывного шва.
Шовный материал для анастомоза. Плетеные нити (шелк или викрил) пропиливают ткани и (по крайней мере в эксперименте) чаще вызывают воспаление и активацию коллагеназ, чем монофиламентный материал (полидеоксанон – ПДС или пролен). Хромированный кетгут слишком быстро рассасывается, чтобы обеспечить прочность анастомоза. Монофиламентная нить легче проскальзывает сквозь ткани и при непрерывном шве лучше распределяет натяжение вдоль всей окружности анастомоза.
Стоимость наложения анастомоза. Степлеры значительно дороже обычного шовного материала таким образом, материально более затратны. Вообще говоря, чем меньше используется шовного материала, тем дешевле обходится анастомоз, а наиболее экономичен однорядный непрерывный шов.
– Также рекомендуем “Выбор техники анастомоза. Отечная кишка.”
Источник
Наложение анастомоза между 2-мя участками пищеварительного ап-парата – одна из наиболее распространенных операций в абдоминальной хирургии. Анастомоз накладывают с целью восстановления пассажа со-держимого пищеварительного аппарата. В зависимости от способов соеди-нения приводящего и отводящего участков пищеварительного аппарата различают следующие виды анастомозов:
1) анастомоз конец в конец;
2) анастомоз бок в бок;
3) анастомоз конец в бок;
4) анастомоз бок в конец.
Основные требования к наложению анастомоза:
????ширина анастомоза должна быть достаточной для того, чтобы не суживать просвет кишечника;
????по возможности анастомоз необходимо накладывать изоперистальтически;
????линия анастомоза должна быть прочной и обеспечивать физиче-скую и биологическую герметичность.
Наиболее часто формируют анастомоз с помощью 2-х-рядного шва, который накладывают на заднюю, а затем на переднюю стенку анастомоза. С помощью серозно-мышечного шва Ламбера соединяют участки кишки в месте наложения соустья. После вскрытия просвета обоих участков кишки образуются задние и передние губы анастомоза. Заднюю стенку анастомоза формируют путем сшивания задних губ с помощью сквозного шва Мульта-новского (учитывая его хорошие гемостатические свойства). После форми-рования задней стенки анастомоза сшивают передние губы. При этом приме-няют вворачивающий шов Шмидена, который обеспечивает гемостаз, ввора-чивание соединяемых стенок и соприкосновение их серозных оболочек.
Заканчивают формирование анастомоза путём наложения отдельных серозно-мышечных швов Ламбера.
Анастомоз конец в конец
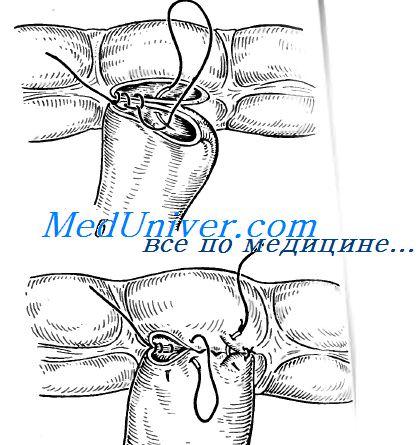
Вначале накладывают 2 лигатуры-держалки на брыжеечный и сво-бодный края просвета кишки. Формирование межкишечного соустья начи-нается с наложения узловых серозно-мышечных швов Ламбера на протя-жении всей задней стенки анастомоза. Соединяемые участки кишки осво-бождают от брыжейки примерно на расстоянии 1 см от свободного конца, а линия этого шва должна отстоять от краев разреза кишки примерно на 0,5 см. Нити 2-х крайних швов оставляют как держалки, остальные нити срезают. После этого на заднюю полуокружность анастомоза накладывают непрерывный краевой обвивной шов Мультановского. После ушивания задней стенки анастомоза этой же нитью ушивают его переднюю стенку с использованием вворачивающего шва Шмидена, следя за тем, чтобы стенки соприкасались только серозными оболочками. Особенно тщательно непре-рывный шов накладывают в углах анастомоза (место перехода шва с задних губ соустья на передние). Поверх сквозного вворачивающего шва наклады-вают отдельные узловые серозно-мышечные швы Ламбера. Операция закан-чивается ушиванием окна в брыжейке кишки (для профилактики последую-щих сращений) и пальпаторного определения проходимости вновь созданно-го анастомоза. Возможно проведение вначале «грязного» этапа операции, а затем «чистого», т. е. сначала накладывают на задние губы анастомоза шов Мультановского, затем на передние губы шов Шмидена, после этого по всей окружности анастомоза накладывают серозно-мышечные швы Ламбера.
Анастомоз бок в бок
Накладывают при малом диаметре соединяемых участков кишки, при наложении соустья между желудком и тонкой кишкой.
Преимущества:
????анастомоз лишен критической точки зашивания брыжейки (в дан-ном случае «критическая точка» – это место сопоставления брыжеек от-резков кишечника, между которыми накладывают анастомоз);
????анастомоз способствует широкому соединению сегментов кишки;
????анастомоз обеспечивает безопасность в отношении возможного по-явления кишечного свища.
Техника
Если резекцию кишки предполагают закончить созданием анастомоза по типу бок в бок, после рассечения и перевязки брыжейки кишку пере-жимают зажимом Кохера в том месте, где была закончена мобилизация кишки. Зажим снимают и в пережатом месте кишку перевязывают кетгу-товой нитью. Затем, отступив примерно на 1,5 см проксимальнее от места перевязки, на стенку кишки накладывают жесткий зажим, а проксимальнее от того же места на стенку кишки накладывают серозно-мышечный шёл-ковый кисетный шов. Между жомом и лигатурой кишку пересекают скальпелем. Культю смазывают йодом и погружают анатомическим пин-цетом в кисет, нитки которого затягивают до отказа и затем завязывают. После удаления резецируемой кишки приступают к наложению бокового анастомоза. Приводящий и отводящий отделы кишки прикладывают друг к другу боковыми стенками изоперистальтически, т. е. один по продолже-нию другого. Стенки кишечных петель на протяжении 6-8 см соединяют рядом узловых шелковых серозно-мышечных швов по Ламберу на рас-стоянии 0,5 см друг от друга, отступив кнутри от свободного края кишки. На середине протяжения линии наложения серозно-мышечных швов вскрывают просвет кишки одной из кишечных петель, а затем подобным же образом вскрывают просвет другой петли. Разрез просвета удлиняют в стороны, не доходя 1 см до конца линии серозно-мышечного шва. После этого приступают к сшиванию внутренних краев получившихся отверстий непрерывным обвивным кетгутовым швом Мультановского. Шов начина-ют соединением углов обоих отверстий, стянув углы, друг с другом, завя-зывают узел, оставляя начало нитки необрезанным. Дойдя до противопо-ложного конца соединяемых отверстий, закрепляют шов узлом и перехо-дят с помощью той же нитки к соединению наружных краев отверстий вворачивающим швом Шмидена (2-й «грязный» шов). После ушивания обеих стенок нити связывают. Для этого делают прокол со стороны слизи-стой одной кишки, затем со стороны слизистой другой кишки и после это-го шов затягивают; края отверстия при этом вворачиваются внутрь. Дойдя до начала «грязного» шва, конец кетгутовой нити связывают двойным уз-лом с ее началом. Таким образом, просвет кишечных петель закрывается. Заканчивается инфицированный этап операции, и приступают к последне-му этапу – наложению 2-го ряда узловых серозно-мышечных швов Лам-бера (2-й «чистый» шов) уже по другую сторону анастомоза. Проколы де-лают, отступив 0,75 см от линии «грязного» шва. Слепые культи во избе-жание инвагинации фиксируют несколькими узловыми швами к стенке кишки. Формирование анастомоза заканчивается проверкой проходимости его и ушиванием отверстия в брыжейке кишки.
Анастомоз конец в бок
Анастомоз конец в бок часто применяют при резекции правой половины толстой кишки и наложении анастомоза между тонкой и толстой кишками.
Расположение конечной петли по отношению к оси анастомозируемой петли может быть параллельным при продольном соединении или перпен-дикулярным при поперечном соединении. При этом необходимо отдать предпочтение поперечному анастомозу, при котором пересекают меньшее количество круглых мышечных волокон, тем самым, обеспечивая пери-стальтическую волну большей эффективности.
Техника
Стенку тонкой кишки соединяют отдельными серозно-мышечными швами Ламбера, отступив на 3-4 см от линии ее пересечения со стенкой толстой кишки, ближе к брыжеечному краю. Затем по ленте продольно вскрывают просвет толстой кишки, задние губы сшивают сквозным непре-рывным обвивным швом Мультановского, затем этой же нитью сшивают передние губы, используя один из вворачивающих швов. Нити связывают. На переднюю стенку анастомоза поверх вворачивающего шва накладыва-ют серозно-мышечные швы Ламбера.
Источник
| Оглавление темы “Грыжесение. Кишечные швы.”: 1. Операции при врожденной паховой грыже. Принципы операций при врожденной паховой грыже. 2. Операции при бедренной грыже. Принципы операций при бедренной грыже. 3. Операции при пупочной грыже. Пластика по Мейо. Пластика по Сапежко. Пластика по Лексеру. 4. Операции при грыже белой линии живота. Принципы операций при скользящих грыжах. 5. Грыжесечение при ущемлённых грыжах. Принципы операций при ущемлённых грыжах. 6. Лапаротомия. Доступы к органам полости живота. Лапаротомные доступы. 7. Косые лапаратомные разрезы. Поперечные лапаратомные разрезы. Комбинированные лапаратомные разрезы. 8. Осмотр брюшной полости при ранениях. Ревизия брюшинной полости при проникающих ранениях живота. 9. Кишечные швы. Кишечный шов. Требования к кишечному шву. 10. Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена. Кишечные швы. Кишечный шов. Требования к кишечному шву.В основе большинства операций на желудочно-кишечном тракте лежит кишечный шов. Под термином «кишечный шов» подразумевают все виды швов, накладываемых на стенку полого органа желудочно-кишечного тракта (пищевод, желудок, кишечник), а также и на другие полые органы, имеющие брюшинный покров, мышечную оболочку, подслизистый слой и слизистую оболочку (жёлчный и мочевой пузырь).
Главные требования к кишечному шву: – кишечный шов должен быть прочным, т.е. после наложения шва края сшитых органов не должны расходиться; – кишечный шов должен быть герметичным. При этом следует иметь в виду герметичность механическую, не допускающую вытекания из просвета органа ни капли его содержимого, и герметичность биологическую, не допускающую выхода микрофлоры из полости органа, – кишечный шов должен обеспечивать хороший гемостаз; – кишечный шов не должен суживать просвет полого органа; – кишечный шов не должен препятствовать перистальтике. Выполнение этих требований возможно только с учётом анатомо-физиологических свойств полых органов брюшинной полости. Первое из них – способность брюшины склеиваться и в последующем срастаться в месте повреждения или при плотном прижатии двух листков друг к другу. Второе – футлярное строение стенки желудочно-кишечного тракта. Различают 4 основных слоя стенки желудочно-кишечного тракта: слизистую оболочку; подслизистый слой; мышечную оболочку; серозную оболочку (на пищеводе – адвентициальную). Первые два слоя отделены от следующих рыхлой соединительной тканью, в результате чего они могут скользить по отношению друг к другу. Это очень заметно при вскрытии просвета полого органа: слизистый и подслизистый слои выворачиваются кнаружи под тягой мышечного слоя. В связи с этим, а также из-за красного цвета слизистой оболочки, вывернутые края разреза кишки называют «губами». Образование «губ» иногда затрудняет чёткую визуализацию каждого слоя при наложении кишечного шва. Самым прочным является подслизистый слой. Остальные слои, включая мышечный, легко прорезаются даже при небольшом натяжении. Для обеспечения прочности и механической герметичности кишечный шов обязательно должен проходить через подслизистый слой.
В подслизистом слое располагается большинство кровеносных сосудов органа, из-за чего при его рассечении возникает кровотечение. Шов, проходящий через подслизистый слой, должен обеспечивать гемостаз. Из-за тесной связи подслизистого и слизистого слоев очень трудно при наложении кишечного шва пройти, не задев слизистую оболочку, и, следовательно, не инфицировав шовный материал. Кишечный шов, захватывающий подслизистый и слизистый слои, называется сквозным (шов Черни), он может обеспечить прочность и механическую герметичность, но не обеспечивает герметичности биологической, так как через прокол стенки и вдоль шовной нити микроорганизмы могут выходить из просвета кишки на поверхность брюшины. Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швыДругие видео уроки по топочке находятся: Здесь – Также рекомендуем “Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.” |
Источник
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке “Файлы работы” в формате PDF
Введение: Болезни оперированного желудка (БОЖ) – патологические состояния в организме человека, развивающиеся после резекции желудка. Болезни оперированного желудка по своей сути ятрогенные заболевания и зачастую требуют повторного оперативного вмешательства. Абсолютное число больных с постгастрорезекционными и постгастроэктомическими синдромами ежегодно неуклонно возрастает за счет увеличения числа оперированных больных по поводу рака желудка, особенно в связи с увеличением процента 5-летней выживаемости больных. Большое число нетрудоспособных в связи с развитием послеоперационных синдромов (демпинг-синдром, рефлюкс-эзофагит, гипогликемический синдром и другие) придают патологии не только медицинское, но и важное социальное значение. Правильная профилактика способствует сокращению затрат госбюджета МЗСР ЧР в связи с ежегодной диспансеризацией больных с данной патологией.
Актуальность: В настоящее время резекция желудка, несмотря на недостатки, остается одной из самых распространенных операций в желудочной хирургии. Только в России и США ежегодно выполняют более 100 тысяч операций по поводу язвенной болезни, из них – около половины – резекция желудка. Болезнь оперированного желудка развивается в сроки от нескольких месяцев до нескольких лет после операции. Ранние послеоперационные осложнения возникают у 10-30% оперированных, летальность все еще составляет от 2 до 15%.
Анализ материалов показывает, что в последние годы хирургическое лечения язвенной болезни характеризуется уменьшением числа плановых (прежде всего органосберегающих) операций, увеличением доли больных с осложнениями пептической язвой на 40-80 %, необоснованным расширением показаний к резекции желудка. По-видимому, сочетание этих факторов привело к росту частоты болезней оперированного желудка в 1,8 раза [1]. Цель исследования: изучение патологии «болезнь оперированного желудка» и непосредственно анастомозита.
Поставленная цель реализована через решение следующих задач:
Определение основных жалоб больных, частоты встречаемости постгастрорезекционных расстройств.
Выяснить сроки возникновения патологии «болезнь оперированного желудка».
Рассчитать частоту инвалидизации после резекции желудка по Б-1 и по Б-2 в различных модификациях и соотношение выполняемых операций.
Разработать собственную классификацию анастомозита на основе эндоскопических данных.
В результате исследования историй пациентов на протяжении выявить причину развития анастомозита и методы его профилактики.
Материалы и методы: В нашей работе мы провели исследование историй болезни в период времени с 1988 по 2009 года в архивах «Городской клинической больницы № 1»; «Республиканская клиническая больница». Было исследовано 140 историй болезни с патологией «болезнь оперированного желудка», средний возраст больных составляет 53 года, средний рост – 1,66 м, средний вес – 60, 5 кг. Мужчин – 105 человек, женщин – 35 человек. Средний возраст мужчин составляет 52,15±0,7; средний возраст женщин 55,94±0,5. В зависимости от места проживания число городских жителей составило 82,3%, а сельских 17,7%. Индекс массы тела у 54% пациентов находился в пределах нормы, лишь у 28 % он был выше нормы и у 18% ниже нормы.
Результаты: У всех пациентов при поступлении наблюдались характерные жалобы:
Слабость общая, утомляемость | 58% |
Боли в эпигастрии | 56,50% |
Отрыжка | 34% |
Тошнота | 31,50% |
Головокружение, головные боли | 27% |
Срыгивание пищи с желчью, рвота | 22,80% |
Изжога | 19,28% |
Тяжесть | 17% |
Аппетит снижен/отсутствие | 16% |
Боли в сердце | 14,28% |
Стул неоформленный | 13,57% |
Боли по всему животу, особенно в правой половине | 12,80% |
Урчание/вздутие | 12% |
Горечь во рту | 11,40% |
Повышенная саливация | 10,70% |
Плохой сон | 6,40% |
Похудение | 6,40% |
Боли в левом подреберье и др. | 5% |
Постгастрорезекционные расстройства наблюдались у всех пациентов. Причем, характерным оказалось то, что многие пациенты имели 1-3 синдрома.
Наиболее часто синдром возникает в первые 5 лет после операции и этот процент уменьшается при увеличении временного промежутка между годом проведения операции и годом возникновения синдрома оперированного желудка.
Исследование показало, что количество операций, выполняемых по Бильрот-II лишь незначительно превышает количество операций по Бильрот-I. Также было выявлено, что резекция желудка нередко приводит к инвалидизации – 28% от общего числа. Из них 7,2% II группа инвалидности, 6,3% III группа инвалидности после резекции по Бильрот-I; 10,4% II группа и 3,1% III группа после резекции по Бильрот-II.
Учитывая сроки операций, было проведено соотношение между плановыми и экстренными операциями. За период времени с 1966 по 2007 года наблюдалось преобладание количества плановых операций над экстренными в связи с большим количеством операций по поводу язвенной болезни желудка и луковицы двенадцатиперстной кишки (115:25). За последние годы (2008-2010 гг.) тенденция приобрела обратный характер, так как значительно сократилось количество операций по поводу язвенной болезни желудка и луковицы двенадцатиперстной кишки в связи с высокой эффективностью консервативного лечения и увеличилось число экстренных операций по поводу перфорации язвы, рака, пептической язвы анастомоза (19:29). Процент инвалидизации, однако, сохраняется: при плановых операциях равен 15,6%, а при экстренных – 28,0% от общего числа больных.
Дальнейшая работа шла непосредственно по изучению одного из постгастрорезекционных расстройств – анастомозита, частота встречаемости которого составляет 24,30%, что явилось достоверным основанием для изучения данной патологии. К тому же в настоящее время анастомозиты являются частой причиной повторных оперативных вмешательств на органах брюшной полости.
Анастомозит – это воспаление, затрагивающее ткани искусственно наложенного анастомоза.
Этиология анастомозита до настоящего времени остается недостаточно выясненной. К факторам, влияющим на возникновение этого осложнения, относят грубую технику наложения анастомоза, применение непрерывного кетгутового шва, сквозные проколы иглой при наложении перитонизирующих швов. На развитие анастомоза влияет состояние реактивности организма и характер шовного материала, аллергическая реакция на шовные нити, изготовленные из чужеродного белка, инфекционные осложнения в области наложенных швов, сдавление анастомоза извне, нарушения электролитного и белкового баланса в послеоперационном периоде [2,3,4].
В первые 3-4 дня после операции проходит воспаление зоны анастомоза травматической этиологии. Следствием воспаления является отек слизистого и подслизистого слоев культи желудка и кишки в зоне наложенных швов. Отек анастомотической губы приводит к сужению анастомоза иногда до полной непроходимости. На 5-7-е сутки отек анастомоза значительно уменьшается и проходимость его восстанавливается [7].
Из 140 изученных историй 30 имело в своем составе диагноз «анастомозит». На основе данных фиброгастроскопии 30 пациентов была разработана классификация, включающая в себя три аспекта: функциональную характеристику, морфологическую картину и стадию заболевания.
По функциональной характеристике анастомоз может быть
1) функционально-состоятельным, то есть выполнять клапанную функцию (исключение заброса желудочного или кишечного содержимого в пищевод) и сфинктерную функцию (координация пассажа пищи)
2) функционально-несостоятельным.
2а) полностью, когда имеются признаки нарушения обеих функций одновременно;
2б) частично, когда имеются признаки нарушения одной из функций.
Частично функционально-несостоятельный анастомоз подразумевает:
отсутствие сфинктерной функции – анастомоз зияет;
снижение сфинктерной функции – анастомоз не полностью смыкается;
отсутствие/снижение клапанной функции – рефлюкс.
По морфологической картине мы выделяем:
Катаральный (простой) – слизистая оболочка утолщена, отечна, гиперемирована, поверхность обильно покрыта слизистыми массами, видны множественные мелкие кровоизлияния, эрозии. При микроскопическом исследовании выявляются дистрофия, некробиоз и слущивание поверхностного эпителия, клетки которого отличаются повышенным слизеобразованием.
Эрозивный – слущивание клеток ведет к эрозии.
Фибринозный – на поверхности утолщенной слизистой оболочки образуется фибринозная пленка.
Язвенный – образование язвы.
Язвенно-перфоративный – происходит перфорация язвы.
Лигатурный – выделен отдельно поскольку в данной ситуации развитие воспалительной реакции идет непосредственно в зоне лигатур.
Язвенный, язвенно-перфоративный и лигатурный анастомозит выделяется либо на передней губе анастомоза, либо на задней.
По стадиям анастомозит может быть острым или хроническим.
Из изученных 30 историй в настоящее время удалось найти и обработать 10 первичных хирургических, на основе которых были выделены следующие данные. Первичный диагноз в 40% – язвенная болезнь желудка (из них 10% в стадии обострения); в 50% – язвенная болезнь двенадцатиперстной кишки (из них 20% с субкомпенсированным стенозом, у 10% – декомпенсированный стеноз); в 10% – хронический гастрит. Оперативные данные: доступ – 100% верхнесрединная лапаротомия.
Вид операции:
50% -Бильрот I,
20% – Бильрот II по Гофмейстеру-Финстереру,
10% – Бильрот II по Ру,
10% – Бильрот II по Витебскому,
10% – Бильрот II по Бальфуру.
Объем оперативного вмешательства: ¾ – 20%, 2/3 – 70%, ½ – 10%. Исходя из этих данных, можно сказать, что анастомозит чаще развивается после выполнения резекции по Бильрот- I, реже – после резекции по Бильрот-2 в модификациях. Основной причиной считается наложение более узкого анастомоза при использовании метода Бильрот- I [7].
В 10% случаях острый анастомозит переходит в хроническую форму.
Профилактикой острого анастомозита является тщательность оперативной техники (выполнение операции хирургом с опытом) и наложение анастомоза между функционирующими органами (перистальтика должна сохраняться, чтобы не было застоя желудочного, кишечного содержимого). В наших наблюдениях также прослеживается достаточно четкая зависимость частоты развития анастомозита от вида кишечного шва. Применение отдельных узловатых швов, особенно в стадии освоения, значительно увеличило частоту анастомозитов. Накладывание первого ряда анастомоза непрерывным швом с двумя узлами, располагаемыми по диаметру окружности анастомоза, резко сократило возникновение анастомозита [5]. Постоянная аспирация желудочного содержимого через тонкий зонд в течение 3-4 суток после операции снижает частоту анатомозита с 7 до 4,5% [8]. Снижает частоту анастомозита после резекции желудка подготовка пациентов к операции, направленная на снижение воспалительного процесса в слизистой оболочке зоны операции, уменьшение выраженности перигастрита и перидуоденита [6].
Выводы:
Болезнью оперированного желудка страдают в основном мужчины.
Постгастрорезекционный синдром возникает в большинстве случае в первые пять лет после резекции желудка.
Тяжесть инвалидизации после резекции желудка по Бильрот-2 выше, чем по Бильрот-I.
Анастомозит встречается в 24,3 % случаев.
В 10% случаев острый анастомозит переходит в хроническую форму.
Анастомозит возникает в основном после резекции 2/3 желудка по поводу язвенной болезни по Б-I.
До 2007 года преобладало количество плановых операций (115:25), однако в настоящее время преобладает число экстренных операций (19:29).
Список литературы:
Афанасьев А.Н. Возможность фармакотерапии в лечении острых гастродуоденальных кровотечений / А.Н. Афанасьев, М.А. Евсеев // Успенские чтения. Материалы научно-практической конференции врачей России. – Тверь, 2003. – С. 113-115.
Гервазиев В.Б., Лубянский В.Г., Макаров В.А. Анастомозит после резекции желудка по Бильрот-II с поперечным гастроэнтеростенозом. //Вестн.хирургии. -1992. -Т.148. -№2. -С.221-225.
Глиенко Ю.А. К вопросу об анастомозитах // Клинческая хирургия -1974. -№1.-С.49-53.
Годиевский А.И., Шапринский В.А. Анастомозит после резекции желудка и его лечение //Вестн.хирургии. -1995. -Т154. -№2. -С. 110-111
Катанов Е.С. Острый послеоперационный панкреатит – Чебоксары: Изд-во «Чувашия», 2000. -С. 206-223.
Нагаев Н.Р. Эндоскопические методы в профилактике и лечении постгастрорезекционного анастомозита: Автореф.дис. …канд.мед.наук. -Уфа, 1996. -23 с.
Черноусов А.Ф., Богопольский П.М., КурбановФ.С. Хирургия язвенной болезни желудка и двенадцатиперстной кишки: Руководство для врачей. -М.: Медицина, 1996. -250 с.
Шкроб О.С. Систематическая аспирация желудочно-кишечного содержимого как метод профилактики атонии после резекции. Дис. -М., 1953.
Источник