Ваготомия и резекция желудка
Этапы и техника селективной проксимальной ваготомии
а) Показания для селективной проксимальной ваготомии:
– Плановые: упорная неосложненная дуоденальная язва.
– Относительные показания: осложненная дуоденальная язва.
– Альтернативные вмешательства: лапароскопическая операция. Дистальная резекция желудка при наличии очень большой язвы («ампутирующая язва»). Селективная проксимальная ваготомия или стволовая ваготомия с пилоропластикой.
б) Предоперационная подготовка:
– Предоперационные исследования: эндоскопия, рентгеноконтрастное исследование, бактериологическое исследования, 24-часовая рН-метрия.
– Подготовка пациента: назогастральный зонд.
в) Специфические риски, информированное согласие пациента:
– Рецидив язвы (через 10 лет в 5-10% случаев)
– Повреждение желудка (в редких случаях (0,5%) некроз малой кривизны)
– Повреждение селезенки
– Повреждение пищевода
– Нарушение опорожнения желудка (5% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при селективной проксимальной ваготомии. Верхнесрединная лапаротомия.
ж) Этапы селективной проксимальной ваготомии:
– План операции
– Доступ
– Обнаружение нерва Латарже
– Скелетизация малой кривизны I
– Скелетизация малой кривизны II
– Скелетизация дистального отдела пищевода
– Миотомия пищевода
– Миотомия малой кривизны
– Диссекция дистальной части большой кривизны
– Окончательный вид после ваготомии
– Укрывание малой кривизны
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Необходимо точное обнаружение нерва Латарже. Скелетизация малой кривизны сохраняет только те ветви нерва Латарже, которые находятся возле привратника.
– Скелетизация переднего и заднего листка малого сальника выполняется послойно вдоль малой кривизны; у очень полных пациентов может также потребоваться работа в «трех слоях».
– Избегайте избыточного натяжения желудка.
– Предупреждение: избегайте повреждения селезенки и отрыва коротких желудочных артерий.
и) Меры при специфических осложнениях. При обширной ваготомии выполняйте пилоропластику.
к) Послеоперационный уход после ваготомии:
– Медицинский уход: удалите назогастральный зонд на 2-3 день. Удалите дренажи на 3-4 день. Эндоскопический контроль через 2-6 недель.
– Возобновление питания: разрешите маленькие глотки жидкости через 2-3 дня, затем быстрый возврат к обычному питанию.
– Активизация: сразу же.
– Период нетрудоспособности: 2 недели.
л) Оперативная техника проксимальной селективной ваготомии:
– План операции
– Доступ
– Обнаружение нерва Латарже
– Скелетизация малой кривизны I
– Скелетизация малой кривизны II
– Скелетизация дистального отдела пищевода
– Миотомия пищевода
– Миотомия малой кривизны
– Диссекция дистальной части большой кривизны
– Окончательный вид после ваготомии
– Укрывание малой кривизны
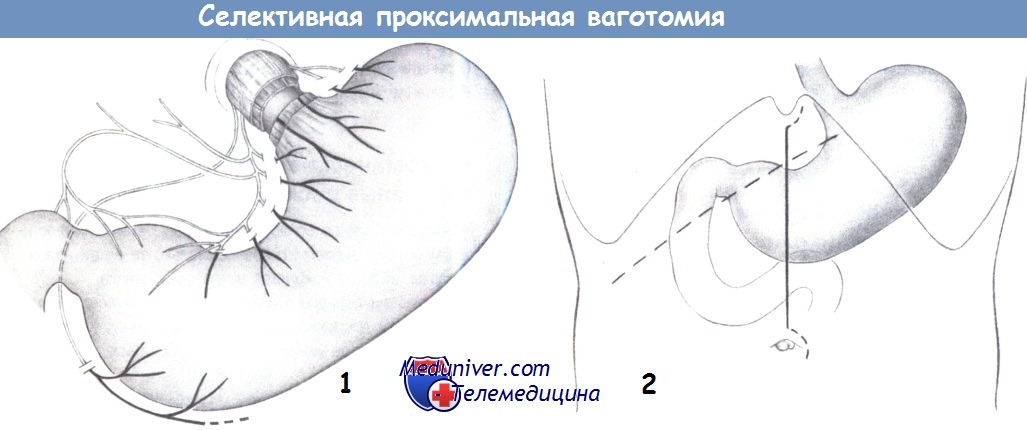
1. План операции. Скелетизация начинается вдоль малой кривизны, непосредственно проксимальнее «гусиной лапки», и продолжается прямо на стенку желудка, медиальнее нервов и сосудов.
2. Доступ. Может быть выполнен верхнесрединный разрез, при необходимости с расширением вокруг мечевидного отростка и пупка. Альтернативным доступом для пациентов с ожирением является правый подреберный разрез.
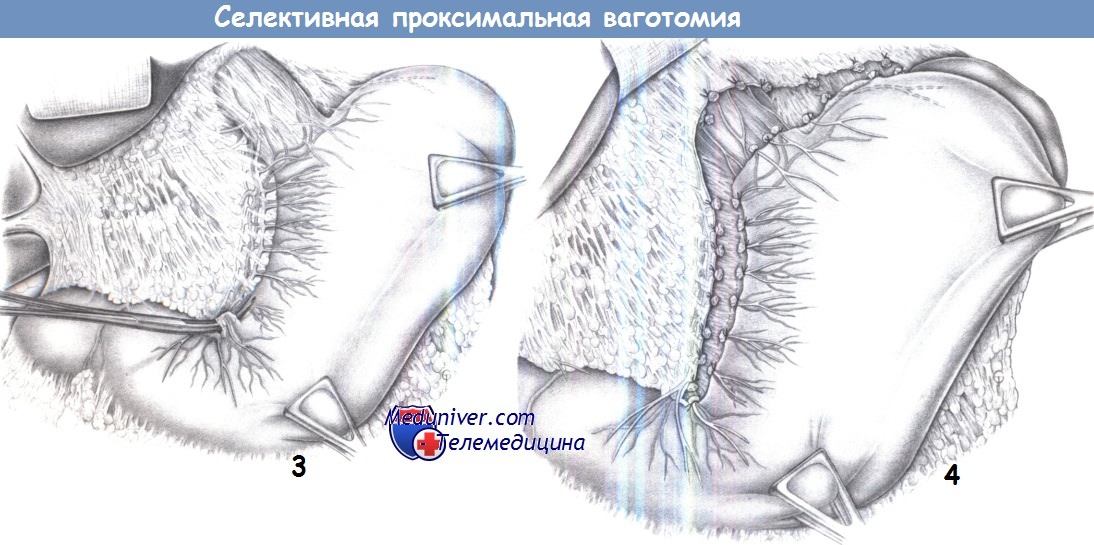
3. Обнаружение нерва Латарже. Обнаруживается нерв Латарже (передняя желудочная ветвь) обычно с его разделением на три терминальные ветви у границы тела и антрального отдела желудка (так называемая «гусиная лапка»). Желудок захватывается у границы тела и антрального отдела двумя легочными зажимами и отводится каудапьно.
Неэластичные нервные волокна натягиваются как плотные струны, которые хорошо видны и легко пальпируются. Наиболее проксимальная из трех ветвей гусиной лапки также пересекается. Диссекция начинается с поверхностного слоя с помощью зажима Оверхольта, который проводится под каждый сосудисто-нервный пучок, что позволяет пересечь его между двумя зажимами.
В ходе диссекции два дистальных «пальца» гусиной лапки необходимо сохранить, как и сам нерв Латарже. Диссекция в правильном слое облегчается предшествующим поверхностным рассечением брюшины.
4. Скелетизация малой кривизны I. Скелетизация продолжается вдоль нерва Латарже на пищевод и включает первые 3 см большой кривизны желудка. Все поперечные сосуды и нервы пересекаются между лигатурами.

5. Скелетизация малой кривизны II. Малая кривизна скелетируется в два или три слоя. Передний и задний нерв Латарже можно взять на дренаж Пенроуза и отвести вправо для улучшения визуализации. Скелетизация включает все нервы и сосуды, идущие к малой кривизне. Эту процедуру нужно выполнять поэтапно, чтобы избежать кровотечения, которое может помешать последующей диссекции.
Должны быть пересечены все нервные волокна на передней поверхности пищевода, идущие к большой кривизне и, прежде всего, «криминальная ветвь» Грасси, а также сопровождающие их сосуды. По завершении скелетизации открывается сальниковая сумка, что позволяет легко обойти пищевод.
6. Скелетизация дистального отдела пищевода. Вокруг пищевода, который полностью скелетирован на протяжении нижних 6 см, обводится резиновая петля. При этом должна быть полностью обнажена дорзальная полуокружность. Тракция пищевода, желудка и малого сальника в разных направлениях позволяет также обнаружить дорзальные нервы, которые пересекаются между зажимами Оверхольта.
Задний ствол блуждающего нерва лежит еще более кзади и его можно сохранить, ведя диссекцию правильном слое; он лежит на 1 см дорзальнее пищевода.
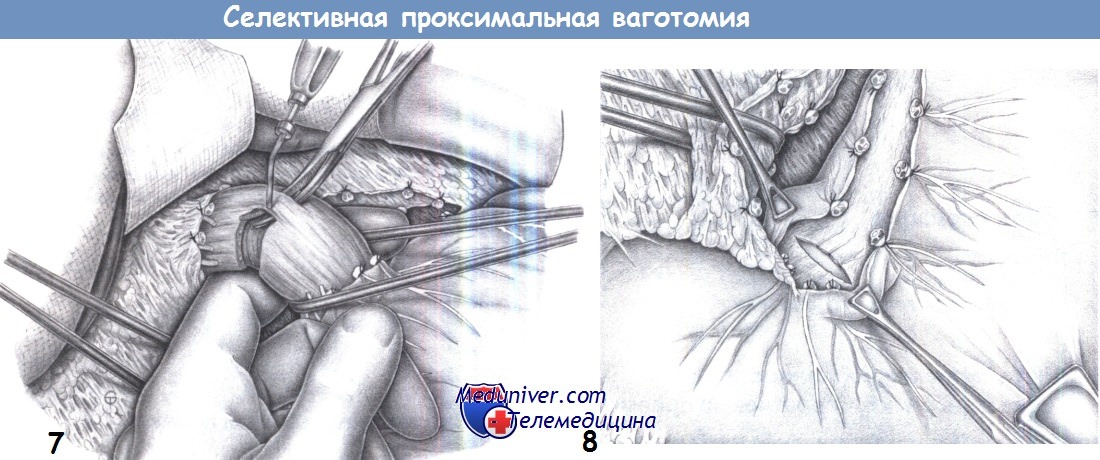
7. Миотомия пищевода. Диссекция концевых интрамуральных нервных волокон путем циркулярной миотомии является избирательным мероприятием. Для этого захватывается, поднимается зажимом Оверхольта и пересекается диатермией продольный слой мускулатуры пищевода. Особую осторожность следует соблюдать, чтобы не повредить внутренний циркулярный слой мускулатуры и слизистую пищевода. Наружный продольный мышечный слой обычно можно очень легко отделить и пересечь под контролем зрения.
Логическим обоснованием этого шага является то, что около 20% нервных волокон вагуса проходят интрамурально. Проведение указательного пальца позади пищевода позволяет мягко и безопасно выполнить миотомию на пальце.
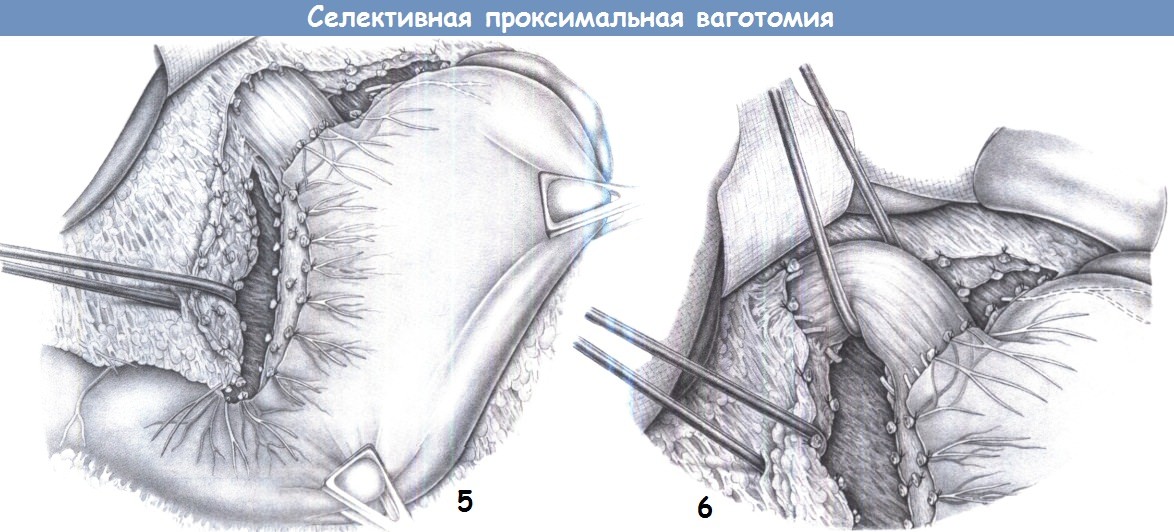
8. Миотомия малой кривизны. Ваготомия завершается дистальной миотомией малой кривизны. Поперечная миотомия выполняется между двумя маленькими легочными зажимами на малой кривизне на уровне угла желудка с разделением всех интрамуральных волокон.
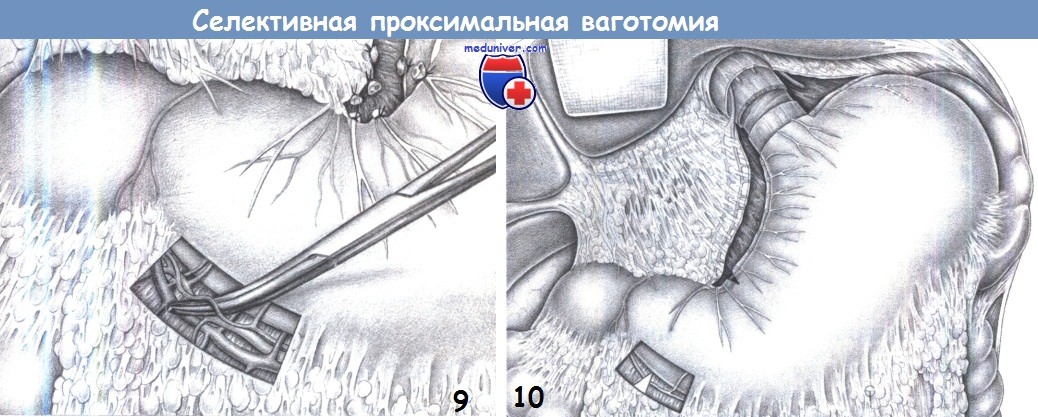
9. Диссекция дистальной части большой кривизны. Ваготомия дополняется пересечением правой желудочно-сальниковой ветви, идущей в сосудистом пучке правых сальниковых сосудов. Она пересекается между зажимами Оверхольта и перевязывается.
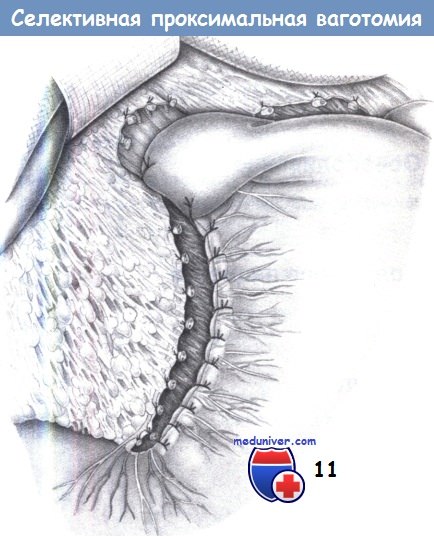
10. Окончательный вид после ваготомии. Результатом ваготомии является денервация желудка, включающая скелетизацию малой кривизны до уровня «гусиной лапки» (здесь также пересечена вторая ветвь), скелетизацию вокруг пищевода (здесь вместе с миотомией), скелетизацию 3 см большой кривизны с пересечением «криминальной» ветви, а также миотомию на уровне угла и пересечение нервов, сопровождающих желудочно-сальниковые сосуды. Эти действия являются предварительным условием для завершения селективной проксимальной ваготомии.
11. Укрывание малой кривизны. Затем малая кривизна укрывается отдельными швами, которые сопоставляют серозную оболочку для предотвращения некроза в области малой кривизны и регенерации нервов. Избирательной мерой является вентральная фундопликация для предотвращения возможного желудочно-пищеводного рефлюкса и, в то же время, для укрывания выполненной миотомии. В качестве шовного материала используется PGA 3-0.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Этапы и техника стволовой ваготомии”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник
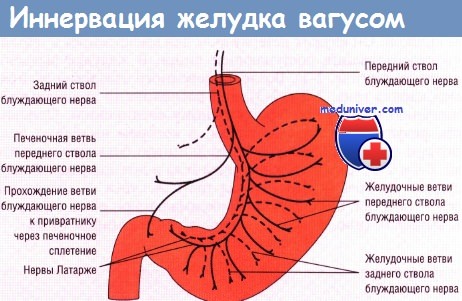
Представленная в разделе информация о лекарственных препаратах, методах диагностики и лечения предназначена для медицинских работников и не является инструкцией по применению. Ваготомия (от лат. nervus vagus – блуждающий нерв и греч. tomē – разрез, рассечение) – хирургическая операция, применяемая для лечения язвы желудка и двенадцатиперстной кишки, а также рефлюкс-эзофагита и других заболеваний пищевода и заключающаяся в пересечении блуждающего нерва или его отдельных ветвей, стимулирующих секрецию соляной кислоты в желудке. Основной целью ваготомии является снижение кислотопродукции в желудке и заживление язв в желудке и двенадцатиперстой кишке или уменьшение воздействия кислоты на слизистую пищевода за счет снижения кислотности желудочного содержимого. Код ваготомии по «Номенклатуре медицинских услуг» A16.16.018. Из истории ваготомииВпервые ваготомию у человека выполнил Exner в 1911 году. Широкое применение ваготомии началось с 1940-х годов. Для своего времени ваготомия стала значительным шагом вперед в лечении язвенной болезни, так как она во многих случаях позволяла отказаться от резекции желудка. Первоначально считалось, что рецидивы язвы случаются только у 5 % оперированных. Однако в дальнейшем выяснилось, что со временем частота рецидивов существенно возрастала и достигала 50%. У многих пациентов после операции развивался так называемый постваготомический синдром, основное проявление которого состояло в развивающемся нарушении эвакуации содержимого желудка, что приводило к тяжелым последствиям. После открытия и внедрения в клиническую практику антисекреторных препаратов, снижающих продукцию соляной кислоты париетальными клетками (Н2-блокаторов и ингибиторов протонной помпы), количество ваготомий значительно снизилось. В 1993 г. на конференции в школе медицины Йельского университета было принято соглашение о том, что ваготомия не может рассматриваться как метод выбора в лечении пептической язвенной болезни (В.Т. Ивашкин). Подробнее см.: Балалыкин Д.А. История развития хирургического лечения язвенной болезни желудка и двенадцатиперстной кишки в России (конец XIX – XX вв.) // Хирургия. – 2001. – № 3. Основные варианты выполнения ваготомииСуществует несколько основных схем операций ваготомии:
Ваготомия может выполняться как с помощью механического рассечения нерва хирургическим инструментом, так и медикаментозно-термическим способом, при котором разрушение ветвей блуждающих нервов происходит за счет комбинации медикаментозного (например, спиртоновокаиновой гиперионной смеси) и электротермического (электрокоагуляция) воздействия (Е.А. Баранов). Ваготомия может сопутствовать другим операциям, например, при лечении язвенной болезни желудка и двенадцатиперстной кишки ваготомия выполняют с дренированием желудка, при хирургическом лечении рефлюкс-эзофагита селективная проксимальная ваготомия применяется совместно с операции фундопликации (О.С. Васнёв, К.В. Пучков и др.). В настоящее время ваготомия выполняется не только традиционным, открытым способом, но и лапароскопическим. «Золотым» стандартом в неотложной хирургии является стволовая ваготомия, которую доступно выполнить лапароскопическим способом, а дренирующую желудок операцию с ликвидацией осложнения заболевания из местного минилапаротомного доступа (А.И. Михалев). Недостатки ваготомии, как метода лечения язвенной болезниУ некоторых больных, несмотря на ваготомию, секреция кислоты и пепсина через некоторое время восстанавливаются, как следствие, язвенная болезнь рецидивирует. Примерно у 4 % оперированных наблюдаются серьезные моторно-эвакуаторные нарушения функции желудка и развивающаяся в тяжелой форме диарея, что иногда даже требует дополнительного операционного вмешательства. У некоторых пациентов после стволовой ваготомии через 2-3 года обнаруживаются камни в желчном пузыре. Определение полноты ваготомии |
Источник
Этапы и техника стволовой ваготомии
а) Показания для стволовой ваготомии:
– Относительные показания: осложненная дуоденальная язва или язва желудка II/III типа по классификации Джонсона в сочетании с пилоропластикой; рецидивная язва.
– Альтернативные операции: селективная ваготомия.
б) Предоперационная подготовка:
– Предоперационные исследования: в экстренной ситуации при прободной язве достаточно обзорной рентгенографии органов брюшной полости и ультразвукового исследования, в других ситуациях требуется эндоскопия.
– Подготовка пациента: назогастральный зонд.
в) Специфические риски, информированное согласие пациента:
– Рецидив язвы
– Повреждение пищевода (менее 1% случаев)
– Повреждение желудка
– Повреждение печени
– Нарушение опорожнения желудка (10% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Доступ при стволовой ваготомии. Верхнесрединная лапаротомия.

ж) Этапы стволовой ваготомии:
– Принцип
– Рассечение брюшины
– Проведение ленты вокруг пищевода и ваготомия
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Оба ствола блуждающего нерва обычно легко пальпируются в области пищеводного отверстия диафрагмы; левый ствол лежит более вентрально, а правый – более дорзально.
– Передний ствол блуждающего нерва обычно непосредственно прилежит к пищеводу (он может иметь несколько ветвей), задний ствол – одиночный и иногда находится на небольшом расстоянии от пищевода.
– Диафрагмальные вены могут проходить в непосредственной близости к пищеводному отверстию диафрагмы.
– Предупреждение: соблюдайте осторожность при мобилизации пищевода.
– Может потребоваться интубация пищевода толстым назога-стральным зондом.
– Рассекайте брюшину в области пищевода сразу над пищеводным отверстием, а не по жировой ткани, расположенной над пищеводно-желудочным переходом.
и) Меры при специфических осложнениях. При повреждении пищевода выполните ушивание рассасывающимися швами (2-0 PGA) и укройте его стенкой желудка в виде фундопликации.
к) Послеоперационный уход после стволовой ваготомии:
– Медицинский уход: удалите назогастральный зонд на 2-й или 3-й день, удалите дренажи на 4 день.
– Возобновление питания: маленькие глотки жидкости через 3-4 дня.
– Активизация: сразу же.
– Физиотерапия: дыхательные упражнения.
– Период нетрудоспособности: 2 недели.
л) Оперативная техника стволовой ваготомии:
– Принцип
– Рассечение брюшины
– Проведение ленты вокруг пищевода и ваготомия
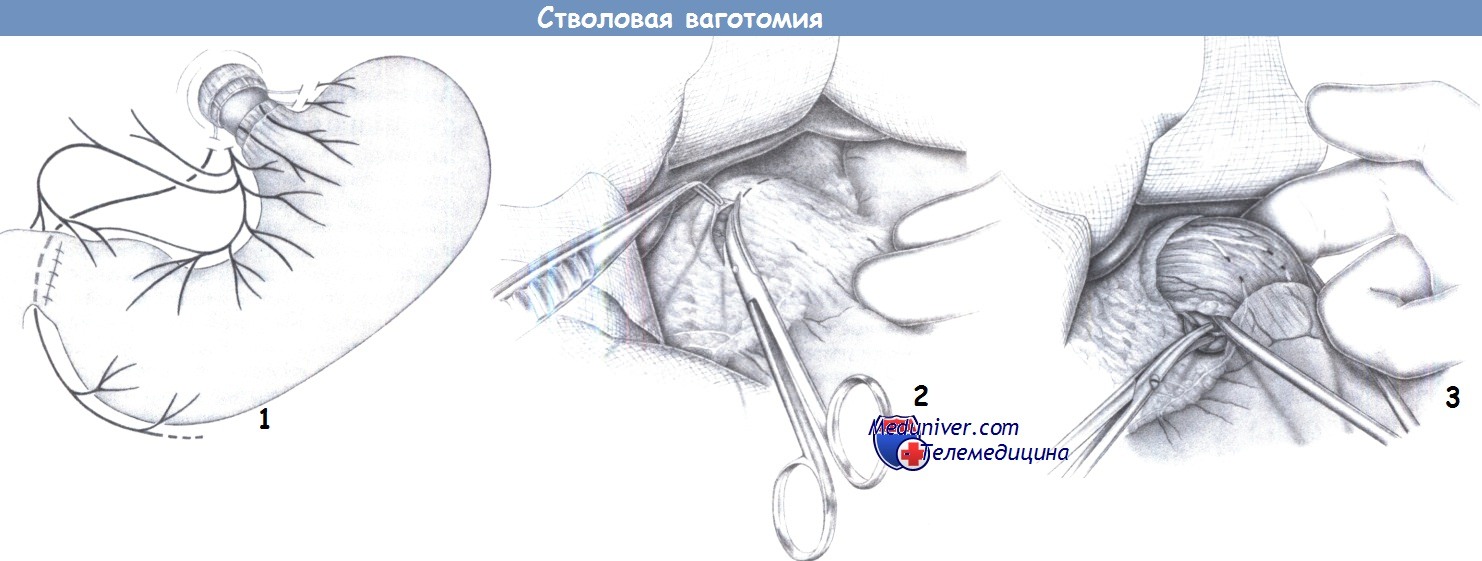
1. Принцип. Стволовая ваготомия включает пересечение всех ветвей блуждающего нерва на уровне пищеводно-желудочного перехода. Пилоропластика обязательна для компенсации нарушений опорожнения желудка вследствие стволовой ваготомии.
2. Рассечение брюшины. После верхнесрединной лапаротомии для обнажения терминального отдела пищевода покрывающая его брюшина рассекается ножницами.
3. Проведение ленты вокруг пищевода и ваготомия. После полного обнажения пищевод тупо мобилизуется, за него проводится указательный палец, а затем лента. Тракция желудка в каудальном направлении позволяет обнаружить стволы блуждающего нерва путем пальпации всей окружности пищевода.
Опыт показывает, что левая главная ветвь лежит у дорзального левого края пищевода, а правая ветвь – более вентрально справа. Однако, если блуждающий нерв на этом уровне уже разделен на несколько ветвей, то каждую ветвь нужно целенаправленно найти и пересечь отдельно.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник

