Узи желудка рефлюкс что это такое

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Введение
Вопрос, касающийся оптимизации способов оценки эвакуаторно-моторных нарушений при язвенной болезни желудка, остается одним из актуальных в гастроэнтерологии. При этом большое внимание уделяется обсуждению роли методов лучевой диагностики при анализе моторно-эвакуаторных нарушений. Рутинные способы исследования, такие как рентгенография и эндоскопия, не решают всех диагностических проблем, не дают достаточно объективной информации о локальной моторике каждого отдела, а применяемые при этом способы оценки функционального состояния желудка являются, в той или иной мере, инвазивными [7]. Широкими возможностями обладает ультрасонография благодаря высокой разрешающей способности, а также доступности и быстроте исследования. Атравматичность процедуры приобретает особое значение при исследовании пациента в острый период заболевания [1].
Большинство данных о физиологии, патофизиологии и моторике желудочно-кишечного тракта человека основывается на результатах манометрических, электромиографических, радио- и рентгенологических исследований. В последние годы появились и работы, посвященные УЗИ желудка, попытке оценки его двигательной функции. Сравнительная характеристика результатов исследования сцинтиграфических и ультразвуковых методов свидетельствует о высокой точности эхографического определения эвакуаторной способности желудка [3, 8]. В представленном материале авторы предлагают при оценке эвакуаторной функции желудка ориентироваться лишь на один ультразвуковой срез – продольное сечение желудка, и использовать в качестве акустической среды кипяченую жидкость 25 -30° в количестве 150 мл, что с большой достоверностью удовлетворяет все интересующие аспекты данного исследования. Ультразвуковая характеристика моторно-эвакуаторной функции желудка включает в себя и диагностику дуоденогастрального рефлюкса.
В литературе описан способ диагностики дуоденогастрального рефлюкса [2] путем введения в желудок 200-1000 мл физиологического раствора или 0,3-0,5 %-го раствора лимонной кислоты. В случае заброса щелочного содержимого двенадцатиперстной кишки в кислую среду желудка, т. е. при дуоденогастральном рефлюксе, на эхограммах периодически, соответственно забросу в желудок дуоденального содержимого, регистрируется ретроградное движение пузырьков газа (эхогенных участков) и жидкости от привратника к телу желудка. Недостатками данного способа являются необходимость приема единовременно значительного объема жидкости, индивидуальная непереносимость лимонной кислоты, противопоказания к ее применению. Не во всех случаях имеется возможность дифференцировать движения мелких пузырьков газа, возникших при дуоденогастральном рефлюксе от движения мелких эхогенных участков в жидкости, по всему объему желудка вследствие физиологического перемешивания его содержимого в результате перистальтики желудка, что может приводить к ложноположительным и ложноотрицательным результатам.
Материалы и методы
Ультразвуковая диагностика дуоденогастрального рефлюкса при язвенной болезни желудка, предложенная нами, включает введение жидкости в желудок и определение ее количества в нем. После полного опорожнения желудка проводят ультразвуковую регистрацию объема содержимого в желудке и при повторном, либо многократном появлении жидкости в желудке в объеме 10% и более от общего объема судят о дуоденогастральном рефлюксе. Способ реализуется следующим образом. После приема 150 мл кипяченой воды осуществляют эхографию желудка, причем эхозонд распологают в эпигастральной или мезогастральной области горизонтально, иногда с каудальным или краниальным наклонами таким образом, чтобы на эхограмме определялось продольное сечение пилорической части желудка. В соответствии с индивидуальными анатомическими особенностями желудка возможно не строго горизантальное, а несколько наклонное положение эхозонда (0-15° относительно горизонтальной линии). Измерение количества жидкого содержимого проводили по формуле расчета площади, которую фиксировали на продольном срезе желудка. Определение площади жидкого содержимого принимали за общий объем жидкости в желудке, который соответствовал 100%. Затем через 60 минут проводили измерение объема жидкости, который был равен нулю. На 65-й минуте фиксировали появление жидкости в полости желудка, объем которой составлял 10% или более от первоначального. На 70-й минуте жидкости в желудке не наблюдали. На 75-й минуте отмечали вновь появление 10% и более от принятого объема. При последующем ультразвуковом исследовании на 80-й минуте появление жидкости в полости желудка вновь не фиксировали. Таким образом, при повторном, либо многократном появлении жидкости в полости желудка при ультразвуковом исследовании, после ее полной эвакуации через 60 минут судили о наличии дуоденогастрального рефлюкса [5].
При трансиллюминационном гемомотородинамическом мониторинге по З.М. Сигалу [4] в качестве параметра дуоденогастрального рефлюкса используют разницу амплитуды моторной волны в луковице двенадцатиперстной кишки и антральном отделе желудка и при ее значении более 8 мм судят о имеющемся рефлюксе [6]. Способ реализуется следующим образом. Во время фиброгастродуоденоскопии у больных с язвенной болезнью желудка проводят исследования моторики в луковице двенадцатиперстной кишки и антральном отделе желудка, при этом регистрируют двигательную активность в соответствующих отделах. На пульсомоторограмме измеряют амплитуду моторной волны в мм, в последующем вычисляют разницу показателей амплитуды моторной волны в двенадцатиперстной кишке и антральном отделе желудка. При наличии разницы 8 мм и более делают заключение о наличии дуоденогастрального рефлюкса. Кореляционный анализ по определению дуоденогастрального рефлюкса методами эхографии и трансиллюминационного гемомотородинамического контороля проводился на основании расчета корреляционной зависимости между этими методами.
Результаты
У 64 больных с различными типами язвенной болезни сонографически и с помощью трансиллюминационного мониторинга проводилась экспресс-диагностика дуоденогастрального рефлюкса. К I типу (по классификации Джонсона, 1957) относятся язвы антрального отдела желудка, располагающиеся проксимальнее 2 см от привратника, язвы тела желудка; II тип – язвы или постязвенные рубцы, располагающиеся в двенадцатиперстной кишке на расстоянии 0,5 см от привратника. Язва или постязвенный рубец в пилорическом или препилорическом отделе, сочетающиеся с язвой желудка; III тип это язвы пилорического отдела (располагающиеся в пилорическом канале, язвы желудка и двенадцатиперстной кишки, располагающиеся менее 0,5 см от привратника) и язвы препилорического отдела (язвы, располагающиеся на расстоянии 0,5-2 см от привратника). При всех типах язвенной болезни выявлено 12 больных с дуоденогастральным рефлюксом: при I типе – двое больных, при втором – пятеро и третьем – также 5 пациентов (таблица). Полученные с помощью предложенных нами двух методов данные полностью совпадали. Они были подтверждены сцинтиграфическими, фиброскопическими и рентгеноскопическими исследованиями.
Таблица. Объем жидкости в желудке после его полного опорожнения (а, %) по данным ультразвукового мониторинга и разность амплитуды моторной волны в луковице двенадцатиперстной кишки и антральном отделе (б, мм) по данным трансиллюминационного мониторинга у больных с различными типами язвенной болезни желудка.
| I тип | II тип | III тип | ||||||
|---|---|---|---|---|---|---|---|---|
| N | а | б | N | а | б | N | а | б |
| 1 | 5 | 21 | 6 | 4 | 42 | 4 | ||
| 2 | 20 | 10 | 22 | 5,7 | 43 | 5,7 | ||
| 3 | 8 | 3,5 | 23 | 2 | 3,5 | 44 | 5 | 3,5 |
| 4 | 2,5 | 24 | 5 | 4,3 | 45 | 4,3 | ||
| 5 | 8 | 4,2 | 25 | 5,6 | 46 | 5,6 | ||
| 6 | 8 | 3,2 | 26 | 3,5 | 47 | 5 | 3,5 | |
| 7 | 3,3 | 27 | 4 | 5,8 | 48 | 5,8 | ||
| 8 | 7 | 3,2 | 28 | 8 | 5,9 | 49 | 5 | 5,9 |
| 9 | 3,5 | 29 | 1 | 4,5 | 50 | 6 | 4,5 | |
| 10 | 25 | 9 | 30 | 50 | 9,2 | 51 | 15 | 9,2 |
| 11 | 4 | 31 | 12 | 8,4 | 52 | 25 | 8,4 | |
| 12 | 5 | 32 | 6 | 4,7 | 53 | 5 | 4,7 | |
| 13 | 2,7 | 33 | 2 | 4,9 | 54 | 8 | 4,9 | |
| 14 | 5 | 3 | 34 | 11 | 8,8 | 55 | 17 | 8,8 |
| 15 | 5 | 4 | 35 | 4 | 3,1 | 56 | 3,1 | |
| 16 | 8 | 3 | 36 | 4,6 | 57 | 3 | 4,6 | |
| 17 | 3,2 | 37 | 34 | 8,1 | 58 | 22 | 8,1 | |
| 18 | 2,9 | 38 | 4 | 59 | 4 | |||
| 19 | 8 | 2,8 | 39 | 5 | 4,2 | 60 | 9 | 4,2 |
| 20 | 3,1 | 40 | 4 | 61 | 4 | |||
| 41 | 20 | 8,1 | 62 | 35 | 8,1 | |||
| 63 | 5 | |||||||
| 64 | 5 | 4,1 | ||||||
Клинические наблюдения
Пациент С. в течение 5 лет страдает язвенной болезнью желудка (II тип). При поступлении больного беспокоили боли в эпигастральной области, тошнота, рвота, тяжесть в области желудка после приема пищи. При эндоскопическом исследовании обнаружены язвенные дефекты в теле желудка, по малой кривизне и в луковице двенадцатиперстной кишки, гастродуоденит, признаки дуоденогастрального рефлюкса. При рентгенологическом исследовании диагностированы косвенные признаки дуоденогастрального рефлюкса.
После приема 150 мл кипяченой воды комнатной температуры при трансабдоминальном ультразвуковом исследовании фиксировали полное опорожнение желудка через 60 минут (рис. 1а). Затем через 5 минут в полости желудка определили жидкость объемом 45 мл (30%) (рис. 1б). На 70 минуте исследования жидкость в желудке не наблюдали (рис. 1в). На 75 минуте вновь фиксировали 10% жидкости (15 мл) первоначального объема (рис. 1г).
Рис. 1. Трансабдоминальное УЗИ желудка. Эхогастрограммы при дуоденогастральном рефлюксе.
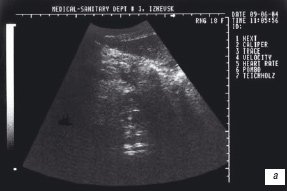
а) Через 60 минут соответственно после приема жидкости.

б) Через 65 минут соответственно после приема жидкости.
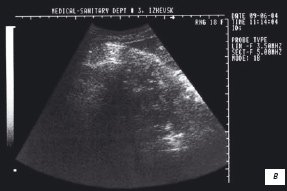
в) Через 70 минут соответственно после приема жидкости.
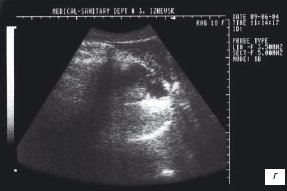
г) Через 75 минут соответственно после приема жидкости.
При трансиллюминационном гемомотородинамическом мониторинге с одновременной регистрацией амплитуды моторной волны в луковице двенадцатиперстной кишки и в антральном отделе желудка, были получены следующие показатели: амплитуда моторной волны в луковице двенадцатиперстной кишке равна 17 мм (рис. 2а), амплитуда моторной волны в антральном отделе желудка – 8 мм (рис. 2б), разница амплитуд моторной волны – 9 мм.
Рис. 2. Трансиллюминационные пульсомоторограммы при дуоденогастральном рефлюксе.
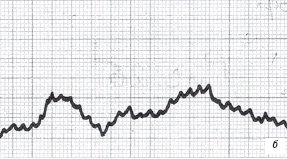
б) Антральный отдел желудка.
Как показали наши исследования ультразвуковой и трансиллюминационный мониторинг могут иметь различные показания для диагностики дуоденогастрального рефлюкса. Ультразвуковой мониторинг отражает, если так можно выразиться, интегральный или тотальный рефлюкс, когда желудочное содержимое вновь возвращается вместе с дуоденальным в желудок. Это, как правило, соответствует запущенности патологического процесса. Трансиллюминационный мониторинг показывает более локальный характер дуоденоантрального рефлюкса, причем речь идет, преимущественно или исключительно о патофизиологических механизмах рефлюкса на основании разницы моторики в смежных отделах желудочно-кишечного тракта. Каждый из этих методов имеет свои преимущества и недостатки. Так, ультразвуковой мониторинг является неинвазивным методом, однако малоинформативен в начальных стадиях дуоденогастрального рефлюкса. Наоборот, трансиллюминационный мониторинг, несмотря на зондовый характер исследования, является более чувствительным из известных методов, диагностирует рефлюкс в самых начальных его проявлениях.
Таким образом, нами предложены и разработаны новые экспресс-методы диагностики дуоденогастрального рефлюкса у больных с различными типами язвенной болезни желудка. Широкое внедрение их в практику будет способствовать ранней диагностике этой патологии, позволит проводить своевременное и качественное лечение данной категории пациентов.
Литература
- Лемешко З.А., Пиманов С.И. Ультразвуковое исследование желудка. Ультразвуковое исследование двенадцатиперстной кишки. Ультразвуковое трансабдоминальное исследование кишечника // Клиническое руководство по ультразвуковой диагностике. Т.4 / Под ред. В.В. Митькова. – М.: Видар, 1997. – С. 9-80.
- Пиманов С.И. Ультразвуковая диагностика дуоденогастрального рефлюкса // Терапевт. архив. 1991. – N 2. – С. 42-45.
- Прозоровский К.В., Пручанский В.С. Стандартизация и возможноститрансабдоминального ультразвукового исследования желудка и двенадцатиперстной кишки // Вестн. рентенологии и радиологии. 1997. – N 3. – С. 19-22.
- Сигал З.М. Метод изучения жизнеспособности и моторики полых органов без оперативного вмешательства //Патофизиология и экспериментальная терапия. 1984. – N5. – С. 82-84.
- Сурнина О.В., Сигал З.М., Халимов Э.В. Способ диагностики дуоденогастрального рефлюкса при язвенной болезни желудка. // Положительное решение о выдаче патента на изобретение N 2003102976/14.
- Халимов Э.В., Сигал З.М., Сурнина О.В. Способ диагностики хронической дуоденальной непроходимости при язвенной болезни желудка. // Положительное решение о выдаче патента на изобретение N 2002125793/14.
- Al Karawi M.A., Abdel Bagi M.E., Mohamed A.E. Transcutaneous ultrasound of gastric patology // J Clin. Ultasound 1998. – Vol. 45 – Pр. 48-51.
- Berstad A., Hausken T., Gilja OH. et al. Ultrasonography of the human stomach // Scand. J. Gastroenterol. Suppl. 1996. – N 220. – Pр. 75-82.

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Источник
Гастроэзофагальная рефлюксная болезнь часто выставляется на приеме гастроэнтеролога у взрослых и у детей.
Гастроэзофагальный рефлюкс — это заброс содержимого желудка (реже двенадцатиперстной кишки) в пищевод. Он может возникать и у совершенно здоровых людей. Но в тех случаях, когда рефлюкс происходит регулярно, он может приводить к появлению неприятных симптомов и вызывать хроническое повреждение слизистых пищевода.
(Одно из классических проявлений ГЭРБ — жжение в груди)
В связи с некоторыми нюансами, иногда возникающими при разговоре с родителями детей, хочется подробнее рассказать как выставляется этот диагноз.
Диагностика ГЭРБ иногда проста, иногда очень сложна.
Проявления ГЭРБ разнообразны; методов диагностики тоже много, но идеальных среди них нет.
Цели диагностических методов:
- Подтвердить ГЭРБ (а иногда и его осложнения)
- Доказать связь рефлюкса и определенных симптомов (отказ от еды, странные закашливания вне ОРЗ, постоянное першение в горле и т. д.)
- оценить эффект от проведенного лечения
Универсальных диагностических методик, которые бы помогали во всех вышеописанных ситуациях, нет.
В первой части нашего разговора обсудим пока три метода диагностики ГЭРБ: первый — классический и доступный, второй — почти эталонный, но малодоступный, третий — малополезный, но очень популярный.
Сбор жалоб и анамнеза.
Всегда диагностика начинается с этого этапа, его обойти нельзя.
Но у детей — свои особенности!
- Жалобы сильно зависят от возраста.
- Жалобы неспецифичные, т. е. доктор должен при их оценке одновременно обдумывать и другие объяснения для этих жалоб.
- Дети постарше могут как взрослые описать типичные рефлюксный набор — изжогу и отрыжку кислым. Таких жалоб сложно дождаться от малышей.
Для унификации оценки жалоб придумали опросники — продуманный набор вопросов детям или родителям. Это удобный инструмент для документирования ГЭРБ и оценки жалоб в динамике (меньше баллов стало на фоне лечения — лечение помогает). Точность опросников далеко не 100%, особенно у малышей. После 7 лет точность значительно лучше.
Кстати, каждый, кто читает эти строки, может прямо сейчас пройти по ссылке и провериться на ГЭРБ он-лайн.
рН — мониторирование пищевода.
Принципы метода — специальные датчики определяют уровень кислотности в в пищеводе в течение суток, а их данные обрабатываются в специальной программе.
Снижение рН ниже 4 говорит о забросе кислоты (эта цифра выбрана потому, что у большинства взрослых именно при рН ниже 4 появляется ощущение жжения в пищеводе).
Суточное измерение позволяет вычислить процент времени, когда рН ниже 4. Явная патология — 7% и более, хотя эта цифра частично результат консенсуса специалистов.
Во время проведения рН — мониторирования также записываются и клинические проявления, можно оценить связь эпизодов снижения рН с эпизодами болей за грудиной или эпизодами закашливания.
Также рН— мониторинг полезен для оценки эффекта от назначенного лечения (иногда это важно).
Но есть и недостатки у метода.
- Методика редкая, используется в специализированных гастроэнтерологических центрах.
- Еще реже в России ее проводят маленьким детям.
- рН — мониторинг не показывает щелочные рефлюксы (о них будет отдельный разговор).
В последние годы появился более продвинутый вариант — рН — метрию соединили с импедансометрией — методикой для определения движения жидкостей и газов в просвете пищевода. Сейчас это «золотой стандарт» для ГЭРБ по точности диагностики, позволяет выделить кислый рефлюкс, слабокислый рефлюкс и слабо щелочной рефлюкс. Проблема одна — низкая доступность.
Ссылки от российского производителя аппаратуры для мониторинга Исток Система 1 и 2.
УЗИ пищевода и желудка.
УЗИ позволяет в течение короткого времени исследования увидеть движение жидкости в области перехода пищевода в желудок, не показывая кислотность этой жидкости. Также по УЗИ видно диафрагмальную грыжу (анатомическую особенность, предрасполагающую к рефлюксам), положение и строение нижнего пищеводного сфинктера и выраженность угла между пищеводом и желудком (угол Гиса). Раньше подобную информацию врачам давало рентгеновское исследование желудка и пищевода.
Если сравнивать результаты УЗИ пищевода и желудка с данными суточного
рН — мониторирования, то метод показал высокую чувствительность (до 95%), но очень низкую специфичность — всего 11%. Поэтому эксперты пока не рекомендуют использовать УЗИ для диагностики ГЭРБ, хотя и признают его ценность для исключения определенных анатомических нарушений.
Например, в первые месяцы жизни ребенка УЗИ с успехом применяют для исключение пилоростеноза — опасного состояния, которое без хирургического лечения может привести младенца в реанимационное отделение.
В последние годы УЗИ желудка и пищевода в моем городе внезапно стало главным и эталонным методом диагностики ГЭРБ. Его активно назначают и педиатры, и узкие специалисты с уверенностью, что УЗИ — метод, который раз и навсегда исключит или подтвердит ГЭРБ. Как к окончательному и бесповоротному решению проблемы к нему уже относятся и родители. При нормальном УЗИ у ребенка с явной изжогой и отрыжкой они впадают в когнитивный диссонанс («но ультразвук ничего не показал!») или они требуют незамедлительно начинать лечение у ребенка без каких либо клинических проявлений, но рефлюксом по УЗИ.
Две самые странные ситуации:
- Проведение УЗИ желудка у младенца с частыми срыгиваниями, но без признаков минимального риска пилоростеноза (младенец отлично прибавляет и вообще жизнью явно доволен). Что хотят увидеть на УЗИ, если этот рефлюкс в виде мокрого пятна на одежды мамы уже присутствует ???? .
- Степени рефлюкса, используемые врачами УЗИ, автоматически превращаются в тяжесть заболевания. При выставлении 2-3 степени рефлюкса врачом УЗИ иногда дается напутствие «Как все плохо, вас наверно будут оперировать…» и мама приходит на прием чуть ли не «с вещами», морально готовая к госпитализации в хирургию.
Разговор о рефлюксе будет продолжен, а пока несколько ссылок для желающим углубиться:
«Федеральные клинические рекомендации по оказанию медицинской помощи детям с гастроэзофагеальной рефлюксной болезнью»
«Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни» — по взрослым.
Страничка по ГЭРБ от North American Society for Pediatric Gastroenterology, Hepatology and Nutrition.
Рекомендации American Academy of Pediatrics
Для подготовки сообщения были использована книга «Gastroesophageal Reflux in Children»
Источник