Трубка в желудок при раке
Одним из вариантов лечения непроходимости желудка и пищевода является наложение гастростомы. Благодаря такому вмешательству, создается искусственный ход через переднюю брюшную стенку, что позволяет пациенту нормально питаться, а врачу – проводить различные диагностические манипуляции. Операция может выполняться как при доброкачественных, так и при злокачественных заболеваниях.
Разновидности метода
Существуют временные и постоянные способы наложения гастростомы. В первом случае в желудок устанавливается резиновый катетер диаметром не более 1 см, через который вводится жидкая или полужидкая пища. Такой метод является относительно простым, но сопровождается физическим и психологическим дискомфортом для пациента, что связано с постоянным нахождением трубки в просвете желудка.
У каждого метода имеются свои достоинства, недостатки и особенности, поэтому выбор всегда осуществляется индивидуально.
Показания для наложения гастростомы
Метод применяется в самых разнообразных клинических ситуациях. Среди наиболее распространенных показаний к операции можно отметить:
- Опухолевые процессы в пищеводе и кардиальном отделе желудка, которые не могут быть вылечены путем радикальной операции из-за массивного местного распространения.
- Рубцовые стриктуры пищевода после травм и ожогов (с целью поддержания энтерального питания и бужирования).
- Заболевания центральной нервной системы, опухолевые процессы головы и шеи, инсульты, которые привели к развитию ротоглоточной дисфагии.
- Полная непроходимость пищевода у новорожденных (атрезия) – один из этапов подготовки к проведению пластической операции.
- Бронхо-пищеводные и трахео-пищеводные свищи.
Кроме показаний, у метода есть и противопоказания, которые определяются индивидуально для каждого пациента.
Эндоскопическая гастростомия
В современной хирургии для наложения гастростом применяют эндоскопическую гастростомию, осуществляется она следующим образом:
- Местная анестезия, при необходимости – седация пациента.
- Выполнение операционного доступа – эпигастральная область слева от белой линии живота. Для проведения операции необходим эффект трансиллюминации на кожу передней брюшной стенки в зоне пункции желудка. Кожа разрезается на 1 – 2 мм длиннее диаметра гастростомической трубки.
- Пунктирование желудка иглой – троакаром. Стилет извлекается, в желудок вводится проводник.
- Захват проводника эндоскопической петлей, которую предварительно вводят в просвет желудка через инструментальный канал гастроскопа.
- Выведение проводника через рот.
- Прикрепление к проводнику гастростомической трубки и ее введение в просвет желудка, затем – на переднюю брюшную стенку.
- Контрольный осмотр желудка при помощи эндоскопа.
- Ушивание раны.
Реабилитацию пациента можно начинать уже через сутки после проведения оперативного вмешательства.
Подготовка к операции и послеоперационный период
Специфической подготовки перед наложением гастростомы не требуется. Если у пациента выявляются нарушения электролитного баланса, которые развились вследствие отсутствия адекватного энтерального питания, то предварительно выполняется их коррекция. Кроме того, перед операцией необходимо пройти лабораторное и инструментальное обследование, которое включает в себя:
- Общий анализ крови и мочи.
- Биохимическое исследование крови.
- Фиброэзофагогастроскопия.
- Электрокардиография.
- Рентгенография органов грудной клетки и др.
За неделю до операции отменяется прием препаратов, влияющих на свертывающую способность крови. За сутки до установки гастростомы запрещен прием пищи, за 6 часов до вмешательства – воды.
В первый день после операции трубка для гастростомии остается открытой, конец ее погружают в сосуд-приемник. Затем начинают постепенное кормление через зонд, начиная с питательных смесей по 100 – 150 мл каждые 2 – 3 часа. К концу первой недели после вмешательства начинают питание по 400 – 500 мл жидкой или полужидкой пищей 4 – 5 раз в сутки. Если операция выполнялась на фоне тяжелого состояния пациента, то питательные смеси в первые сутки вводят капельно, с небольшими перерывами для контроля за опорожняемостью желудка. Постепенно таких больных переводят на стандартное дробное кормление.
Питание и уход за гастростомой
С целью снижения риска развития осложнений и сохранения нормального функционирования гастростомы, следует соблюдать следующие правила:
- Всегда промывать катетер после каждого приема пищи, а также утром и вечером. Для этого нужно использовать теплую кипяченую воду.
- Выпускать газы при помощи шприца Жане перед каждым кормлением.
- После каждого приема пищи нужно очистить кожу вокруг стомы и затем просушить ее салфеткой. Рекомендуется также регулярно обрабатывать кожу раствором антисептика.
- Фиксирующий диск гастростомы должен находиться на расстоянии нескольких миллиметров от поверхности кожи. При изменении веса, его нужно подтянуть или ослабить.
Питательная смесь для кормления вводится в резиновую трубку при помощи шприца Жане. Пища вводится медленно, по 100 – 150 мл каждые 5 минут. Специальные питательные смеси могут вводиться капельно.
Источник
Хирургическая операция при раке желудка является лишь частью общей программы лечения, если для этого будут соблюдены условия. В зависимости от вида и стадии раковой опухоли, целью хирургического вмешательства, которое используется для того, чтобы удалить опухоль вместе с пораженной частью желудка, является, как и при других видах рака, по возможности максимально извлечь раковую опухоль из организма. Иногда речь может идти и об удалении других органов.
В таком случае хирургическое вмешательство (в большинстве случаев, наряду с другими методами) может дать шанс больному раком желудка на выздоровление. Если стадия раковой опухоли 0, I, II или III, и если позволит ваше состояние здоровья, ваш врач предложит вам пройти операцию по удалению раковой опухоли.
Хирургическое вмешательство предотвращает кровотечение желудка из-за опухоли и предотвращает непроходимость желудка, даже в случаях, когда опухоль охватила настолько широкую площадь, что ее невозможно удалить целиком. Такого рода операции принято называть паллиативной хирургией, облегчающей или снижающей симптомы, но не вылечивающей рак.
Существует 3 основных вида хирургического вмешательства при раке желудка:
Эндоскопическая мукозальная резекция (удаление части) при раке желудка
Резекция – это удаление части органа или части опухоли посредством проведения хирургической операции. В ходе данной операции посредством эндоскопа (это длинный прибор в форме гибкой трубки, проникающей через рот напрямую в желудок) удаляется раковая опухоль. Данную процедуру можно выполнить на ранней стадии, когда раковая опухоль еще не успела сильно распространиться.
Субтотальная (частичная) гастрэктомия при раке желудка: Данная процедура применяется, только если раковая опухоль распространилась в нижней части желудка, рядом с кишечником. В некоторых случаях этот метод считается подходящим для раковых опухолей, расположенных в верхних отделах желудка. Желудок в таких случаях удаляется частично, опухоль иногда удаляется вместе с эзофагусом или начальным отделом тонкого кишечника. В ходе данной процедуры удаляются близлежащие лимфатические железы, иногда рядом расположенные органы. Когда будет удалена часть желудка, после проведенной операции будет намного легче принимать пищу.
Общая гастрэктомия при раке желудка: данный метод используется при распространении раковой опухоли за пределы желудка. В большинстве случаев может стоять вопрос о полном удалении желудка. Близлежащие лимфатические железы также удаляются вместе с желудком. Удаляется также и часть селезенки и эзофагуса, кишечника, поджелудочной железы и другим рядом расположенных органов. Оставшаяся после удаления часть эзофагуса соединяется с тонким кишечником. Больные, прошедшие полную гастрэктомию, должны организовывать себе частый прием пищи по небольшим порциям, поскольку за раз они способны принять малый объем пищи.
Большинство субтотальных процедур и случаев полной гастрэктомии выполняются посредством широкого разреза на животе. Для того, чтобы облегчить эту операцию, некоторые специалисты рассматривают возможность проведения лапароскопической операции, которая выполняется посредством маленьких разрезов на животе.
Введение зонда для подачи пищи после операции при раке желудка
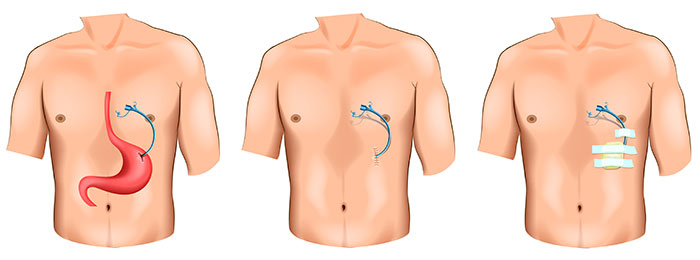
Некоторые больные раком желудка после проведения хирургической операции не способны полноценно питаться. Затем химиотерапия и радиотерапия, которые обычно выполняются после операции, только усугубляют положение. В таких случаях, чтобы помочь больному, во время проведения гастрэктомии в кишечник может быть введена трубка. Конечную часть трубки, которая останется поверх кожи на животе, принято называть трубкой J. Жидкое питание, которое подается через эту трубку, предотвращает недостаток питательных веществ и направляет жидкую пищу напрямую в кишечник.
Удаление лимфатических желез при раке желудке
При выполнении субтотальной или общей гастрэктомии удаляются лимфатические железы и часть жировой ткани (сальник), окружающей желудок. Некоторые врачи полагают, что успех выполненной хирургической операции напрямую связан с числом удаленных лимфатических желез. В Америке при таких операция поставлена цель: удалить, как минимум, 15 лимфатических желез. Однако для того, чтобы безопасно выполнить данную процедуру, необходимо, чтобы операцию при раке желудка проводит опытный хирург. Проведенные исследования показывают, что в больницах, где наиболее всего сосредоточено число больных раком желудка, операции проходят более успешно. Опытный хирург во время проведения хирургической операции при раке желудка позволит добиться более успешных результатов лечения.
Паллиативная терапия при раке желудка, когда хирургическую операцию выполнить невозможно
Для больных, которым невозможно провести операцию при раке желудка, лечение включает контролирование раковой опухоли, снижение или предотвращение симптомов заболевания.
Субтотальная гастрэктомия при раке желудка
Больным, у которых общее состояние здоровья является приемлемым для проведения операции, можно удалить часть желудка вместе с раковой опухолью. Это поможет если не вылечить рак, то хотя бы предотвратить желудочное кровотечение, боль, непроходимость желудка и иные подобные проблемы.
Гастральный байпас при раке желудка (Гастроэнтероанастомоз)
Опухоли, которые находятся в нижних отделах желудка, по мере роста могут препятствовать проходу пищи через желудок. Больным, чье состояние здоровья позволяет провести хирургическую операцию, необходимо предотвратить эту проблему или устранить ее, для чего врач обычно выбирает процедуру «байпас» для нижних отделов желудка. Во время данной процедуры часть тонкого кишечника, которая называется тощей кишкой, соединяется с верхней частью желудка, и таким образом образуется новый путь для того, чтобы пища могла проходить через желудок.
Эндоскопическая абляция опухоли при раке желудка
В некоторых случаях, когда общее состояние здоровья больного не позволяет провести хирургическую операцию, для того, чтобы разделить опухоль врач может использовать лазерные лучи при эндоскопии (длинная, гибкая трубка, которая вводится в желудок через рот). Данная процедура может остановить желудочное кровотечение и помочь облегчить симптомы при непроходимости желудка без надобности в проведении хирургической операции.
Установка стента при раке желудка
Другим методом лечения, который применяется для устранения желудочной непроходимости, вызванной раковой опухолью в конечном или начальном отделе желудка, служит установка стента в часть желудка при помощи эндоскопа (металлическая трубка с отверстиями). Размещенный стент позволит желудку оставаться раскрытым и будет способствовать прохождению пищи.
Размещение трубки для подачи питания при раке желудка
Некоторые больные раком желудка не способны получать достаточное питание из-за проблем с приемом пищи и жидкости. В ходе небольшой операции в удаленную часть желудка (вдали от центра) через брюшную зону вводится питательная трубка (известная как «трубка G»), или же трубка может быть введена в тонкий кишечник (такая трубка называется «трубка J»). Жидкое питание, которое подается посредством данной трубки, может восполнить потребности в питательных веществах больного раком желудка.
Информация, представленная в данной статье, предназначена только для информационных целей, для диагностики и лечения обязательно обратитесь к врачу.
Источник

Удаление желудка или гастрэктомия – травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства – наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия – это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии – метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.
Как удаляют желудок при раке?
Подход к желудку через брюшную стенку – оперативный доступ – зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5-7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота – это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку – это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри – через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.
Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Способ доступа к больному органу и методику операции определяет хирург-онколог, его выбор отражает практический хирургический опыт и персональные навыки, не сомневайтесь, профессиональная квалификация специалистов нашей клиники всегда на уровне «высший класс».
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация – отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап – собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап – восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Послеоперационное восстановление очень индивидуально, на нем сказывается возраст и пол пациента, существующие у него хронические болезни и степень нарушений, обусловленных карциномой, вовлечение других органов брюшной полости и «живой» вес больного. На длительности восстановления отражается даже время года, так лето не самое благоприятное время для хирургических манипуляций.
Главное для больного – не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Несостоятельность швов в месте соединения пищевода с кишкой – в анастомозе – возникает не оттого, что хирург «что-то не то сделал», а обусловлена недостаточностью внутренних резервов организма, нарушениями гомеостаза, слабостью иммунной защиты и неполноценностью питания – нутритивным статусом до лечения. Частота этого осложнения колеблется от 2% до 10%.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное – вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы. Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов.
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно – просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток – дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология – дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Список литературы
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва 2005.
- Стилиди И.С., Неред С.Н./Современные представления об основных принципах хирургического лечения местно-распространенного рака желудка // Практическая онкология; 2009; Т.10, № 1.
- Янкин A.B./Современная хирургия рака желудка //Практическая онкология;2009; Т. 10, № 1.
- Curcio G., Mocciaro F., Tarantino I. et al./Self-Expandable l Stent for Closure of a Large Leak after Total Gastrectomy //Case Rep. Gastroenterol.;2010; № 4.
- Etoh T., Inomata M., Shiraishi N., Kitano S./Revisional Surgery After Gastrectomy for Gastric Cancer //Surg. Laparosc. Endose. Percutan. Tech.;2010.;v. 20, № 5.
- Isgiider A.S., Nazli O., Tansug T., et al/ Total gastrectomy for gastric carcinoma// Hepatogastroenter.; 2005; v. 52.
- Zhang C.H., Zhan W.H., He Y.L. et al. /Spleen preservation in radical surgery for gastric cardia cancer //Ann. Surg. Oncol.; 2007; v. 14.
Источник
