Темная жидкость в желудке что это
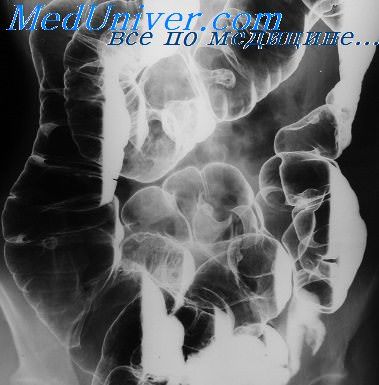
Нарушение секреции желудка. Органическая патология вне желудкаНарушения секреторной функции желудка проявляются рентгенологически наличием жидкости натощак, увеличением ее количества в процессе исследования, а также скоплением избыточного количества слизи. Рентгенодиагностика секреторных расстройств самостоятельного значения не имеет, возможности ее ограничиваются лишь определением гиперсекреции желудочного сока и слизи, которая служит проявлением не только функциональных расстройств, но и многих органических заболеваний внутренних органов. Последующее лабораторное подтверждение полученных при рентгенологическом исследовании данных обязательно. Однако необходимо иметь в виду, что жидкость в желудке натощак нередко встречается и у здоровых людей. Рентгенологическая картина, свойственная органическим заболеваниям желудка, как известно, может быть обусловлена не только первичным поражением его стенки, но и патологическими измнения-ми смежных с желудком органов. Например, стойкая деформация («дефект наполнения») может возникнуть вследствие внежелудочно-го вдавления, обусловленного увеличенными лимфатическими узлами, печенью, селезенкой, поджелудочной железой или объемным патологическим образованием, локализующимся в брюшной полости или забрюшинном пространстве. В связи с этим на следующем диагностическом этапе необходимо решить вопрос, где находится патологическое образование, обусловливающее стойкую рентгенологическую картину поражения желудка,- в просвете или стенке желудка или вне его (вдавление, спаечный процесс, прорастание опухолью). Патологическое образование, деформирующее желудок без перехода процесса на стенку его, находится вне желудка, если: 1) вдавливая стенку, оно смещает желудок в противоположном направлении. При этом степень смещения и его преимущественное направление определяются размерами патологического образования, его локализацией и другими анатомо-топографическими особенностями; 2) форма и размеры вдавления при исследовании в вертикальном и горизонтальном положениях меняются; 3) структура рельефа слизистой оболочки желудка остается нормальной; 4) эластичность и сократительная способность стенок желудка не нарушены.
Разная степень заполнения желудка бариевой взвесью, раздувание его газом, исследование не только в вертикальном, но и горизонтальном положении с выбором оптимальной проекции – вот те общедоступные методические приемы, с помощью которых обычно удается определить эластические свойства стенки желудка. Решение этого вопроса, очень важного для дифференциальной диагностики внежелудочных патологических образований, облегчается при использовании в процессе исследования фармакологических препаратов, влияющих на тонус и перистальтику желудка. В подобных случаях, а также при наличии других дифференциально-диагностических трудностей, связанных с выяснением точной локализации внежелудочного патологического процесса, его сущности и границ распространения, следует прибегать к специальным рентгенологическим исследованиям – париетографии, ангиографии, компьютерной томографии и др. – Также рекомендуем “Дифференциация внежелудочной патологии. Локализация патологии вне желудка” Оглавление темы “Лучевая диагностика патологии желудка”: 1. Признаки гастроптоза. Повышенный тонус (гипертония) желудка 2. Спазм желудка. Признаки и диагностика спазма желудка 3. Нарушение секреции желудка. Органическая патология вне желудка 4. Дифференциация внежелудочной патологии. Локализация патологии вне желудка 5. Органическая патология желудка. Патологический процесс в просвете желудка 6. Остатки пищевых масс и безоары в желудке. Диагностика безоара 7. Патологический процесс в стенке желудка. Воспалительно-деструктивные процессы в желудке 8. Слизистая желудка при воспалении. Деструкция стенки желудка 9. Дивертикул желудка. Рубцовые и опухолевые процессы желудка 10. Распадающиеся опухоли желудка. Злокачественные лимфомы желудка |
Источник
Скопление жидкости в брюшной полости – состояние, которое на языке врачей называется асцитом. Оно не возникает само по себе, это всегда проявление какого-либо заболевания.
Некоторые цифры и факты:
- Чаще всего жидкость в животе скапливается при патологиях печени, две другие распространенные причины – сердечная недостаточность и онкологические заболевания.
- Обычно для того, чтобы скопление жидкости привело к каким-либо симптомам, требуется несколько недель. Но иногда асцит развивается быстрее – в течение нескольких дней.
- В тяжелых случаях в животе накапливается до 35 литров асцитической жидкости.
- Самая распространенная причина этого состояния – цирроз печени. Более чем в 80% случаев к асциту приводит именно он.
Откуда в брюшной полости жидкость?

Брюшная полость – это пространство, в котором находятся органы живота. Сверху оно отграничено от грудной клетки дыхательной мышцей – диафрагмой, снизу – мышцами, которые формируют диафрагму таза. Переднюю стенку брюшной полости образуют мышцы брюшного пресса, заднюю – поясничный отдел позвоночника и поясничные мышцы.
Изнутри брюшная полость выстлана тонкой пленкой из соединительной ткани – париетальным листком брюшины. Последняя переходит на внутренние органы и покрывает их снаружи – это уже висцеральный листок брюшины. Таким образом, брюшная полость – это пространство между париетальным и висцеральным листками брюшины. На деле она представляет собой узкую щель.
В брюшной полости постоянно вырабатывается и всасывается серозная жидкость. Ее главная функция состоит в том, что она играет роль смазки, облегчающей скольжение внутренних органов относительно друг друга. В норме за сутки у взрослого человека в брюшной полости образуется и всасывается около 1,5 литра серозной жидкости. Постоянно она присутствует лишь в небольшом количестве.
Выработка и всасывание серозной жидкости – два процесса, которые в норме постоянно находятся в динамическом равновесии. Если последнее нарушается, то в животе скапливается жидкость, это приводит к некоторым симптомам.
При каких заболеваниях жидкость начинает накапливаться в брюшной полости?
Одна из главных причин асцита – портальная гипертензия, состояние, при котором повышается давление в воротной вене – она собирает кровь от кишечника и селезенки и впадает в печень. Вещества, которые всасываются в кишечнике, в первую очередь попадают в этот сосуд. Печеночные клетки – гепатоциты – перерабатывают некоторые полезные вещества и обезвреживают токсины. Именно из-за этого многие лекарства при приеме в виде таблеток действуют хуже, чем будучи введенными внутривенно: всасываясь в кишечнике, они поступают по воротной вене в печень и разрушаются там.
Причины портальной гипертензии
Если кровоток в воротной вене нарушен, возникает портальная гипертензия. Давление крови повышается, и она просачивается через стенку сосуда в брюшную полость. Это происходит при следующих состояниях:
- цирроз печени, к которому, в свою очередь, приводят вирусные гепатиты B и C, поражение печеночной ткани алкоголем, неалкогольная жировая болезнь печени;
- сердечная недостаточность, при которой возникает застой и повышение давления крови в нижней полой вене, собирающей кровь от нижней части тела, а вслед за ней – в воротной вене;
- обструкция и сдавление воротной вены опухолью;
- синдром Бадда-Киари – тромбоз печеночных вен в месте, где они впадают в воротную вену.
Снижение уровня белков в крови
Второй важный механизм развития асцита – снижение в крови уровня белков-альбуминов, которые обеспечивают онкотическое давление и помогают удерживать жидкость в сосудах. При падении уровня белка в плазме жидкость устремляется в ткани, полости тела. Возникают отеки, асцит, гидроторакс (скопление жидкости в плевральной полости внутри грудной клетки). Такое состояние развивается при патологиях печени (так как печеночные клетки синтезируют альбумины), нарушении функции почек (нефротический синдром, когда много белка теряется с мочой), белковом дефиците при голодании.
Скопление жидкости в животе при злокачественных опухолях
К скоплению жидкости в брюшной полости могут приводить злокачественные опухоли, чаще всего рак яичников, молочной железы, желудка и кишечника, поджелудочной железы, брюшины, матки, легкого, печени.
Причины асцита при онкологических заболеваниях:
- Раковые клетки, которые распространяются по поверхности брюшины, раздражают ее и заставляют вырабатывать избыточное количество жидкости.
- При поражении опухолью лимфатических узлов, последние не могут обеспечить нормальный отток лимфы от брюшной полости.
- Опухоль или метастаз могут находиться в печени и нарушать отток крови по воротной вене.
- При поражении печени гепатоциты перестают нормально производить белки.
Другие причины
Реже к скоплению жидкости в брюшной полости приводят такие патологии, как острый и хронический панкреатит (воспаление в поджелудочной железе), сниженная функция щитовидной железы (гипотиреоз), туберкулез, воспаление брюшины (перитонит).
Классификация
Лишняя жидкость может проникать в брюшную полость разными способами, в зависимости от этого классически выделяют две разновидности асцита:
- Транссудативный возникает из-за повышения давления в воротной вене и снижения онкотического давления крови. При этом в асцитической жидкости обычно мало белка.
- Экссудативный – результат воспаления. Характеризуется высоким содержанием белка в асцитической жидкости.
Такая классификация имеет некоторые недостатки, поэтому в настоящее время чаще используется другая, основанная на сывороточно-асцитическом альбуминовом градиенте (сокращенно – SAAG). Этот показатель обозначает разницу между уровнями белков-альбуминов в сыворотке крови и асцитической жидкости:
- Низкий SAAG характерен для скопления жидкости в животе при воспалительных процессах (панкреатит, перитонит), нарушении функции почек.
- При высоком SAAG асцит, скорее всего, вызван портальной гипертензией или нарушением работы сердца.
Сколько жидкости может скапливаться в животе?
В тяжелых случаях в брюшной полости может скапливаться до 35 литров жидкости. В зависимости от ее объема и клинических проявлений, выделяют три степени асцита:
- Легкая степень: внешние проявления отсутствуют, жидкость можно обнаружить лишь во время ультразвукового исследования.
- Умеренная степень: асцит приводит к умеренному увеличению живота. Обычно это происходит, если в животе скапливается более 400-1000 мл жидкости.
- Тяжелая степень: возникают выраженные симптомы.
Насколько опасно скопление жидкости в животе?
В первую очередь это определяется основным заболеванием. Цирроз и онкопатологии опасны сами по себе, а асцит усугубляет их течение, негативно сказывается на эффективности лечения. Могут возникать осложнения: спонтанный бактериальный перитонит, гепаторенальный синдром (тяжелое нарушение функции почек). При этом прогноз ухудшается. Читайте подробнее о жидкости в брюшной полости при онкологии.
Цены
В клиниках «Евроонко» действует специальное предложение на дренирование асцита в условиях дневного стационара – 50000 руб.
В цену включено:
- Осмотр и консультация хирурга-онколога.
- Общий анализ крови, биохимический анализ крови, ЭКГ.
- УЗИ органов брюшной полости с определением уровня свободной жидкости
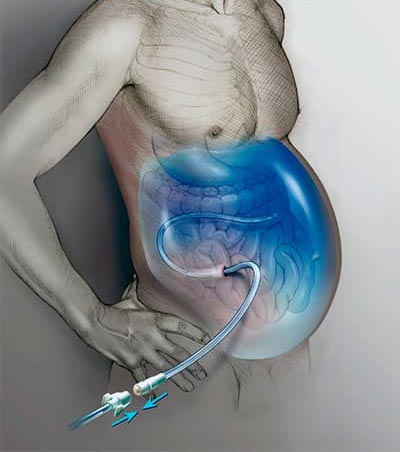
- Проведение лапароцентеза с УЗИ навигацией.
- Комплексная медикаментозная терапия, направленная на восстановление водно-электролитного баланса.
Удаление жидкости из брюшной полости проводится с применением наиболее современных методик, передового опыта российских и зарубежных врачей. Мы специализируемся на лечении рака и знаем, что можно сделать.
Источник

Рвота кофейной гущей – грозный симптом кровотечения в желудочно-кишечном тракте, больному требуется немедленная медицинская помощь. Рвотные массы имеют характерный бурый, черно-коричневый, напоминающий кофе цвет из-за того, что в них присутствует солянокислый гематин – соединение, которое образуется при взаимодействии гемоглобина с соляной кислотой.
По цвету и внешнему виду рвотных масс можно судить об источнике кровотечения:
- При кровотечении из артерии пищевода в рвоте будет присутствовать ярко-алая кровь.
- При кровотечении из вены пищевода кровь будет более темной.
- Если источником кровотечения является желудок, больного будет рвать кофейной гущей. Однако, если крови очень много, и в желудке вырабатывается мало соляной кислоты, рвотные массы будут иметь смешанный характер, в них будет присутствовать красная неизмененная кровь.
При каких заболеваниях возникает рвота кофейной гущей?
Рвота кофейной гущей может возникать как осложнение эзофагитов (воспаление слизистой пищевода), гастритов и гастродуоденитов, язв и эрозий в желудке, тяжелой гастроэзофагеальной рефлюксной болезни. При циррозе печени, хроническом гепатите, тромбозе воротной вены, реже при сердечно-сосудистой недостаточности развивается портальная гипертензия (повышение давления в воротной вене), возникает варикозное расширение вен пищевода и повышается риск кровотечения.
Синдром Маллори-Вейсса – состояние, когда при сильной многократной рвоте происходит разрыв слизистой оболочки в брюшной (находящейся ниже диафрагмы) части пищевода. Чаще всего оно встречается у людей, страдающих алкоголизмом, особенно при алкогольном циррозе, когда имеется варикозное расширение вен пищевода. В качестве предрасполагающих факторов выделяют сильное переедание и диафрагмальные грыжи.
Риск кровотечения в желудочно-кишечном тракте повышается при приеме препаратов, которые снижают свертываемость крови, нестероидных противовоспалительных средств (НПВС), к которым относят аспирин, ибупрофен, диклофенак и др.
Другие возможные причины:
- панкреатит;
- неалкогольная жировая болезнь печени;
- аутоиммунные заболевания;
- некоторые инфекции: вирус Эбола, желтая лихорадка;
- гемофилия В – врожденное заболевание, вызванное дефицитом фактора свертывания крови IX.
Рвота кофейной гущей в онкологии
Рвота кофейной гущей или с примесью неизмененной крови – распространенное осложнение рака желудка и пищевода. Вероятность того, что симптом вызван онкологическим заболеванием, особенно высока, если пациенту больше 55 лет. Нередко при этом больной сильно теряет в весе.
В 2000 году в научном журнале JPSM (Journal of Pain and Symptom Management) были опубликованы результаты исследования, во время которого ученые наблюдали за 800 пациентами с прогрессирующим рака и оценивали, как часто у них возникают желудочно-кишечные кровотечения. За время наблюдения в течение всей жизни больных у 18 пациентов возникли явные симптомы желудочно-кишечного кровотечения: у 12 – рвота кофейной гущей, у 3 – мелена (черный дегтеобразный стул), у 3 – оба симптома. Общая частота осложнения составила 2,25%, в то время как в целом в популяции она составляет 0,1% (1 госпитализация по поводу желудочно-кишечного кровотечения на 1000 населения).

По некоторым данным, рак желудка осложняется кровотечением в 4,6-23.4% случаев. Чаще всего это происходит при опухолях III-IV стадии, как правило, расположенных в теле или в антральной (нижней, рядом с местом перехода в двенадцатиперстную кишку) части желудка. Основные причины:
- распад опухоли;
- изъязвление опухоли;
- разрыв кровеносного сосуда, пораженного опухолью;
- разрушение опухоли, гнойный процесс, разрушение и тромбирование сосудов с последующим некрозом и распадом опухолевой ткани.
Довольно высок риск желудочно-кишечного кровотечения у больных с первичным и метастатическим раком печени. При этом возникает портальная гипертензия, варикозное расширение вен пищевода, снижается свертываемость крови. Иногда рвота кофейной гущей возникает как осложнение рака поджелудочной железы.
Риск желудочно-кишечного кровотечения у онкологического больного повышается, если проводится борьба с болью с применением нестероидных противовоспалительных препаратов.
Какие еще симптомы могут возникать при кровотечениях в желудочно-кишечном тракте?
Рвоте кофейной гущей могут сопутствовать такие симптомы, как мелена (черный дегтеобразный стул), боль в животе, бледность, слабость, головокружение. При серьезной кровопотере появляются такие грозные проявления, как боль в грудной клетке, сильное головокружение, потери сознания, холодный липкий пот, поверхностное частое дыхание, уменьшение количества мочи. Если не оказать вовремя помощь, развивается состояние шока, больной может погибнуть.
Если кровотечение незначительное, симптомы могут отсутствовать. Особенно трудно распознать это осложнение, если у пациента имеется анемия, раковая кахексия (истощение). Как правило, в таких случаях диагноз помогает установить анализ кала на скрытую кровь.
Что делать, если возникла рвота кофейной гущей?
Если это случилось дома, нужно немедленно вызвать «скорую помощь». От того, насколько быстро начнется лечение, может зависеть жизнь больного.
Меры первой помощи, пока не приехал врач:
- Уложите больного.
- Поднимите его ноги вверх – это усилит приток крови к головному мозгу.
- Положите на живот холод.
- Не вводите больному самостоятельно никакие препараты – это может смазать клиническую картину, ухудшить состояние.
Нужно сохранить некоторое количество рвотных масс, чтобы показать их доктору.

Методы диагностики
Врачу важно разобраться в причинах, источнике кровотечения, верно выбрать тактику лечения. Зачастую действовать приходится очень быстро. В первую очередь нужно выяснить, какими заболеваниями страдает пациент, принимал ли он какие-либо лекарства в последнее время. Затем проводят обследование, которое может включать:
- Рентгенографию грудной клетки.
- Общий и биохимический анализы крови (для диагностики анемии и оценки «печеночных» показателей).
- Анализ стула на скрытую кровь.
- Обзорную рентгенографию брюшной полости.
- Рентгенографию с контрастным усилением.
- Эндоскопическое исследование – ФГДС.
Методы лечения
Консервативные меры включают холод на живот, промывание желудка холодной водой, голод, препараты для остановки кровотечения, переливание крови и кровезаменителей. Обычно это помогает лишь на время остановить кровотечение и улучшить состояние больного.
В некоторых случаях кровотечение удается остановить во время эндоскопии. Кровоточащий участок слизистой оболочки охлаждают или орошают гемостатическими препаратами, применяют электрокоагуляцию. Иногда прибегают к интервенционной хирургии – проводят эмболизацю сосуда, пораженного опухолью.
Основные показания к хирургическому вмешательству:
- Кровотечение, которое не удается остановить консервативно или во время эндоскопии.
- Кровотечение, которое удалось остановить консервативно или во время эндоскопии, но высок риск рецидива.
- Рецидив кровотечения после того, как оно было остановлено.
- Кровотечение, которое сочетается с перфорацией – отверстием в стенке желудка.
- Одномоментная потеря более 0,5 л крови на фоне продолжающегося кровотечения.
Существуют разные виды хирургических вмешательств. Может быть выполнена паллиативная или радикальная резекция желудка, прошивание и перевязка кровоточащих сосудов. Применяют электрокоагуляцию и криодеструкцию. В послеоперационном периоде продолжают лечение гемостатиками, инфузионную терапию, при необходимости – переливания крови и кровезаменителей.
Врачи «Евроонко» знают, как бороться с осложнениями рака. Мы проводим хирургические вмешательства любой сложности в нашей операционной, оснащенной современным оборудованием экспертного класса, выполняем переливания кровезаменителей, наши пациенты получают лечение препаратами последнего поколения.
Источник