Стеноз язвы желудка и двенадцатиперстной кишки


Стеноз двенадцатиперстной кишки – уменьшение просвета начального отдела тонкого кишечника вследствие его органических или функциональных изменений. Выделяют несколько этапов развития патологии (компенсации, субкомпенсации и декомпенсации), каждый из которых отличается клиническими признаками. Основные симптомы заболевания – постоянное чувство тяжести в животе, боль, частая рвота, слабость, обезвоживание, бледность и сухость кожи, слизистых. Диагноз устанавливается на основании характерных признаков и результатов обследования: анализа крови и мочи, рентгенографии пищеварительной системы, ФГДС. Лечение хирургическое, обязательно включает в себя устранение этиологического фактора.
Общие сведения
Стеноз двенадцатиперстной кишки – сужение начального отдела кишечника, приводящее к нарушению процессов пищеварения. Заболевание может быть врожденным или приобретенным. Врожденный порок развития двенадцатиперстной кишки составляет примерно 30% среди всех аномалий ЖКТ, встречается чаще у мальчиков. Приобретенная форма развивается чаще всего у мужчин в возрасте 30-50 лет, является осложнением заболеваний пищеварительного тракта (как правило, язвенной болезни 12п. кишки). Проблема язвенной болезни не теряет своей актуальности в наши дни: медикаментозная терапия позволяет добиться хороших результатов, однако остается высоким риск развития рецидивов (30-80%), которые заканчиваются осложнениями, в т. ч. стенозом двенадцатиперстной кишки.
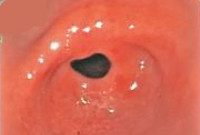
Стеноз двенадцатиперстной кишки
Причины
Причинами врожденного стеноза двенадцатиперстной кишки являются аномалии развития пищеварительного тракта плода, вызванные различными факторами. Формирование приобретенного стеноза обусловлено деформацией и сужением просвета ДПК рубцовой тканью, злокачественными новообразованиями. Иногда данное состояние появляется в результате спазма мышечной стенки и отека слизистой оболочки на фоне обострившейся основной патологии.
Стеноз ведет к затрудненной эвакуации химуса по пищеварительному тракту, поэтому он длительно задерживается в желудке, вызывая его переполнение. Постепенно полость органа растягивается, а его стенки истончаются, это усугубляет патологические изменения желудка. Застойные процессы сопровождаются диспепсией и нарушением обмена веществ.
Первоначально затруднение транспорта пищи компенсируется повышенной работой желудка, что приводит к гипертрофии его стенок. Постепенно возможности организма истощаются, полное опорожнение желудка становится невозможным. Учащается рвота и увеличивается количество рвотных масс, в состав которых входит много жидкости и минералов. Для продукции желудочного секрета не хватает ионов хлора, они в большом количестве поступают из крови, что приводит к высвобождению натрия и формированию щелочных групп. В результате развивается алкалоз крови, разрушаются белки, увеличивается концентрация азота. Все это ведет к выводу кальция из тканей и образованию его соединений с фосфатами. Перечисленные обменные нарушения при стенозе двенадцатиперстной кишки приводят к расстройству деятельности нервной системы и усилению возбудимости мышечной ткани.
Симптомы стеноза
Симптомы стеноза двенадцатиперстной кишки зависят от периода патологии (компенсация, субкомпенсация либо декомпенсация). Стадия компенсации не сопровождается ярко выраженными признаками. Для нее характерны чувство тяжести в области живота, изжога и отрыжка, редко – рвота содержимым желудка, которая приносит облегчение пациенту.
Период субкомпенсации протекает с усилением всех симптомов: чувство тяжести и заполнения желудка становится более выраженным, отрыжка имеет тухлый запах, так как формируется застой пищевых масс. Пациенты отмечают коликообразную боль в области живота, появляется частая рвота, которая улучшает общее состояние, поэтому больные вызывают ее искусственно. Также для стеноза двенадцатиперстной кишки на этой стадии характерно похудение.
Этап декомпенсации обусловлен прогрессированием патологии, чрезмерным растяжением стенок желудка и его дисфункцией. Общее состояние больного значительно ухудшается. Для этого периода характерна многократная рвота, которая больше не приводит к улучшению самочувствия. Рвотные массы имеют зловонный запах, вызванный длительным брожением пищевых масс в просвете желудка. Пациенты отмечают усиление чувства тяжести в животе. Помимо этого, они истощены, мало двигаются.
Кожные покровы и слизистые становятся сухими, развиваются обезвоживание и расстройства минерального обмена. Это, в свою очередь, приводит к появлению бледности кожи, головокружения, слабости, обмороков; учащению пульса, снижению артериального давления, формированию аритмий, уменьшению мочеиспускания. Снижение концентрации калия вызывает мышечную слабость, паралич диафрагмы, что может закончиться остановкой дыхания и сердечной деятельности. Обезвоживание приводит к дисфункции почек, снижению количества мочи, затрудненному выведению метаболитов из крови, судорогам и развитию почечной недостаточности. Прогрессирование алкалоза обусловливает сгущение крови, дистрофические нарушения в органах и тканях, которые могут быть несовместимы с жизнью.
Диагностика
Гастроэнтеролог выставляет диагноз стеноза двенадцатиперстной кишки, основываясь на характерных признаках, результатах инструментальных и лабораторных методов исследования: рентгенографии пищеварительной системы с контрастным веществом, фиброгастродуоденоскопии (ФГДС), анализов крови и мочи.
Результаты рентгенографии могут быть полиморфны, они зависят от стадии патологии. На первом этапе выявляется незначительное расширение полости желудка и уменьшение просвета 12-перстной кишки. Полная эвакуация пищи замедляется до 12 часов. Этап субкомпенсации характеризуется утолщением стенок желудка, натощак в нем определяется жидкость, выявляется ослабление перистальтики. Также для данного этапа характерно сужение просвета кишечника, транспорт пищи замедлен на сутки. Третьему периоду присуще сильное растяжение стенок желудка, в нем длительно находятся пищевые массы, нарушена перистальтика желудка и кишечника; транспорт пищи замедляется больше чем на сутки.
ФГДС дает возможность определить степень уменьшения просвета кишечника и состояние слизистой желудка: 1 стадия – просвет уменьшен до 0,5-1 см, определяется рубцовая ткань; 2 стадия – сужение кишечника до 0,5-0,3 см, стенки желудка растянуты; 3 стадия – просвет менее 0,3 см, желудок сильно увеличен в размере, слизистая оболочка атрофирована.
Анализы мочи и биохимический анализ крови позволяют охарактеризовать степень обменных нарушений: у пациентов отмечают гипохлоремию (уменьшение уровня ионов хлора в крови), гипокалиемию (снижение концентрации калия в крови), гипопротеинемию (недостаточный уровень белка в крови), метаболический алкалоз (ощелачивание крови), олиго- либо анурию (снижение диуреза).
Лечение стеноза двенадцатиперстной кишки
Терапевтические мероприятия при стенозе двенадцатиперстной кишки осуществляют в стационарных условиях, в отделении гастроэнтерологии либо хирургии. Если патология развивается вследствие функциональных нарушений на фоне обострения основного заболевания, то проводят его консервативное лечение.
Лечение органического стеноза двенадцатиперстной кишки, в том числе врожденной патологии, всегда хирургическое. Перед хирургической процедурой необходимо откорректировать обмен веществ: пациенту вводят растворы альбумина, декстрана, глюкозы, электролитов (ионы калия, натрия и хлора), физиологический раствор. Помимо этого, важно постоянное удаление содержимого желудка через зонд для снижения внутригастрального давления. Больным назначают парентеральное питание для восполнения энергетических потерь. После подобной подготовки примерно через неделю проводят оперативное вмешательство (ваготомию, баллонное расширение просвета двенадцатиперстной кишки, резекцию желудка и т. п.).
Прогноз и профилактика
Прогноз стеноза двенадцатиперстной кишки зависит от стадии, при развитии субкомпенсации и декомпенсации он неблагоприятный. Врожденная патология при отсутствии оперативного вмешательства всегда приводит к ранней гибели ребенка. Поздняя диагностика и терапия характеризуются развитием грозных осложнений, несовместимых с жизнью.
Профилактика патологии заключается в своевременном лечении заболеваний пищеварительной системы, отказе от вредных привычек, соблюдении принципов здорового питания. Чтобы предотвратить формирование стеноза двенадцатиперстной кишки, важно регулярно проходить медицинские осмотры и выполнять рекомендации лечащего врача.
Источник
Согласно статистике, такое осложнение язвенной болезни, как стеноз двенадцатиперстной кишки (ДПК), выходного отдела встречается примерно в 5% случаев. Причем чаще всего от него страдают мужчины. Патология характеризуется стадийным процессом, особыми клиническими проявлениями и лечением.

Стеноз привратника
Основные причины стеноза
Гастродуоденальный стеноз – это патологическое сужение просвета в области начального, короткого сегмента 12-перстной кишки, привратника желудка. В 85-90% наблюдений главной причиной развития стеноза становится одна или несколько дуоденальных язв.
Стеноз просвета кишки бывает:
- Органическое, как результат рубцовой деформации слизистой при ремиссии заболевания.
- Функциональное, которое напрямую связано с отеком привратникового отдела, выраженным спазмом мышечных стенок пораженных органов.
Причинами развития осложнения являются:
- опухолевые процессы в гастродуоденопанкреатической зоне (рак желудка, 12 перстной кишки или поджелудочной железы);
- болезнь Крона, неспецифический язвенный колит;
- химические ожоги слизистой оболочки верхних отделов пищеварительного тракта;
- системные заболевания (дерматомиозит, склеродермия);
- оперативные вмешательства на желудке, ДПК;
- последствия лучевой болезни.

Основная причина осложнения
Таким образом, на развитие рубцового стеноз просвета двенадцатиперстной кишки влияет активация перекисного окисления липидов, аутоиммунное или хроническое деструктивное воспаление в этой области, пенетрация (прорастание) язвы, спаечный перидуоденальный процесс.
Стадии и симптомы стеноза
В период обострения язвы на первый план выступают симптомы основной патологии: интенсивные острые или спастические голодные боли в собственно эпигастральной области, тошнота, рвота, изжога, быстрая утомляемость, головокружения. В данном случае стеноз имеет функциональный характер вследствие отека, спазма привратника.

Органическая форма стеноза (проявляет себя и в период ремиссии) развивается постепенно, характеризуется следующими стадиями:
- Стадия один – компенсированная. Сужение просвета выраженно слабо. Характерные симптомы: ощущение тяжести, переполнения в желудке, приступы тошноты после еды. Больные часто самостоятельно вызывают рвоту, чтобы облегчить свое состояние. Возрастание давления внутри желудка приводит к появлению, отрыжки, изжоги, срыгивания, особенно после еды. Со рвотой пациент теряет жидкость, жизненно важные электролиты. Постепенно уменьшается объем циркулирующей крови, она сгущается, снижается диурез (суточное выделение мочи). На рентгенограмме выявляется умеренное расширение тени желудка.
- Стадия два – субкомпенсированная. Пациент ощущает выраженное чувство переполнения и тяжести в верхней половине живота, предъявляет жалобы на боли, изжогу, неприятный запах изо рта, а также часто возникающую отрыжку желудочным содержимым, воздухом или кислым. Рвота ежедневная, обычно возникает спустя 1,5 часа или сразу после еды. Она протекает на фоне усиления эпигастральных болей, чувства переполнения желудка. Как правило, тошнота, многократная рвота не проходят даже после проведения специфической противоязвенной терапии. Больной сильно теряет в весе.
- Стадия три – декомпенсированная. В этот период болезни пассаж пищевого комка из желудка в двенадцатиперстную кишку значительно замедлен. Изжога и рвота появляются не только после каждого употребления пищи, но и между ее приемами. Болезненные ощущения носят постоянный характер. Пациент испытывает выраженную тяжесть в подложечной области, частую отрыжку тухлым. Общее состояние больного прогрессивно ухудшается, появляются симптомы обезвоживания, физического истощения (слабость, ухудшение аппетита, головные боли, выраженная жажда, уменьшение выделения мочи). Во время пальпации передней стенки живота врач отмечает специфический для стеноза симптом – «шум плеска» и расширенный желудок.
Поскольку симптомы имеют специфический характер, заподозрить развитие осложнения не трудно. Особое внимание должны привлекать пациенты с язвой двенадцатиперстной кишки в анамнезе.
Диагностические мероприятия и лечение осложнения
Чтобы подтвердить диагноз, одной клинической картины недостаточно, поэтому больному назначаются такие исследования:
- Биохимический и клинический анализ крови (обращают внимание на уровень гематокрита, рН крови, концентрацию электролитов и т.д.).
- Зондирование желудка, ФЭГДС. С помощью первого обследования удается эвакуировать большое количество желудочного содержимого с резким «тухлым» запахом, при помощи второго – подтвердить сужение просвета начального сегмента ДПК и пилорического отдела желудка.
- Рентгенконтрастное исследование показывает степень стеноза, замедленную эвакуацию контрастного вещества, надстенотическое расширение желудка.
Лечение развившегося органического стеноза – только оперативное. Сроки и характер хирургического вмешательства зависят от стадии процесса и общего состояния больного.
О других болезнях органов пищеварительной системы:
- Дискинезия желчного пузыря.
- Загиб поджелудочной железы.
- Колит и энтероколит: особенности течения.
Немедикаментозная терапия включает в себя соблюдение щадящей диеты, при которой пища принимается дробно, в жидкой или полужидкой консистенции. Еда должна быть химически, термически, механически щадящей. В случае поздней стадии осложнения наиболее эффективно зондовое питание.
Важно уделить внимание восстановлению моторной функции желудка, с целью чего постоянно выполняют аспирацию содержимого и промывание полости прохладной водой.

Из медикаментозных средств чаще всего используют:
- антибиотики, антацидные средства и прокинетики – для устранения обострения язвы;
- обезболивающие препараты;
- глюкозо-солевые растворы с целью восстановления электролитного баланса и кислотно-основного равновесия крови;
- комплексные парентеральные средства.
После купирования обострения язвы ДПК, восстановления всех потерь жидкости, микроэлементов, витаминов, разрешено приступить к оперативному лечению. Его основная цель – иссечение стеноза и создание разгружающего анастомоза (соустье между желудком и нижним сегментов 12-перстной кишки), при необходимости.
Профилактика стеноза заключается в своевременном диагностировании и лечении язвенной болезни, а также предупреждении ее рецидивов.
Понравился материал: оцени и поделись с друзьями
Источник
Пилородуоденальный стеноз (язвенный стеноз, рубцово-язвенный стеноз привратника) – осложнение язвенной болезни желудка и двенадцатиперстной кишки, при котором в результате сужения просвета в этой области желудочно-кишечного тракта нарушается эвакуация содержимого из желудка, что ведёт к нарушению питательного статуса пациента и развитию тяжёлых расстройств гомеостаза, особенно водно-электролитного баланса.
КОД ПО МКБ-10 КЗ
1.1. Гипертрофический пилоростеноз у взрослых.
ЭПИДЕМИОЛОГИЯ
Стеноз выходного отдела желудка наблюдают у 2% больных язвенной болезнью двенадцатиперстной кишки. Пациенты с пилородуоденальным стенозом составляют около 1/3 больных, оперированных по поводу осложнений язвенной болезни. Мужчины страдают этой патологией чаще, чем женщины (5:1). Обычно это больные среднего возраста. Отмечаемое в последние годы снижение частоты случаев, требующих хирургического лечения, можно связать с активным внедрением в клиническую практику новых препаратов для лечения язвенной болезни.
ПРОФИЛАКТИКА
Предотвратить развитие пилородуоденального стеноза можно путём систематического противорецидивного лечения язвенной болезни желудка и двенадцатиперстной кишки.
СКРИНИНГ
Во время гастроскопии, которую выполняют большому количеству пациентов с язвенной болезнью, всегда следует оценивать проходимость привратника. Рентгенологическое исследование при обнаружении дилатации желудка и замедлении начальной эвакуации бариевой взвеси должно быть дополнено повторным осмотром пациента через 12 и 24 ч для определения степени нарушения эвакуаторной функции.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Деформация и сужение пилородуоденальной области развиваются вследствие рубцевания многократно рецидивирующих язв, что влечёт за собой ту или иную степень её непроходимости, замедление эвакуации желудочного содержимого. Опорожнение желудка частично компенсируется гипертрофией его мышечной оболочки и усилением двигательной активности. С прогрессированием стеноза желудок теряет свои компенсаторные возможности, растягивается, увеличивается в размерах, ослабляется его перистальтика, что ещё в большей степени усугубляет нарушения желудочной эвакуации. Постепенно появляются признаки декомпенсации патологического процесса, характеризующиеся рвотой застойным желудочным содержимым, значительным замедлением эвакуации пищи из желудка и нарушением питания больного. Отмечают прогрессирующий метаболический алкалоз (гипохлоремический), нарушение водно-электролитного и белкового баланса.
К этому следует добавить, что стеноз с выраженной дилатацией и нарушениями моторно-эвакуаторной функции желудка приводит к резкому истончению его стенки, потере компенсаторных возможностей восстановления моторной активности и микробному «загрязнению» слизистой оболочки из-за гнилостного брожения застоявшейся пищи. Сочетание рубцово-язвенного стеноза с другими осложнениями язвенной болезни желудка и двенадцатиперстной кишки (перфорацией, кровотечением) встречают часто. Стеноз может появиться после ушивания перфоративной язвы.
КЛАССИФИКАЦИЯ
Существуют клинические, анатомические и функциональные критерии выделения различных стадий пилородуоденального стеноза. В клинической практике чаще всего выделяют 3 стадии этого патологического процесса (табл. 60-1).
Таблица 60-1. Классификация язвенного пилородуоденального стеноза
Исследования | Стадии стеноза | ||
компенсированная | субкомпенсированная | декомпенсированная | |
| Клинические | Начальные признаки стеноза. Проба с зондированием (+). Лечение уменьшает до нормы объём аспирируемого содержимого. | Яркая клиника стеноза. Рвота приносит временное облегчение. Нарушение водно-солевого обмена, потеря массы тела. Проба с зондированием (++), застойное содержимое. Лечение уменьшает объём аспирируемого содержимого. | Рвота не облегчает состояние, её может не быть. Состояние больного тяжёлое, потеря массы тела, обезвоживание, гипопротеинемия, гипокалиемия, азотемия, алкалоз. Проба с зондированием (+++), постоянное наличие пищевых масс в желудке. |
| Рентгенологические | Желудок нормальных размеров или несколько расширен, перистальтика усилена. Сужение пилородуоденального канала. Задержка эвакуации до 12 ч. | Желудок расширен, натощак определяется жидкость. Перистальтика ослаблена. Сужение пилородуоденального канала. Задержка эвакуации 12-24 ч. | Желудок резко растянут, натощак определяется большое количество содержимого. Перистальтика резко ослаблена. Задержка эвакуации более чем на 24 ч. |
| Эндоскопические | Выраженная рубцовая деформация пилородуоденального канала с сужением его просвета до 1,0-0,5 см. | Желудок растянут. Пилородуоденапьный канал сужен до 1,0-0,3 см за счёт резкой рубцовой деформации. | Желудок больших размеров. Атрофия слизистой оболочки. Различной степени рубцовые сужения пилородуоденального канала. |
| Моторная функция желудка (электро- гастроэнтерография) | Тонус желудка нормальный или повышенный. Сокращения антрального отдела усилены, часто спастического характера. Замедление ритма «голодных» сокращений желудка. После пищевой нагрузки — редкие сокращения желудка в период задержки начальной эвакуации. | Тонус желудка нормальный или незначительно сниженный. Сохраняется градиент давления между смежными отделами. Натощак и после пищевой нагрузки — редкие сокращения в теле и антральном отделе желудка. Значительное снижение силы редких сокращений после растяжения желудка пищей. Выраженная задержка начальной эвакуации. | Тонус желудка резко снижен, одинаковый в теле и в антральном отделе. Базальный тонус равен пластическому. Натощак и после пищевой нагрузки — редкие сокращения сниженной амплитуды, особенно в антральном отделе. Длительная задержка начальной эвакуации. |
КЛИНИЧЕСКАЯ КАРТИНА
Наряду с «язвенными» болями в стадии компенсации стеноза возникает чувство переполнения в эпигастрии после приёма пищи. Эпизодически возникает рвота, которая на некоторое время приносит больному облегчение. При зондировании желудка эвакуируют около 200-500 мл желудочного содержимого с кислым, слегка неприятным запахом и примесью недавно принятой пищи. Состояние больного удовлетворительное.
При субкомпенсации больной ощущает постоянное чувство тяжести и переполнения в эпигастральной области, которое сочетается с болью и отрыжкой воздухом. Несколько раз в день возникает обильная рвота сразу или через 1-2 ч после еды только что принятой и съеденной накануне пищей без признаков гнилостного брожения. Рвота (иногда больной сам её вызывает) приносит временное облегчение. При аускультации можно услышать «шум плеска» в проекции желудка. Натощак при зондировании в желудке определяют большое количество содержимого. В этой стадии стеноза больной отмечает похудание.
Для декомпенсированного стеноза характерен прогрессирующий желудочный стаз, растяжение желудка. Состояние больного значительно ухудшается, наблюдают истощение, резкое обезвоживание. Характерна землистая окраска и снижение тургора кожи. Недомогание, апатия и вялость подавляют другие симптомы болезни. Рвота не приносит больному облегчения. Рвотные массы в огромном количестве содержат зловонное разлагающееся содержимое с остатками многодневной пищи. Возможно появление судорожного синдрома (хлоропривная тетания). При осмотре обращает на себя внимание сухость кожи и языка. При аускультации выявляют «шум плеска» в проекции желудка. Зондирование позволяет эвакуировать большое количество застойного желудочного содержимого с признаками брожения и гниения. Опорожнение желудка с помощью зонда в стадии декомпенсации значительно облегчает самочувствие больного. В этой стадии из-за резко выраженных электролитных расстройств нарушается нервно-мышечная возбудимость. Это может проявляться симптомами Труссо («рука акушера») и Хвостека (подергивание мышц лица при поколачивании в области лицевого нерва).
Ю.М. Панцырев
Источник

