Сорванный желудок что это

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При определенных неблагоприятных условиях желудок может изменять привычное анатомическое положение, и тогда происходит его частичное или полное смещение вниз – опущение желудка.
В нормальном состоянии желудок человека располагается в левой подреберной области брюшины и частично – в надчревной области. Он покрыт брюшиной со всех сторон и удерживается системой связок, состоящей из брыжейки поперечной ободочной кишки и складок брюшины (большого сальника). Между складками брюшины имеется жировая клетчатка, которая помогает фиксировать нормальное положение желудка.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Причины опущения желудка
Опущение желудка (или гастроптоз) считается следствием ослабления брюшных мышц, особенно самой глубокой поперечной мышцы (transversus abdoninus), а также чрезмерного растяжения поддерживающих желудок связок. Почему все это происходит?
Опущение желудка, как и опущение других внутренних органов (спланхноптоз) бывает врожденным (конституциональным) или приобретенным. Врожденное опущение желудка характерно для астенического соматотипа человека, обладатели которого отличаются худощавостью, длинными конечностями и слабой мышечной системой. В случае с желудком происходит чрезмерное растяжение слабой желудочно-ободочной связки, которое и приводит к опущению органа, нарушению его функционирования и болевым ощущениям.
Основные причины приобретенного опущения желудка: значительная потеря массы тела (похудение), постоянное перенапряжение мышц живота (при тяжелом физическом труде или занятиях тяжелой атлетикой), удаление из брюшной полости большой опухоли, а также многократные беременности и роды (поэтому это заболевание часто диагностируется именно у женщин).
Как отмечают врачи-гастроэнтерологи, последствия опущения желудка выражаются в частичном нарушении его функций – ослаблении моторики и затруднении продвижения пищи в кишечник при перегибе какого-то части желудка. Кроме того, может наблюдаться неполное смыкание желудочных сфинктеров, вследствие чего из пищевода в желудок попадает воздух (что вызывает отрыжку). А при нарушении работы пилорического сфинктера из двенадцатиперстной кишки в желудок может попадать желчь, что приводит к изжогам и в перспективе – к гастриту и язвенной болезни желудка.
Нередко последствием опущения желудка – из-за его давления вниз – становится опущение толстого кишечника и органов малого таза. При опущении желудка и кишечника (толстого) присутствуют жалобы на постоянные запоры, метеоризм и боль внизу живота. Опустившийся кишечник, в свою очередь, давит на мочевой пузырь, простату (у мужчин), матку и яичники (у женщин). Так что цепочка патологических процессов, вызванных гастроптозом, может привести ко многим заболеваниям.
[13], [14], [15], [16], [17], [18], [19], [20], [21]
Симптомы опущения желудка
В зависимости от уровня, на который желудок сместился вниз относительно нормального анатомического положения, в клинической гастроэнтерологии приняты три степени опущения желудка.
При 1-й и 2-й степени заболевание в большинстве случаев протекает без ярко выраженных симптомов. Тогда как определить опущение желудка? Подозрение должны вызывать такие признаки, как чувство дискомфорта, «распирания» и тяжести в области желудка, тянущие или ноющие боли в верхней части брюшной полости (особенно после резких движений или физической нагрузки). Боли такого характера и локализации, как правило, непродолжительные.
Если опущение желудка достигло 3-й степени, то пациенты после принятия пищи чувствуют тянущую боль в эпигастральной области, нередко отдающую в область сердца. Причем, в горизонтальном положении тела (лежа) боль быстро утихает. Кроме того, при конституциональном гастроптозе снижается аппетит, возникает отрыжка, тошнота, рвота, а также запоры и боли в области поясницы.
Диагностика опущения желудка
Клиническая картина при гастроптозе напоминает симптоматику многих желудочно-кишечных патологий. Поэтому диагностика опущения желудка требует комплексного обследования.
После сбора анамнеза врач проводит полипозиционное физикальное обследование живота, при котором исходное положение желудка в брюшной полости определяется при пальпации в положении лежа, а прощупывание в положении стоя позволяет определить западения в эпигастральной области и выбухания в надлонной зоне живота.
Для постановки правильного диагноза гастроптоза также используются:
- рентгеноскопическое обследование пищевода и желудка с контрастным веществом,
- эндоскопическое обследование ЖКТ – эзофагогастродуоденоскопия (ЭГДС),
- фиброэзофагогастродуоденоскопия (ФЭГДС) пищевода, желудка и двенадцатиперстной кишки.
[22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Лечение опущения желудка
Общепринятое в клинической практике лечение опущения желудка – консервативное. И ключевое место в терапии данного заболевания отводится лечебной физкультуре и правильной системе питания.
При значительных болях назначаются анальгетики, при запорах – слабительные. А вот к хирургическому лечению опущения желудка прибегают крайне редко из-за большой вероятности рецидивов заболевания. Оперативная коррекция гастроптоза 2-й и 3-й степени может производиться при осложняющих его патологиях, например при обратном продвижении содержимого желудка через нижний пищеводный сфинктер в пищевод (гастроэзофагеальном рефлюксе). В ходе фундопликации – операции по ликвидации данной патологии – проводится подшивание желудка к диафрагме вокруг пищеводного отверстия с фиксацией его к брюшной стенке, за счет желудок подтягивается вверх.
Упражнения при опущении желудка
Комплекс специально подобранных упражнений направлен на повышение мышечного тонуса брюшной стенки. В данном комплексе упражнений при опущении желудка отсутствуют прыжки или резкие наклоны туловища – то есть движения, которые могут вызвать смещение органов.
Зарядка при опущении желудка по силам абсолютно всем пациентам – независимо от возраста, так как все упражнения в первые месяцы выполняются только лежа.
Итак, лежачая гимнастика при опущении желудка. Исходное положение: лежа на спине, ноги прямые, руки вытянуты вдоль туловища.
- Упражнение №1: после максимально глубокого вдоха нужно сделать такой максимально возможный выдох, для которого потребуется «выдавливание» воздуха напряжением брюшного пресса (повторение 10 раз).
- Упражнение №2: поочередное поднятие прямых ног (повторение 10 раз).
- Упражнение №3: на вдохе одна нога сгибается в колене, на выходе согнутая нога обеими руками прижимается к груди. Затем то же самое делается другой ногой (повторение каждой ногой 5 раз).
- Упражнение №4: те же движение, что в предыдущем упражнении выполняются двумя согнутыми ногами одновременно.
- Упражнение №5: обе ноги сгибаются в коленях, таз приподнимается с опорой тела на стопы, локти и затылочную часть головы (повторение 5 раз).
- Упражнение №6: обе ноги сгибаются в коленях, поднимаются и производятся движения, имитирующие езду на велосипеде (повторение 10 раз).
- Упражнение №7: ноги выпрямлены, руки вытянуты вдоль туловища – поднятие прямых рук вверх (на вдохе) с заводом их за голову – «потягивание»; на выдохе – возвращение в исходное положение (повторение 10 раз).
После каждого упражнения нужно делать паузы – для отдыха. А после всей зарядки при опущении желудка нужно примерно четверть часа полежать, подложив под ноги подушку или валик из свернутого пледа.
Рекомендуется делать массаж при опущении желудка. Для этого ладонь нужно положить на подложечную область слева и производить легкие круговые поглаживания живота – по 10 кругов по часовой стрелке, а затем в обратном направлении. Круги при поглаживании, как по спирали, нужно приближать к пупку, а затем снова расширять.
При значительном гастроптозе медики рекомендуют носить специальный бандаж при опущении желудка, который нужно надевать лежа (утром, на голодный желудок) и снимать только перед сном.
[32], [33], [34], [35], [36], [37], [38], [39], [40]
Диета при опущении желудка
Рекомендация гастроэнтерологов при гастроптозе – в течение дня принимать пищу 5-6 раз небольшими порциями: еда не должна долго находиться в желудке и растягивать его. Желательно есть в одно и то же время, чтобы приучить свой желудок к «расписанию работы». Пища должна быть легкоусвояемой, но в тоже время достаточно калорийной.
Кроме того, все съеденное должно способствовать нормальному функционированию всей желудочно-кишечной системы, поэтому в диету при опущении желудка нужно включить каши (кроме манной и рисовой), овощи (сырые и тушеные), нежирное мясо (говядина, телятина), птицу и нежирную морскую рыбу, кисломолочные продукты, фрукты.
Для борьбы с запорами заправляйте салаты и винегреты растительным маслом, пейте кефир, съедайте ежедневно по 2-3 штучки чернослива. Откажитесь от белого хлеба и дрожжевой сдобной выпечки, заменив их хлебом из муки грубого помола, диетическими хлебцами или галетами.
При ощутимом гастроптозе врачи советуют полежать после каждого приема пищи – не менее часа.
[41], [42], [43], [44], [45]
Лечение опущения желудка народными средствами
При снижении аппетита, которое часто сопутствует опущению желудка, рекомендовано принимать настой одного из следующих лекарственных растений: полыни горькой, аира болотного, золототысячника, тысячелистника, корня одуванчика или цикория.
Для приготовления настоя столовая ложка сухого сбора заливается стаканом кипятка, настаивается полчаса, процеживается и принимается по одной столовой ложке за 30-40 минут до еды.
Нормализовать выработку желудочного сока поможет отвар из листьев подорожника (3 столовые ложки на 500 мл кипятка). Этот отвар рекомендовано пить за полчаса до приема пищи – по полстакана.
При гастроптозе травники также советуют пить отвар корневищ лапчатки прямостоячей (калгана). На стакан кипятка берется одна столовая ложка измельченных корневищ, варится 20 минут, процеживается и принимается четыре раза в день по столовой ложке.
Лечение опущения желудка народными средствами предусматривает и глиняные аппликации. Для этого нужно приготовить крутую массу из обычной глины и воды, скатать шарик, шарик размять в виде лепешки (размером с обычную тарелку и толщиной примерно 2 см) и положить на живот. На животе глину необходимо держать не менее трех часов.
Профилактика опущения желудка
К эффективным методам профилактики опущения желудка специалисты единогласно относят обязательные занятия физкультурой в детском и подростковом возрасте, которые способствуют укреплению мышечной системы организма.
Взрослым следует, во-первых, учитывать особенности своего конституционального типа. Во-вторых, больше двигаться – ходить пешком, плавать, но не перегружать брюшной пресс поднятием тяжестей или длительными пробежками.
Особенно важно для профилактики опущения желудка у женщин стараться укреплять мышцы передней брюшной стенки до беременности, а во время вынашивания ребенка и после родов использовать специальные дородовые и послеродовые бандажи. Они помогут избежать многих проблем, в том числе гастроптоза и опущения матки.
Прогноз опущения желудка
Опущение желудка имеет благоприятный прогноз, но следует помнить, что данная патология может проявляться снова и приводить к заболеваниям других органов и систем организма.
Источник
Тупая травма живота – это закрытое травматическое повреждение органов брюшной полости и забрюшинного пространства. Проявляется болью в животе, ослаблением перистальтики, нарушением общего состояния. Возможно развитие шока. Состояние представляет угрозу для жизни, требуются неотложные лечебные мероприятия. Диагноз выставляется на основании клинических симптомов, данных УЗИ, КТ, рентгенографии, лапароскопии и других исследований. Лечение хирургическое – ревизия, ушивание или удаление поврежденных органов.
Общие сведения
Тупая травма живота – повреждение внутренних органов, расположенных в брюшной полости и забрюшинном пространстве, при сохранении целостности кожных покровов передней брюшной стенки, поясничной области и боковых отделов живота. Представляет угрозу для жизни больного, при этом внешние признаки тяжелого повреждения отсутствуют или минимальны (кожные покровы целы, видимых деформаций нет), характерно наличие светлого промежутка (состояние пострадавшего сразу после травмы может оставаться удовлетворительным).
Все перечисленное в ряде случаев становится причиной позднего обращения больных к специалистам, затрудняет оказание первой помощи и создает определенные сложности в процессе диагностики. Между тем, вероятность благополучного исхода напрямую зависит от своевременного начала лечения. При развитии тяжелого состояния эффективность врачебной помощи значительно снижается, а вероятность летального исхода и возникновения опасных осложнений резко увеличивается.
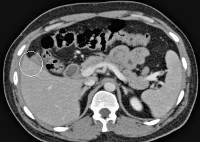
Тупая травма живота
Причины
Непосредственной причиной тупой травмы живота становится мощный концентрированный удар в область передней брюшной стенки и боковые отделы живота, реже – в область поясницы. Обычно в момент воздействия мышцы живота находятся в более или менее расслабленном состоянии – это создает благоприятные условия для «пропускания» удара вглубь тканей. Подобный механизм травмы может наблюдаться во время криминальных инцидентов (удар кулаком или ногой), автомобильных аварий, падений с большой высоты, природных или промышленных катастроф.
Для большинства перечисленных происшествий характерно интенсивное травматическое воздействие и одновременное возникновение нескольких повреждений. Возможны сочетания закрытой травмы живота с переломом таза, переломами ребер, переломами костей верхних и нижних конечностей, переломом позвоночника, ЧМТ и ранениями различных областей. Наличие нескольких повреждений утяжеляет состояние больного, провоцирует быстрое развитие травматического шока и увеличивает вероятность массивной кровопотери.
Классификация
С учетом особенностей повреждения в абдоминальной хирургии выделяют следующие виды тупой травмы живота:
- Без повреждения внутренних органов. В эту группу включают ушибы, разрывы фасций и мышц брюшной стенки.
- С повреждением органов брюшной полости. Сюда относят повреждение селезенки, повреждение печени, внутрибрюшинный разрыв мочевого пузыря, разрыв тонкого и толстого кишечника.
- С повреждением органов, расположенных за пределами брюшной полости. В эту группу включают внебрюшинный разрыв мочевого пузыря, повреждение почки, повреждение поджелудочной железы и разрывы некоторых отделов толстого кишечника.
- С внутрибрюшным кровотечением. Подобные травмы могут возникнуть при повреждении печени, селезенки, сосудов сальника и брыжейки кишечника.
- С угрозой раннего развития перитонита. Сюда относят травмы с разрывом полых органов (желудка, кишечника).
- С одновременным повреждением полых и паренхиматозных органов.
Тупая травма живота может быть изолированной (поврежден один орган, например, только печень или только тонкая кишка), множественной (повреждено несколько органов, например, селезенка и толстая кишка) или сочетанной (наблюдается поражение нескольких органов и систем, например, разрыв мочевого пузыря и перелом таза или повреждение поджелудочной железы и перелом плеча).
Симптомы
В анамнезе выявляется характерная травма, пациент жалуется на боль в животе. Отсутствие боли не является основанием для исключения диагноза тупой травмы живота: в светлом промежутке боль бывает незначительной, в эректильной фазе шока пострадавший может недооценивать тяжесть своего состояния и не замечать боли; при наличии других повреждений (например, переломов ребер или костей конечностей) боль в животе может уходить на второй план и не осознаваться из-за интенсивного болевого синдрома в другой части тела; в торпидной фазе шока жалобы могут отсутствовать из-за снижения чувствительности, угнетенности и безучастности больного, нарушений сознания и т. д.
В области передней брюшной стенки, нижних ребер, боковых отделов живота и поясницы иногда видны гематомы и ссадины. Мышцы передней брюшной стенки напряжены (следует учитывать, что при истощении, атрофии мышц, а также утолщении жирового слоя и жировом перерождении мышц напряжение может быть слабым, едва заметным). Выявляется болезненность при пальпации живота, при внутрибрюшных повреждениях определяются положительные симптомы раздражения брюшины.
При наличии 500 и более мл. крови, истекшей из поврежденного сосуда или паренхиматозного органа, можно определить притупление звука при перкуссии живота. При аускультации отмечается ослабление перистальтики. Из других симптомов могут присутствовать тошнота, рвота, отсутствие или изменения стула, кровь в моче, учащенное болезненное мочеиспускание и т. д. В числе общих неспефицических признаков – учащение пульса, снижение АД и увеличение шокового индекса.
В ряде случаев характерные симптомы позволяют травматологу или абдоминальному хирургу заподозрить повреждение того или иного органа еще до проведения инструментальных исследований. Так, при разрывах тонкой и толстой кишки появляется распространяющаяся, усиливающаяся боль в животе, тошнота и рвота, может развиваться травматический шок. При этом при разрывах толстой кишки напряжение брюшной стенки выражено ярче, нередко выявляются признаки внутрибрюшного кровотечения.
При травме печени обычно возникает обильное внутреннее кровотечение. Состояние пациента быстро ухудшается, развивается гиповолемический шок, возможна потеря сознания. Если контакт с больным сохранен, выявляются жалобы на боль в правом подреберье, иррадиирующие в правое надплечье. Давление снижено, дыхание и пульс учащенные, кожа бледная. При повреждении селезенки в ряде случаев также наблюдаются признаки массивного внутреннего кровотечения, однако боль беспокоит не справа, а слева. Иногда (при подкапсульном разрыве) состояние пациента в первые дни или даже недели может оставаться удовлетворительным.
При повреждении поджелудочной железы пострадавший жалуется на резкую боль в подложечной области, отмечается напряжение мышц брюшной стенки и вздутие живота. При повреждении почки возникает макрогематурия и боль в области поясницы. При внебрюшинных разрывах мочевого пузыря выявляется отек промежности и ложные позывы на мочеиспускание, при внутрибрюшинных повреждениях мочевого пузыря наблюдаются частые ложные позывы, боль внизу живота, вздутие живота и ослабление перистальтики.
Диагностика
Пострадавшего с подозрением на закрытую травму живота немедленно доставляют в медицинское учреждение, назначают анализы крови и мочи, определяют группу крови и резус-фактор. В остальном схему обследования составляют индивидуально. Для исключения внутрибрюшного кровотечения (в том числе подкапсульного) и оценки состояния внутренних органов используют УЗИ, КТ, МСКТ. Если эти исследования недоступны, при подозрении на разрыв полых органов применяют рентгенографию брюшной полости.
При подозрении на повреждение мочевого пузыря выполняют катетеризацию, при необходимости проводят восходящую цистографию. Наиболее точным и эффективным методом диагностики повреждений органов брюшной полости является лапароскопия, позволяющая визуально оценить состояние внутренних органов, степень их разрушения, источник и интенсивность кровотечения и, таким образом, максимально четко определить показания к хирургическому вмешательству и тактику оперативного лечения.
Лечение тупой травмы живота
Лечение ушибов, разрывов фасций и мышц брюшной стенки консервативное. При повреждении полых и паренхиматозных органов показана экстренная операция – ушивание, резекция или удаление органа. Вмешательство проводят на фоне интенсивных противошоковых мероприятий: переливания крови и кровезаменителей, искусственного дыхания, стимуляции сердечной деятельности, контроля и стимуляции диуреза и т. д. В послеоперационном периоде продолжают интенсивную терапию, назначают антибиотики и анальгетики.
Прогноз и профилактика
Прогноз определяется тяжестью тупой травмы живота, наличием повреждений тех или иных органов, общим состоянием здоровья пострадавшего, временем проведения оперативного вмешательства. При сочетанных повреждениях летальность достигает 70, при разрывах печени – 50%, при разрывах селезенки – 5%. В раннем послеоперационном периоде возможно развитие перитонита, в отдаленном может возникать спаечная болезнь, обусловленная наличием рубцовых сращений в брюшной полости. Профилактика предполагает проведение мероприятий по снижению уровня травматизма.
Источник
