Самый агрессивный рак желудка
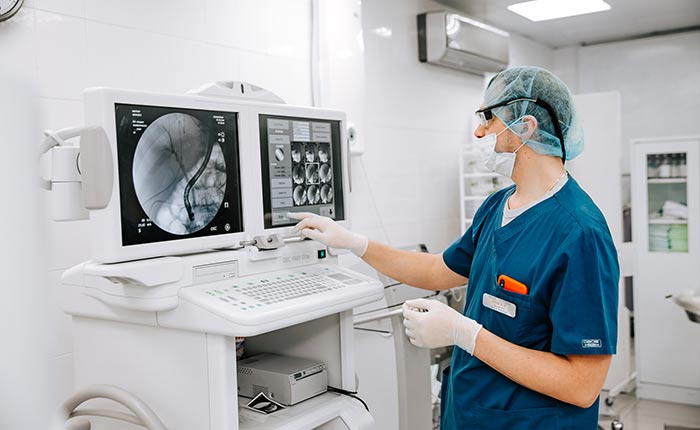
Все раки желудка можно разделить на 2 большие группы: диффузные и интестинальные. Интестинальные четко связаны с известными факторами риска, возникают в пожилом возрасте, и развиваются на фоне кишечной метаплазии – появления в желудке клеток, характерных для слизистой оболочки кишечника. Диффузные раки возникают в молодом возрасте, не связаны с воздействием факторов риска и часто имеют наследственный характер. Такие раки относительно редки, но с конца прошлого века статистика постепенно меняется: доля интестинальных раков уменьшается, тогда как диффузных – возрастает. Один из видов диффузных раков – перстневидноклеточный рак желудка.
Перстневидноклеточный рак: особенности
Клетки этого вида рака активно вырабатывают слизь, которая скапливается внутри них, оттесняя клеточное ядро к краю. Именно за эту особенность строения перстневидный рак желудка и получил свое название. Среди всех форм желудочных раков он занимает 10-20%. Соотношение мужчин и женщин среди пациентов примерно 0.8 к 1.

Отмечены злокачественные клетки, заполненные муцином (слизью) со смещённым к периферии ядром (тёмно-фиолетовые пятна), похожие на перстень.
Карцинома не имеет четко выраженного узла, а выглядит как слабо связанные друг с другом скопления озлокачествленных клеток. Растет она чаще всего инфильтративно, то есть не выпячиваясь в полость желудка, а под слизистую, постепенно захватывая все слои органа. На относительно поздних стадиях изъязвляется. Такая особенность делает перстневидноклеточный рак более неблагоприятным с точки зрения прогноза. Поскольку слизистая не повреждается и нет характерных изменений, его невозможно обнаружить на ранних стадиях ни при эндоскопическом, ни при рентгеновском исследовании. И до тех пор, пока не появится язва, либо опухоль не разрастется до обширных размеров, не изменяется и самочувствие пациента.
В результате, по информации отечественных врачей, более половины случаев (55%) перстневидноклеточного рака обнаруживают на стадии субтотального или тотального поражения желудка, когда вероятность излечения крайне мала. Еще одна проблема – эта карцинома достаточно быстро образует метастазы. При этом она чаще метастазирует не в лимфатические узлы, а в клетчатку вокруг желудка, сальник, распространяется по брюшине, у женщин дает местастазы в яичники (до 13%).
Клинические проявления
На ранних стадиях развития опухоль никак себя не проявляет. Когда заболевание распространяется, захватив большую часть органа, появляются следующие симптомы:
- общая слабость без видимых причин;
- самопроизвольное снижение веса;
- дискоморт в области живота – тяжесть, тупая боль, давление;
- «капризы» в питании, избирательность, часто возникает отвращение к мясной пище;
- уменьшение аппетита вплоть до анорексии;
- снижение настроение вплоть до депрессии;
- анемия.
При дальнейшем росте опухоли появляются:
- боль «под ложечкой»;
- рвота, в том числе с примесью крови;
- желтуха;
- асцит, скопление жидкости в брюшной полости;
- кахексия (истощение).
Эти признаки свидетельствуют о далеко зашедшем процессе.
Диагностика
В отличие от интестинальных форм рака, которые развиваются на фоне длительно текущего атрофического гастрита, при диагностике перстневидноклеточного рака не слишком эффективна гастроскопия. Подслизистый рост опухоли не позволяет обнаружить ее вплоть до поздних стадий развития либо появления язвы, с краев которого обязательно берется материал для гистологического исследования.

Эффективным может оказаться рентгенологическое исследование с контрастом: пациенту перед рентгенографией предлагают выпить взвесь сульфата бария, которые не пропускает рентгеновские лучи. При таком исследовании фиксируются перистальтические движения желудка, и зачастую становятся заметны относительно малоподвижные участки, проросшие опухолью. Важное условие для повышения эффективности диагностики в этом случае – получение нескольких проекций органа.
Ультразвуковое исследование выявляет утолщение стенки желудка, нарушение ее структуры в месте роста опухоли. На ранних стадиях развития рака толщина стенки не превышает 10 мм, контуры образования относительно четкие. В дальнейшем они становятся неровными, бугристыми, а толщина стенки доходит до 20 мм. Кроме того, УЗИ позволяет узнать состояние других органов брюшной полости, обнаружить метастазы.
Компьютерная томография и магнитно-резонансная томография – стандарт обследования в других странах, но в нашей это слишком дорогие методики для рутинного использования, которые рекомендуются «только в некоторых клинических ситуациях».
Лечение
Основной метод лечения перстневидноклеточного рака желудка – хирургический. Учитывая, что чаще всего карцинома обнаруживается на поздних стадиях, проводится гастрэктомия – полное удаление желудка. Реже выполняется резекция – удаление части желудка.
В связи с особенностями роста опухоли, операция чаще всего сопровождается химиотерапией. Режим химиотерапии подбирает лечащий врач – в некоторых случаях необходимо сочетание предоперационного курса химиотерапии с постоперационным, иногда достаточно только послеоперационной химиотерапии. Несмотря на то, что это метод лечения имеет множество побочных эффектов, он улучшает прогноз болезни, так как позволяет уничтожить раковые клетки, оставшиеся после резекции или невыявленные метастазы, которые могут быть и микроскопического размера.
Прогноз
Как отечественные, так и европейские врачи считают перстневидноклеточный рак желудка заболеванием с неблагоприятным прогнозом. Если опухоль не успела прорасти серозную (наружную) оболочку, 3-х летняя выживаемость составляет 56,4%, 5-летняя – 39,6%. При ее прорастании выживаемость падает до 28,5% и 20,4% соответственно.
Источник
Перстневидноклеточный рак — термин, которым обозначают гистологический тип злокачественных опухолей. Чаще всего он встречается в желудке, иногда обнаруживается в молочной железе, кишечнике, легких, мочевом пузыре, поджелудочной железе.
Некоторые цифры и факты:
- На долю перстневидноклеточного рака приходится 8–30% от всех злокачественных опухолей желудка.
- Среди больных аденокарциномой на каждую женщину приходится примерно двое мужчин, при перстневидноклеточном раке это соотношение смещено в сторону женщин.
- Перстневидноклеточный рак встречается в более молодом возрасте по сравнению с другими типами рака в желудке. Средний возраст пациентов — 55–60 лет.
- Зачастую данный тип злокачественных опухолей диагностируют на поздних стадиях.
- Распространенность других типов злокачественных опухолей желудка во всем мире снижается, а перстневидно-клеточного рака — растет. Так, в 2000 году он стал встречаться в 10 раз чаще по сравнению с 1997 годом.
Почему этот тип опухолей желудка так называется?
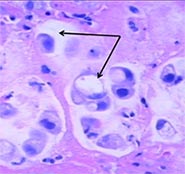
Этим термином обозначают гистологический тип опухоли. После окрашивания раковые клетки под микроскопом напоминают перстни. В центре клетки находится вакуоль (пузырек), заполненная муцином (слизью). Вокруг нее расположена тонкая полоска цитоплазмы, ядро тоже смещено на периферию.
Причины возникновения
Любой тип рака возникает из-за того, что в клетке происходят некоторые мутации, она перестает правильно реагировать на сигналы извне и начинает бесконтрольно размножаться. Изменения происходят в генах, которые контролируют размножение клеток, восстанавливают поврежденную ДНК, регулируют апоптоз (запрограммированную клеточную смерть). В каждом конкретном случае невозможно назвать точные причины, из-за которых произошли мутации, вызвавшие рак. Известны только факторы риска, повышающие вероятность развития онкологического заболевания.
Кто входит в группу повышенного риска?
Известно, что одним из главных факторов риска рака желудка является бактерия H. pylori. Она присутствует в организме примерно половины людей, как правило, заражение происходит еще в молодом возрасте. Чаще всего H. pylori не вызывает каких-либо проблем, но иногда провоцирует развитие хронического гастрита, язвенной болезни и злокачественных опухолей.
При перстневидноклеточном раке роль H. pylori неоднозначна. Зачастую опухоли развиваются у людей, в желудке которых не обнаруживается бактерия.
Роль других факторов риска злокачественных опухолей желудка, таких как курение, рацион с высоким содержанием соленой и копченой пищи, хронический гастрит, в отношении перстневидноклеточного рака изучена недостаточно.
В некоторых случаях заболевание развивается из-за наследственных мутаций (передаются от родителей детям) в гене CDH1. Могут играть роль соматические (не передающиеся по наследству) мутации в гене APC.
Симптомы
На ранних стадиях опухоль себя не проявляет, поэтому ее сложно диагностировать. По мере прогрессирования заболевания появляются некоторые симптомы:
- беспричинная потеря веса;
- снижение аппетита;
- дискомфорт в животе, обычно выше пупка;
- боли в животе;
- изжога;
- быстрое насыщение, ощущение «полного живота», даже если человек съел немного;
- тошнота;
- рвота, в некоторых случаях — с примесью крови;
- увеличение живота;
- бледность, слабость, головокружения, учащенное дыхание и пульс, — признаки анемии в результате внутреннего кровотечения;
- примесь крови в стуле.
Чаще всего эти симптомы свидетельствуют не об онкологическом заболевании, а о других патологиях, например, гастрите, язвенной болезни, вирусных инфекциях. Но вы не узнаете точно, пока не посетите врача и не проверитесь. Особенно должно насторожить, если эти симптомы сохраняются в течение длительного времени, усиливаются.
Стадии
Врачи-онкологи определяют стадию рака желудка в соответствии с международной системой TNM. Учитываются размеры опухоли и ее распространение в окружающие ткани (T), наличие очагов поражения в регионарных лимфоузлах (N), отдаленных метастазов (M).
В общих чертах классификация выглядит следующим образом:
- Стадия I — опухоль, которая находится в слизистой оболочке и не прорастает в более глубокие слои стенки органа. Опухолевые клетки могут распространяться в регионарные лимфатические узлы.
- Стадия II — опухоль, которая проросла в мышечный слой стенки желудка, с более широким вовлечением лимфатических узлов.
- Стадия III — опухоль, которая проросла через всю стенку желудка или распространилась на многие близлежащие лимфатические узлы.
- Стадия IV — имеются отдаленные метастазы.
Классификация заболевания
Одна из важных характеристик раковых опухолей — степень злокачественности. Она зависит от степени дифференцировки, то есть от того, насколько сильно изменились опухолевые клетки, насколько сильно они отличаются от нормальных. Чем ниже степень дифференцировки и выше степень злокачественности, тем агрессивнее будет вести себя рак, хуже прогноз.
И здесь с перстневидноклеточным раком желудка не всё так просто. В России его традиционно относят к агрессивным опухолям с плохим прогнозом. А японские эксперты отмечают, что результаты лечения обычно такие же, как в случае с другими типами рака желудка. С одной стороны, опухоль является низкодифференцированной, так как сильно отличается от нормальной ткани. В то же время, раковые клетки производят слизь, поэтому можно говорить, что их дифференцировка отчасти сохранена.
Перстневидноклеточный рак желудка относят к диффузным опухолям, так как он имеет тенденцию распространяться на большую часть органа. Злокачественные опухоли, связанные с мутациями в гене CDH1, называют наследственным диффузным раком желудка.
Методы диагностики
Обычно злокачественную опухоль обнаруживают с помощью гастроскопии — эндоскопического исследования желудка. Во время этой процедуры врач осматривает слизистую оболочку органа, находит патологически измененные участки и проводит биопсию — получает фрагмент подозрительной ткани, чтобы исследовать ее в лаборатории. Гастроскопию можно сочетать с ультразвуковой диагностикой — такое исследование называется эндоУЗИ. УЗ-датчик находится на конце эндоскопа, с помощь него изучают стенку желудка, окружающие ткани, лимфатические узлы.

Анемию и желудочное кровотечение помогают выявить общий анализ крови и анализ кала на скрытую кровь.
Для того чтобы обнаружить очаги рака за пределами желудка и оценить стадию рака, проводят компьютерную томографию, МРТ, ПЭТ-сканирование. Диагностическая лапароскопия помогает обнаружить очаги поражения в брюшине.
Лечение перстневидноклеточного рака желудка
В настоящее время ведутся дискуссии о том, должна ли отличаться тактика лечения, если по результатам биопсии в желудке диагностирована перстневидноклеточная опухоль. В России отдельных рекомендаций нет, лечение проводится в соответствии со стандартными рекомендациями для аденокарциномы желудка (в соответствии с «Практическими рекомендациями по лекарственному лечению рака желудка», версия 2018 года).
Лечебную тактику определяет врачебный консилиум (хирург-онколог, химиотерапевт, терапевт, врач-эндоскопист, анестезиолог), в зависимости от стадии опухоли и состояния пациента.
Хирургическое лечение
В случаях, когда опухоль является резектабельной, основным видом лечения является её хирургическое удаление. Обычно выполняют субтотальную резекцию (удаление верхней, большей частит органа) или гастрэктомию (удаление всего желудка). Одновременно удаляют близлежащие лимфатические узлы.
Такие вмешательства могут быть выполнены лапароскопически — без разреза, через проколы в стенке живота. При этом меньше травмируются ткани, минимальна кровопотеря, больной быстрее восстанавливается и возвращается к привычной жизни.
Химиотерапия
Если опухоль глубоко прорастает в стенку желудка, распространяется в лимфатические узлы или отличается высокой степенью злокачественности, показана адъювантная (послеоперационная) химиотерапия.
При более распространенном раке назначают периоперационную химиотерапию: три курса химиопрепаратов до хирургического лечения и еще три — после.
Применяют разные сочетания химиопрепаратов:
- XELOX — капецитабин + оксалиплатин;
- CF — цисплатин + фторурацил;
- ECF — эпирубицин + цисплатин + фторурацил;
- ECX — эпирубицин + цисплатин + капецитабин;
- EОХ — эпирубицин + оксалиплатин + капецитабин.
При раке с метастазами химиотерапия может стать основным методом лечения. Курс проводят в течение 18 недель с последующим наблюдением или до тех пор, пока опухоль не начинает снова прогрессировать.
Лучевая терапия
Лучевую терапию обычно проводят в сочетании с химиотерапией, такое лечение называется химиолучевым. Оно показано в следующих случаях:
- если во время операции не получилось удалить всю опухоль;
- если по результатам биопсии удаленной опухоли обнаружен позитивный край резекции (рядом с линией разреза есть раковые клетки, а значит, они могли остаться и в организме);
- если не получилось удалить нужное число лимфатических узлов.
Перстневидно-клеточные опухоли желудка плохо реагируют на химиотерапию и химиолучевую терапию, поэтому на поздних стадиях его очень сложно лечить. В Европейской клинике можно провести молекулярно-генетический анализ опухолевых клеток — это помогает подобрать наиболее эффективные препараты для конкретного пациента.
Таргетная терапия
Таргетные препараты воздействуют на определенные «молекулы-мишени», которые помогают раковым клеткам быстро размножаться и выживать. Если при раке желудка в клетках обнаружены определенные маркеры, может быть назначен таргетный препарат из группы ингибиторов HER2 — трастузумаб.
Восстановление и жизнь после лечения
Восстановительный период после удаления желудка протекает следующим образом:
- После операции пациенту устанавливают назогастральный зонд — тонкую трубку, один конец которой находится в желудке, а другой выходит из носа. Впоследствии ее удаляют.
- Пока больной не может принимать пищу самостоятельно, его питание осуществляется внутривенно.
- Примерно через неделю пациент полностью переходит на самостоятельное питание.
- Выписка из стационара осуществляется через 1–2 недели после вмешательства.
- Впоследствии нужно придерживаться диеты, рекомендованной врачом.
После того как лечение завершено, нужно периодически являться на осмотры к врачу и проходить обследования, придерживаться здорового образа жизни.
Осложнения
Серьезное осложнение перстневидноклеточного рака желудка — канцероматоз (раковое поражение) брюшины. При этом развивается асцит (скопление жидкости в животе), резко ухудшается состояние больного, прогноз, становится невозможным проведение активной противоопухолевой терапии.
Врачи в Европейской клинике имеют большой опыт лечения асцита у онкологических больных. Свяжитесь с нами, мы знаем, как помочь.
Рецидив, метастазы
Если при раке желудка обнаружены отдаленные метастазы, прогноз ухудшается. Такой рак нельзя удалить хирургическим путем, потому что очагов обычно много, они могут иметь очень мелкие размеры и находиться в разных органах. В таких случаях показано паллиативное и симптоматическое лечение. Врачи стараются максимально затормозить прогрессирование заболевания, продлить жизнь больного, избавить его от мучительных симптомов.
После успешного лечения рак может рецидивировать. Поэтому врач назначит регулярные осмотры и обследования.
Прогноз выживаемости
В общем при раке желудка прогноз пятилетней выживаемости на разных стадиях выглядит следующим образом:
- если рак не распространяется за пределы желудка — 68%;
- если опухоль распространилась в соседние органы или регионарные лимфоузлы — 31%;
- если обнаружены отдаленные метастазы рака — 5%.
Перстневидно-клеточные опухоли зачастую диагностируется на поздних стадиях и имеет неблагоприятный прогноз. В каждом конкретном случае этот вопрос нужно обсуждать с лечащим врачом-онкологом индивидуально.
Профилактика
Так как точные причины этого типа рака неизвестны, а факторы риска недостаточно хорошо изучены, то и специфических методов профилактики заболевания не существует. Для того чтобы снизить вероятность развития онкологических заболеваний, врачи рекомендуют в целом придерживаться здорового образа жизни:
- Ежедневно выполняйте физические упражнения.
- Старайтесь, чтобы в вашем рационе преобладали овощи и фрукты.
- Избегайте копченой и соленой пищи.
- Если вы курите — избавьтесь от вредной привычки.
- Поддерживайте здоровый вес.
Выявить злокачественную опухоль на ранних стадиях, пока еще нет симптомов, помогает скрининг. Людям из группы повышенного риска рекомендуется периодически проходить гастроскопию. Это исследование проводится в Европейской клинике. У нас его выполняют опытные врачи-специалисты на современном оборудовании экспертного класса.
Источник
Если опухоль обнаружена вовремя, девять из десяти женщин с раком молочной железы и девять из десяти мужчин с раком предстательной железы пройдут критический пятилетний предел.
 При лейкозе незрелые клетки крови размножаются неконтролируемо
При лейкозе незрелые клетки крови размножаются неконтролируемоДля большинства видов рака сегодня медицина может обещать высокие показатели излечения или, по крайней мере, многие годы без симптомов. Некоторые опухоли противостоят любой терапии: они быстро и агрессивно растут или появляются только тогда, когда их уже нельзя остановить.
В последние годы было много хороших новостей о страшной «раковой» болезни, особенно в отношении шансов на выздоровление и выживание наиболее распространенных видов рака. Если опухоль обнаружена вовремя, девять из десяти женщин с раком молочной железы и девять из десяти мужчин с раком предстательной железы пройдут критический пятилетний предел. Процент выздоровления при раке кожи составляет более 90 процентов.
Это не выглядит так же хорошо для других типов рака: они либо сопротивляются вариантам лечения, либо растут настолько быстро, что обнаруживаются только тогда, когда уже слишком поздно.
Эти агрессивные виды рака также имеют очень низкие показатели выживаемости. Однако, и это хорошая новость, даже для этих опухолей факторы риска могут быть снижены. В целом, врачи предполагают, что с помощью здорового образа жизни можно избежать около половины всех видов рака.
Волнует, но сейчас нет времени?
1. Рак поджелудочной железы – опухоль с худшим прогнозом
Поджелудочная железа вырабатывает гормон инсулин для метаболизма сахара в крови. Он также производит пищеварительные соки. Он имеет свою собственную специализированную ткань для обеих функций. Большинство злокачественных опухолей развиваются в ткани, которая производит пищеварительные соки.
Согласно данным реестра рака Института Роберта Коха (RKI), в 2014 году около 17 000 человек в Германии заболели раком поджелудочной железы (последние опубликованные данные). Столько же людей погибло. Мужчины и женщины одинаково затронуты. Средний возраст появления более 70 лет.
Почему рак так агрессивен
Злокачественные клеточные изменения в поджелудочной железе не вызывают симптомов в течение длительного времени, поэтому опухоль распознается только на поздней стадии. Если обнаружится рано, лечение будет возможно. Как только хирургическое удаление опухоли становится невозможным, вероятность выживания уменьшается.
Факторы риска, которых можно избежать:
Курение, включая пассивное курение, чрезмерное ожирение и диабет 2 типа, считаются факторами риска.
Выживаемость:
Карцинома поджелудочной железы имеет самые низкие показатели выживаемости среди всех видов рака: по данным RKI, только девять процентов пациентов достигают пятилетней отметки.
2. Рак печени – безболезненная опухоль
Рак в органе детоксикации чаще всего развивается от цирроза печени, когда ткань печени превращается в соединительную ткань. Хроническое воспаление печени, такое как гепатит В или неалкогольный жировой гепатит печени, также является причиной рака.
За последние 30 лет число новых случаев удвоилось как у мужчин, так и у женщин. В Германии (RKI 2014) ежегодно происходит около 9 000 новых случаев заболевания и почти 8 000 случаев смерти. Это затрагивает значительно больше мужчин. Показатели RKI 2014 года для новых случаев: 6370 мужчин против 2710 женщин.
Почему рак так агрессивен
Первые признаки рака печени появляются только на поздней стадии заболевания. Это ограничивает варианты терапии. Классическая химиотерапия с сильными клеточными токсинами не подходит для печени с ослабленным функционированием тканей. Операция также возможна только при наличии достаточного количества здоровой печени. В трех из четырех случаев рак печени не может быть удален хирургическим путем при диагностике.
При карциномах печени опухоль часто рецидивирует после успешного лечения.
Факторы риска, которых можно избежать:
В Германии потребление алкоголя является причиной 15 процентов диагнозов рака печени у женщин и 35 процентов у мужчин. Высокое потребление наркотиков также считается фактором риска для органа, который должен расщеплять токсины в организме.
Выживаемость:
Пятилетняя выживаемость при раке печени составляет в среднем двенадцать процентов.
3. Рак легких – на подъеме у женщин
Опухоль в бронхах или ткани легких является одним из наиболее распространенных видов рака. Около 80 процентов пациентов имеют диагноз немелкоклеточного рака легкого (NSCLC), 20 процентов – мелкоклеточного рака легкого (SCLC).
Каждый год более 50 000 человек в Германии заболевают опухолями легких или бронхов. Хотя в последние годы число заболеваний у женщин неуклонно возрастало, у мужчин этот показатель снизился. По данным RKI, в 2014 году было 34 560 мужчин и 19 280 женщин. В том же году умерли 29 560 мужчин и 15 524 женщины.
Почему рак так агрессивен
В целом, рак легких изначально не вызывает особых нареканий. Поэтому он обнаружен только поздно, что, в свою очередь, является причиной низкой вероятности выздоровления. В случае недавно обнаруженных опухолей легких успешное начальное лечение часто приводит к рецидиву в течение следующих двух или трех лет.
Это особенно трагично для мелкоклеточного рака легких (SCLC), который быстро растет и распространяется. Большинство пациентов получают диагноз только на четвертой стадии заболевания, когда метастазы уже существуют. Хирургическое вмешательство редкое, самое большее для очень маленьких и локализованных опухолей на первой стадии. Рак обнаружен на ранней стадии только у пяти процентов больных.
Факторы риска, которых можно избежать:
Курение, а также высокий уровень выхлопных газов, твердых частиц и смога способствуют развитию рака легких.
Выживаемость:
Из распространенных видов рака, рак легких имеет худший прогноз. Через пять лет только 15 процентов мужчин и 20 процентов женщин все еще живы.
Также : это происходит, когда вы бросаете курить – через день, месяц, год и десятилетие
4. Опухоль головного мозга – самая распространенная и самая смертельная
Рак в мозге встречается редко. Это составляет менее двух процентов всех злокачественных опухолей. Есть несколько подвидов с очень разными скоростями заживления. Например, у детей, которые поражаются относительно часто, опухоли отличаются от взрослых. Показатели эффективности лечения превышают 90 процентов. У взрослых наиболее распространенной опухолью головного мозга является наиболее злокачественная глиобластома.
В 2014 году Институт Роберта Коха в Германии зарегистрировал около 6700 новых случаев опухолей головного мозга, в том числе 230 детей. В 2015 году от этой болезни умерло 5770 человек. Около 2500 человек с диагнозом глиобластома – чрезвычайно агрессивная опухоль головного мозга и один из самых агрессивных раковых заболеваний во взрослом возрасте – каждый год в Германии. У мужчин уровень заболеваемости и смертности выше, чем у женщин. Средний возраст появления – в середине 60-х.
Почему рак так агрессивен
Глиобластомы быстро растут, в среднем эта опухоль удваивается в размере каждые 50 дней. Он растет настолько быстро, что даже кровеносные сосуды не могут успевать за транспортировкой крови внутрь: ядро глиобластомы умирает, но рак продолжает размножаться.
Факторы риска, которых можно избежать:
Факторы образа жизни не влияют на опухоли головного мозга.
Выживаемость:
Пятилетняя выживаемость для всех опухолей головного мозга составляет чуть более 20 процентов, при этом у глиобластом прогноз значительно ниже – около пяти процентов. Среднее время выживания составляет 15 месяцев с момента постановки диагноза.
5. Рак крови – острые формы более агрессивны, чем хронические
При лейкозе незрелые клетки крови размножаются неконтролируемо. Если их много, они вытесняют здоровые клетки крови. Различают острую и хроническую лейкемию. Острые лейкемии – это внезапные серьезные заболевания, которые, если их не лечить, приводят к смерти в течение нескольких недель, в то время как хронические лейкемии имеют более медленное, довольно постепенное течение заболевания.
Около 13 700 человек в Германии заболели лейкемией в 2014 году. Хроническая лимфатическая форма (ХЛЛ) была диагностирована примерно у 40 процентов из них, а острый миелолейкоз (ОМЛ) – у 21 процента. Острый лимфобластный лейкоз (ОЛЛ) составил только семь процентов от числа пострадавших.
Риск развития лейкемии высок в раннем детстве, уменьшается с возрастом и снова возрастает с 30 лет. Мужчины страдают чуть чаще, чем женщины.
Почему рак так агрессивен
Симптомы неспецифичны и могут быть безвредны. В то же время больные клетки крови наводняют организм. Кроме того, существует риск рецидива при этом типе рака.
Факторы риска, которых можно избежать:
Образ жизни не влияет на лейкемию. Рентген или радиоактивные лучи предположительно способствуют их образованию.
Выживаемость:
Затронутые люди с диагнозом детства живут намного дольше, в то время как у взрослых острые формы продолжают иметь довольно плохой прогноз. Пятилетняя вероятность выживания в детстве составляет около 92 процентов (ОЛЛ) и 74 процента (ОМЛ), но значительно снижается с увеличением возраста диагноза. Для AML это 23 процента.
10 противораковых правил Европейского онкологического кодекса
По оценкам экспертов из Немецкого института исследования рака (DKFZ), до 50 процентов всех видов рака можно отнести к нездоровому образу жизни. Поэтому эксперты по раку разработали «Европейский онкологический кодекс» с десятью правилами борьбы с раком. Это снижает риск заболевания раком примерно на 40 процентов.
1. Не кури
Табачный дым является фактором риска номер 1 и является причиной 19 процентов всех новых случаев заболевания раком в 2018 году. Бесчисленные канцерогенные вещества увеличивают не только риск рака легких, но и опухолей поджелудочной железы, мочевого пузыря, почек, рта и горла, желудка или пищевода.
2. Избегайте лишнего веса
Фактор риска избыточного веса почти такой же серьезный. Эксперты DKFZ считают доказанным, что увеличение процента жира в организме увеличивает риск по крайней мере одиннадцати видов рака. В первую очередь это рак молочной железы и толстой кишки.
3. Упражнения ежедневно
В целом, по оценкам ученых, нехватка физических упражнений вызвала шесть процентов новых случаев заболевания раком в Германии в 2018 году. Кодекс рекомендует не менее 150 минут умеренных упражнений или 75 минут интенсивных физических нагрузок.
4. Ешьте свежие фрукты и овощи
По оценкам ученых, в Германии около восьми процентов всех новых случаев рака в 2018 году можно отнести к нездоровому питанию. Те, кто ест разнообразную и свежую диету, в первую очередь снижают риск развития рака пищевода, желудка, кишечника и поджелудочной железы.
5. Избегайте сильно обработанных мясных и колбасных изделий
Колбаса, а также мясные продукты и красное мясо были включены в список канцерогенных веществ с 2015 года.
6. Пейте немного алкоголя
Если вы регулярно употребляете алкоголь, вы повышаете риск не только рака печени, но и всех видов опухолей пищеварительного тракта. Это не должно быть больше двух напитков в день для мужчин или напитков для женщин.
7. Защити себя от солнца
Так же, как табачный дым и мясо с высокой степенью переработки, ультрафиолетовые лучи попадают в категорию 1 канцерогенных веществ. Для рака кожи солнце является основным фактором риска, которого вы легко можете избежать.
8. Избегайте канцерогенных веществ
В воздухе присутствуют некоторые факторы риска, такие как твердые частицы, радон или ионизирующее излучение, которые возникают во время медицинских осмотров. Загрязнители окружающей среды могут вызвать опухоли легких, мочевого пузыря или кожи.
9. Сделайте прививку себе и своим детям
Рак печени часто развивается после заражения гепатитом В или С, особенно у детей. Не в последнюю очередь из-за этого Постоянный комитет по вакцинации (STIKO) рекомендует вакцинацию против гепатита В всем младенцам и маленьким детям.
Вирусы папилломы человека (ВПЧ) поражают клетки кожи или слизистых оболочек. Вакцинация против ВПЧ защищает от предшественников рака шейки матки, заднего прохода, в области половых органов, а также в области рта и горла.
10. Специально для женщин: кормите грудью и будьте осторожны с гормональными добавками
Эксперты рекомендуют матерям кормить грудью своих детей – также снизить риск возникновения рака молочной железы. Женщины в период менопаузы должны отказываться от гормональной заместительной терапии из-за риска развития рака молочной железы.
Источник: focus.de
Источник
