Ретроградный заброс желчи в желудок


Рефлюкс-эзофагит – это заболевание желудочно-кишечного тракта, которое характеризуется выбросом желчи из желудка в пищевод. Содержимое желудка может достигать ротовой полости. Стенки желудка раздражаются, появляются язвы и изжоги, больной ощущает сильные боли.
Чаще всего патология вызвана воспалительными процессами желчного пузыря и печени. В норме желчь вырабатывается печенью, переходит в желчный пузырь. В желудке смешиваются пищеварительные соки, после чего происходит процесс пищеварения.
Работа сфинктеров нарушается. В желудке накапливается огромное количество желчи, которая негативно влияет на весь организм в целом. Функционирование пищевода и кишечника полностью нарушена, травмируется слизистая оболочка желудка. Приводит к рефлюксу гастриту, к появлению новообразований. Возникают эрозии и язвы, воспаление пищевода.
Заброс желчи вызывает сильную боль в желудке после приема пищи, которую можно сравнить с коликами. Появляется неприятный привкус во рту, отрыжка, метеоризм. При появлении таких признаков стоит срочно обратиться к гастроэнтерологу. При отсутствии лечения болезнь приводит к негативным последствиям.
В медицинском учреждении “КДС Клиник” работают высококвалифицированные специалисты, которые помогут Вам в любое время.
Причины заброса желчи в желудок
Причины данной патологии зависят от способа жизни, от питания. В некоторых случаях выброс желчи не связан с рационом, а проявляется сам по себе.
- нарушенный рацион;
Употребление жирной пищи, сладостей, газированных напитков приводит к нарушению пищеварительного тракта. Также причиной заброса желчи может стать злоупотребление алкоголем, кофе, зеленым чаем. Эти напитки стимулируют желчеотделение.
- прием антибиотиков;
Длительный прием антибиотиков и других сильных лекарственных препаратов отражается на состоянии внутренних органов, приводит к чрезмерному выделению желчи.
- курение;
Курение влияет не только на работу легких, но и на функционирование кишечника. У курящих наблюдаются проблемы с желчными путями.
- усиленные физические нагрузки после приема пищи;
После приема еды диетологи и гастроэнтерологи советуют находиться в лежачем положении на протяжении двадцати минут. Чрезмерные физические нагрузки после приема еды приводят к нарушению желудочно-кишечного тракта, что вызывает сильные боли.
- беременность;
При беременности плод давит на внутренние органы. В связи с этим сфинктеры неправильно работают, желчь выбрасывается в желудок.
Также выделяют причины патологии, которые связаны непосредственно с проблемами внутренних органов. Среди них:
- лишний вес;
- наличие энтероколитов, которые вызывают вздутие кишечника;
- недостаточность привратника желудка;
- проблемы с желчными путями;
- грыжа в нижних отделах пищевода;
- асцит, который наблюдается при сердечно-сосудистых заболеваниях и при проблемах с легкими;
- увеличения двенадцатиперстной кишки;
- патологии кишечника и органов пищеварения.
Симптомы выброса желчи в желудок
Выброс желчи не проходит бессимптомно. Больного беспокоит изжога после приема пищи. Боль усиливается при движении и при глотании. Во рту появляется горечь и неприятный привкус, жжение гортани. После еды наблюдается отрыжка, рвота, тошнота на протяжении длительного времени. Сопутствующим симптомом называют икоту, метеоризм, газообразование.
В некоторых случаях пациента беспокоит тахикардия, изменения артериального давления, температуры. Появляется холодный пот, озноб, головокружение. Слизистая раздражается, травмируется, на ней размещаются спайки. Приводит к серьезным осложнениям, вызывает рак желудка.
Важно вовремя диагностировать болезнь, чтобы вылечить ее на ранних стадиях.
Лечение выброса желчи в желудок
Как лечить заброс желчи в желудок? Лечение зависит от состояния больного, от запущенности его болезни. Изначально стоит провести комплексное обследование организма. Пациента направляют на сдачу анализов, на гастроскопию. Это обследование проводится с помощью эндоскопа с микрокамерой, которая позволяет максимально точно обследовать внутренние органы.
Далее медицинский эксперт берет слизистую оболочку для биопсии, чтобы диагностировать наличие болезненных бактерий в организме. Также проводят эхографию, ультразвуковую диагностику, рентгенографию с использованием контрастной жидкости.
Обязательным требованием при лечении выброса желчи называют диету. Рацион, состоящий из витаминов и минералов, защищает слизистую оболочку от воздействия желчи. Стоит исключить газированные и алкогольные напитки, жареное и мучное, копченое и сладкое. Кислая пища стимулирует желчеотделение, поэтому ее лучше исключить вовсе из рациона.
Укрепляют органы пищеварительного тракта каши и отруби, овощи и фрукты, витамин С, а именно цитрусовые. Режим питания должен быть дробным. Больному нужно есть маленькими порциями много раз в день.
В качестве медикаментозного лечения приписывают антациды и прокинетики. Эти группы лекарственных препаратов улучшают тонус привратника желудка и повышают активность кардиального отдела желудка. Антациды понижают кислотность в организме и нейтрализуют ее.
Также советуют нормализовать режим сна. Пользу приносят прогулки на свежем воздухе, ароматерапия. В запущенных случаях применяется оперативное вмешательство и лечение в условиях стационара.
Где диагностировать выброс желчи
Для проведения комплексного обследования организма, для сдачи анализов обратитесь в клинику “КДС Клиник”. Вы получите качественное обслуживание от лучших медицинских специалистов по доступной цене. Для записи на прием к врачу позвоните по телефону и выберите удобное для Вас время. Медицинское учреждение расположено в городе Москва по адресу улица Белозерская, 17Г. Частная клиника расположена в удобном районе рядом с метро Алтуфьево.
Источник
Билиарный рефлюкс-гастрит – это воспаление слизистой оболочки желудка в результате ее повреждения желчью, ретроградно поступающей из кишечника. Заболевание проявляется тупой болью, чувством тяжести в верхнем квадранте живота, которые усиливаются после принятия пищи. Возникает отрыжка, тошнота и рвота, метеоризм, расстройство стула. Диагностические мероприятия включают осмотр гастроэнтеролога, проведение ФГДС, рентгенконтрастного исследования желудка, суточной pH-метрии. Лечение предполагает комплексное назначение производных урсодезоксихолевой кислоты, антацидных, противосекреторных препаратов, прокинетиков совместно с диетическим питанием и ведением здорового образа жизни.
Общие сведения
Билиарный (желчный) рефлюкс-гастрит является хроническим заболеванием ЖКТ, при котором желчь, поступающая в 12-перстную кишку, забрасывается в желудок, вызывая воспалительные изменения его слизистой оболочки. В норме желудок имеет кислую среду, а тонкий кишечник – щелочную. Желчные кислоты совместно с щелочным дуоденальным содержимым, попадая в полость желудка, не только повреждают слизистую оболочку, но и влияют на его кислотность, нарушая процесс переваривания пищи. Патология преимущественно поражает лиц среднего возраста, у детей практически не встречается. В общей структуре воспалительных заболеваний ЖКТ распространенность рефлюкс-гастрита составляет 5%.
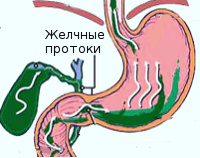
Билиарный рефлюкс-гастрит
Причины
Развитие билиарного рефлюкс-гастрита во многом определяется образом жизни. Основными предрасполагающими факторами выступают злоупотребление алкоголем, ожирение, курение, частые стрессы. Во время беременности, за счет смещения органов брюшной полости кверху, увеличивается риск билиарного рефлюкса. Среди причин возникновения болезни выделяют:
- Заболевания желудочно-кишечного тракта. Билиарный рефлюкс возникает на фоне хронического дуоденита, хронического гастрита, онкологических заболеваний желудка и 12-перстной кишки. Повышенное давление в кишечнике в результате постоянного поднятия тяжестей или натуживания способствует ослаблению пилорического сфинктера и попаданию желчи в полость органа. При гастроптозе желудок находится ниже или на уровне 12-перстной кишки, что также способствует билиарному рефлюксу.
- Операции на желудке и желчевыводящих путях. Больные, перенесшие резекцию желудка по Бильрот I и Бильрот II, пластические операции на привратнике, холецистэктомию и реконструктивные вмешательства на желчных протоках, в большей степени подвержены возникновению билиарного рефлюкса.
- Заболевания желчевыводящих путей. Дискинезия желчевыводящих путей, нарушение тонуса сфинктера Одди, хронический холецистит могут способствовать избыточному выбросу желчи в 12-перстную кишку и билиарному рефлюксу в желудок.
- Прием некоторых медикаментов. Длительное применение лекарственных препаратов (НПВС, нитраты, бета-блокаторы, транквилизаторы и др.) может ослаблять тонус сфинктера, создавая условия для ретроградного заброса желчи.
Патогенез
Во время пищеварения химус продвигается в нисходящем направлении: из желудка в 12-ПК, затем из тонкого кишечника в толстый. За счет моторики кишечника, слаженной работы сфинктеров обеспечивается нормальное переваривание пищи. В норме при поступлении пищи в тонкую кишку пилорический сфинктер смыкается, а в 12-ПК через сфинктер Одди по общему желчному протоку поступает желчь. При билиарном забросе агрессивное содержимое 12-ПК попадает в желудок, вызывает раздражение и воспаление его слизистого слоя.
В состав рефлюксата входит желчь, состоящая из желчных кислот, пигментов и энзимов, полупереваренная пища, пропитанная щелочной средой кишки, и ферменты поджелудочной железы. Желчные кислоты способствуют растворению мембран эпителия, что вызывает необратимые метаболические изменения в клетках – развивается некробиоз. В ответ на воспаление появляется отечность собственной пластинки слизистой органа. Морфологическая трансформация характеризуется пролиферацией слизистых клеток с последующим разрастанием эпителия. На месте некротизированных участков формируются эрозии.
Классификация
Исходя из остроты процесса, выделяют острое и хроническое течение билиарного рефлюкс-гастрита. По объему поражения различают очаговую и диффузную форму заболевания. В последнем случае воспалительный процесс равномерно охватывает всю слизистую органа. Очаговая форма встречается чаще и характеризуется поражением отдельных участков желудка. По типу повреждения в современной гастроэнтерологии выделяют следующие виды патологии:
- Поверхностный. Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением.
- Эрозивный. Возникают поверхностные дефекты, не выходящие за пределы слизистой оболочки. Эрозии могут увеличиваться в размерах и поражать подслизистый и мышечный слои органа, формируя язвы.
- Атрофический. Является наиболее опасной формой рефлюкс-гастрита, создающей основу для дальнейшей малигнизации. Слизистая оболочка истончается, а атрофированные стенки органа становятся гиперчувствительными к любым агрессивным средам, в т. ч. к желудочному соку.
Симптомы рефлюкс-гастрита
Клиническая картина болезни вариабельна и зависит от масштаба и глубины поражения стенки желудка. Основным симптомом заболевания является боль, локализованная в правом подреберье или эпигастрии, иррадиирущая в позвоночник. Болевые ощущения развиваются во время или после обильного приема пищи и носят тупой, ноющий характер. После еды отмечается чувство тяжести и переполнения желудка.
Диспепсический синдром проявляется тошнотой, метеоризмом, отрыжкой кислым, рвотой с большим количеством желудочного сока. У пациентов появляется нестабильность стула: запор сменяется диареей. Ввиду того, что при заболевании нарушается процесс усвоения веществ из пищи, у больных отмечается снижение массы тела, появляются «заеды» в уголках рта, анемия, сухость и бледность кожных покровов. При длительном течении болезни развивается постоянная слабость, нарушение сна, раздражительность.
Осложнения
Продолжительное течение гастрита на фоне билиарного рефлюкса может привести к периодическому забросу содержимого желудка в пищевод с развитием эзофагита. При попадании желудочного сока на голосовые связки или в трахею возникает рефлекторный ларингоспазм, который при отсутствии экстренных мер вызывает асфиксию. Прогрессирование рефлюкс-гастрита способствует развитию язвенной болезни желудка, которая может осложняться желудочно-кишечным кровотечением, перфорацией стенки органа, перитонитом. Изъязвления, образующиеся в результате билиарного рефлюкса, имеют тенденцию к злокачественному перерождению.
Диагностика
Для правильной постановки диагноза билиарный рефлюкс-гастрит необходимо проведение комплексной диагностики ЖКТ. Осмотр гастроэнтеролога включает физикальное обследование, сбор анамнеза жизни и заболевания. При осмотре специалист обращает внимание на особенности возникновения болей и их интенсивность, наличие сопутствующей хронической патологии (холецистит, панкреатит и др.) и образ жизни пациента. Для подтверждения диагноза требуется проведение дополнительных исследований:
- Фиброгастродуоденоскопия (ФГДС). При заболевании удается выявить воспаление, отечность, гиперемию слизистой желудка, локализованную в области привратника. С помощью гастроскопии визуализируются изъязвления и атрофические изменения органа. Для уточнения диагноза эндоскопист проводит биопсию оболочки желудка для последующего гистологического исследования материала.
- Рентгенография желудка с контрастированием. Позволяет определить нарушение целостности стенки органа. При проведении исследования в горизонтальном положении на снимках можно наблюдать ретроградный заброс рентгенконтрастного вещества в желудок.
- Суточная pH-метрия. Внутрижелудочная pH-метрия позволяет выявить колебания кислотности желудочного сока, особенно после еды и в ночное время, когда пациент не принимает пищу.
- Лабораторные исследования. Играют второстепенную роль и используются для диагностики воспалительных изменений (ОАК, биохимический анализ крови) и осложнений (кал на скрытую кровь). При хроническом течении болезни выполняют тесты на выявление бактерий Helicobacter pylori (ИФА, ПЦР, исследование гистологического материала и др.).
Дифференциальная диагностика патологии проводится с другими заболеваниями, имеющими схожую симптоматику: язвенной болезнью желудка и двенадцатиперстной кишки, хроническим гастритом, холециститом, желчнокаменной болезнью, панкреатитом. Инструментальные методы исследования позволяют провести дифференциальную диагностику с дуодено-гастральным рефлюксом, характеризующимся забросом содержимого 12-ПК в желудок.
Лечение билиарного рефлюкс-гастрита
Лечение болезни направлено на нормализацию пищеварительной функции, восстановление нормального тонуса сфинктеров и желчного пузыря, уменьшение воспаления и предотвращение осложнений. Важную роль в терапии играет диетическое питание. Пациентам назначается щадящая диета, которая предполагает употребление небольших порций легкой, полужидкой пищи 5-6 раз в сутки. Последний прием пищи должен происходить за 2-3 часа до сна.
Предпочтение отдается свежим, вареным или тушеным блюдам: овощным бульонам, паровым котлетам, запеченным овощам, нежирному творогу, кашам, сваренным на воде. Рекомендовано исключить жареную, острую, грубую пищу, газированные и алкогольные напитки, белый и ржаной хлеб. Следует обратить внимание на поведенческие рекомендации: не принимать горизонтальное положение непосредственно после еды, избегать переедания, поднятия тяжестей, сильных эмоциональных потрясений и стрессов. Во время сна пациентам лучше находиться в положении с приподнятым головным концом.
Медикаментозная терапия включает назначение препаратов урсодезоксихолевой кислоты, которые, связываясь с желчными кислотами, образуют безопасные комплексы, тем самым предотвращая повреждение мембран эпителиоцитов. Для восстановления нормального пассажа химуса по желудку и тонкому кишечнику применяют прокинетики. Для уменьшения раздражения слизистой органа, вызванного билиарным забросом, назначают ингибиторы протонной помпы. При повышенной кислотности используют антацидные препараты. Симптоматически назначают спазмолитические, обезболивающие, противосекреторные средства. На начальных этапах болезни хорошим эффектом обладает физиотерапия (амплипульстерапия, магнитотерапия, УВЧ и др.).
Прогноз и профилактика
При своевременной дифференциации диагноза и грамотном лечении прогноз благоприятный. Соблюдение всех врачебных рекомендаций, применение медикаментозной терапии совместно с диетой улучшает качество жизни пациентов и уменьшает количество эпизодов билиарного рефлюкса. Отсутствие лечения и развитие осложнений может повлечь за собой опасные для жизни последствия (перитонит, ЖК-кровотечение, сепсис). Профилактика заболевания заключается в ведении правильного образа жизни, предполагающего отказ от вредных привычек, употребление качественной, свежей и диетической пищи, соблюдение режима сна и отдыха, уменьшение стрессов, пешие прогулки на свежем воздухе, занятия гимнастикой и скандинавской ходьбой под руководством специалистов.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В гастроэнтерологии попадание содержимого двенадцатиперстной кишки обратно в желудок – через разделяющий их пилорический сфинктер – определяется как дуоденогастральный рефлюкс (на латыни refluxus означает «обратное течение»).
Поскольку в двенадцатиперстной кишке пищеварение происходит с участием желчи, и при ретроградном движении она также оказывается в полости желудка, данная патология может называться желчным или билиарным рефлюксом (с лат. bilis – желчь).
Достаточно часто желчь в желудке выявляется при гастроскопии у людей с гастритом, язвой желудка, гастроэзофагеальной рефлюксной болезнью.
[1], [2], [3], [4], [5]
Эпидемиология
Дуоденогастральный рефлюкс не является отдельной нозологической единицей (и, соответственно, не имеет кода по МКБ-10). Одни специалисты относят его к синдромам (проявляющимся при заболеваниях желудка и двенадцатиперстной кишки), другие – к причинам функциональной диспепсии. Также причисляют его к рефлюксным патологиям, обусловливающим развитие гастродуоденальных пептических язв и гастроэзофагеальной рефлюксной болезни (ГЭРБ). Хотя ГЭРБ является результатом нарушения функций кардиального (нижнего пищеводного) сфинктера, что позволяет содержимому желудка попадать обратно в пищевод.
Исследования показывают, что большинство случаев дуоденогастрального рефлюкса происходит одновременно с кислотным рефлюксом, характерным для ГЭРБ. А в качестве самостоятельно возникающей патологии выраженный дуоденогастральный рефлюкс
диагностируется не более чем у четверти пациентов с ретроградными явлениями желудочно-кишечного тракта.
По данным World Journal of Gastroenterology, почти треть населения Соединенных Штатов имеют некоторые симптомы гастроэзофагеального рефлюкса, а наличие диагностированного дуоденогастрального рефлюкса не превышает 10% пациентов. Но при этом гастроэнтерологи обнаруживают желчь в пищеводе в 70% случаев упорной хронической изжоги и пищевода Барретта.
[6], [7], [8], [9], [10]
Причины дуоденогастрального рефлюкса
В нормальном состоянии пилорический сфинктер или привратник четко выполняет свои барьерные функции и не дает попасть в желудок тому, что уже перешло на следующий этап пищеварительного цикла в начальном отделе тонкого кишечника – двенадцатиперстной кишке. Здесь к желудочному химусу с соляной кислотой и пепсином присоединяются ферменты поджелудочной железы (фосфолипаза, трипсин и лизофосфатидилхолин) и желчь.
По словам гастроэнтерологов, изредка желчь в небольших количествах и очень недолго – не вызывая симптомов – может присутствовать в желудке, например, из-за физиологической ретроградной перистальтики. Но желчный рефлюкс, возникающий циклически, является патологией.
И ключевые причины дуоденогастрального рефлюкса связаны:
- с функциональной недостаточностью пилорического сфинктера (чаще всего из-за нарушений парасимпатической регуляции сокращений его мышечного кольца, генетического дефекта, язвы сфинктера или наличия рубца на месте изъязвления);
- с усиленной моторикой двенадцатиперстной кишки при гиперкинетическом типе ее перистальтики;
- с повышенным давлением в просвете двенадцатиперстной кишки (дуоденальной гипертензией), которое может быть обусловлено поясничным лордозом или опущением внутренних органов (спланхноптозом), а также грыжами и злокачественными новообразованиями;
- с несогласованностью физиологических циклов сокращения и расслабления желудка и двенадцатиперстной кишки (мигрирующего моторного комплекса);
- с отсутствием или недостатком гормонов (во многих случаях – гастрина);
- с наличием длительно протекающего воспаления двенадцатиперстной кишки – хронического дуоденита, гастродуоденита, дуоденальной язвы.
Кроме перечисленных причин, дуоденогастральный рефлюкс у детей может развиваться:
- из-за глистной инвазии или лямблиоза;
- вследствие аномалий развития двенадцатиперстной кишки;
- при врожденном синдроме Ледда – незавершенном повороте кишечника и синдроме короткой кишки.
Однако у ребенка или подростка ретроградное движение содержимого двенадцатиперстной кишки может произойти во время эндоскопического обследования верхних отделов ЖКТ, и, как правило, диагноз желчного рефлюкса не подтверждается другими методами.
[11], [12], [13], [14], [15]
Факторы риска
Следует иметь в виду такие факторы риска появления дуоденогастрального рефлюкса, как:
- переедание, жирная и острая пища (вызывают гиперсекрецию желчи);
- нерегулярный прием пищи и питание всухомятку;
- злоупотребление алкоголем и курение;
- длительное применение нестероидных противовоспалительных препаратов или спазмолитических средств;
- пожилой возраст.
Также к факторам риска относятся операции по удалению части желудка (резекция), удалению желчного пузыря (холецистэктомия), наложению анастомозов желудка и кишечника; воспаление желчного пузыря (холецистит) и дискинезия желчевыводящих путей; недостаточность поджелудочной железы и панкреатит; ожирение и сахарный диабет.
[16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
Патогенез
На сегодняшний день не во всех случаях проявления данного синдрома можно точно определить его этиологию и патогенез. Однако четко прослеживается связь возникновения дуоденогастрального рефлюкса с изменениями в секреторной активности желудка и двенадцатиперстной кишки и нарушением гастродуоденальных моторных рефлексов, которые реализуются через сложнейшую нейроэндокринную систему ЖКТ и симпатическую иннервацию от брюшных ганглий.
Контроль пилорического сфинктера осуществляется блуждающим нервом, вегетативной и парасимпатической нервной системой и опосредуется различными нейромедиаторами и нейропептидными гормонами и их рецепторами. Так, поддерживает тонус привратника, регулирует секрецию желудка и увеличивает перистальтику (в том числе и желчного пузыря) продуцируемый в желудке гастрин. А гормон поджелудочной железы глюкагон и вырабатываемый в двенадцатиперстной кишке холецистокинин ингибируют закрытие сфинктера. Кроме того, в активации и торможении моторики участвуют ацетилхолин, дофамин, мотилин, секретин, гистамин и другие гормоны. По сути, от их баланса и зависит нормальная перистальтическая активность всех органов пищеварения.
У части пациентов после удаления желчного пузыря развивается умеренный дуоденогастральный рефлюкс из-за нарушения моторики пилорического канала желудка и изменения давления в двенадцатиперстной кишке.
Нередко возникает временный дуоденогастральный рефлюкс при беременности (в последнем триместре), что обусловлено увеличением размера матки и ее давлением на все органы брюшной полости, в том числе и на двенадцатиперстную кишку, провоцируя регургитацию ее содержимого в полость желудка.
[26], [27], [28], [29], [30], [31], [32], [33], [34], [35], [36]
Симптомы дуоденогастрального рефлюкса
Симптомы дуоденогастрального рефлюкса не специфичны, и клинически данная патология может проявляться:
- частыми изжогами;
- периодической тошнотой;
- отрыжкой горьким;
- привкусом горечи во рту (особенно после утреннего пробуждения);
- желтым налетом на языке;
- спонтанными рвотами (нередко с наличием зеленовато-желтых примесей желчи в рвотных массах);
- ухудшением аппетита и снижением массы тела.
Первые признаки могут ощущаться в виде возникающего после еды ощущения дискомфорта и тяжести в желудке. А боли при дуоденогастральном рефлюксе локализуются в верхней части живота, имеют рецидивирующий характер и могут быть достаточно интенсивными, особенно вскоре после приема пищи – вплоть до резкой и жгучей боли в подложечной области.
Проявления данной патологии и наличие тех или иных симптомов зависит от степени, которые определяют достаточно условно – по объему желчных кислот, выявляемых в разных отделах желудка. Так, дуоденогастральный рефлюкс 1 степени соотносится с минимальным количеством желчи в прилегающем к привратнику пилорическом отделе желудка. Если желчь обнаруживается выше (в антруме и фундальном отделе), может определяться дуоденогастральный рефлюкс 2 степени, а когда регургитация достигает дна желудка и нижнего пищеводного (кардиального) сфинтера – то это 3 степень билиарного рефлюкса.
[37]
Осложнения и последствия
Главные последствия и осложнения данной патологии – раздражение и воспаления слизистой оболочки желудка, так как сочетание соляной кислоты с конъюгированными желчными кислотами в составе рефлюксата крайне негативно воздействует на слизистую. Можно встретить определения: рефлюкс-гастрит или смешанный гастрит дуоденогастральный рефлюкс, который также называют химическим или желчным рефлюкс-гастрита или реактивной гастропатией. Это наиболее частое последствие заброса дуоденального содержимого в полость желудка.
Также осложнениями дуоденогастрального рефлюкса считают:
- гастроэзофагеальную рефлюксную болезнь;
- эрозивный гастрит;
- изъязвление слизистой пилорического и антрального отделов желудка;
- сужение пищевода и метаплазию его слизистой с развитием пищевода Барретта (при 3 степени желчного рефлюкса и развитии ГРЭБ).
- повышенный риск предраковых состояний слизистой оболочки и желудочной онкологии.
[38], [39], [40], [41], [42], [43], [44], [45], [46], [47]
Диагностика дуоденогастрального рефлюкса
Диагностика дуоденогастрального рефлюкса предполагает комплексное гастроэнтерологическое обследование, включающее анализы:
- крови (общий и биохимический);
- мочи и кала;
- дыхательный тест на Н. hilory.
Необходимо исследование содержимого желудка на присутствие желчных кислот, билирубина и натрия (при помощи зондирования). Также проводят 24-часовую рН-метрию желудка и пищевода.
Обязательна инструментальная диагностика с применением:
- рентгеноскопии желудка и двенадцатиперстной кишки;
- ультрасонографии органов брюшной полости;
- эндоскопической гастроскопии;
- электрогастрографии;
- динамической сцинтиграфии;
- антродуоденальной манометрии.
[48], [49], [50]
Какие анализы необходимы?
Дифференциальная диагностика
Дифференциальная диагностика проводится для определения кислотного рефлюкса, который, если принимать во внимание только симптоматику и жалобы пациентов, легко спутать с желчным.
Лечение дуоденогастрального рефлюкса
Консервативное лечение дуоденогастрального рефлюкса направлено на снижение проявлений симптомов данного функционального расстройства. С этой целью применяются определенные лекарства.
Препарат Урсофальк (др. торговые названия – Урсахол, Урсолит, Урсолван, Холацид)
принимают по одной капсуле (250 мг) раз сутки (в вечернее время). Среди его противопоказаний указаны острый холецистит, дискинезия желчного протока, камни в желчном пузыре и беременность. А основными побочными эффектами являются крапивница, боли в области желудка и легкая диарея.
Активизируют моторику пищеварительного тракта таблетки Ганатон (Итоприд, Итомед, Праймер), которые назначают по одной таблетке три раза в день (за час до приема пищи). Препарат не применяется при желудочных кровотечениях, кишечном стенозе, беременным в первом триместре и пациентам младше 16 лет. Могут быть побочные действия в виде расстройства кишечника и дизурии, эпигастральной боли, сухости во рту, бессонницы.
Для координации гастродуоденальной моторики используется препарат Метоклопрамид (Церукал, Гастросил). Доза для взрослых – по таблетке (10 мг) трижды в сутки; для детей старше трех лет – по 0,1-0,5 мг на килограмм массы тела. Лекарство следует принимать за 30 минут до еды. Противопоказания включают непроходимость кишечника, феохромоцитому, эпилепсию, беременность (первые три месяца) и период кормления грудью, а также детский возраст до трех лет. Метоклопрамид может давать побочные эффекты, в частности: головную боль, утомляемость, состояние подавленности и беспокойства, учащенное сердцебиение, сухость во рту, диарею, сбои менструального цикла.
Гастропротекторное средство Сукральфат (Сукрафил, Сукрат, Ульгастран и др.) способствует освобождению желудка от желчи и защите его слизистой оболочки от воспаления. Принимается по 500 мг до четырех раз в течение суток (перед каждой едой и на ночь). Данное лекарство противопоказано использовать в лечении дуоденогастрального рефлюкса при стенозе кишечника, затрудненном глотании, почечной недостаточности, беременности и лактации, детям до четырех лет. Возможные побочные действия заключаются в нарушениях работы кишечника, тошноте и сухости во рту, головных и желудочных болях и боли в поясничной области.
Спазмолитик Тримебутин (Тримедат) может применяться пациентам старше 12-ти лет – по 0,1-0,2 г три раза в день; детям 5-12 лет – по 50 мг, в 3-5 лет – по 25 мг трижды в течение суток. Из побочных эффектов отмечается появление высыпаний на коже.
Гомеопатия в лечении желчного рефлюкса представлена средством Гастритол (в форме капель), содержащего экстракты таких лекарственных растений, как лапчатка, ромашка, полынь, зверобой, а также вытяжки из корней солодки, дягиля и чертополоха. Лекарство принимают только пациенты старше 12-ти лет – по 25 капель трижды в день (до еды). Капли противопоказаны при повышенном АД, желчнокаменной болезни и беременности. В качестве побочных действий возможны тошнота, рвота, боли в животе, головокружения.
При дуоденогастральном рефлюксе особенно полезны такие витамины, как Е, А, витамины группы В и витамин U (метионин).
Физиотерапевтическое лечение состоит в употреблении природных щелочных минеральных вод (Боржоми, Свалява, Лужанская, Поляна-Квасова и др.).
Оперативное лечение может быть крайней мерой – если ничто другое не уменьшает тяжелых симптомов рефлюкса желчи или когда обнаружены предраковые изменения ЖКТ.
Народное лечение дуоденогастрального рефлюкса
Что предлагает народное лечение для устранения основных симптомов дуоденогастрального рефлюкса? На завтрак есть овсянку, натуральный йогурт или кефир, а также печеные яблоки (содержащийся в них пектин нейтрализует желчные кислоты). Советуют систематически употреблять мед – в виде медовой воды (чайная ложка на стакан чуть теплой кипяченой воды), которую следует пить в вечернее время. А при изжоге выпивать маленькими глотками стакан теплой воды: она поможет смыть желчь со слизистой желудка.
Также рекомендуется лечение дуоденогастрального рефлюкса льняным маслом, которое содержит омега-3 жирные кислоты (олеиновую, линолевую и альфа-линоленовую). Данные жирные кислоты обладают сильными противовоспалительными свойствами и, кроме того, оказывают успокаивающее воздействие на желудок.
Лечение травами также помогает облегчить состояние при желчном рефлюксе. На первом месте – чай из аптечной ромашки (пару чашек в день). Корень солодки также считаются полезным при рефлюксе желчи, однако следует иметь в виду, что солодка содержит глицирризин, который, как известно, снижает выработку тестостерона у мужчин.
Обволакивают слизистую желудка отвары из корня алтея или лесной мальвы(столовая ложка сухих измельченных корней на 250 мл воды).
Такое же действие оказывает спиртовая настойка коры красного вяза (Ulmus rubra), для приготовления которой нужно брать только внутренний слой коры этого дерева.
[51], [52], [53], [54], [55], [56], [57], [58], [59], [60], [61]
Диета при дуоденогастральном рефлюксе
По словам специалистов, в отличие от кислотного рефлюкса, диета при дуоденогастральном рефлюксе, как правило, не может полностью контролировать проявление симптомов. Однако без изменений в рационе или образе жизни никак не обойтись.
В первую очередь, нельзя переедать. Также необходимо ограничение продуктов с высоким содержанием жиров и острой пищи. Подробнее – в публикации Диета при изжоге. Лучше всего включать в свое меню блюда, которые не будут перегружать желудок. Самое подходящее меню при дуоденогастральном рефлюксе приведено в статье – Диета при эрозивном гастрите.
Рекомендуется отказаться от алкоголя и газированных напитков, кофе и шоколада. Полезнее всего есть небольшими порциями 5-6 раз в день: это оживляет пищеварение, а также предотвращает избыточное образование желчи. А последний прием пищи должен быть за три часа до сна.
Специальная лечебная физкультура при дуоденогастральном рефлюксе не разработана, но эксперты утверждают, что одним из лучших и доступных каждому средств против избытка желчи являются именно регулярно выполняемые физические упражнения. И советуют заниматься китайской лечебно-оздоровительной гимнастикой цигун.
[62], [63], [64]
Профилактика
Чтобы дуоденогастральный рефлюкс не стал причиной хронических заболеваний ЖКТ и значительного ухудшения состояния здоровья, нужна его профилактика.
Основные диетические рекомендации были названы выше. Также необходимо употреблять достаточное количество воды – до двух литров в сутки.
Алкоголь и курение – враги органов пищеварения и вашего здоровья!
Не рекомендуется ложиться сразу после еды, чтобы не провоцировать ретроградное движение дуоденального содержимого. Очень полезны прогулки перед сном, а спать следует с приподнятым изголовьем.
[65], [66], [67], [68], [69], [70], [71], [72], [73]
Прогноз
При правильном подходе и лечении можно управлять дуоденогастральным рефлюксом, и тогда прогноз относительно его последствий и осложнений будет благоприятным.
А вопрос «дуоденогастральный рефлюкс и армия» решает медкомиссия в зависимости от влияния з
