Рентгенография при язвенной болезни желудка
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Рентгеновское исследование желудка – это способ диагностики многочисленных его заболеваний и функциональных расстройств: язвенной болезни, доброкачественных и злокачественных новообразований, дивертикулов (выпячивание стенки органа в виде мешка). С помощью рентгенографии можно оценить форму и размеры желудка и его отделов, положение, функциональное состояние сфинктеров (круговых мышц в толще стенки желудка которые отделяют при сжимании полость желудка от полости пищевода и 12-и перстной кишки ), целостность стенки и многое другое.
Желудок – полый орган, поэтому для получения более качественного изображения применятся его контрастирование – заполнение веществом, не пропускающим рентгеновские лучи (чаще всего это соли бария, взвешенные в воде). В качестве контраста используют также и газ. Существует метод двойного контрастирования, когда в желудок помимо солей бария под давлением вводят воздух. Желудок раздувается, контраст заполняет все складки слизистой – это дает возможность более тщательно оценить ее рельеф.
Рентгеноскопия – исследование, при котором изображение контуров желудка, заполненного контрастом, в реальном времени проецируется на специальный экран. Исследование позволяет оценить динамику прохождения контрастного вещества по пищеводу, увидеть, как оно поступает в полость желудка, как небольшими порциями поступает в 12-перстную кишку.
Рентген желудка. Показания
- подозрение на язвенную болезнь желудка;
- подозрение на опухолевый процесс;
- пороки развития желудка;
- дивертикулы (выпячивание стенки в виде мешка) и другие деформации;
- воспалительные болезни;
- клинические симптомы (нарушение глотания, боли в области пупка, кровь в кале, изжога, отрыжка, необоснованное снижение веса, анемия).
Противопоказания к обследованию
- тяжелое состояние пациента;
- беременность (первый триместр – особенно);
- продолжающееся желудочное (пищеводное) кровотечение;
Однако все перечисленные противопоказания (кроме последнего) являются относительными, т.е. если возможно проведение другого более щадящего исследования, которое позволяет получить достаточное количество нужной информации (например, фиброгастроскопия), от рентгенографии (скопии) можно отказаться.
Как подготовиться к рентгену желудка?
Пациенты, у которых функции желудка и кишечника не нарушены, никакой особой подготовки не требуют. Единственное условие, которое нужно соблюсти – не принимать пищу за 6-8 часов до процедуры.
Страдающим какой-либо патологией желудка и кишечника (особенно пожилым людям) уже за 2-3 дня до процедуры рекомендуется начинать придерживаться диеты, уменьшающей газообразование, т.е. исключить или ограничить молочные продукты, сладости, сдобу, газированную воду, капусту и т.д. В рационе должны присутствовать нежирное мясо, яйца, рыба, небольшое количество каш на воде. При запорах и метеоризме утром, в день проведения исследования ставится очистительная клизма, при необходимости – промывается желудок.
Как производится обследование?
Вначале выполняется обзорная рентгенограмма органов брюшной полости, что позволяет оценить их грубую патологию. Затем пациент принимает контраст, после чего выполняется серия снимков в различных проекциях – лежа на спине, на животе, на боку, стоя.
Какие симптомы выявляются при обследовании?
1. Изменение просвета органа (увеличение, уменьшение); Сужение просвета полого органа имеет место при эндофитном (растущем внутрь) или экзофитном (растущем наружу) раке. Во втором случае это может быть опухоль другого органа, сдавливающая извне желудок, 12-перстную кишку или пищевод. На рентгенограмме при этом мы видим локальное сужение просвета по сравнению с нормой (замеряем линейкой). Расширение просвета может иметь место при дивертикулах, например: изменение формы органа (деформация). Деформация может быть врожденной и приобретенной. Желудок человека чаще всего имеет форму «крючка», однако встречаются и другие варианты: «рог», «улитка», «песочные часы» с перетяжкой посередине.
Сужение просвета полого органа имеет место при эндофитном (растущем внутрь) или экзофитном (растущем наружу) раке. Во втором случае это может быть опухоль другого органа, сдавливающая извне желудок, 12-перстную кишку или пищевод. На рентгенограмме при этом мы видим локальное сужение просвета по сравнению с нормой (замеряем линейкой). Расширение просвета может иметь место при дивертикулах, например: изменение формы органа (деформация). Деформация может быть врожденной и приобретенной. Желудок человека чаще всего имеет форму «крючка», однако встречаются и другие варианты: «рог», «улитка», «песочные часы» с перетяжкой посередине.
2. Нарушение положения органа относительно других (смещение); Гастроптоз – опущение желудка. Кроме того, положение органа может изменяться при грыжах (диафрагмальных, брюшной стенки), при травмах. На рентгенограмме мы при этом видим, например, желудок, проецирующийся на органы малого таза.
Гастроптоз – опущение желудка. Кроме того, положение органа может изменяться при грыжах (диафрагмальных, брюшной стенки), при травмах. На рентгенограмме мы при этом видим, например, желудок, проецирующийся на органы малого таза.
3. Нарушение целостности и структуры органной стенки, дефекты наполнения органа, изменения складчатости слизистой. Симптом «ниши» – заполнение контрастным веществом поврежденного участка стенки органа. Симптом чаще всего имеет место при язвенной болезни. На рентгенограмме мы можем увидеть интенсивное затемнение на месте дефекта стенки органа.
Симптом «ниши» – заполнение контрастным веществом поврежденного участка стенки органа. Симптом чаще всего имеет место при язвенной болезни. На рентгенограмме мы можем увидеть интенсивное затемнение на месте дефекта стенки органа. Дефект наполнения – темный участок на снимке отображает ту область, куда контраст не смог проникнуть. Это, возможно, опухоль. Также дефекты наполнения характерны для полипов и других новообразований, рентгенопрозрачных инородных тел. На снимке при этом видно четкое просветление на фоне затемнения, обусловленного контрастом.
Дефект наполнения – темный участок на снимке отображает ту область, куда контраст не смог проникнуть. Это, возможно, опухоль. Также дефекты наполнения характерны для полипов и других новообразований, рентгенопрозрачных инородных тел. На снимке при этом видно четкое просветление на фоне затемнения, обусловленного контрастом.
 Истончение складок слизистой может иметь место при хроническом атрофическом гастрите – на рентгенограмме их практически невозможно увидеть при этом.
Истончение складок слизистой может иметь место при хроническом атрофическом гастрите – на рентгенограмме их практически невозможно увидеть при этом.
 Радиальное схождение складок слизистой оболочки по направлению к нише – симптом язвенной болезни. «Ниша» – затемнение, вдающееся в стенку органа.
Радиальное схождение складок слизистой оболочки по направлению к нише – симптом язвенной болезни. «Ниша» – затемнение, вдающееся в стенку органа.
Нормальная рентгенограмма контрастированного желудка На рентгенограмме желудка и 12-перстной кишки с контрастом в положении стоя определяется: желудок крючковидной формы, размеры его не увеличены, контрастное вещество равномерно распределяется по всей его полости, перегибов, дефектов наполнения, истончения слизистой не наблюдается.
На рентгенограмме желудка и 12-перстной кишки с контрастом в положении стоя определяется: желудок крючковидной формы, размеры его не увеличены, контрастное вещество равномерно распределяется по всей его полости, перегибов, дефектов наполнения, истончения слизистой не наблюдается.
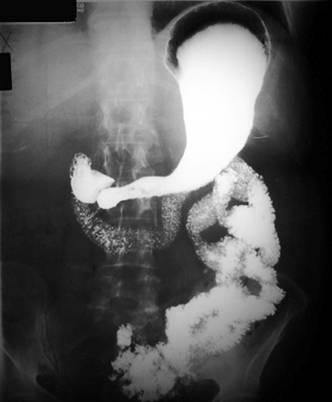
Рентгенограмма при язве желудка В области большой кривизны (анатомический термин – часть желудка, своей выпуклостью направленная к селезенке) четко видна «ниша», от которой радиально расходятся складки слизистой оболочки. Язва большой кривизны желудка.
В области большой кривизны (анатомический термин – часть желудка, своей выпуклостью направленная к селезенке) четко видна «ниша», от которой радиально расходятся складки слизистой оболочки. Язва большой кривизны желудка.
Рентгенограмма при полипозе желудка На рентгенограмме мы видим большое количество дефектов наполнения (темного цвета), круглой формы, имеющие четкие и ровные контуры. Признаков разрушения слизистой оболочки нет. Множественные полипы.
На рентгенограмме мы видим большое количество дефектов наполнения (темного цвета), круглой формы, имеющие четкие и ровные контуры. Признаков разрушения слизистой оболочки нет. Множественные полипы.
Рентгенограмма при раке желудка Просвет антрального (выходного – наиболее близкого к 12-перстной кишке) отдела желудка значительно сужен (воронкообразно, циркулярно – по кругу). Контуры в области сужения нечеткие, рваные, значительные дефекты наполнения. Рак антрального отдела желудка.
Просвет антрального (выходного – наиболее близкого к 12-перстной кишке) отдела желудка значительно сужен (воронкообразно, циркулярно – по кругу). Контуры в области сужения нечеткие, рваные, значительные дефекты наполнения. Рак антрального отдела желудка.
Источник
Показания к рентген исследованию желудка весьма широки ввиду большой распространенности «желудочных» жалоб (диспепсические явления, боли в животе, отсутствие аппетита и т.д.). Рентгенологическое исследование проводят при подозрении на язвенную болезнь, опухоль, у больных с ахилией и анемией, а также с полипами желудка, которые по каким-либо причинам не удалены.
Хронический гастрит
В распознавании гастрита основную роль отводят клиническому обследованию больного в сочетании с эндоскопией и гастробиопсией. Только путем гистологического изучения кусочка слизистой оболочки желудка можно установить форму и распространенность процесса и глубину поражения. Вместе с тем при атрофическом гастрите рентгенологическое исследование по эффективности и достоверности равноценно фиброгастроскопии и уступает только микроскопии биоптата.
Рентгенодиагностика основана на совокупности рентгенологических признаков и их сопоставлении с комплексом клинических и лабораторных данных. Обязательна сочетанная оценка тонкого и складчатого рельефа и функции желудка.
Ведущее значение имеет определение состояния ареол. В норме наблюдается мелкосетчатый (гранулярный) тип тонкого рельефа. Ареолы имеют правильную, преимущественно овальную форму, четко очерчены, ограничены неглубокими узкими бороздками, диаметр их варьирует от 1 до 3 мм. Для хронического гастрита характерны нодулярный и особенно грубонодулярный типы тонкого рельефа. При нодулярном типе ареолы неправильной округлой формы размером 3 – 5 мм, ограничены узкими, но глубокими бороздками. Грубонодулярный тип отличается крупными (свыше 5 мм) ареолами неправильной полигональной формы. Борозды между ними расширены и не всегда резко дифференцируются.
Изменения складчатого рельефа гораздо менее специфичны. У больных хроническим гастритом отмечается уплотнение складок. При пальпации форма их изменяется незначительно. Складки выпрямлены или, наоборот, сильно извиты, на их гребнях могут выявляться мелкие эрозии и полипоподобные образования. Одновременно регистрируют функциональные нарушения. В период обострения болезни в желудке натощак содержится жидкость, тонус его повышен, перистальтика углублена, может наблюдаться спазм антрального отдела. В период ремиссии тонус желудка понижен, перистальтика ослаблена.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
Язвенная болезнь желудка и двенадцатиперстной кишки
Рентгенология играет важную роль в распознавании язвы и ее осложнений.
При рентгенологическом исследовании больных язвенной болезнью желудка и двенадцатиперстной кишки перед рентгенологом стоят три главные задачи. Первая – это оценка морфологического состояния желудка и двенадцатиперстной кишки, прежде всего обнаружение язвенного дефекта и определение его положения, формы, величины, очертаний, состояния окружающей слизистой оболочки. Вторая задача заключается в исследовании функции желудка и двенадцатиперстной кишки: обнаружение косвенных признаков язвенной болезни, установление стадии заболевания (обострение, ремиссия) и оценка эффективности консервативной терапии. Третья задача сводится к распознаванию осложнений язвенной болезни.
Морфологические изменения при язвенной болезни обусловлены как самой язвой, так и сопутствующим гастродуоденитом. Признаки гастрита описаны выше. Прямым симптомом язвы считается ниша. Этим термином обозначают тень контрастной массы, заполнившей язвенный кратер. Силуэт язвы может быть виден в профиль (такую нишу называют контурной) или анфас на фоне складок слизистой оболочки (в этих случаях говорят о нише на рельефе, или рельефной нише). Контурная ниша представляет собой полукруглый или остроконечный выступ на контуре тени желудка или луковицы двенадцатиперстной кишки. Величина ниши в общем отражает размеры язвы. Маленькие ниши неразличимы при рентгеноскопии. Для их выявления необходимы прицельные рентгенограммы желудка и луковицы.
При двойном контрастировании желудка удается распознать небольшие поверхностные изъязвления – эрозии. Они чаще локализуются в ант-ральном и препилорическом отделах желудка и имеют вид округлых или овальных просветлений с точечным центральным скоплением контрастной массы.
Язва может быть небольшой – диаметром до 0,3 см, средних размеров – до 2 см, большой – 2-4 см и гигантской – более 4 см. Форма ниши бывает округлой, овальной, щелевидной, линейной, остроконечной, неправильной. Контуры малых язв обычно ровные и четкие. Очертания больших язв становятся неровными из-за развития грануляционной ткани, скоплений слизи, сгустков крови. У основания ниши видны маленькие выемки, соответствующие отеку и инфильтрации слизистой оболочки у краев язвы.
Рельефная ниша имеет вил стойкого округлого или овального скопления контрастной массы на внутренней поверхности желудка или луковицы. Это скопление окружено светлым бесструктурным ободком – зоной отека слизистой оболочки. При хронической язве рельефная ниша может быть неправильной формы с неровными очертаниями. Иногда отмечается схождение (конвергенция) складок слизистой оболочки к язвенному дефекту.
В результате рубцевания язвы на уровне ниши выявляют выпрямление и некоторое укорочение контура желудка или луковицы. Иногда рубиовый процесс достигает значительной степени, и тогда определяются грубые деформации соответствующей части желудка или луковицы, которая порой принимает причудливую форму. Рубцевание язвы в канале привратника или в основании луковицы может привести к стенозу привратник а или дуоденальному стенозу. Вследствие нарушения эвакуации содержимого желудок растягивается. В нем натощак обнаруживают контрастирование).
Существует ряд косвенных рентгенологических симптомовязвенной болезни. Каждый из них в отдельности не дает основания для установления диагноза язвы, но в совокупности их значение почти равно выявлению прямого симптома – ниши. К тому же наличие косвенных признаков заставляет рентгенолога с особым вниманием искать язвенный дефект, выполняя серию прицельных рентгенограмм. Признаком нарушения секреторной функции желудка является наличие в нем жидкости натощак. Этот симптом наиболее показателен для язвы луковицы двенадцатиперстной кишки. При вертикальном положении тела жидкость образует горизонтальный уровень на фоне газового пузыря в желудке. Важным косвенным симптомом является регионарный спазм. В желудке и луковице он обычно возникает на уровне язвы, но на противоположной стороне. Там образуется втяжение контура с ровными очертаниями. В желудке оно по форме напоминает конец пальца, отсюда название этого признака – «симптом указующего перста». При язве луковицы в период обострения, как правило, наблюдается спазм привратника. Наконец, при язвах отмечается симптом местной гиперкинезии, выражающийся в ускоренном продвижении контрастного вещества в зоне язвы. Этот симптом объясняют повышенной раздражимостью и двигательной активностью стенки в области изъязвления. С ним связан и другой косвенный признак – симптом точечной болезненности и местного напряжения брюшной стенки при пальпации области, соответствующей расположению язвы.
В стадии обострения язвенной болезни наблюдается увеличение ниши и расширение окружающего ее воспалительного вала. В период ремиссии отмечается уменьшение ниши вплоть до ее исчезновения (через 2-6 нед), нормализуются функции желудка и двенадцатиперстной кишки. Важно подчеркнуть, что исчезновение ниши не означает излечения, если сохранились симптомы нарушения функции. Только устранение функциональных расстройств гарантирует излечение или по крайней мере продолжительную ремиссию.
При язвенной болезни и хроническом гастрите нередко наблюдается дуоденогастральный рефлюкс. Для его выявления больному проводят динамическую сцинтиграфию. С этой целью ему внутривенно вводят РФП 99mТс-бутил-ИДА или родственное ему соединение активностью 100 МБк. После получения на сцинтиграммах изображения желчного пузыря (эти препараты выделяются с желчью) пациенту дают жирный завтрак (например, 50 г сливочного масла). На последующих сцинтиграммах удается наблюдать опорожнение пузыря от радиоактивной желчи. При недостаточности привратника она появляется в полости желудка, а при гастроэзофагеальном рефлюксе – даже в пищеводе.
Язвенную нишу может отдаленно напоминать дивертикул желудка – своеобразная аномалия развития в виде мешковидного выпячивания стенки пищеварительного канала. В 3/4 случаев дивертикул желудка расположен на задней стенке вблизи пищеводно-желудочного перехода, т.е. около кардиального отверстия. В отличие от язвы дивертикул имеет правильную округлую форму, ровные дугообразные контуры, нередко хорошо сформированную шейку. Складки слизистой оболочки вокруг него не изменены, некоторые из них входят через шейку в дивертикул. Особенно часто встречаются дивертикулы в нисходящей и нижней горизонтальной частях двенадцатиперстной кишки. Рентгенологические признаки их такие же, только при развитии дивертикулита контуры выпячивания становятся неровными, слизистая оболочка вокруг – отечной, пальпация – болезненной.
Важную роль играют лучевые методы в диагностике осложнений язвенной болезни. Прежде всего это относится к прободению язвы желудка или двенадцатиперстной кишки. Основным признаком прободения является наличие свободного газа в брюшной полости. Больного обследуют в том положении, в котором он привезен в рентгеновский кабинет. Газ, проникший в брюшную полость через перфорационное отверстие, занимает в ней наиболее высокие отделы. При вертикальном положении тела газ скапливается под диафрагмой, при положении на левом боку – в правом боковом канале, при положении на спине – под передней брюшной стенкой. На рентгенограммах газ обусловливает четко видимое просветление. При изменении положения тела он перемещается в брюшной полости, почему его и называют свободным. Газ может быть выявлен также при ультразвуковом исследовании.
На пенетрацию язвы в окружающие ткани и органы указывают два признака: большие размеры ниши и ее фиксация. В пенетрирующих язвах нередко имеется трехслойное содержимое: газ, жидкость и контрастное вещество.
При подозрении на острое язвенное кровотечение обычно прибегают к неотложной эндоскопии. Однако ценные данные можно получить при рентгенологическом исследовании, которое целесообразно проводить, если фиброгастродуоденоскопию выполнить невозможно или она не показана. После остановки кровотечения или даже в период продолжающегося кровотечения можно осуществить рентгеноскопию и рентгенографию желудка и двенадцатиперстной кишки с сульфатом бария, но при горизонтальном положении больного и без компрессии передней брюшной стенки.
В результате рубцевания язвы привратника может развиться стеноз выходного отдела желудка. По рентгенологическим данным определяют степень его выраженности (компенсированный, субкомпенсированный или декомпенсированный).
Рак желудка
Первоначально опухоль представляет собой островок раковой ткани в слизистой оболочке, но в дальнейшем возможны различные пути роста опухоли, которые предопределяют рентгенологические признаки малого рака. Если преобладают некроз и изъязвление опухоли, то ее центральная часть западает по сравнению с окружающей слизистой оболочкой – так называемый углубленны й рак. В этом случае при двойном контрастировании определяется ниша неправильной формы с неровными контурами, вокруг которой отсутствуют ареолы. Складки слизистой оболочки сходятся к изъязвлению, слегка расширяясь перед нишей и теряя здесь свои очертания.
При другом типе роста опухоль распространяется преимущественно в стороны по слизистой оболочке и в подслизистом слое – поверхностный, или плоскоинфильтрирующий, рак, растущий эндофитно. Он обусловливает участок измененного рельефа, в котором отсутствуют ареолы, но при этом в отличие от углубленного рака нет изъязвления и не отмечается конвергенции складок слизистой оболочки к центру опухоли. Вместо этого наблюдаются беспорядочно расположенные утолщения с неравномерно разбросанными по ним комочками контрастной массы. Контур желудка становится неровным, выпрямленным. Перистальтика в области инфильтрата отсутствует.
В большинстве случаев опухоль растет в виде узла или бляшки, постепенно все больше вдаваясь в полость желудка, – «возвышающийся» (экзофитный) рак. В начальной стадии рентгенологическая картина мало отличается от таковой эндофитной опухоли, но затем появляется заметное неравномерное углубление контура тени желудка, не участвующее в перистальтике. Далее образуется краевой или центральный дефект наполнения, по форме соответствующий опухоли, выступающей в просвет органа. При бляшковидном раке он остается плоским, при полипозном (грибовидном) раке имеет неправильную округлую форму с волнистыми очертаниями.
Следует подчеркнуть, что в большинстве случаев с помощью лучевых методов невозможно отличить ранний рак от пептической язвы и полипа, в связи с чем требуется эндоскопическое исследование. Однако рентгенологическое исследование очень важно как метод отбора больных для проведения эндоскопии.
При дальнейшем развитии опухоли возможны различные рентгенологические картины, которые, пожалуй, никогда не копируют одна другую. Однако условно можно вьшелить несколько форм такого «развитого рака». Большая экзофитная опухоль дает крупный дефект наполнения в тени заполненного контрастной массой желудка. Контуры дефекта неровные, но довольно четко отграничены от окружающей слизистой оболочки, складки которой в области дефекта разрушены, перистальтика не прослеживается.
В ином «обличье» предстает инфильтративно-язвенный рак. При нем выражены не столько дефект наполнения, сколько разрушение и инфильтрация слизистой оболочки. Вместо нормальных складок определяется так называемый злокачественный рельеф: бесформенные скопления бария между подушкообразными и бесструктурными участками. Конечно, контуры тени желудка в области поражения неровные, а перистальтика отсутствует.
Довольно типична рентгенологическая картина блюдцеобразного (чашеподобного) рака, т.е. опухоли с приподнятыми краями и распадающейся центральной частью. На рентгенограммах определяется округлый или овальный дефект наполнения, в центре которого выделяется крупная ниша – скопление бария в форме пятна с неровными очертаниями. Особенностью блюдцеобразного рака является сравнительно четкая отграниченность краев опухоли от окружающей слизистой оболочки.
Диффузный фибропластический рак ведет к сужению просвета желудка. В области поражения он превращается в узкую ригидную трубку с неровными контурами. При раздувании желудка воздухом деформированный отдел не расправляется. На границе суженной части с непораженными отделами можно заметить небольшие уступы на контурах тени желудка. Складки слизистой оболочки в зоне опухоли утолщаются, становятся неподвижными, а затем исчезают.
Опухоль желудка может быть выявлена также при компьютерной томографии и ультразвуковом исследовании. На сонограммах выделяются участки утолщения стенки желудка, что позволяет уточнить объем опухолевого поражения. К тому же по сонограммам можно определить распространенность инфильтрата в окружающие ткани и обнаружить метастазы опухоли в лимфатических узлах брюшной полости и забрюшинного пространства, печени и других органах брюшной полости. Особенно наглядно ультразвуковые признаки опухоли желудка и ее прорастания в стенку желудка определяются при эндоскопической сонографии желудка. При КТ также хорошо визуализируется стенка желудка, что позволяет выявить ее утолщение и наличие в ней опухоли. Однако самые ранние формы рака желудка как при сонографии, так и при КТ обнаружить трудно. В этих случаях ведущую роль играет гастроскопия, дополненная прицельной множественной биопсией.
[20], [21], [22], [23], [24], [25]
Доброкачественные опухоли желудка
Рентгенологическая картина зависит от типа опухоли, стадии ее развития и характера роста. Доброкачественные опухоли эпителиальной природы (папилломы, аденомы, ворсинчатые полипы) исходят из слизистой оболочки и вдаются в просвет желудка. Вначале среди ареол обнаруживают бесструктурный округлый участок, который можно заметить только при двойном контрастировании желудка. Затем определяют локальное расширение одной из складок. Оно постепенно увеличивается, принимая форму округлого или слегка продолговатого дефекта. Складки слизистой оболочки обходят этот дефект и не инфильтрированы.
Контуры дефекта ровные, иногда волнистые. Контрастная масса задерживается в небольших углублениях на поверхности опухоли, создавая нежный ячеистый рисунок. Перистальтика не нарушается, если не произошло злокачественного перерождения полипа.
Совсем иначе выглядят неэпителиальные доброкачественные опухоли (лейомиомы, фибромы, невриномы и д.р.). Они развиваются главным образом в подслизистом или мышечном слое и мало вдаются в полость желудка. Слизистая оболочка над опухолью растянута, вследствие чего складки уплощены или раздвинуты. Перистальтика обычно сохранена. Опухоль тоже может обусловить округлый или овальный дефект с ровными контурами.
[26], [27], [28], [29]
Послеоперационные заболевания желудка
Рентгенологическое исследование необходимо для своевременного выявления ранних послеоперационных осложнений – пневмоний, плевритов, ателектазов, гнойников в брюшной полости, в том числе поддиафрагмальных абсцессов. Сравнительно просто распознаются газосодержащие абсцессы: на снимках и при просвечивании удается обнаружить полость, содержащую газ и жидкость. Если газа нет, то поддиафрагмальный абсцесс можно заподозрить по ряду косвенных признаков. Он вызывает высокое положение и иммобилизацию соответствующей половины диафрагмы, ее утолщение, неровность очертаний. Появляются «сочувственный» выпот в реберно-диафрагмальном синусе и очаги инфильтрации в основании легкого. В диагностике поддиафрагмальных гнойников с успехом используют сонографию и компьютерную томографию, так как скопления гноя четко вырисовываются при этих исследованиях. Воспалительный инфильтрат в брюшной полости дает эхонеоднородное изображение: в нем нет участков, свободных от эхосигналов. Абсцесс характеризуется наличием зоны, лишенной таких сигналов, но вокруг нее вырисовывается более плотный ободок – отображение инфильтративного вала и пиогенной оболочки.
Среди поздних послеоперационных осложнений необходимо упомянуть два синдрома: синдром приводящей петли и демпинг-синдром. Первый из них рентгенологически проявляется поступлением контрастной массы из культи желудка через анастомоз в приводящую петлю. Последняя расширена, слизистая оболочка в ней отечна, пальпация ее болезненна. Особенно показательна длительная задержка бария в приводящей петле. Для демпинг-синдрома характерно значительное ускорение опорожнения культи желудка и быстрое распространение бария по петлям тонкой кишки.
Через 1-2 года после оперативного вмешательства на желудке может возникнуть пептическая язва анастомоза. Она обусловливает рентгенологический симптом ниши, причем язва обычно крупная и окружена воспалительным валом. Пальпация ее болезненна. Из-за сопутствующего спазма наблюдается расстройство функций анастомоза с задержкой содержимого в культе желудка.
Источник
