Промывание желудка через нос для чего

ПРОМЫВАНИЕ ЖЕЛУДКА — процедура удаления из желудка его содержимого, применяемая с лечебной целью или для диагностического исследования получаемых промывных вод.
Показанием к лечебному П. ж. являются отравления различными ядами, принятыми внутрь, пищевые отравления, гастриты с обильным образованием слизи, реже — уремия (при значительном выделении азотсодержащих соединений через слизистую оболочку желудка), острый некроз желудка и др. Диагностическое П. ж. применяют при заболеваниях желудка (гл. обр. для цитологического исследования промывных вод), а также для идентификации яда при отравлениях и для выделения возбудителя при бронхолегочных воспалениях (в случае заглатывания больным мокроты) и инф. поражениях желудка.
Противопоказания к П. ж. (зондовым методом): крупные дивертикулы и значительные сужения пищевода, отдаленные сроки (более 6—8 час.) после тяжелого отравления крепкими к-тами и щелочами (возможна перфорация стенки пищевода). Относительные противопоказания: острый инфаркт миокарда, острая фаза инсульта, эпилепсия с частыми судорожными припадками (возможность перекусывания зонда).
Методика и техника выполнения
Для П. ж. обычно используют толстый желудочный зонд и воронку. Промывание осуществляют по принципу сифона, когда по наполненной жидкостью трубке, соединяющей два сосуда, происходит движение жидкости в сосуд, расположенный ниже. Один сосуд— воронка с водой, другой — желудок. При подъеме воронки жидкость поступает в желудок, при опускании — из желудка в воронку.

Схема промывания желудка: а — первый этап (воронку поднимают выше уровня рта больного, постепенно наполняя ее промывной жидкостью); б — второй этап (воронку опускают до уровня колен сидящего больного и наклоняют ее для сливания промывной жидкости с содержимым желудка).
Больной садится на стул, плотно прислонившись к его спинке, слегка наклонив вперед голову и раздвинув колени, чтобы между ногами можно было поставить ведро или таз. Перед П. ж. на больного надевают клеенчатый фартук; если у него имеются съемные зубные протезы, их вынимают. При отравлении прижигающими ядами (кроме фосфорсодержащих) больному перед промыванием желудка предлагают выпить 50 мл растительного масла.
Врач (сестра) становится с правой стороны от больного и правой рукой вводит смоченный водой толстый желудочный зонд до корня языка, вслед за этим больного просят сделать несколько глотательных движений, в результате чего зонд легко проникает через пищевод в желудок. Продвижение зонда у некоторых больных может вызвать рвотный рефлекс; в этих случаях больному предлагают дышать глубоко и часто, а врач быстро вводит зонд до метки 50 см.
П. ж. состоит из двух этапов. На первом этапе воронку, расположенную на уровне колен больного несколько наклонно (чтобы не ввести воздух в желудок), начинают поднимать выше уровня рта больного (рис., а), постепенно наполняя ее промывной жидкостью (напр., 2% р-р гидрокарбоната натрия или 0,02—0,1% р-р перманганата калия комнатной температуры). Жидкость быстро проходит в желудок. Нельзя допускать полного перехода всей жидкости из воронки в желудок, т. к. после жидкости насасывается воздух, что затрудняет удаление желудочного содержимого. На втором этапе воронку, уровень воды в к-рой достигает узкой части, опускают вниз до уровня колен больного и ждут, пока она наполнится содержимым желудка (рис., б), после чего ее опрокидывают над тазом. Как только жидкость перестанет вытекать из воронки, ее вновь наполняют р-ром и повторяют процедуру до тех пор, пока вода не будет чистой. Обычно для лечебного П. ж. используют от 10 до 20 л воды или промывной жидкости. При некоторых видах острых отравлений (напр., фосфорорганическими соединениями) может расходоваться до 30—60 л. Первую и последнюю порции промывных вод доставляют в лабораторию для исследования.
Больным, находящимся в коматозном состоянии, П. ж. производят в положении лежа на животе. При массовых отравлениях или в тех случаях, когда больной не может проглотить зонд, П. ж. осуществляют по упрощенному способу: больной выпивает 5—6 стаканов теплой воды или слабого р-ра гидрокарбоната натрия, после чего, раздражая пальцем корень языка, вызывает рвоту; такую процедуру повторяют несколько раз с последующим приемом солевого слабительного. В отдельных случаях для П. ж. используют тонкий полихлорвиниловый зонд, вводя его через нос.
См. также Зондирование желудка.
А. С. Белоусов.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
Если у вас что-то не то с пищеварением, врач, скорее всего, назначит не самые приятные методы обследования (в частности, гастро- и колоноскопию). Но сегодня эти методики настолько видоизменились, что их уже можно не бояться.
Наш эксперт – врач-эндоскопист Московской ГКБ № 17 Игорь Садиков.
Гастро- и колоноскопия – два из наиболее важных методов исследования, применяемых для оценки работы органов пищеварения. Конечно, они не так комфортны, как, скажем, УЗИ или КТ и МРТ, но зато очень информативны.
Потерпеть придётся
У гастроскопии практически нет альтернативы, если нужно подтвердить или исключить такие диагнозы, как эзофагит, дуоденит, гастрит, язва желудка и двенадцатиперстной кишки, опухоли желудка и пищевода. Увы, неинвазивными способами такие диагнозы установить не получится.
К тому же длится гастроскопия считаные минуты (чуть дольше, если надо взять биопсию – кусочек слизистой на исследование). А чтобы максимально снизить неприятные ощущения, врач предварительно проводит местную анестезию – орошает рот и глотку пациента 10%-ным раствором лидокаина. Но порой этого бывает недостаточно и процедура всё равно переносится с трудом, да ещё и оказывается безрезультатной. Так бывает, если пациент неправильно к ней подготовился или неверно вёл себя во время исследования.
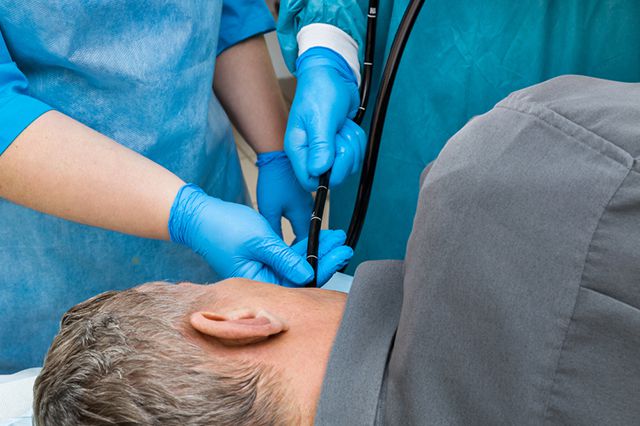
Чтобы гастроскопия прошла максимально быстро и гладко и дала результат, важно:
- не есть за 10 часов, не пить и не курить за 2 часа до исследования (иначе выработка желудочного сока и слизи помешает осмотру);
- по возможности воздержаться от приёма лекарств перед процедурой;
- предупредить врача об имеющихся заболеваниях (бронхиальная астма, недавно перенесённый инсульт, инфаркт и другие болезни являются противопоказаниями для проведения гастроскопии);
- во время процедуры дышать только ртом, равномерно и глубоко. Подобное дыхание само по себе позволяет снизить рвотные позывы или вообще свести их к нулю. Нужно полностью сконцентрироваться на правильном дыхании и стараться не думать ни о чём другом.
Для неженок
Однако многие люди просто неспособны «проглотить» зонд, даже если очень надо. Большую часть из них составляют люди с выраженным рвотным рефлексом. Другая группа – боязливые пациенты, нервные и тревожные. Опасаясь, что заглатывание зонда лишит их возможности говорить, они переживают, что не смогут контролировать ход исследования или прервать его, если вдруг это понадобится.
Для таких людей есть альтернатива – трансназальная эндоскопия. Исследование проводится не через рот, а через нос. Используемый прибор – значительно меньшего диаметра по сравнению с традиционным – вводится через ноздрю, затем проходит по задней стенке глотки, но при этом не касается корня языка. Соответственно, не возникают и рвотные позывы (правда, при искривлённой носовой перегородке с введением аппарата могут быть проблемы).
При трансназальном исследовании пациенту не ставят загубник, который при традиционном методе используют, чтобы человек не закусил прибор. Поэтому пациент может и разговаривать с врачом, и сглатывать слюну, что крайне не рекомендуется при обычной гастроскопии, так как это может спровоцировать рвотный позыв.
Оба метода можно провести бесплатно, по ОМС. Но у щадящей трансназальной эндоскопии помимо плюсов есть и минусы. С её помощью:
- нельзя взять полноценную биопсию (можно только отщипнуть совсем маленькие кусочки тканей);
- невозможно увидеть мелкие детали. Это связано с маленькими размерами прибора и оптики, встроенной в гаджет. Поэтому трансназальная эндоскопия лучше подходит не для детального изучения, а для скрининга.

Это был сон?
Второй вариант избежать неприятных ощущений при эндоскопии – провести её под так называемым медикаментозным сном. Медики называют это внутривенной анестезией с сохранением самостоятельного спонтанного дыхания. Это не наркоз, а седация: человеку вкалывают в вену лекарство, он успокаивается, засыпает, ничего не чувствует и, проснувшись, не помнит о том, что происходило. Такой анестезии недостаточно, чтобы провести серьёзную полостную операцию, но вполне хватит для проведения многих эндоскопических вмешательств.
Кто-то после медикаментозного сна приходит в себя через 5 минут, ко второму сознание возвращается через полчаса, к третьему – через час. Но волноваться причин нет: осложнений метод не даёт. Правда, на концентрацию внимания и реакцию он может повлиять. Поэтому врачи настоятельно рекомендуют не садиться за руль в течение первых суток после процедуры.
Под таким «сном» можно провести не только гастро-, но и колоноскопию. Правда, такая услуга – уже платная. Однако многие люди предпочитают терпеть исследование «наживую» не из экономии, а из-за боязни, что во время сна эндоскоп может повредить кишечник, а сам человек этого и не почувствует. На самом деле такой риск совсем невелик (сотая доля процента), но он всё-таки может возникнуть, если процедуру проводит неопытный врач или если у пациента имеются определённые проблемы. Например, есть выраженная атрофия слизистой (так бывает у очень пожилых людей) или спаечный процесс в брюшной полости, а также крупные множественные дивертикулы в толстой кишке (характерно для болезни Крона или язвенного колита в тяжёлой форме). Но у опытного эндоскописта таких «проколов» не бывает.

Шпион внутри
Наконец, есть и третий вариант избежать любых неприятных ощущений при эндоскопии. Такую возможность даёт прибор нового поколения – видеокапсула.
Подготовка к исследованию – та же, что и при традиционной эндоскопии: нужно специальным образом очистить кишечник. Потом – проглотить капсулу размером чуть больше таблетки, запив её водой, надеть специальный пояс или датчики, после чего можно идти по своим делам. А в это время капсула совершает своё путешествие по ЖКТ, попутно собирая подробный видеоотчёт обо всём, что попадается на её пути, а потом через систему антенн передаёт информацию на записывающее устройство, а с него – на компьютер врача. Сама капсула выходит спустя несколько часов или дней естественным путём. Использовать её повторно невозможно: капсула одноразовая.
Несмотря на очевидные плюсы, у этой технологии есть и минусы: высокая цена и отсутствие возможности у врача остановиться, чтобы прицельно на что-то посмотреть и взять биопсию. Так что, если видеокапсула обнаружит в кишечнике проблему, выполнить классическую колоноскопию всё равно придётся (хотя бы для того, чтобы взять фрагменты на биопсию или удалить полипы). Но зато без острой необходимости терпеть эту неприятную процедуру уже не нужно. Сейчас учёные работают над тем, чтобы сделать капсулу управляемой. Тогда она сможет полностью заменить традиционные варианты исследований.

Кстати
Немецкий терапевт Адольф Кусмауль первым ввёл в медицинскую практику гастроскопию в 1868 г. Прибор, который использовал Кусмауль, представлял собой металлическую трубку с гибким проводником.
Со времён Кусмауля гастроскопы постоянно совершенствовались. В середине XX в. появился новый вид гастроскопа – фиброгастроскоп, который способствует изучению изображения сквозь пучки стеклянных волокон, их толщина имеет размер человеческого волоса.
Имеются противопоказания. Обязательно проконсультируйтесь с врачом
Источник
Смоленское областное государственное бюджетное профессиональное образовательное учреждение
«Вяземский медицинский колледж имени Е.О. Мухина»
Опорный конспект лекции
ПМ.04. и ПМ. 07. Выполнение работ по профессии младшая медицинская сестра по уходу за больными
МДК. 04.01. и 07.01. Технология оказания медицинских услуг
Специальности:
31.02.01. Лечебное дело – углубленный уровень СПО
34.02.01. Сестринское дело – базовый уровень СПО
Тема: «Промывание желудка»
Составитель: Анискевич
Татьяна Николаевна, преподаватель
профессиональных модулей
г. Вязьма,
2017год
Опорный конспект лекции на тему «Промывание желудка» разработан в помощь обучающимся медицинского колледжа при изучении ПМ.04. и ПМ. 07. Выполнение работ по профессии младшая медицинская сестра по уходу за больными согласно ФГОС по специальностям 31.02.01. Лечебное дело – углубленный уровень СПО, 34.02.01. Сестринское дело – базовый уровень СПО.
Составитель: Анискевич Т.Н., преподаватель высшей квалификационной категории профессиональных модулей СОГБПОУ «Вяземский медицинский колледж имени Е.О Мухина».
План лекции:
Показания и противопоказания к промыванию желудка.
Виды зондов.
Правила техники безопасности при проведении зондовых процедур.
Введение зонда в желудок:
Введение желудочного зонда через рот (пациент в сознании, поведение –адекватное).
Введение назогастрального зонда (НГЗ).
Промывание желудка:
Промывание желудка толстым зондом.
Промывание желудка тонким зондом.
Промывание желудка – удаление остатков пищи, газов, слизи или ядовитых веществ. Процедуру проводят зондовым и беззондовым способами. Наиболее эффективен зондовый метод промывания по принципу сообщающихся сосудов (метод сифона).
Цели промывания желудка:
лечебная – детоксикационная – прекращение воздействия токсических веществ и их эвакуация из организма;
диагностическая – лабораторная – обнаружение в промывных водах химических веществ, микроорганизмов и их токсинов.
Показания к промыванию желудка
При острых отравлениях большими дозами лекарственных препаратов, принятых внутрь, недоброкачественной пищей, алкоголем, грибами и т.д. осуществляют промывание желудка через толстый или тонкий желудочный зонд. Промывание желудка проводят и при сужении (стенозе) выходного отдела желудка, при выделении через слизистую оболочку желудка некоторых токсических веществ, например мочевины при хронической почечной недостаточности.
Противопоказаниями для промывания желудка являются:
Органические сужения пищевода;
Острые пищеводные и желудочные кровотечения;
Тяжёлые химические ожоги слизистой оболочки гортани, пищевода и желудка крепкими кислотами и щелочами (спустя несколько часов после отравления);
Тяжёлая сердечная патология (инфаркт миокарда);
Нарушения мозгового кровообращения;
Бронхиальная астма;
Язвенная болезнь желудка;
Опухоли (новообразования).
Виды зондов
Промывание желудка проводят с помощью зонда. Зондировать – значит выяснять, получать сведения о наличии или об отсутствии чего-либо при помощи предмета ухода – зонда.
Зондирование (франц. исследовать) – инструментальное исследование полых и трубчатых органов, каналов, ран с помощью зондов.
Различают зонды по
желудочные;
дуоденальные
полимерные (одноразовые);
резиновые (многоразовые)
тонкие (желудочные, дуоденальные);
средние;
толстые (желудочные)
Правила техники безопасности при проведении зондовых процедур
При введении зонда пациент делает глотательные движения. При позыве на тошноту/ рвоту следует пережать зонд губами и делать глубокие вдохи для подавления рвотного рефлекса.
Если при введении зонда пациент начинает кашлять, задыхаться, лицо его становится синюшным, следует немедленно извлечь зонд, так как он попал в гортань или трахею, а не в пищевод.
Если в процессе промывания желудка в полученном материале обнаружена кровь – процедуру следует немедленно прекратить!
Особенности промывания желудка пациенту в бессознательном состоянии: медсестра вводит пациенту назогастральный зонд после интубации трахеи, выполненной врачом, и промывает полость желудка водой с помощью шприца Жане.
При затруднении введения зонда используют беззондовый способ промывания желудка.
ВВЕДЕНИЕ ЗОНДА В ЖЕЛУДОК
Введение желудочного зонда через рот
(пациент в сознании, поведение – адекватное)
Оснащение: желудочный зонд (зонд должен находиться в морозильной камере не менее 1,5 ч до начала процедуры; в экстренной ситуации конец зонда помещают в лоток со льдом, чтобы он стал жёстче); полотенце; салфетки; вазелиновое масло или глицерин; лоток; перчатки; непромокаемый фартук — 2 шт., перчатки, шприц Жанэ, фонендоскоп.
I. Подготовка к процедуре
1. Уточнить у пациента понимание хода и цели предстоящей процедуры (если пациент в сознании) и его согласие на проведение процедуры. В случае неинформированности пациента уточнить дальнейшую тактику у врача.
2. Предложить или помочь пациенту сесть на стул, ближе к спинке.
Примечание. Если пациент не может занять положение «сидя на стуле», он может лежать на боку без подушки под головой.
Прикрыть грудь пациента непромокаемым фартуком (пелёнкой).
Определить расстояние, на которое следует ввести зонд: от губ до мочки уха и вниз по передней брюшной стенке так, чтобы последнее отверстие зонда было ниже мечевидного отростка (при необходимости сделать отметку на зонде).
Объяснить пациенту (если это возможно), что:
при введении зонда возможны тошнота и позывы на рвоту,
которые можно подавить, если глубоко дышать через нос;нельзя сдавливать просвет зонда зубами и выдёргивать его.
II. Выполнение процедуры
Вымыть и осушить руки, надеть перчатки.
Полить глицерином слепой конец зонда (над лотком).
Встать справа от пациента (если вы «правша»). Предложить ему открыть рот, положить на корень языка обильно смазанный глицерином слепой конец зонда.
Примечание. При неадекватном поведении пациента (при введении зонда с целью промывания желудка) нужно выполнять эту процедуру с помощником: следует использовать средства фиксации рук и ног; помощник фиксирует голову рукой; для удерживания рта пациента открытым следует использовать роторасширитель.
Попросить пациента сделать несколько глотательных движений (если возможно), во время которых осторожно продвигать зонд в пищевод (если пациент не может делать глотательные движения, зонд следует поместить в рот пациента и медленно направлять его до прохождения кончика зонда в пищевод).
Продвигать зонд медленно и равномерно. Встретив сопротивление, остановиться и извлечь зонд. Повторить п. 8.
Продолжать введение зонда до нужной отметки в том случае, если зонд продвигается с небольшим сопротивлением.
Убедиться в правильном местоположении зонда в желудке:
а) ввести в желудок около 20 мл воздуха с помощью шприца Жанэ, выслушивая при этом с помощью фонендоскопа эпигастральную область: должны появиться характерные звуки;
б) правильное положение зонда подтверждается только аспирацией большого объёма жидкости шприцем Жанэ.
13. Продолжать процедуру, для выполнения которой был введён зонд.
Если зонд введён на длительное время (например, в раннем послеоперационном периоде):
фиксировать зонд;
промывать его каждые четыре часа изотоническим раствором
натрия хлорида (для дренирующего зонда вводить 15 мл воздуха
каждые четыре часа через отведение для оттока).
III. Завершение процедуры
Извлечь зонд из желудка по окончании процедуры: обернуть часть зонда около рта пациента салфеткой и медленно поступательными движениями вытягивать его.
Зонд и салфетку сбросить в непромокаемую ёмкость.
Снять перчатки. Вымыть руки.
Введение назогастрального зонда (НГЗ) (рис. 1 а-е)
Оснащение: желудочный зонд диаметром 0,5—0,8 см (зонд должен находиться в морозильной камере не менее 1,5 часов до начала процедуры; в экстренной ситуации конец зонда помещают в лоток со льдом, чтобы он стал жёстче); стерильное вазелиновое масло или глицерин; стакан с водой 30—50 мл и трубочкой для питья; шприц Жанэ ёмкостью 20 мл; лейкопластырь (1X10 см); зажим; ножницы; заглушка для зонда; безопасная булавка; лоток; полотенце; салфетки; перчатки.
I. Подготовка к процедуре
Уточнить у пациента понимание хода и цели предстоящей процедуры (если пациент в сознании) и его согласие на проведение процедуры. В случае неинформированности пациента уточнить дальнейшую тактику у врача.
Определить наиболее подходящую для введения зонда половину носа (если пациент в сознании):
прижать сначала одно крыло носа и попросить пациента дышать
другим, закрыв рот;затем повторить эти действия с другим крылом носа.
Определить расстояние, на которое следует ввести зонд (расстояние от кончика носа до мочки уха и вниз по передней брюшной
стенке так, чтобы последнее отверстие зонда было ниже мечевидного
отростка).
Рис. 1. Введение назогастрального зонда (а—е)
Помочь пациенту принять высокое положение Фаулера.
Прикрыть грудь пациента полотенцем.
II. Выполнение процедуры
Вымыть и осушить руки. Надеть перчатки.
Обильно обработать слепой конец зонда глицерином (или другой водорастворимой смазкой).
Попросить пациента слегка запрокинуть назад голову.
Ввести зонд через нижний носовой ход на расстояние 15—18 см
и попросить пациента наклонить голову вперед.Продвигать зонд в глотку по задней стенке, предлагая пациенту глотать, если возможно.
Сразу, как только зонд проглочен, убедиться, что пациент может говорить и свободно дышать, а затем мягко продвигать зонд до нужной отметки.
Если пациент может глотать:
дать пациенту стакан с водой и трубочкой для питья. Попросить пить мелкими глотками, заглатывая зонд. Можно добавить в воду кусочек льда;
убедиться, что пациент может ясно говорить и свободно дышать;
мягко продвигать зонд до нужной отметки.
Помогать пациенту заглатывать зонд, продвигая его в глотку во время каждого глотательного движения.
Убедиться в правильном местоположении зонда в желудке:
а) ввести в желудок около 20 мл воздуха с помощью шприца Жанэ, выслушивая при этом эпигастральную область;
б) присоединить шприц к зонду; при аспирации в зонд должно поступать содержимое желудка (вода и желудочный сок).
В случае необходимости оставить зонд на длительное время, отрезать пластырь длиной 10 см, разрезать его продольно на длину 5 см. Прикрепить неразрезанную часть лейкопластыря к спинке носа. Обернуть каждой разрезанной полоской лейкопластыря зонд и закрепить полоски крест-накрест на спинке носа, избегая надавливания на крылья носа.
Закрыть зонд заглушкой (если процедура, ради которой был введён зонд, будет выполнена позднее) и прикрепить безопасной булавкой к одежде пациента на плече.
III. Завершение процедуры
Снять перчатки. Вымыть и осушить руки.
Помочь пациенту занять удобное положение.
Сделать запись о проведении процедуры и реакции на неё пациента.
Промывать зонд каждые четыре часа изотоническим раствором натрия хлорида 15 мл (для дренирующего зонда вводить 15 мл воздуха через отведение для оттока каждые четыре часа).
Примечание. Уход за зондом, оставленным на длительное время, осуществляется так же, как за катетером, введённым в нос для оксигенотерапии.
ПРОМЫВАНИЕ ЖЕЛУДКА
Промывание желудка толстым зондом
Оснащение: система для промывания желудка (два толстых стерильных желудочных зонда, соединённых стеклянной трубкой, слепой конец у одного зонда срезан); стеклянная воронка ёмкостью 0,5—1 л; полотенце; салфетки; стерильная ёмкость для промывных вод (при необходимости взять их для исследования); ёмкость с водой комнатной температуры (10 л); кружка; ёмкость для слива промывных вод; перчатки; два непромокаемых фартука; глицерин.
I. Подготовка к процедуре
Уточнить у пациента понимание хода и цели предстоящей процедуры (если пациент в сознании) и его согласие на проведение процедуры. В случае неинформированности пациента уточнить дальнейшую тактику у врача.
Надеть непромокаемые фартуки на себя и пациента.
Ввести толстый желудочный зонд до установленной отметки
(см. процедуру введения зонда через рот).
II. Выполнение процедуры
Присоединить к зонду воронку, опустить её до уровня желудка. Держа воронку слегка наклонно на уровне желудка, налить в неё 1 л воды.
Медленно поднимать воронку вверх на 1 м от пола. Как только вода достигнет устья воронки, медленно опустить воронку до уровня колен пациента, не допуская выливания воды. В том случае если необходимо взять промывные воды на исследование, повторить п. 5 дважды и вылить промывные воды в приготовленную стерильную ёмкость. При подозрении на отравление прижигающими ядами сразу берут первую порцию промывных вод.
Промыть желудок, повторяя пп. 4, 5, но воду выливать в ёмкость для слива промывных вод, до чистых промывных вод.
III. Завершение процедуры
Отсоединить воронку и извлечь зонд из желудка, обернув его салфеткой.
Погрузить загрязнённые предметы в непромокаемую ёмкость.
Снять фартуки, погрузить их в непромокаемую ёмкость.
Снять перчатки. Помочь пациенту умыться и занять удобное положение.
Вымыть руки.
Написать направление и отправить ёмкость с промывными водами в лабораторию. Остальные промывные воды вылить в канализацию.
Сделать запись о проведении процедуры и реакции на неё пациента.
Промывание желудка тонким зондом (рис. 2)
Оснащение: тонкий желудочный зонд; шприц Жанэ ёмкостью 0,2—0,5 л; полотенце; салфетки; стерильная ёмкость для промывных вод; ёмкость с водой комнатной температуры (10 л); ёмкость для слива промывных вод; перчатки; два непромокаемых фартука; глицерин.
I. Подготовка к процедуре
Уточнить у пациента понимание хода и цели предстоящей процедуры (если пациент в сознании) и его согласие на проведение процедуры. В случае неинформированности пациента уточнить дальнейшую тактику у врача.
Надеть непромокаемые фартуки на себя и укрыть другим фартуком пациента (если он без сознания, он может быть заранее интубирован врачом или фельдшером).
3. Ввести тонкий желудочный зонд через рот или через нос (см.процедуру введения зонда).
П. Выполнение процедуры
4. Набрать в шприц Жанэ 0,5 л воды, присоединить его к зонду и ввести воду в желудок.
5. Потянуть поршень шприца на себя, аспирируя введённую воду.
Примечание. При необходимости взять промывные воды на исследование (по назначению врача):
• Вновь ввести эту же порцию жидкости в желудок.
• При подозрении на отравление прижигающими ядами сразу же берут первую порцию промывных вод.
• Повторить пп. 4, 5 дважды и вылить промывные воды в стерильную ёмкость для промывных вод.
6. Повторять введение воды в желудок и её аспирацию до чистых промывных вод.
III. Завершение процедуры
Отсоединить шприц Жанэ, извлечь зонд из желудка, обернув его салфеткой.
Поместить загрязнённые предметы в непромокаемую ёмкость.
Снять перчатки. Помочь пациенту умыться (протереть и осушить кожу в области рта, если он без сознания) и занять (придать ему) удобное положение.
Снять фартуки, погрузить их в непромокаемую ёмкость.
Вымыть и осушить руки.
Написать направление и отправить ёмкость с промывными водами в лабораторию. Остальные промывные воды вылить в канализацию.
Сделать запись о проведении процедуры и реакции на неё пациента.
Рис. 2. Промывание желудка тонким зондом
Источники информации:
Основная литература
Мухина С.А., Тарновская И.И. Теоретические основы сестринского дела: учебник/ С.А. Мухина, И.И. Тарновская. – 2-е изд., испр. и доп. – М.: ГЭОТАР-Медиа, 2011, стр. 271-280.
Дополнительная литература
Кулешова Л.И. Основы сестринского дела : курс лекций, сестринские технологии / Л.И. Кулешова, Е.В. Пустоветова ; под ред. В.В. Морозова. – Изд. 2-е. – Ростов н/Д: Феникс, 2017, с. 534-542.
Обуховец Т. П. Основы сестринского дела / Т.П. Обуховец, О.В. Чернова; под ред. Б. В. Карабухина. – Изд. 20-е, стер. – Ростов н/Д : Феникс, 2014, с. 649 – 662.
13
Источник
