Послеоперационное ведение больных после операций на желудке

После
возвращения в палату регулярно,
практически ежечасно или раз в 2 часа,
производится контроль пульса, артериального
давления крови и частоты дыхания.
Пациентам, которым выполнены сложные
операции на желудке или кишечнике,
показан почасовой контроль отделяемого
по назогастральному зонду, диуреза и
отделяемого из раны. Наблюдение
осуществляется медицинской сестрой
под контролем лечащего врача или
дежурного хирурга (при необходимости
и других консультантов). Постоянное
врачебное наблюдение снимается, когда
состояние пациента стабилизируется.
В
большинстве лечебных учреждений осмотр
больных медицинским персоналом с целью
констатации его состояния, самочувствия
и динамики показателей основных жизненных
функций осуществляется утром и вечером.
Внезапно появившееся беспокойство,
дезориентация, неадекватное поведение
или внешний вид – часто самые ранние
проявления осложнений. В этих случаях
обращают внимание на состояние общей
гемодинамики и дыхания, пульс, температуру
и артериальное давление крови. Все
данные контролируются и заносятся в
историю болезни. Вопрос о необходимости
сохранения зондов, катетеров решается
на основании контроля за функцией почек
и кишечника, полноценностью экскурсии
грудной клетки и эффективностью кашля.
Тщательно исследуется грудная клетка,
осматривается мокрота.
Нижние
конечности осматриваются на предмет
появления отека, болезненности икроножных
мышц, изменения цвета кожи. У пациентов,
получающих внутривенно жидкости,
контролируется жидкостное равновесие.
Ежедневно измеряются электролиты
плазмы. Внутривенные вливания прекращаются,
как только пациент начинает пить жидкости
самостоятельно. Несколько дней голодания
в первые дни после операции не могут
принести большого вреда, но энтеральное
(зондовое) или парентеральное питание
является всегда необходимым, если
голодание продолжается более суток.
Для
некоторых пациентов мучительной и
гнетущей проблемой после операции может
быть бессонница, и поэтому важно
распознавать и вовремя лечить таких
больных (включая соблюдение тишины,
уход и режим общения с персоналом и
родственниками).
УХОД
ПОСЛЕ ОПЕРАЦИЙ НА ОРГАНАХ БРЮШНОЙ
ПОЛОСТИ. Передняя брюшная стенка и
живот исследуются ежедневно для выявления
чрезмерного вздутия, напряжения мышц,
болезненности, состояния раны – подтекания
из раны или места, где стоит дренаж.
Основные виды осложнений у этой группы
больных: медленное восстановление
перистальтики кишечника, несостоятельность
анастомоза, кровотечение или формирование
абсцесса.
Возвращение
кишечных шумов, самостоятельное
отхождение газов и появление стула
свидетельствует о восстановлении
перистальтики. Если по окончании
вмешательства был поставлен назогастральный
зонд, то он держится открытым постоянно
(что облегчает отхождение газов) и
позволяет дополнительно дренировать
кишечник. Пассивный дренаж может
дополняться непрерывным или периодическим
отсасыванием содержимого. Многие хирурги
не позволяют больному пить в то время,
когда стоит зонд, в то же время другие
разрешают прием небольших количеств
жидкости через определенные временные
интервалы. Зонд сохраняется до уменьшения
объема почасовой аспирации и может быть
удален, когда происходит самостоятельное
отхождение газов и появляется стул
(обычно на 5-6 сутки). Назогастральный
зонд причиняет больному неудобства и
не должен сохраняться дольше, чем это
необходимо.
УХОД
ЗА РАНОЙ. Частые перевязки не всегда
необходимы в лечении операционных ран;
после плановых операций при отсутствии
выраженных болей в области раны,
нормальной температуре у пациента рана
может осматриваться через 1-2 суток, но
она должна быть осмотрена ежедневно
при выявлении даже небольших признаков
инфицирования: гиперемии, отечности,
усилении болей.
Дренирование
раны выполняется с целью предупреждения
скопления жидкости или крови и позволяет
контролировать любое отделяемое – при
несостоятельности анастомоза, скоплении
лимфы или крови.
Кожные
швы традиционно не снимают до того
момента, пока рана не заживет полностью.
Сроки заживления ран зависят от многих
факторов. затем на место швов могут быть
наклеены липкие полоски (например,
лейкопластыря) для предотвращения
расхождения и лучшего заживления. На
открытых участках кожи (лицо, шея, верхние
и нижние конечности) более предпочтительными
являются субэпидермальные швы, наложенные
абсорбирующими или неабсорбирующими
синтетическими нитями. Если же рана
инфицируется, то может потребоваться
снятие одного или более швов досрочно,
края раны разводятся, выполняется
дренирование.
Расхождение
краев ран брюшной стенки наблюдается
редко и преимущественно у больных,
перенесших операции по поводу
злокачественной опухоли. Этому
способствуют и такие факторы, как
гипопротеинемия, рвота, длительный
парез кишечника и вздутие живота,
инфекция области раны, а также легочные
осложнения.
Для
расхождения краев характерно внезапное
выделение из раны большого количества
серозной жидкости. При осмотре раны
выявляется эвисцерация с выступающей
петлей кишечника или фрагмента сальника.
В этих случаях в условиях операционной
вправляют внутренние органы и рану
закрывают сквозными узловыми швами.
Кровотечение
может осложнить любое вмешательство.
Помощь заключается в устранении источника
кровотечения (нередко оперативным
путем, иногда консервативными мерами
– холод, тампонада, давящая повязка),
местном применении гемостатических
средств (тромбин, гемостатическая губка,
фабричные пленка), восполнении кровопотери,
повышении свертывающих свойств крови
(плазма, хлорид кальция, викасол,
аминокапроновая кислота).
Легочные
осложнения обусловлены нарушением
кровообращения и вентиляции легких в
связи с поверхностным дыханием из-за
болей в ране, скоплением слизи в бронхах
(плохое откашливание и отхаркивание),
стазом крови в задних отделах легких
(длительное пребывание на спине),
уменьшением экскурсий легких из-за
вздутия желудка и кишечника. Профилактика
легочных осложнений заключается в
предварительном обучении дыхательным
упражнениям и откашливанию, частой
смене положения в постели с приподнятой
грудной клеткой, борьбе с болью.
Парез
желудка и кишечника наблюдается после
операций на брюшной полости, обусловлен
атонией мускулатуры пищеварительного
тракта и сопровождается икотой, отрыжкой,
рвотой и задержкой стула и газов. При
отсутствии осложнений со стороны
оперированных органов с парезом удается
справиться путем носожелудочного
отсасывания, гипертонических клизм и
газоотводных трубок, внутривенного
введения гипертонических растворов,
средств, усиливающих перистальтику
(прозерин), снимающих спазм (атропин).
Перитонит
– чаще всего обусловленное расхождением
(недостаточностью) швов, наложенных на
желудок или кишечник. При появлении
перитонеальных симптомов- запретить
больному пить и есть, положить холод на
живот, не вводить обезболиващих
препаратов, пригласить врача.
Психозы
после операции возникают у ослабленных,
легковозбудимых больных. По назначению
врача вводиться подкожно 2,5% р-р аминазина.
Тромбоэмболические
осложнения. Для профилактики
тромбообразования большое значение
имеет активность больного в послеоперационном
периоде (уменьшение застоя), борьба с
обезвоживанием, ношение эластичных
бинтов (чулков) при наличии
варикозно-расширенных вен. Местное
лечение тромбофлебита сводится к
наложению масляно-бальзамических
повязок (гепариновая мазь), приданию
конечности возвышенного положения
(шина Белера, валик). По назначению врача
прием антикоагулянтов, под контролем
показателей свертывающей системы крови.
Соседние файлы в предмете Факультетская хирургия
- #
- #
- #
- #
03.10.20171.98 Mб119Острый холецистит.pptx
- #
Источник
Реабилитация после операций на желудке
Оперативное вмешательство при лечении заболеваний желудка и 12-ти перстной кишки остается доминирующим методом лечения на данный момент. Чаще всего операция требуется при осложнениях язвенной болезни. Например таких как внутреннее кровотечение, прободение язвы. Так же хирургическое вмешательство необходимо при неэффективном консервативном лечении длительное время. А самое важное в этом то, что реабилитация после операций на желудке часто необходима для восстановления не только непосредственно желудку, но и многим сопутствующим органам и системам.
Но к сожалению, подобные вмешательства нередко не приносят облегчения больным. Более того, иногда последствия вмешательств могут быть более тяжелые, чем непосредственно само заболевание. Поэтому вопрос профилактики постоперационных осложнений становится ключевым.
Особенности восстановительного периода
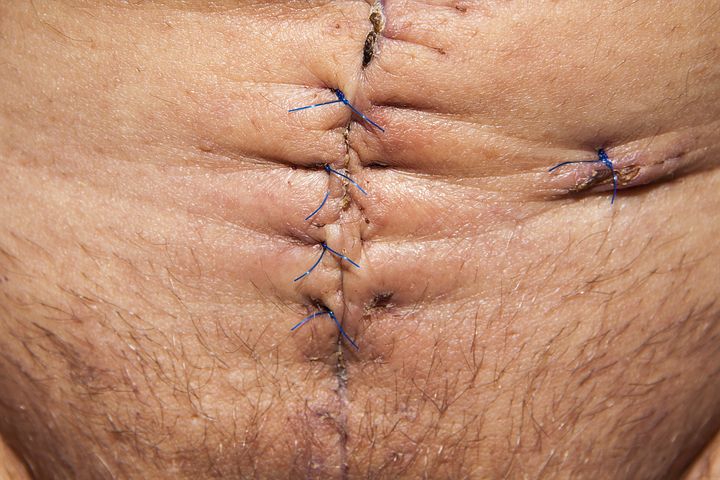 Заживление после операции может длиться дольше чем при других заболеваниях…
Заживление после операции может длиться дольше чем при других заболеваниях…
После проведенной операции пациенты могут ощущать слабость и другие болезненные симптомы на протяжении 2 – 3 недель. Наблюдается тяжесть и распирание в подложечной области после еды. Так же могут быть затруднения с приемом пищи. После глубокой резекции человек редко может принять за один раз более 200 – 300 мл жидкой пищи. Так же после любого вида операций на ЖКТ у больного могут появиться сопутствующие функциональные нарушения. Например, такие как эзофагит, гастрит, нарушение моторики желудка. Изменяется функциональное состояние печени. В связи с большим количеством осложнений пациент может оставаться нетрудоспособным еще долгое время после операции.

Целями медицинской реабилитации после операций на желудке становятся два ключевых аспекта. Первый аспект – предупреждение послеоперационных расстройств. Второй – максимальное восстановление трудоспособности пациента.
Физические и природные факторы реабилитации
Реабилитация после операций на желудке должна проходить комплексно и иметь последовательный характер. Так как терапевтическое воздействие дает результат только в совокупности и сочетаемости факторов, как физических, так и природных. Ключевыми компонентами восстановительного лечения являются минеральные воды, грязевые аппликации, лечебная физкультура и массаж.
Минеральные воды – позволяют снизить секреторную функцию желудка, а именно кислотность. Так же они улучшают моторную функцию, способствуют нормализации работы печени и поджелудочной железы. Рекомендуются углекислые, гидрокарбонатные натриево-калиевые воды. Например такие как “Ессентуки 4”, “Московская”, “Смирновская”.
Грязевые аппликации – так же способствуют нормализации моторной функции желудка. Наилучший эффект лечебные грязи оказывают на 3 – 4 неделе после оперативного вмешательства.
Лечебная физкультура – целое медицинское направление, которое заслуживает того чтобы быть рассмотренным отдельно. Тем не менее, укажем ключевые положительные моменты, которые нам дает ЛФК. Лечебная физкультура оказывает общетонизирующее воздействие, способствует укреплению мышц брюшного пресса. Что в свою очередь приводит к ликвидации запоров, ускорению заживления послеоперационного рубца.
Основные этапы проведения ЛФК в восстановительный период:
- В силу особенностей операции на желудке усиленное дыхание может вызывать боль в первые дни после операции. Поэтому дыхание в эти дни должно быть преимущественно грудным. Особой потребности в усиленном или углубленном дыхании в настоящий момент нет.
- На третий день после операции можно подключить легкий массаж, растирания грудной клетки. Начиная с 4 – 5 дня подключаются общетонизирующие и укрепляющие упражнения. Сидеть на кровати со спущенными вниз ногами можно так же начиная с 4 – 5 дня.
- Полноценные занятия ЛФК можно проводить с 9 – 10 дня после операции. Акцент делается на восстановлении диафрагмального дыхания. Так же в комплекс занятий включаются упражнения на укрепление мышц брюшного пресса. Продолжительность занятий не более 20-25 минут.
Восстановительные мероприятия на госпитальном этапе
Теперь более подробно рассмотрим комплекс мероприятий на каждом этапе послеоперационного восстановления. Начнем с раннего, госпитального этапа. Помимо уже указанных подходов лечебной физкультуры и дыхательной гимнастики на госпитальном этапе не менее важны другие элементы. Например – лечебное питание.
Кормить обычной пищей больных начинают на 4 – 5 день после операции. Характер приема пищи – дробный. Можно пить некрепкий чай, съесть 1 – 2 сырых яйца. Разрешается принимать продукты богатые белком, мясные и рыбные блюда, овощные и фруктовые пюре. С 3 – 4 дня можно подключать минеральную воду низкой минерализации. На этом этапе минеральная вода способствует снижению отека слизистой желудка, нормализует работу печени и поджелудочной железы.
В остальном, в период пребывания в стационаре основную роль играет медикаментозное сопровождение. В зависимости от состояния больного можно получить психолога, аутогенную тренировку. Следующим этапом является санаторно-курортное лечение.
Восстановительные мероприятия на санаторно-курортном этапе
Реабилитация после операций на желудке в санатории может начинаться со 2 – 3 недели. Стоит отметить, что специальных учреждений и санаториев гастроэнтерологического профиля достаточно во многих регионах. Направлять на санаторно-курортное лечение можно больных только после нормализации всех показателей, полного заживления послеоперационной раны без осложнений.
Комплекс реабилитационных мероприятий в санатории включает в себя:
- лечебное и диетическое питание
- санаторный режим
- питьевые минеральные воды
- грязе – и бальнеолечение
- физиотерапевтические процедуры
- лечебную гимнастику и массаж
Санаторно-курортное лечение начинается с назначения минеральных вод. Минеральные воды способствуют снижению воспалительных процессов в желудке, улучшают секреторную функцию. Применение минеральных вод практически не имеет ограничений и противопоказаний.
Так же помимо внутреннего применения минеральных вод активно назначаются лечебные ванны. Рекомендуют к назначению хлоридные, натриевые, йодобромные ванны. В целом, ванны любого химического состава действуют однонаправленно. Они способствуют улучшению общего состояния, нормализации мышечного тонуса, кислородного обмена. Так же можно чередовать прием лечебных ванн с грязелечением.
Физиотерапевтические процедуры так же назначаются на этапе санаторно-курортного лечения. Но при этом необходимо учитывать фактор адаптации на курорте. Как правило организм адаптируется в течении 3 – 4 дней минимум, особенно при переезде в другой регион. В эти дни назначение тяжелых физиотерапевтических процедур не рекомендуется.А так же, физиотерапия не рекомендуется в течении 10 – 14 дней после операции в принципе. И если поездка в санаторий происходит сразу после выписки из стационара, то физиолечение назначается в последующие дни или уже на этапе поликлинической реабилитации.
Физиотерапия и виды процедур
Основные методики, применяемые для восстановления после операций на желудке:
гальванизация – не оказывает стимулирующего воздействия на секреторную функцию желудка, но при этом способствует улучшению его биоэлектрической активности. Что в свою очередь улучшает кровообращение, нормализует свертывающую антисвертывающую систему крови, улучшает кровообращение в печени, оказывает благоприятное воздействие на иммунитет. При необходимости введения какого-либо препарата назначается электрофорез.
сверхвысокочастотная терапия ( СВЧ ) – более глубоко проникающий метод воздействия электромагнитным полем. Обладает свойством образования эндогенного тепла в тканях, что способствует нормализации ряда физиологических реакций. Улучшает обменные процессы, микроциркуляцию крови в тканях. Но главным образом, СВЧ способствует нормализации функции щитовидной железы и эндокринной системы в целом. Помимо восстановления функций пищеварения после операции СВЧ способствует стимуляции сниженного иммунитета, быстрому заживлению послеоперационного рубца.
магнитотерапия – обладает анальгезирующим, противовоспалительным, трофическим действием. Но главным образом нормализует кровообращение, усиливает восстановительный процесс, восстанавливает обмен в слизистой желудка.
Реабилитация после операций на желудке, как мы видим процесс не быстрый. И его особенность в том, что помимо восстановления непосредственно желудка появляется необходимость восстанавливать многие другие органы и системы, а так же функции организма. Например такие как пищеварение, эндокринную регуляцию. Назначаться могут не только вышеперечисленные методики, но так же и многие другие.
Так же необходимо учитывать, что после оперативного вмешательства на желудке жизненный уклад человека уже может быть совсем другим чем до операции. В основном это зависит от того, по какой причине делалась операция, а так же типа проведенной операции. В зависимости от сложности оперативного вмешательства может измениться многое – начиная от особенностей диеты и заканчивая потерей трудоспособности. Поэтому на определенных этапах реабилитации может подключиться психологическая реабилитация, медико-социальный контроль. И конечно, некоторые звенья реабилитации необходимо периодически повторять. Особенно санаторно-курортное лечение и курсы физиотерапии в поликлинике по месту жительства.
Источник
Послеоперационное ведение больного требует пристального внимания для исключения возможности повторного кровотечения (контроль за количеством отделяемого из назогарстрального зонда), адекватного возмещения потерь крови и жидкостей организма. После гиповолемического шока контролируют через каждые шесть часов количество мочи (пузырь катетеризуется). В связи с возможностью развития синдрома ДВС проводятся профилактические мероприятия. Исходы повторных чревосечений не очень благоприятны, особенно в случаях кровотечений из дуоденальных язв.
Нарушения эвакуации содержимого желудка после резекции могут зависеть от развития воспалительного процесса как в самом анастомозе, так и в окружности его. Образующийся при этом воспалительный инфильтрат сдавливает анастомоз или отводящую петлю, что приводит к нарушению эвакуации желудочного содержимого.
Причинами возникновения анастомозитов служат многие факторы, среди которых выделяют инфекцию раны, травматизацию тканей в зоне анастомоза, склонность организма к гиперпластическим процессам, непереносимость шовного материала (в большей степени кетгут). Все же ведущим моментом является техника наложения шва на «губы» анастомоза. В процессе заживления любого анастомоза швы прорезываются в просвет его; при шве с узелками, внутри прорезывание происходит значительно лучше. В этом и заключается преимущество этой методики.
Отек тканей в области анастомоза в первые 2 — 3 дня после операции развивается почти всегда в ответ на травму как проявление фазы гидратации. В выраженных случаях отек анастомоза в сочетании с гипотонией культи и подавленной секрецией ведет к резкому нарушению эвакуации, застою содержимого, продолжающимися от 3 до 5 дней. Затем с уменьшением отека, восстановлением тонуса, застой уменьшается и в большинстве случаев отек себя ничем не проявляет, так как захватывает только слизистую, и вскоре исчезает. Если же воспалительный отек распространяется со слизистой на мышечную и серозную оболочку, то возникает анастомозит (7 — 10 сутки после операции) и в дальнейшем — инфильтрат, который и является наиболее частой причиной непроходимости анастомоза.
Клинически анастомозит проявляется болями в эпигастральной области, чувством переполнения, тяжести и рвотой обильными количествами желудочного содержимого с примесью желчи или без нее. Рвоты приносят кратковременное облегчение, но повторяются многократно в течение суток. При осмотре больного определяется запавший ниже пупка и вздутый в эпигастрии живот, выражен шум плеска, иногда пальпируется инфильтрат. При фиброгастроскопии соустье резко сужено, спазмировано; края его отечны, гиперемированы.
При возникновении анастомозита проводится энергичное противовоспалительное лечение: антибиотики, атропин, супрастин, хлористый кальций внутривенно, новокаин внутривенно и внутрь, смесь спирта с глицерином, согревающие компрессы и диатермия на брюшную стенку. Обязательной является постоянная эвакуация желудочного содержимого из культи желудка, количество которого при нормальном послеоперационном периоде на третьи сутки не превышает 500 мл, а на пятые — 100 мл, тогда как при нарушении эвакуации количество его достигает 2 — 3 литров. Отсюда необходимость адекватной коррекции потерь электролитов (особенно калия), белков, жидкости. В связи с этим важно правильно и рационально питать больного естественным путем. Оральный конец дренажа выводится трансназально и фиксируется пластырем. Наряду с этим проводится промывание культи желудка раствором ромашки с добавлением адреналина, вводятся кортикостероиды к области анастомоза.
При прогрессировании инфильтрата и неуспехе консервативной терапии и динамическом рентгенологическом подтверждении нарушения пассажа по абсолютным показаниям предпринимается операция, которая обычно заключается в наложении нового гастроэнтероанастомоза.
Нарушения эвакуации из культи желудка могут быть вызваны и органическими причинами, возникающими в результате изменившихся анатомических взаимоотношений в результате операции, а также ошибками оперативной техники. К ним относятся различного рода внутренние ущемления: в не полностью ушитом отверстии брыжейки поперечно-ободочной кишки петли тонкой или толстой кишки, соскальзывание культи желудка и ущемление ее в отверстии мезоколон. Клинически эти осложнения проявятся картиной высокой кишечной непроходимости: болями в эпигастральной области, рвотой содержимым желудка и желчью; иногда может определяться шум плеска и неподвижное болезненное образование в брюшной полости. Лечение только оперативное и заключается в освобождении ущемленного органа и повторной тщательной фиксации культи желудка в отверстии мезоколон. Профилактика внутренних ущемлений заключается в тщательном ушивании образовавшихся после операций щелей и карманов за приводящей петлей, между брыжейками петель анастомоза и в брыжейке поперечной ободочной кишки.
Тяжелым послеоперационным осложнением резекций желудка является послеоперационный панкреатит, наблюдаемый в 0,6 — 6,2%. Основными причинами развития панкреатита считают травму поджелудочной железы, сосудистые нарушения, застой в желчных и панкреатических протоках и культе двенадцатиперстной кишки, асептическое или микробное поражение брюшины, окружающей железу. Клиника такого панкреатита отличается своеобразием, поскольку он возникает на фоне других послеоперационных нарушений (атония культи желудка, парез кишечника), которые и маскируют начало панкреатита. Болевой синдром менее выражен, локализуется он в верхней половине живота, иррадиирует в поясничную область. Болям предшествует повторная рвота.
Лечение послеоперационного панкреатита проводится так же, как и острого, и направлено на создание функционального покоя поджелудочной железе и инактивацию ее ферментов, борьбу с. болью, явлениями шока и инфекцией. В последние годы при лечении послеоперационных панкреатитов стали применять гипотермию и рентгенотерапию на область поджелудочной железы. При безуспешности консервативной терапии, появлении признаков перитонита предпринимается оперативное лечение. Операция заключается в ревизии органов брюшной полости, удалении некротический измененных тканей и секвестров, санации и введении в область поджелудочной железы новокаина с антибиотиками и подведении ниппельного дренажа под капсулу поджелудочной железы для введения новокаина, антибиотиков и ингибиторов протеаз.
Результаты лечения этого осложнения остаются неудовлетворительными: 75 — 85% больных погибают.
Перитонит — самое грозное осложнение после операций на желудке. Перитонит является самой частой причиной неотложных релапаротомий, составляя 57,5%, при этом в 66,2% перитонит вторичный, а в остальных — продолжающийся. Мы отметили развитие перитонита после резекций желудка у 42% больных. Перитонит является и основной причиной смерти больных.
В послеоперационном периоде важное место должна занимать профилактика пневмоний, тромбозов и эмболий, легочно-сердечной недостаточности, которые являются наиболее частыми осложнениями, достигая 40,5%.
Обращает на себя внимание несколько иная структура послеоперационных хирургических осложнений. На первом месте среди причин, приводящих к повторным вмешательствам и летальным исходам, стоит кровотечение из области анастомоза или в свободную брюшную полость. Поэтому при выполнении резекции желудка у лиц старше 60 лет особое внимание должно быть обращено на тщательное выполнение гемостаза, так как даже из мелких склерозированных артерий возникают профузные кровотечения.
Общая послеоперационная летальность у лиц старше 60 лет составляет 15,3 — 22,8%; при плановых вмешательствах — 13,7 — 15,8%; при экстренных — 18,7 — 26%
Источник
