Последствия после операции на желудок
Есть множество заболеваний, когда требуется хирургическое вмешательство. Нередко речь идет о резекции желудка, и многие задумываются: а стоит ли оно того, стоит ли терять часть такого важного органа ради выздоровления от того или иного заболевания. Действительно: шаг весьма важный, и нужно обдумать все «за» и «против» такого вот лечения. А для этого стоит обсудить, какие могут быть последствия после резекции желудка.
Немного о резекции желудка
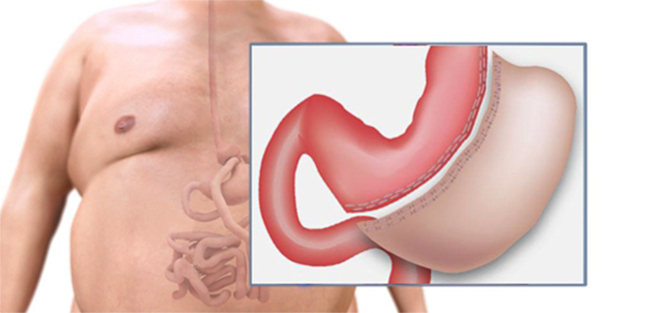
Резекция желудка – это такая хирургическая операция, при которой хирурги удаляют часть желудка (большую или меньшую). Обычно потом восстанавливается проходимость желудочно-кишечного тракта, но не всегда: чаще оставшуюся часть органа – культю, – сшивают с кишкой. Но если удалить пришлось верхнюю часть (из-за разных причин, в том числе из-за патологий пищевода), врачи могут установить стому – гастростому, — через которую будет питаться человек.
Известны такие операции с далекого 1881 года. Проведена первая была выдающимся хирургом – Теодором Бильротом. Такая операция значительно повышает выживаемость больных различными заболеваниями, а потому используется до сих пор (пусть и в модификации).
Причин, которые могут привести к необходимости резецировать желудок, немало. К примеру, опухоль – привратника или тела желудка. Возможно также проведение бариатрической операции: уменьшение объема органа для того, чтобы человек меньше ел и, соответственно, худел. Еще одна очень популярная причина – это язва, пептическая или нет. Иногда проще удалить кусок органа, чем бороться с ней (особенно на фоне инфекции хеликобактер пилори, бактерии, которая вызывает гастрит и язвы (язву)).
Последствия этого лечения
Их много, и они не все плохие (но и не все хорошие). Стоит обсудить их по порядку:
- Уменьшение потребления еды. Уменьшение объема органа приводит к тому, что, если человек много ест, в него просто не помещается все, что он пытается в себя впихнуть. Это – искусственное ограничение для тех, кто не может контролировать свой аппетит. На этом стоят основы бариатрической медицины и хирургии.
- Уменьшение веса. Прямо вытекает из прошлого пункта. Меньше ешь – меньше весишь. Люди, которые подвергаются операции для контроля веса тела, худеют, да и просто больные, потерявшие часть органа, сдают в весе. Поэтому тем, кому желудок резецировали из-за, допустим, язвы, прописывают специальные питательные смеси.
- Шрамы. Если операция проводилась открытым способом – шрам на середине живота, если лапароскопически – точки-шрамы на месте введения троакаров и эндоскопа (лапароскопа).
- Кровотечение. Иногда при неудачном сложении обстоятельств возможно такое осложнение, как кровотечение. Обычно оно происходит в оставшийся желудок, и человека начинает рвать. Рвота при этом выглядит либо как кровь с прожилками слизи, либо как кофейная гуща (в любом случае подобная рвота – это повод немедленно обратиться к врачу).
- Несостоятельность анастомоза. Анастомоз – это искусственно созданное воссоединение между желудком и кишкой. При инфекции, неудачных обстоятельствах или неловкости хирурга он может разойтись, воспалиться и так далее. Несостоятельность данной конструкции – это расхождение швов. Это требует экстренной операции и помощи.
- Растяжение культи. Не всегда человек после операции худеет. Иногда так случается, что его стенки органа растягиваются, и культя становится размером, как желудок. Это способствует набору веса.
- Проблемы с пищеварением. В зависимости от того, какая часть была удалена, могут быть различные проблемы с пищеварением. Просто клетки, производящие соляную кислоту для желудка, расположены не равномерно по органу, а лишь в некоторых его частях. Это приводит к тому, что некоторые соединения (к примеру, жиры) начинают хуже усваиваться.
- Стеноз места анастомоза. Сшитые части желудка и кишки могут зарубцеваться и образовать очень узкий проход, который будет препятствовать нормальному движению пищи по тракту. Это не хорошо, потому что будет провоцировать другие желудочные болячки. Ну и проблемы с усвоением съеденного тоже будут.
- Избавление от опухоли. Один из самых важных пунктов. Часто резекцию желудка делают онкобольным – чтобы удалить опухоль. Врач дает человеку жизнь, дополнительные года, убрав «бомбу» из организма. Излечение от такой болезни явно стоит повыше, чем «я немного похудею после операции». Поэтому многие даже не думают.
- Избавление от язвы. Не менее важный пункт. У тех, кто страдает от язвы, во-первых, исчезнут боли, а во-вторых – исчезнут опасности: так, язва может стать сквозной и привести к перитониту (еда будет вываливаться прямо в брюшную полость вместе с желудочным соком, что будет вызывать страдания). Также она может переродиться в опухоль и рак (что тоже страшно). Убрав такую язву, человек явно заживет спокойнее.
- Улучшение качества жизни. По сравнению с жизнью больного онкологией/язвенной болезнью/ожирением то, что получится в итоге, будет сказкой для пациента.
- Увеличение продолжительности жизни. Тут даже никто не спорит: язва и рак стабильно доводят людей до не самых лучших последствий, тогда как избавление от них и/или излечение явно хорошо повлияет на продолжительность жизни. 5, 10 лет – тоже магия медицины, и люди хотели бы их прожить.
- Хорошие показатели жизни и выживаемости. Сейчас это операция почти что без последствий, она не опасна, она часто приводит к положительному исходу, а осложнения крайне редки.
- Инфекция. Именно поэтому необходимо пропивать полные курсы антибиотиков, которые назначает врач. После резекции возможна инфекция, и это будет очень плохо: культя может нагноиться, анастомоз – разойтись. Но предотвратить это можно, просто выполняя предписания врача.

Вывод
Современная медицина шагнула далеко вперед, и сейчас операция – не приговор. Люди не только выживают, но и живут долго. Ну и иногда счастливо. Резекция желудка выполняется не слишком сложно, но польза от нее очевидна: она продлевает жизнь людям. Окончательное решение о нужности операции должен принимать врач, но и пациенту не стоит бояться: в конце концов, пока еще возможна операция, возможно и излечение.
Отказываться от резекции сейчас смысла нет, так как подавляющее большинство врачей проводят ее первоклассно (в силу ее несложности (относительной – конечно, любая операция сложна, но эта проста в механике выполнения для среднестатистического хирурга)). Положительные стороны перевешивают.
Источник
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.
Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ – зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.

Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Способ доступа к больному органу и методику операции определяет хирург-онколог, его выбор отражает практический хирургический опыт и персональные навыки, не сомневайтесь, профессиональная квалификация специалистов нашей клиники всегда на уровне «высший класс».
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Послеоперационное восстановление очень индивидуально, на нем сказывается возраст и пол пациента, существующие у него хронические болезни и степень нарушений, обусловленных карциномой, вовлечение других органов брюшной полости и «живой» вес больного. На длительности восстановления отражается даже время года, так лето не самое благоприятное время для хирургических манипуляций.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Несостоятельность швов в месте соединения пищевода с кишкой — в анастомозе — возникает не оттого, что хирург «что-то не то сделал», а обусловлена недостаточностью внутренних резервов организма, нарушениями гомеостаза, слабостью иммунной защиты и неполноценностью питания — нутритивным статусом до лечения. Частота этого осложнения колеблется от 2% до 10%.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы. Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов.
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Список литературы
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва 2005.
- Стилиди И.С., Неред С.Н./Современные представления об основных принципах хирургического лечения местно-распространенного рака желудка // Практическая онкология; 2009; Т.10, № 1.
- Янкин A.B./Современная хирургия рака желудка //Практическая онкология;2009; Т. 10, № 1.
- Curcio G., Mocciaro F., Tarantino I. et al./Self-Expandable Metal Stent for Closure of a Large Leak after Total Gastrectomy //Case Rep. Gastroenterol.;2010; № 4.
- Etoh T., Inomata M., Shiraishi N., Kitano S./Revisional Surgery After Gastrectomy for Gastric Cancer //Surg. Laparosc. Endose. Percutan. Tech.;2010.;v. 20, № 5.
- Isgiider A.S., Nazli O., Tansug T., et al/ Total gastrectomy for gastric carcinoma// Hepatogastroenter.; 2005; v. 52.
- Zhang C.H., Zhan W.H., He Y.L. et al. /Spleen preservation in radical surgery for gastric cardia cancer //Ann. Surg. Oncol.; 2007; v. 14.
Источник
Так как операции по уменьшению желудка являются радикальными внутриполостными операциями, возможны возникновения некоторых осложнений. Вероятность ранних (30 дней после операции) осложнений примерно 2-3%.
При возникновении осложнений, пациенту необходимо оставаться в больнице дольше изначально запланированного срока, могут быть необходимы повторные операции, переливание крови, интенсивное и антибактериологическое лечение. Характер осложнений и их частота при различных операциях также различные. Ниже перечислены осложнения при различных операциях.
Осложнения после операции бандажирования желудка
Ранние осложнения после операции бандажирования желудка проявляются у 2- 5% пациентов (кровотечение, перфорация пищевого тракта, инфекция, воспаление легких) К счастью, большинство осложнений легкие. Ранняя смертность в результате операции лапароскопического бандажирования желудка 0.1%. Поздние осложнения, причиной которых является мигрирование желудочного бандажа, перелом или перетяжка маленкого желудочка проявляется у 4-11% пациентов. Симптомами этих осложнений как правило являются сильная боль в животе, изжога, рвота, увеличение массы тела, инфицирование порта. Обычно лечение этих осложнений возможно только при помощи новой операции. В случае недостаточного падения веса или увеличения веса, 15-20% бандажированных пациентов склоняются в пользу новой бариатрической операции, таким образом их оперируют заново. После бандажирования желудка могут образоватся желчные камни, висящие складки кожи, запор или диарея, изжога. Изжога Возникший послеоперационный рефлюкс можно облегчить с помощью хирурга. Причиной рефлюкса может быть очень высоко установленный бандаж или тот факт, что недостаточно изменено привычное питание. Проблемы связанные с портом После операции вокруг места введения порта может возникнуть синее пятно, это синяк, который обычно пропадает в течении одной или двух недель. В случае если Вы заметите, что в районе порта появилась опухоль, немедленно свяжитесь со своим хирургом
Осложнения после операции по вертикальной резекции желудка.
Ранние осложнения появляются в 4-6% случаях: кровотечение в области скобочного шва или селезенки, протекания, свищи, скопления гноя в брюшной полости, очень тонкая желудочная трубка (что может быть причиной осложнений глотания). В долгой перспективе желудок может снова растянуться и вес начнет снова расти. Исследование, в ходе которого следили за пациентами сделавшими операцию по вертикальной резекции желудка в течении 6 лет , обнаружили, что 25% пациентов нуждались в повторной операции. Обычно причиной этого являлось увеличение массы тела или постоянная изжога. Вертикальная резекция желудка может быть причиной изжоги или ее усиления. Также после данной операции могут возникнуть желчные камни, висящие складки кожи, запор и диарея.
Постоперационные осложнения после лапароскопического шунтирования желудка.
Ранние осложнения
Самым серьезным осложнением является воспаление брюшной полости или перитонит, которое может наступить в результате разрыва швов на кишечнике или желудке. Возникновение перитонита или серьезное подозрение на него требует немедленной повторной операции. Реже происходят кровотечения в полости пищевого тракта или брюшной полости. В этих случаях также иногда делается повторная операция. Осложнением могут оказаться тромбоз глубоких вен или легочной артерии, инфаркт миокарда, воспаление легких, инфекции брюшной полости и раневые инфекции. Для предотвращения тромбов, до и после операции по указанию хирурга, пациент получит разжижающие кровь лекарства. Всем пациентам желательно носить антитромбовые чулки или колготки. Во время операции используют профилактические антибиотики для избежания раневых инфекций. Частота проявления ранних осложнений: pазрыв швов на желудке или кишечнике 1-2%, кровотечения 0.5-1%, раневая инфекция 0.5-1%; сердечно-сосудистые и легочные осложнения 0.5-1%; смерть 0.3-0.5%
Поздние осложнения после операции по шунтированию желудка.
Язва желудка
У 5-10% пациентов могут возникнуть желудочные язвы в районе соединения желудка и тонкой кишки. Наибольший риск возникновения желудочных язв происходит в течении первых трех месяцев после операции. Для снижения риска можно давать пациенту в течении первых трех месяцев после операции лекарства снижающие кислотность желудка. Немаловажно и то , что пациенты должны принимать пищу маленькими порциями и осторожно, особенно в первые месяцы после операции.
Недостаток железа
У 20-30% женшин с регулярной менструацией возникает недостаточность железа, для избежания и лечения которой принимаются железосодержащие препараты. После операции железо не поглощается также хорошо, как и до операции, поэтому после операции необходимо регулярное употребление железосодержащих препаратов 40-50мг/сутки. Пациентам не переносящим железосодержащие препараты, вводится внутривенно железосодержащий раствор. Другой возможностью является употребление противозачаточных таблеток или гормональных препаратов уменьшающих количество кровотечений во время менструации.
Недостаточность витамина B12
Примерно у 15% пациентов без профилактической дополнительной терапии, после операции может возникнуть дефицит витамина B 12. Поэтому рекомендуем всем пациентам принимать витамин B12. После операции по шунтированию желудка 200 микрограмм в сутки.
Недостаток кальция и витамина D.
После операции возможна недостаточная усваиваемость кальция организмом. Пациентам рекоментуется употреблять кальций с витамином D в виде пищевой добавки (1600мг кальция и 800ТÜ D витамина в сутки), особенно тем, у кого аллергия на молочные изделия.
Диарея
После операции от употребления сладких продуктов или продуктов содержащих повышенное количество жира у многих пациентов появляется диарея.
Демпинг-синдром
После операции по шунтированию желудка пища сразу поступает в тонкую кишку. Если пациент употребляет продукты с высоким содержанием сахара (например прохладительные напитки, сгущеное молоко), то это сразу провоцирует повышение уровня сахара в крови. Организм реагирует на это выбросом большого количества инсулина, что в свою очередь вызывает падение уровня сахара. Симптомами могут быть: чувство усталости, плохое самочувствие, учащенное сердцебиение и тошнота. Иногда также боль и диарея.
Желчные камни
Быстрое снижение веса может в свою очередь быть причиной образования желчных камней. Почти у 35% пациентов после операции могут образоваться желчные камни.Пациентам у которых желчные камни обнаружены уже до операции, можно удалить их во время бариатрической операции.
Кишечная непроходимость
2-3% пациентов после операции по шунтированию желудка нуждаются в повторной операции из-за непроходимости кишечника. Причиной могут стать послеоперационные спайки в брюшной полости или возникновение непроходимости кишечника из-за защемления кишки, в следствии ее неправильного закрепления.
Избыток кожи
В результате быстрого сбрасывания веса у пациента после операции могут возникнуть на животе, ягодицах, бедрах, плечевом поясе висящие складки. Известно, что примерно 20% пациентов для избавления от них прибегают к помощи пластического хирурга. Пациентам желательно делать пластическую операцию не раньше чем через 1,5 года после бариатрической операции.
Запор
Некоторые пациенты после операции жалуются на запор, в основном он возникает от уменьшения количества принимаемой пищи, что влечет за собой спад перистальтики кишечника и частоты испражнений. Важным является употребление жидкостей между приемами пищи. Если возникает нужда в принятии слабительного, рекомендуется выбирать слабительное в жидком виде или те, которые рекомендует врач.
Выпадение волос
После всех бариатрических операций в течение первого года может возникнуть временное, больше обычного, выпадение волос. Причина этого неизвестна и со временем это проходит.
Алкогольная зависимость
На основании исследований после операции на желудке увеличивается риск алкогольной зависимости. Поэтому мы рекомендуем после операции не употреблять алкоголь или делать это в разумных количествах. После операции алкоголь действует быстро, даже после употребления маленьких его количеств.
Источник
