Подшивание желудка к диафрагме

Грыжи пищеводного отверстия диафрагмы представляют собой смещение желудка и других органов брюшной полости в грудную полость через расширенное пищеводное отверстие.
Они бывают трех типов:
- Скользящая грыжа пищеводного отверстия диафрагмы, которая составляет около 90% всех грыж пищеводного отверстия. В этом случае кардия лежит выше пищеводного отверстия диафрагмы, в связи с чем изменяются нормальные соотношения между пищеводом и желудком, резко нарушается замыкательная функция кардии.
- Параэзофагальная грыжа. Встречается приблизительно у 5% больных. Характеризуется тем, что кардия не изменяет своего положения, а через расширенное отверстие выходит дно и большая кривизна желудка.
- Короткий пищевод. Как самостоятельное заболевание встречается редко и представляет аномалию развития. Обычно встречается в сочетании со скользящей грыжей и является следствием спазма, воспалительных изменений и Рубцовых процессов в стенке пищевода.
Хирургическое лечение показано при больших грыжах, не поддающихся консервативному лечению; при наличии пептического болевого эзофагита с явлениями стенокардии, выраженной дисфагии, кровотечений; при наличии пептической стриктуры пищевода; при грыжах с выраженной регургитацией и легочными осложнениями.
При операциях по поводу скользящей грыжи пищеводного отверстия диафрагмы применяются абдоминальный и чресплевральный доступы. Абдоминальный доступ применяется у пожилых больных, а также в тех случаях, когда имеется сопутствующая патология со стороны органов брюшной полости (язвенная болезнь, камни желчного пузыря и др.). К недостаткам его следует отнести большую глубину операционной раны, что затрудняет обнажение ножек диафрагмы и наложение швов на них.
Чресплевральный доступ показан относительно молодым и крепким больным. Он обеспечивает большую свободу манипуляций, дает возможность хорошо восстановить пищеводное отверстие диафрагмы. Вместе с тем при этом доступе затруднена ревизия органов брюшной полости.
Большое количество операций, применяющихся при хирургическом лечении грыж пищеводного отверстия диафрагмы, можно разделить на следующие группы.
- Операции, суживающие пищеводное отверстие диафрагмы и укрепляющие пищеводно-диафрагмальную связку.
- Гастрокардиопексия.
- Операции, воссоздающие угол Гиса.
- Фундопликации.
- Операция Белси.
Операции первой группы получили широкое распространение после работ Harrington (1949) и Allison (1951).
Harrington (1949) предложил следующую операцию при грыжах пищеводного отверстия диафрагмы. После лапаротомии и извлечения грыжевого содержимого в брюшную полость удаляется избыток брюшинного мешка, оставляя на пищеводе полоску в 1—2 см (рис. 54). Пищевод смещается вправо и фиксируется узловыми швами к краям пищеводного отверстия диафрагмы с захватом остатков пищеводно-диафрагмальной связки (рис. 55). После этого накладываются П-образные швы на ножке диафрагмы (рис. 56). Иногда ушивание ножки диафрагмы производят с обеих сторон от пищевода. После ушивания кардия фиксируется к диафрагме с захватом в швы остатков грыжевого мешка (рис. 57). Иногда при большом отверстии Harrington подкреплял линию швов полоской из широкой фасции бедра.
Allison придает большое значение в осуществлении замыкательной функции кардии правой ножки диафрагмы и функции пищеводнодиафрагмальной связки. Операция, разработанная им, направлена на укрепление указанных образований.
Производится левосторонняя торакотомия в седьмом-восьмом межреберье. Отделяют легкое от медиастинальной плевры. Последнюю рассекают над пищеводом и продлевают разрез на грыжевое выпячивание. Пищевод выделяют из окружающих тканей до уровня нижней легочной вены. Обнажают ножки диафрагмы и накладывают 3—5 провизорных швов (рис. 58). В верхний шов захватывают и стенку пищевода. Диафрагму на расстоянии
- см от края пищеводного отверстия рассекают и вскрывают брюшную полость. Пальцами, введенными через разрез в брюшную полость, выпячивают в грудную полость пищеводно-диафрагмальную связку. Отступя на
- см от пищевода, рассекают связку, избыток ее иссекают (рис. 59), производя тщательный гемостаз. Остатки пищеводно-диафрагмальной связки подшивают П-образными швами к краям пищеводного отверстия диафрагмы, в результате чего пищеводно-диафрагмальная связка фиксируется к нижней поверхности диафрагмы (рис. 60). После этого завязывают наложенные на ножки швы, суживая пищеводное отверстие диафрагмы до размера, пропускающего кончик пальца. Ушивают отверстие в диафрагме (рис. 61), дренируют и ушивают плевральную полость.
Операция Аллисона дает значительный процент рецидивов грыжи (10) и у 25% оперированных сохраняются явления рефлюкса. Поэтому в настоящее время эти операции в самостоятельном виде применяются редко и являются составной частью более сложных операций.
Операция гастрокардиопексии заключается в фиксации желудка и пищевода к различным образованиям поддиафрагмального пространства и восстановлении, по возможности, клапанной функции кардии. Boerema (1958) предложил фиксировать малую кривизну желудка как можно ниже к передней брюшной стенке. Nissen (1959) подшивал не только малую кривизну, но и дно желудка. Pedinelli (1964) для фиксации пищеводно-желудочного угла применил кожный U-образный лоскут, взятый из краев раны. Лоскут проводят вокруг кардии и фиксируют к прямым мышцам живота. Ram- pal с этой же целью использовал круглую связку, проведя и фиксируя ее вокруг пищевода. Дополнительно желудок подшивают к пищеводу. Наиболее эффективной из операций этой группы оказалась операция Хилла
- , который считает, что основной фиксирующей частью пищеводно-желудочного соединения является задняя часть пищеводнодиафрагмальной связки, прочно связанной с предаортальной связкой. Причиной образования скользящей грыжи пищеводного отвер-

56. Операция Геррингтона. Сшивание 57. Операция Геррингтона. Фиксация
ножек диафрагмы, пищевода к ножкам диафрагмы.


- Операция Аллисона. Провизорные швы на ножки диафрагмы.
- Операция Аллисона. Иссечение грыжевого мешка.

- Операция Аллисона. Подшивание пищевода к диафрагме.
- Операция Аллисона. Конечный этап операции.

62. Операция Хилла. Рассечение брюшины над пищеводом.

- Операция Хилла. Фиксация кардии к преаортальной фасции и ножкам диафрагмы.
стия диафрагмы, по его мнению, является отсутствие или ослабление фиксации пищевода к предаортальной фасции. Разработанная им операция направлена на создание прочной фиксации кардии и пищевода к предаорталь- ной фасции.
Верхне-срединная лапаротомия. Мобилизуют левую долю печени и рассекают верхнюю половину малого сальника, пищеводно-диафрагмальную связку (рис. 62). Пищевод низводят в брюшную полость. Выделяют пищеводное отверстие диафрагмы, предаортальную фасцию и дугообразную связку (рис. 63). Накладывают и завязывают Z-образные швы на ножке диафрагмы. Пищеводное отверстие должно пропускать только указательный палец. Желудок поворачивают кпереди. Накладывают Z-образные швы, захватывающие оба листка малого сальника, пищеводно-диафрагмальную связку, серозно-мышечный слой желудка и затем предаортальную фасцию. После завязывания этих швов накладывают два узловых шва между дном желудка и пищеводом для воссоздания угла Гиса (рис. 64).
Широкое распространение для лечения грыж пищеводного отверстия диафрагмы, осложненных рефлюкс-эзофагитом, получила фундопли- кация, разработанная Nissen (1961).
Верхне-срединная лапаротомия. Рассекают левую треугольную связку печени. Желудок извлекают из брюшной полости и натягивают. Рассекают верхнюю половину малого сальника. Частично мобилизуют дно желудка, для чего приходится перевязывать 1—2 короткие желудочные артерии, проходящие в желудочноселезеночной связке. Пищевод выделяют из окружающих тканей и берут на держалку. Дном желудка как манжеткой окутывают пищевод (рис. 65).
Несколькими швами, захватывающими пищевод, стенки желудка фиксируют вокруг пищевода (рис. 66). В заключение операции желудок подшивают к передней брюшной стенке (рис. 67).
За последние годы среди зарубежных хирургов получила распространение операция Белей, которая направлена на устранение грыжи и воссоздание внутрибрюшного отдела пищевода с одновременной фундопликацией.
Задне-боковая левосторонняя торакотомия по седьмому — восьмому межреберью. Пищевод мобилизуют до нижней легочной вены, сохраняя блуждающие нервы. Рассекают пищеводно-диафрагмальную связку и кардию извлекают через расширенное пищеводное отверстие диафрагмы в плевральную полость. Иногда для этого перевязывают и пересекают 1—2 короткие желудочные артерии. Накладывают провизорные швы на ножки диафрагмы. Для облегчения этого перикард отделяют от диафрагмы. Швы проводят через сухожильную часть медиальной и поверхностные мышечные пучки латеральной стенки, не захватывая всю ножку. По передне-боковой поверхности пищевода и кардии накладывают продольные швы. Шов на пищеводе накладывают на 2—3 см выше, на желудок на 2 см ниже пищеводно-желудочного соединения (рис. 68). Второй ряд начинается на стенке пищевода на 1 см выше и проходит через желудок на 2 см ниже предыдущих швов, проходя также через сухожильную часть диафрагмы (рис. 69). Таким образом, дно желудка подшивают вокруг передних двух третей пищевода и одновременно пищевод и кардию фиксируют к диафрагме. После завязывания этих швов кардия погружается в брюшную полость. Завязывают провизорные швы на ножках диафрагмы (рис. 70). Ушивают плевральную полость.
По данным зарубежных авторов, операция Белси дает наименьшее число рецидивов и наиболее надежную профилактику реф- люкса.
Успех операции Belsey связывают с устранением боковой тяги на пищеводно-диафрагмальную связку путем ее пересечения и использования для наложения первого ряда швов, восстановлением острого угла Гиса и клапанного механизма (рис. 71), восстановлением нормальной позиции внутрибрюшного отдела пищевода, мускулатуры пищеводного отверстия диафрагмы.
Из операций третьей группы наиболее совершенной является операция Латейста
- , которая направлена на восстановление нормальной анатомии кардиоэзофагаль- ной области (рис. 72, 73).
-


 Фундопликация по Ниссену. Вид операции после укутывания пищевода дном желудка.
Фундопликация по Ниссену. Вид операции после укутывания пищевода дном желудка. - Фундопликация по Ниссену. Подшивание дна желудка к передней брюшной стенке.

-
 Операция Бэлси. Первый ряд швов 69. Операция Бэлси. Второй ряд швов,
Операция Бэлси. Первый ряд швов 69. Операция Бэлси. Второй ряд швов,
 на пищевод и дно желудка.
на пищевод и дно желудка.

70. Операция Бэлси. Швы на ножки диафрагмы.
 72. Операция Латаста. Швы на ножки 73. Операция Латаста. Фундофренико-
72. Операция Латаста. Швы на ножки 73. Операция Латаста. Фундофренико-
 диафрагмы. пексия.
диафрагмы. пексия.

- Операция Тупэ. Подшивание дна желудка к правой ножке диафрагмо1.
- Операция Тупэ. Конечный этап операции.
Верхне-срединная лапаротомия. Мобилизуют левую долю печени путем пересечения треугольной связки. Рассекают верхнюю половину малого сальника, затем пищеводно-диафрагмальную связку. Пищевод выделяют и берут на держалку. Выделяют ножки диафрагмы и накладывают на них 2—3 узловых шва. Пищеводное отверстие должно пропускать кончик указательного пальца. Для воссоздания острого угла Гиса подшивают несколькими швами дно желудка к пищеводу. Дно желудка также несколькими швами подшивается к диафрагме. Пищеводно-диафрагмальную мембрану подшивают к абдоминальному отделу пищевода. На этом операция заканчивается.

 Dor (1963) предложил, так же как и Nissen, выделять пищевод, накладывать на ножки швы, но окутывать пищевод не полностью со смещением дна желудка кпереди. Toupet — в такой же методике, но со смещением дна желудка кзади (рис. 74, 75). А. А. Шалимов при оперативном лечении грыж пищеводного отверстия диафрагмы применяет в основном две методики операций. При грыжах, не сопровождающихся выраженным пептическим эзофагитом,— операцию, аналогичную операции Хилла. Мобилизуют кардиальный отдел желудка. Обнажают и накладывают провизорные П-образные швы. Пищевод низводят в брюшную полость и фиксируют, накладывая швы на остатки пищеводно-диафрагмальной связки и диафрагму, в пищеводном отверстии диафрагмы (рис. 76). Кардию фиксируют к предаортальной фасции, захватывая в шов правую ножку диафрагмы. После этого завязывают провизорные швы и подшивают к диафрагме дно желудка, располагая его спереди пищевода (рис. 77). При грыжах пищеводного отверстия, осложненных рефлюкс-эзофагитом, применяют фундопликацию по Ниссену.
Dor (1963) предложил, так же как и Nissen, выделять пищевод, накладывать на ножки швы, но окутывать пищевод не полностью со смещением дна желудка кпереди. Toupet — в такой же методике, но со смещением дна желудка кзади (рис. 74, 75). А. А. Шалимов при оперативном лечении грыж пищеводного отверстия диафрагмы применяет в основном две методики операций. При грыжах, не сопровождающихся выраженным пептическим эзофагитом,— операцию, аналогичную операции Хилла. Мобилизуют кардиальный отдел желудка. Обнажают и накладывают провизорные П-образные швы. Пищевод низводят в брюшную полость и фиксируют, накладывая швы на остатки пищеводно-диафрагмальной связки и диафрагму, в пищеводном отверстии диафрагмы (рис. 76). Кардию фиксируют к предаортальной фасции, захватывая в шов правую ножку диафрагмы. После этого завязывают провизорные швы и подшивают к диафрагме дно желудка, располагая его спереди пищевода (рис. 77). При грыжах пищеводного отверстия, осложненных рефлюкс-эзофагитом, применяют фундопликацию по Ниссену.
Параэзофагальная грыжа является более редкой патологией, чем скользящая грыжа пищеводного отверстия диафрагмы. В этом случае пищеводно-желудочное соединение располагается под диафрагмой, пищеводно-диафрагмальная связка хорошо выражена и не растянута. Дно желудка и большая кривизна желудка смещаются в грудную полость рядом
с пищеводом через расширенное пищеводное отверстие. Содержимое параэзофагальной грыжи со всех сторон покрыто брюшиной, т. е. имеется грыжевой мешок. В ряде случаев грыжевое выпячивание располагается не рядом с пищеводом, а отдельно от него фиброзно-мышечными волокнами. Параэзофагальная грыжа при увеличении своих размеров может сместиться в средостение и кардию. В таких случаях говорят о комбинированной грыже. Кроме желудка, содержимым грыжевого мешка могут быть тонкий и толстый кишечник, сальник, селезенка. При бессимптомном течении параэзофагальная грыжа может быть случайной находкой при рентгенологическом исследовании. В клинически выраженных случаях параэзофагальная грыжа проявляется симптомами сдавления или ущемления выпавших органов. Диагностика этих грыж не представляет больших затруднений. При обзорной рентгеноскопии отмечается внутригрудное расположение газового пузыря желудка. Исследование желудка и кишечника с помощью контрастной массы позволяет точно определить содержимое грыжевого мешка.
Ввиду опасности увеличения размеров грыжи и угрозы ущемления параэзофагальные грыжи подлежат оперативному лечению. Операция заключается в ушивании грыжевых ворот. При больших и комбинированных грыжах, кроме того, выполняется фундопликация по Ниссену.
Источник
Хирургия снижения веса ¦ Лечение ожирения в Москве ¦ Симультанная операция бандажирования желудка с пластикой грыжи пищеводного отверстия диафрагмы
Ожирение – это хроническое многофакторное заболевание, основой которого является нарушение обмена веществ, характеризующееся избыточным отложением жировой ткани и поражением всех органов и систем и чаще всего рецидивирующее после прекращения терапии. По данным статистики ВОЗ 1,7 млрд. человек страдает ожирением .
Ожирение является одним из предрасполагающих факторов развития грыжи пищеводного отверстия диафрагмы (ГПОД). По нашим данным у 40 % больных ожирением имеется грыжа пищеводного отверстия диафрагмы, причем до 50% ГПОД выявляется только во время операции.
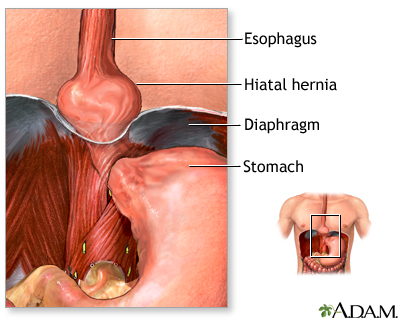
На сегодняшний день ГПОД является противопоказанием к выполнению лапароскопического регулируемого бандажирования желудка.
Вышеуказанные данные свидетельствуют об актуальности проблемы, и являются основанием для разработки методики симультанного вмешательства. У большинства больных, которым планировалось симультанное оперативное лечение имелись типичные жалобы на избыточный вес, невозможность снизить вес консервативно, отдышку при ходьбе, боли в суставах, изжогу, связанную с приемом пищи, преимущественно при смене положения тела, а также в ночное время, периодические боли и чувство дискомфорта за грудиной.
В связи с тем, что у всех больных выражен рефлюкс – эзофагит, у большинства имеется периэзофагит, с развитием спаечного процесса вокруг пищевода. Очень часто у больных с выраженной абдоминальной формой ожирения сильно развита жировая клетчатка в области пищеводно – желудочного перехода и кардии, при необходимости можно произвести ее удаление, мобилизация будет проходить намного легче, при застегивании бандажа и выполнении фундопликации «малый» желудочек будет лучше визуализироваться.
Крурорафия производится аппаратом Endosticth (Tyсo, USA). После завершения крурорафии выполняется фундопликация, но т.к. операция симультанная вначале устанавливается регулируемый бандаж на желудок.
Техника операции лапароскопичекого регулируемого бандажирования желудка и фундопликации при использовании бандажа Lap Band. При выполнении операции с использованием бандажа Lap Band, техника проведения вмешательства несколько отличается.
Бандаж Lap Band мы считаем наиболее удобным бандажом при симультанном выполнении фундопликации, особенностью является плавный переход замка в катетер. Отличием от описанной выше техники вмешательства, является то, что вначале проводится катетер бандажа. Далее в калибровочный баллон вводится физиологический раствор, зонд подтягивается и под баллоном застегивается бандаж. Данная техника операции несколько легче, лучше формируется фундопликационная манжета .
Все больные, которым выполнена симультанная операция были осмотрены через 1, 3, 6, 12 месяцев. Критериями оценки эффективности операции были: анкета оценки качества жизни SF36, отсутствие клинических проявлений гастро – эзофагеально рефлюксной болезни, отсутствие признаков рефлюкс – эзофагита на ЭГДС, отсутствие признаков грыжи пищеводного отверстия диафрагмы при проведении полипозиционного рентген контрастного исследования желудка с пробой Вальсальвы.
Заключение: Применяемая нами методика симультанного регулируемого бандажирования желудка с является достаточно эффективной и безопасной. Методика достоверно позволяет улучшить качество жизни пациентов с ожирением и грыжей пищеводного отверстия диафрагмы.
8-925-750-25-15 ЛЕЧЕНИЕ ОЖИРЕНИЯ В МОСКВЕ
(495) 506-61-01 – справочная по хирургии снижения веса
ЗАПРОС в КЛИНИКУ
Источник
Рассказывает профессор Наиль Гибадулин –
хирург, д.м.н.
Операции, суживающие просвет желудка, в хирургии называют рестриктивными. Название происходит от латинского слова «restrictio», что значит «ограничение». В настоящее время применяются главным образом два вида рестриктивных операций:

Эти операции используют один и тот же механизм снижения веса. В чем же заключается этот механизм? В желудке имеется особая зона, которая располагается ниже соединения пищевода с желудком.
Бандажирование желудка (наложение на желудок регулируемого ограничительного кольца).
Рукавная гастропластика.
В этой зоне сосредоточены рецепторы насыщения – особые клетки, подающие сигналы в мозг о том, что желудок заполнен, и что нужно прекратить прием пищи. Эти клетки возбуждаются, когда стенка желудка растягивается. В обычных условиях такое растяжение наступает только после того, как пища заполнит желудок и дойдет до уровня этой зоны.
Рестриктивные операции на желудке используют именно работу этих рецепторов.
Бандажирование желудка
При этой операции вокруг верхней части желудка накладывается регулируемое кольцо, и он приобретает форму песочных часов.
«Малый желудочек», располагающийся над кольцом, имеет объем всего
10-15 мл, т.е. человеку достаточно съесть всего одну столовую ложку пищи, чтобы она заполнила «малый желудочек». Стенка желудка в этом месте растягивается, и рецепторы насыщения начинают посылать в мозг сигнал «достаточно, я сыт». Таким образом, человек просто не может (и главное не хочет) съесть много пищи, и естественно, начинает худеть. Такая операция по наложению регулируемого ограничительного кольца сейчас очень популярна в мире, особенно в Европе. Точное название этой операции: «лапароскопическое бандажирование желудка».
На сегодняшний день в качестве ограничительного кольца используется
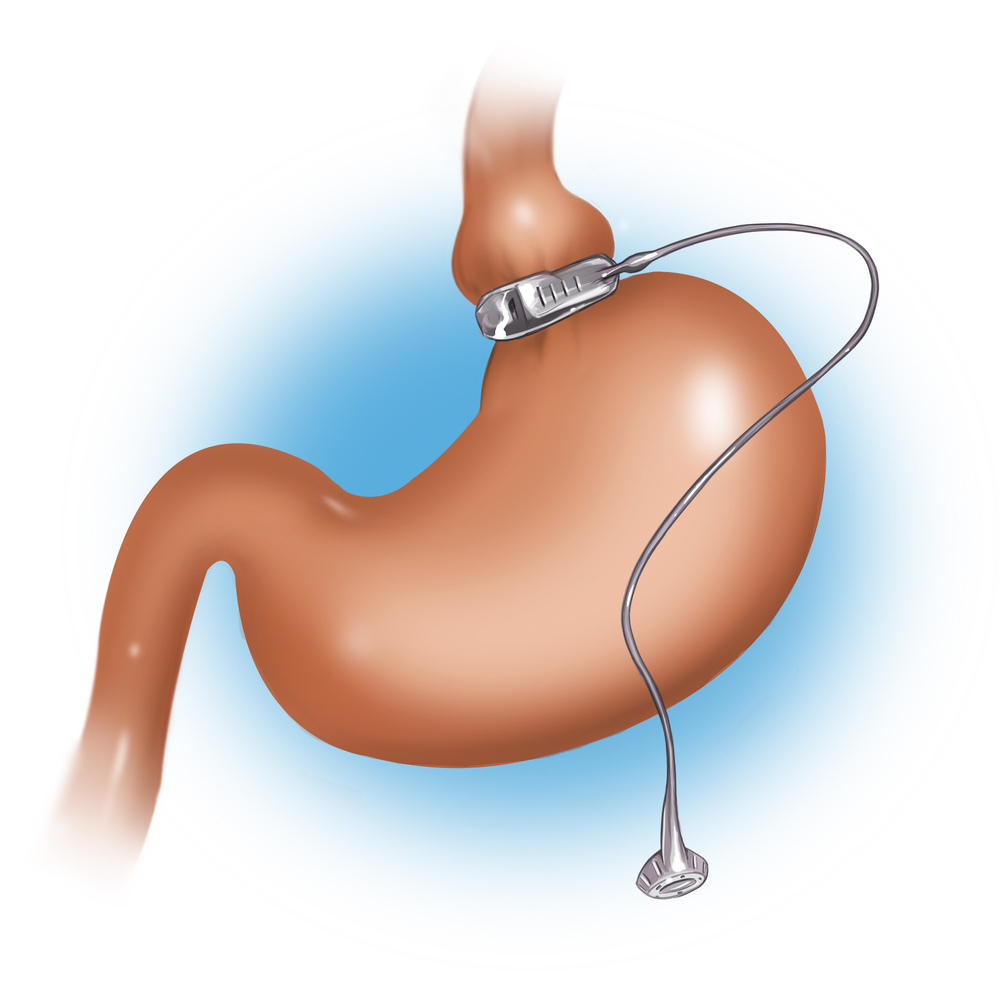
только регулируемый силиконовый бандаж, имеющий внутреннюю гидравлическую манжету. В послеоперационном периоде, через специальный регулировочный порт, имплантируемый под кожу, в полость манжеты вводится жидкость. Это необходимо для точной калибровки кольца для каждого пациента: мы добиваемся такого сужения, которое, с одной стороны, будет обеспечивать задержку твердой пищи над кольцом, с другой – свободно пропускать воду и другую жидкость. Введение жидкости в манжету – процедура, которая называется регулировкой. Проведение регулировок является важнейшим условием снижения веса после операции бандажирования желудка.
Преимущества операции бандажирования желудка по сравнению с другими бариатрическими операциями
Непосредственный риск самой операции очень низкий.
Не пересекаются и не удаляются никакие органы.
Возможность легкого управления просветом сужения (это дает возможность подобрать диаметр кольца под индивидуальные потребности пациента).
Полная и легкая обратимость операции (при необходимости или по желанию самого пациента бандаж можно легко убрать, после чего сразу восстанавливается прежняя анатомия желудка).
Бандажирование можно легко переделать в любую другую бариатрическую операцию (если по каким-либо причинам пациент не будет удовлетворен результатами бандажирования или качеством жизни с бандажом).
Недостатки операции бандажирования желудка по сравнению с другими бариатрическими операциями
Дискомфорт питания
чувство насыщения, которое должно возникать при задержке пищи над бандажом, многими пациентами характеризуется как чувство «застревания».
невозможность полностью адаптироваться к новым правилам питания после бандажирования желудка.
- возникновение почти ежедневной рвоты в ответ на нарушение правил питания при бандажировании желудка.
Большое количество различных «мелких» осложнений, возникающих в течение всей последующей жизни, связанных с наличием в организме инородного тела. К числу таких осложнений можно отнести:
Переворот регулировочного порта.
Разгерметизацию системы бандажа.
Смещение бандажа книзу.
Расширение малого желудочка над кольцом.
Нагноение в области регулировочного порта или всей системы.
Расширение пищевода и даже постепенная миграция кольца в просвет желудка*.
* Два последних осложнения являются следствием «перетянутости» бандажа, т.е. возникают в случае, когда регулировочная манжета кольца затянута слишком сильно. По данным больших статистически достоверных исследований известно, что у 50% пациентов, которым установлен желудочный бандаж, по разным причинам приходится делать повторные корректирующие операции (восстанавливающие работу системы), либо полное удаление бандажа. Справедливости ради следует отметить, что все перечисленные осложнения не являются фатальными и могут быть сравнительно легко устранены при повторном хирургическом вмешательстве.
Рукавная гастропластика
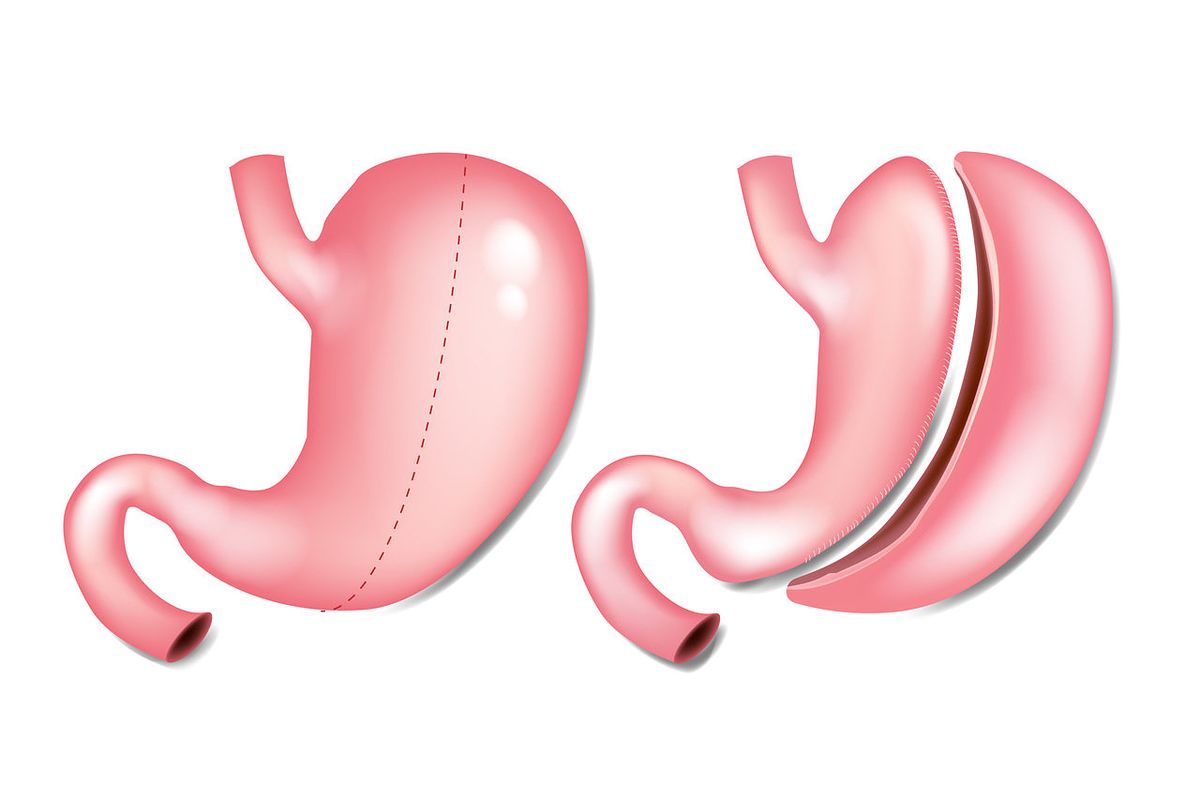 Основана на рестриктивном принципе, то есть на сужении верхнего отдела желудочно-кишечного тракта для ограничения поступления пищи.
Основана на рестриктивном принципе, то есть на сужении верхнего отдела желудочно-кишечного тракта для ограничения поступления пищи.
Эта операция зарекомендовала себя как эффективный способ хирургического лечения избыточного веса, более того, она успела стать мировым стандартом, наряду с бандажированием желудка и желудочным шунтированием.
Суть этого вмешательства заключается в формировании протяженного узкого желудочного «рукава» для затруднения прохождения твердой пищи на участке от пищевода до антрального (конечного) отдела желудка.
Остается только очень узкий «рукав» вдоль малой кривизны желудка, в то время как дно и тело полностью удаляются. Для пересечения и сшивания желудка, как и при других бариатрических операциях, применяются специальные эндохирургические сшивающие аппараты и кассеты к ним. Каков же механизм задержки пищи, если нет кольца, обеспечивающего плотное локальное сужение по ходу ее продвижения? Если Вы немного помните школьный курс физики, то понять суть явления очень просто: сопротивление, которое испытывает жидкость, проходя через трубопровод, прямо пропорционально длине трубопровода и обратно пропорционально его диаметру. Таким образом, пища, проходя по длинному и очень узкому «трубопроводу» преодолевает значительное сопротивление и, задерживаясь, вызывает стойкое чувство насыщения при очень малом количестве.
Интересна история этой операции. Она появилась как первый этап билиопанкреатического шунтирования у пациентов с суперожирением (180 кг и выше). Известно, что риск длительной операции у таких больных очень серьезный, поэтому хирурги старались разбивать всю процедуру на два коротких этапа: 1) операция рукавной резекции желудка, 2) операция по перемещению тонкой кишки, причем второй этап предполагалось выполнять только через год, после частичного снижения веса.
Каково же было удивление хирургов, когда выяснилось, что эффект «первого этапа» был таким же сильным, как при такой классической бариатрической операции, как желудочное шунтирование. Второй этап операции у этих пациентов не требовался, кишечник оперированных пациентов оставался незатронутым и риск развития дефицита белка, кальция, железа, витаминов и других микроэлементов более не омрачал ближайшие перспективы жизни пациентов.
Место рукавной гастропластики среди других современных бариатрических операций
Преимущества рукавной гастропластики:
Эффект операции рукавной гастропластики в отношении веса приближается к желудочному шунтированию.
Отсутствие необходимости в коррекционных мероприятиях в послеоперационном периоде (операция похожа на желудочное шунтирование – «сделал и забыл»).
Отсутствие инородного тела в организме.
Возможность при необходимости «ушить» желудочную трубку, если эффект операции в будущем будет оценен как «недостаточный».
Возможность при необходимости переделать рукавную гастропластику в желудочное или билиопанкреатическое шунтирование (для этого нужно просто дополнить операцию «кишечным этапом»).
Самая «беспроблемная» в отдаленном периоде жизни операция (после нее реже всего случаются связанные с хирургией осложнения).
Однако эффективность операции еще не свидетельствует о том, что ее надо выполнять всем подряд, отбросив весь многолетний опыт бариатрической хирургии. Как и все другие операции, это вмешательство наряду с неоспоримыми достоинствами имеет ряд недостатков.
Недостатки рукавной гастропластики:
Единственная необратимая бариатрическая операция.
Имеет более высокий начальный хирургический риск, по сравнению с бандажированием желудка (риск связан с необходимостью пересечения и удаления части желудка). Для предотвращения развития ранних осложнений срок пребывания в стационаре оперированных пациентов составляет 4 суток (после бандажирования желудка всего 1 сутки).
В удаляемой части желудка находится зона выработки так называемого внутреннего фактора Кастла. Это белок, который, связываясь с витамином В12, обеспечивает его всасывание в кровь из желудочно-кишечного тракта. В большинстве случаев оставшегося желудка хватает для того, чтобы обеспечить потребности организма в этом белке, однако, может развиться так называемая В12 дефицитная анемия (т.е. снижение гемоглобина крови). В случае возникновения данной проблемы, необходимо принимать витамин В12.
По данным литературы, почти у 50% пациентов, которым сделана рукавная гастропластика, развивается изжога.
Результаты операций, сделанных до 2010 г., были такими же. Это заставило изменить технику выполнения операции. Сейчас мы сохраняем естественный клапан между пищеводом и желудком, что привело к снижению частоты этой проблемы почти в 10 раз.
Таким образом, сейчас в нашей практике, изжога имеется у 5% пациентов. Тем не менее, нельзя исключить ситуацию, когда потребуется постоянный прием медикаментов от изжоги.
Источник
