Пищеводные анастомозы при раке желудка

Рак пищевода встречается нечасто, ежегодно поражает чуть более 7,5 тысяч россиян или 8–9 человек из 100 тысяч населения, преимущественно пожилого возраста. Самые высокие показатели, двадцатикратно превышающие российские, отмечены в Китае, Корее, Японии, Монголии, Иране и Бразилии.
В структуре мужской онкологической заболеваемости рак пищевода взял 2, 5%, тогда как среди женских раков — только 0,5%. Это совсем не женское заболевание, мужчины болеют почти в четыре раза чаще и начинают болеть раньше. В мужской когорте средний возраст выявления онкологического поражения пищевода 64 года, то в женской — после 70 лет.
Факторы риска
Рак пищевода одна из самых скрытно текущих опухолей, поскольку пищеводная трубка достаточно растяжима и даёт знать о неблагополучии при сужении просвета более чем на две трети. Пациенты обращаются к врачу, когда может просочиться только вода. При эндоскопическом исследовании желудка пищевод «пролетают», планируя осмотр слизистой желудка в плане диспансеризации или контроль хронической язвы желудка, и если не иметь намерения что-то прицельно найти в пищеводе, то походя ничего и не обнаружат.
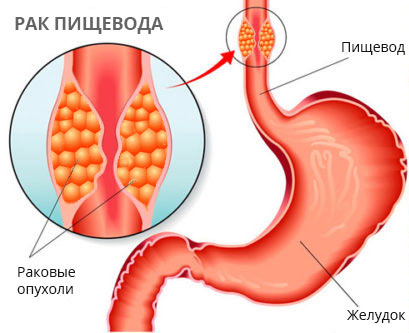
Есть ещё одна проблема — проблема личности. Для жителей Средней Азии, пьющих обжигающий чай, рак пищевода — традиционная болезнь. Злокачественная опухоль пищевода поражает пьющих крепкие алкогольные напитки, курящих, потребляющих некачественную пищу. Не минует рак пищевода и граждан с избыточным весом.
Также вероятность развития злокачественного новообразования повышает наличие грыжи пищеводного отверстия диафрагмы при которой происходит заброс желудочного содержимого в неприспособленный для такой агрессивной среды пищевод. Регулярно «обжигаемый» соляной кислотой пищевод даёт знать о себе гастро-эзофагеальной рефлюксной болезнью, коротко именуемой ГЭРБ.
Второе заболевание, с довольно высокой частотой приводящее к развитию аденокарциномы пищевода — пищевод Барретта. При пищеводе Барретта нормальный природный плоский эпителий слизистой оболочки в месте перехода в желудок локально, буквально гнёздами, замещается нетрадиционным цилиндрическим эпителием, такое состояние частичной замены называется метаплазией. И то воздействие различных жизненных факторов, которое легко переносит плоский эпителий, совершенно не подходит цилиндрическому, он страдает и сбивается с курса, давая рост раковым клеткам. Все больные пищеводом Барретта должны наблюдаться и лечиться, во избежание развития рака.
Эти факторы риска развития рака пищевода устранимы. Но есть и неустранимый — ахалазия пищевода, двадцатикратно увеличивающая вероятность рака. Заболевание обусловлено ненормальным регулированием нервной системой сокращений пищевода при передвижении по нему пищи и правильного открытия сфинктера у входа в желудок. Пищевод сужается циркулярными рубцами, а над сужением возникает чрезмерное расширение. Особенность в том, что твёрдая пища проходит легко, а вот жидкая — плохо. При этом состоянии пища проходит очень плохо, подолгу застаиваясь в расширении и формируя хроническое воспаление слизистой оболочки. При воспалении начинается избыточное деление клеток эпителия слизистой, и сбой одной клетки с правильной программы может дать начало раку.
Клиническая картина
В пищеводе есть физиологические сужения, где преимущественно и начинается злокачественный рост. Сужения эти обусловлены прохождением вблизи других анатомических образований — аорты и развилки трахеи на бронхи, в местах перехода глотки в пищевод и пищевода в желудок тоже имеется небольшое сужение. Считается, что здесь слизистая более подвержена мелким травмам грубой пищей, значит, чаще возникает воспаление. Тем не менее, в шейном отдела частота рака составляет 10%, в нижней трети пищевода — 30%, а 60% раков образуется в среднем сегменте.
Злокачественные клетки не только растут в толщу органа, как бывает при большинстве раковых образований, они ещё и мигрируют по мелким лимфатическим сосудикам. Сосудики формируют внутри пищеводной стенки полноценную лимфатическую сеть, распространяя опухоль внутри, поэтому протяжённость опухоли может быть и 5, и 10, и 15 сантиметров.

В запущенной стадии локализация определяет симптоматику, а первыми признаками считается ощущение прилипания пищи к одному и тому же месту или царапание слизистой кусочком еды. По мере прогрессирования появляется затруднённое прохождение сначала твёрдых кусочков, потом каши, далее жидкости. Всё этот называется дисфагия. Сначала пациент запивает кусочки еды водой, проталкивая их, после это уже не помогает, нарушается питание, человек худеет. Соприкосновение опухоли с пищей приводит к воспалению, появляется неприятный гнилостный запах, при регулярной травме рыхлая слизистая опухоли начинает кровоточить, может развиться опасное для жизни кровотечение.
Присоединяются боли, поскольку пищевод сокращается перистальтическими волнами, боль имеет спастический характер. Прорастание опухоли через всю толщу пищеводной стенки делает боль постоянной, локализуется она между лопатками. Инфильтрация опухолью клетчатки средостения вовлекает в процесс возвратный нерв, отвечающий за движение голосовых связок, появляется осиплость и попёрхивание при питье. Нерв могут сдавить увеличенные метастазами лимфатические узлы и пропадёт звучность голоса.
Как и при ахалазии, над сужением пищевода опухолью образуется расширение, где копится еда. Ночной заброс скопившихся пищевых масс в дыхательное горло тоже может привести к пневмонии. А днём беспокоит сильная слабость, температура. Если в процесс вовлечены дыхательные пути, то может сформироваться соустье между пищеводом и трахеей или крупными бронхами — свищ, по которому крошки еды будут попадать в дыхательную трубку, вызывая кашель и пневмонию. Если такой свищ откроется из пищевода в клетчатку средостение, то её воспаление приведёт к смерти.
Диагностика
Современная диагностика, сделавшая с конца прошлого века рывок в развитии, активному выявлению опухоли пищевода помогает мало, только у 6,4% из всех заболевших опухоль находят до появления ярких клинических признаков. Как и в докомпьютерную медицинскую эру рак пищевода на I–II стадии выявляют только у 28,2%, на III стадии — у 36,4%, и треть попадает к доктору уже с отдалёнными метастазами. По причине запущенности 60% больных с момента выявления рака не проживут и года, а 5 лет проживают только 32,3%.
Статистические показатели у россиян хуже только при раке печени и поджелудочной железы, действительно высокозлокачественных опухолях с весьма высоким метастатическим потенциалом. По степени злокачественности рак пищевода отнюдь не под стать им, просто у 73% рак выявляется в распространённом варианте, когда возможности терапии ограничены сугубо паллиативной помощью.
Лечение рака пищевода
Главный и основной метод терапии — хирургия, но выявление опухоли в запущенном состоянии при невозможности замены всей пищеводной трубки аналогичной анатомической структурой — техническое ограничение хирургических возможностей, не всегда даёт желаемый результат. Поэтому к операции подключают лекарственную и лучевую терапии. Выбор ведущего метода лечения диктуется размерами и локализацией опухоли, состоянием больного и сопутствующими заболеваниями.
- При очень небольшой опухоли, не прорастающей слизистую, выполняют резекцию только слизистой с подлежащим слоем с помощью гастроскопа, и результаты лечения очень хорошие.
- При I‑II стадии рака часть пищевода удаляется, дефект заполняют сегментом кишки или формируют трубку из желудка. Сегодня возможно использовать эндоскопическое оборудование при этих операциях.
- При распространении опухоли в мышечный слой и далее тоже делается операция, но в этом случае результаты не очень хороши, поэтому её дополняют предоперационной химиотерапией или облучением. В некоторых случаях, когда невозможно радикально удалить опухоль, ограничиваются химиолучевой терапией.
- Предоперационная химиотерапия максимальный выигрыш даёт при аденокарциноме, в некоторых случаях проводят несколько курсов до операции и несколько после.
- Профилактическую терапию после радикальной операции не проводят из-за малой эффективности.
- Без химиотерапии эффективность лучевой терапии тоже невысока, методы лучше совмещать, тогда операцию делают через 6–8 недель после завершения консервативного лечения, такой комплексный подход позволяет прожить 5 лет ещё 13% больных.
- Иногда химиолучевое лечение проводят при недостаточной радикальности операции.
- Химиолучевое лечение может проводиться при невозможности операции, когда опухоль слишком большая, или при маленькой опухоли, но с общими противопоказаниями к операциям. В этом консервативном варианте выживаемость сравнима с хирургическим лечением.
- При наличии свищей химиолучевое лечение невозможно.
- Химиолучевое лечение может осложниться острым воспалением слизистой пищевода, которое потребует перевода на питание «через капельницу».
В онкологической гастроэнтерологии для восстановления просвета пищевода часто используется стентирование. Это решает серьезные задачи, не прибегая к «большой хирургии», малоинвазивным способом.
Паллиативное лечение распространённого рака пищевода
В этой ситуации на передний план выходит полная невозможность питания через практически закрытый опухолью пищевод. Часто прибегают к расширению — реканализации или установке специального стента в пищеводе. Стенты обязательны при соединении пищевода и трахеи или бронхов соустьем — опухолевым свищом, что предотвращает заброс пищи в дыхательное дерево и уберегает от пневмонии. В некоторых случаях во время эндоскопии опухоль частично разрушают лазером, используя фотодинамическую терапию. Вариантов лечения рака пищевода достаточно, надо вовремя и умело их использовать.
Источник
Методы лечения рака пищевода и их эффективность
Общепризнано, что хирургическое лечение лучше всего подходит для лечения аденокарциномы пищевода (почти всегда это поражения нижней трети), в случае если повреждения операбельны. В большинстве других случаев, особенно для поражений в верхней трети и шейной части пищевода, лучшим выбором лечения является сочетание химиотерапии и лучевой терапии. Хирург или радиотерапевт должен определить тип лечения (радикальное или паллиативное) до начала местной терапии.
Радикальное лечение рака пищевода
При продумывании радикальной хирургической операции для пациентов, которые в целом подходят для нее и не имеют признаков отдаленного метастазирования, важно определить степень поражения до проведения окончательной резекции. Для этого рекомендуется пробная лапаротомия, ставшая обычной частью многих операций, когда восстановление достигается путем перемещения (транспозиции) ободочной кишки и создания тем самым жизнеспособного канала между глоткой и желудком.
Радикальное удаление пищевода, проведенное Черни (Czerny) впервые более 100 лет назад, проводится в настоящее время в одну стадию с желудочно-пищеводным анастомозом или перемещением (транспозицией) ободочной кишки. Раньше при проведении операций оставляли постоянную гастростому для обеспечения питания.
Только меньшая часть больных раком пищевода могут быть радикально оперированы, самое частое показание к такой операции — поражения средней или нижней трети пищевода, особенно если по гистологии это поражение представляет собой аденокарциному, при этом подходят больные без явных признаков наличия метастазов. До недавнего времени практически не было указаний на то, что предоперационная лучевая терапия или химиотерапия оказывает влияние на степень радикальности резекции, коэффициенты смертности при операции или суммарного выживания.
Но в недавнем крупномасштабном исследовании в Великобритании показано поразительное улучшение при применении предоперационного сочетания химиотерапии (цисплатином и фторурацилом) с лучевой терапией. Коэффициенты выживаемости за 2 года составили 43% и 34% (с использованием химиотерапии и без нее); медиана коэффициентов выживаемости (с применением химиотерапии) равнялась 16,8 месяца по сравнению с 13,3 месяца (без нее). Данные предыдущих исследований были неутешительны.
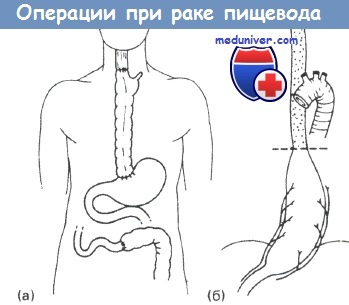
Операция при раке пищевода:
(а) полное удаление пищевода с замещением ободочной кишкой;
(б) мобилизация желудка и низведение в случае карциномы нижней трети пищевода.
Для больных карциномой верхней трети пищевода в качестве лечения обычно выбирают лучевую терапию, однако некоторые врачи склоняются в этом случае к хирургическому лечению. Рандомизированного сравнения этих типов лечения не проводилось. Сочетания химиорадиотерапии сейчас считаются гораздо более эффективными, чем только лучевая терапия.
Лучевая терапия (с сопутствующей химиотерапией или без нее) по сравнению с операцией обладает рядом преимуществ, в том числе более широкой применимостью (ведь большинство больных находятся в пожилом возрасте и плохо питаются), возможностью избежать ларингэктомии, а также значительным облегчением дисфагии для большинства пациентов, с излечиванием, как минимум, 10% пациентов из способных перенести высокие дозы: всего 60 Гр ежедневными порциями в течение 6 недель. К тому же хирургическое лечение характеризуется смертностью приблизительно на уровне 10% (рис. 14.6), оно в отличие от лучевой терапии не подходит для больных с региональным распространением болезни.
И действительно, в классическом обзоре приводится коэффициент смертности, равный 29% по больным во всем мире, получавшим лечение в 1970-е годы, правда, смертность при операциях снизилась с улучшением подбора больных, хирургической техники и поддерживающего лечения. Несмотря на плохие общие результаты, при операции есть преимущество — временное облегчение может быть очень хорошим, а также, как и при лучевой терапии, в некоторых случаях это может привести к излечиванию.
Верхнюю треть пищевода технически сложно подвергнуть облучению из-за длины области обработки и близости спинного мозга. Зоны облучения в идеальном случае должны простираться, как минимум, на 5 см выше и ниже от известных пределов распространения болезни, чтобы адекватно обработать возможное распространение поражения в подслизистом слое стенки. Как и при постперстневидных карциномах, здесь нередко требуется применение сложных технических приемов, с использованием переплетенных, заклиненных, наклонных, множественных полей облучения, часто с компенсаторами (трансформаторами).
Также необходимо тщательное планирование облучения на двух или трех уровнях, чтобы ткань цилиндрической формы получила одинаковую высокую дозу радиации, но при этом чтобы не произошло сверхоблучения прилегающего спинного мозга.
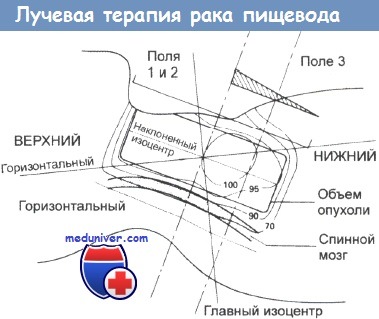
Радикальная лучевая терапия в случае карциномы шейного отдела пищевода.
В связи с несимметричной анатомией необходим план сложного многопольного облучения.
При опухолях средней трети пищевода в качестве основного лечения все больше и больше применяется лучевая терапия, иногда в сочетании с операцией. Некоторые хирурги полагают, что операция протекает легче, и долговременные ее результаты лучше при проведении предоперационного облучения. В техническом плане предоперационную и радикальную лучевую терапию опухолей средней трети пищевода проводить легче, чем опухолей верхней трети пищевода. Как и в отношении опухолей верхней трети пищевода, в настоящее время синхронная химио- и лучевая терапия широко применяются для средней трети пищевода; в нашем центре стандартом лечения является сейчас комбинация митомицина С и 5-ФУ.
В случае рака нижней трети пищевода часто предпочтительна операция, при этом реконструкция, обычно проводимая с мобилизованным желудком, менее сложна.
При раке нижней трети пищевода существует риск того, что желудок будет затронут опухолью и окажется не подходящим для проведения реконструкции. Для неоперабельных опухолей полезной может быть лучевая терапия.
Осложнения при лечении опухолей всех отделов могут быть непростыми или даже тяжелыми как в случае лучевой терапии, так и при операции. Радикальная лучевая терапия часто сопровождается радиационным воспалением пищевода (эзофагитом), требующим лечения щелочными или аспирин-содержащими суспензиями для местного воздействия на воспаленную слизистую пищевода.
Возможные более поздние осложнения включают радиационное повреждение спинного мозга и легких, что ведет к радиационному пульмониту и иногда одышке, кашлю и уменьшению дыхательной емкости, но в повседневной практике такие явления редки. Фиброз и рубцевание пищевода приводят к его стриктуре, из-за чего может потребоваться расширение для сохранения раскрытого состояния пищевода. Несмотря на вышеизложенные факты, большинство больных переносят такое лечение на удивление хорошо, даже при применении химиотерапии.
К хирургическим осложнениям относятся стриктура пищевода и несостоятельность анастомоза, в результате этого — медиастинит, пульмонит и сепсис, иногда приводящие к смерти больного.
У больных с дисплазией высокой степени в пищеводе Барретта многообещающим оказалось использование фотодинамической терапии. Пока еще данные собраны по небольшому числу больных, но такой способ лечения уже признан Национальным институтом клинического искусства (NICE) подходящим в некоторых случаях.
Паллиативное лечение рака пищевода
Паллиативное лечение при раке пищевода может быть очень полезным с применением Целестинского или другого постоянного протеза, лучевой терапии или лазерного лечения (а также их обоих), или иногда при обходной операции, без попытки удалить место первичной опухоли, но с созданием альтернативного канала. Для пациентов, которых нельзя подвергать радикальной операции и лучевой терапии, нужно всегда рассматривать возможность паллиативного лечения, особенно в случаях тяжелой дисфагии. Умеренные дозы облучения могут приводить к выраженным клиническиим улучшениям.
В опытных руках проведение Целестинской или растяжимой пищеводной трубки с металлической сеткой является относительно безопасной и эффективной процедурой, которую можно сочетать с лучевой терапией. Распространенные проблемы при введении трубки включают ее перемещение, желудочно-пищеводный свищ (иногда связанный с попаданием в легкие содержимого желудка), загрудинные боли и дискомфорт. Осложнения при паллиативном облучении минимальны, так как используются низкие дозы: обычно благотворно влияет лечение дозой 30 Гр на протяжении 2-недельного периода, если дисфагия не тотальная, и высокие дозы редко бывают нужны. В нашем центре широко используется внутрипищеводная брахитерапия, предлагающая простую и быструю альтернативу.
С начала 1990-х годов все больше возрастает роль лазерной терапии, которую можно применять в сочетании с лучевой терапией. При этом сразу восстанавливается способность глотать, иногда даже после первого сеанса, и процедуру легко можно повторять. Для больных с нерезектабельной опухолью такое лечение бывает наилучшим и наименее травматичным способом для временного облегчения.
Интересным дополнением к применению лазерной терапии стала идея фототерапии. При этом до начала лазерной терапии больной получает производные фталоциамина, которые захватываются преимущественно опухолью, что повышает избирательность лечения.
– Также рекомендуем “Прогноз рака пищевода”
Оглавление темы “Опухоли желудочно-кишечного тракта”:
- Рак пищевода – частота, причины, механизмы развития
- Клиника и диагностика рака пищевода
- Методы лечения рака пищевода и их эффективность
- Прогноз рака пищевода
- Рак желудка – частота, причины, механизмы развития
- Клиника и диагностика рака желудка
- Хирургическое лечение рака желудка – эффективность операций
- Лучевая и химиотерапия рака желудка – эффективность
- Прогноз рака желудка
- Гепатоцеллюлярный рак печени (гепатома) – частота, причины, механизмы развития
Источник
