Пенетрация язвы желудка хирургия
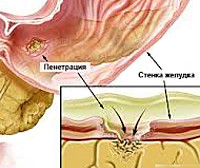
Пенетрация язвы — это осложнение язвенной болезни с вовлечением в деструктивный процесс смежного органа, ткани которого формируют дно дефекта. Проявляется трансформацией характера боли — ее усилением, изменением локализации, потерей связи с приемом пищи, неэффективностью ранее назначенной терапии, стойкой диспепсией, ухудшением общего состояния с развитием субфебрилитета и астении. Диагностируется с помощью копрограммы, ЭГДС, контрастной рентгенографии желудка, дуоденальной кишки и гистологического анализа биоптата. Показано оперативное лечение с проведением клиновидной или дистальной резекции желудка, антрумэктомии, ваготомии.
Общие сведения
Пенетрация язвы — одно из частых последствий язвенной болезни, выявляемое у 30-40% пациентов с осложненным течением заболевания. У мужчин встречается в 13 раз чаще. Более 2/3 заболевших – лица трудоспособного возраста. До 90% пенетрирующих язв локализованы в пилоантральной части желудка и начальных отделах двенадцатиперстной кишки. Пенетрация в поджелудочную железу наблюдается у 67,8% больных, в печень, малый сальник и гепато-дуоденальную связку — у 30,3% (с приблизительно одинаковым распределением между органами). У 1,9% пациентов язва прорастает в кишечник, брыжейку и желчный пузырь. В 25-30% случаев прорастание сочетается с кровотечением, в 30% — со стенозом и перфорацией.

Пенетрация язвы
Причины
Пенетрации гастродуоденальной язвы в другие органы брюшной полости способствует длительное течение язвенной болезни, резистентной к проводимому лечению. Существует ряд анатомо-топографических и клинических предпосылок, при которых повышается вероятность данной патологии. По мнению специалистов в сфере клинической гастроэнтерологии, причинами формированию пенетрирующей язвы могут стать:
- Неподвижное положение смежного органа. При плотном прилегании желудочной или дуоденальной стенки к паренхиматозному или полому органу, межорганной связке создаются условия для образования перитонеальных сращений. Именно поэтому чаще пенетрируют язвы задней стенки желудки и двенадцатиперстной кишки, которая меньше смещается при дыхании и наполнении химусом.
- Неэффективность проводимого лечения. Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Патогенез
Механизм развития заболевания представлен тремя последовательными стадиями морфологических изменений. На первом этапе пенетрации язвы под действием агрессивных гастроинтестинальных факторов язвенно-деструктивный процесс распространяется не только на слизистую оболочку, но и на мышечный и серозный слои желудочной либо дуоденальной стенки. Далее в проекции язвенного дефекта формируются фиброзные сращения между желудком или двенадцатиперстной кишкой и смежным органом. На стадии завершенной перфорации происходит язвенная деструкция тканей подлежащего органа.
Желудочные язвы чаще прорастают в тело панкреатической железы и малый сальник. Крайне редко язвенный дефект большой кривизны желудка пенетрирует в переднюю стенку живота с формированием инфильтрата, который симулирует рак желудка. Пенетрация дуоденальных язв обычно происходит в печень, желчные протоки, головку поджелудочной железы, поперечную ободочную кишку, ее брыжейку, связки, соединяющие печень с двенадцатиперстной кишкой, желудком. Патогенез расстройств основан на развитии периульцерозного воспаления и переваривании тканей вовлеченного органа.
Симптомы пенетрации язвы
Клиническая картина зависит от давности заболевания и органа, в который произошло прорастание. Основным симптомом пенетрации язвы является изменение характера и суточного ритма боли. Болевой синдром усиливается, перестает быть связанным с режимом питания. Локализация болевых ощущений изменяется в зависимости от вовлеченного в процесс органа. При пенетрации в ткани поджелудочной железы боли опоясывающие, отдают в спину и позвоночник; при поражении сальника наибольшая интенсивность боли отмечается в области правого подреберья.
Характерный признак пенетрации — отсутствие эффекта от спазмолитиков и антацидных препаратов, с помощью которых пациенты пытаются уменьшить боль. Могут возникать неспецифические диспепсические симптомы: тошнота, рвота, нарушения частоты и характера стула. В большинстве случаев наблюдается ухудшение общего состояния: повышение температуры тела до субфебрильных цифр, снижение работоспособности, ухудшение аппетита вплоть до полного отказа от пищи.
Осложнения
Прорастание язвы сопровождается попаданием агрессивного или инфицированного содержимого в вовлеченные органы, что в 50% случаев приводит к их воспалению. При поражении желчного пузыря может возникать острый холецистит, который проявляется многократной рвотой с желчью, интенсивными болями в правом подреберье, желтушным окрашиванием кожи и склер. При пенетрации язвы в паренхиму поджелудочной железы снижается экзокринная функция органа, нарушается переваривание пищи. У пациентов возникает стеаторея, лиенторея, потеря массы тела.
В редких случаях пенетрация осложняется перивисцеритом. У иммунокомпрометированных больных заболевание может приводить к генерализации воспалительного процесса, попаданию в кровоток токсинов и патогенных микроорганизмов из пищеварительной системы, что сопровождается развитием сепсиса. При пенетрации, сочетающейся с прободением, из-за попадания кишечного или желудочного содержимого в свободную брюшную полость возникает разлитой или ограниченный перитонит. Преобладающими формами поражения печени являются инфильтративный гепатит и жировая дистрофия.
Диагностика
Постановка диагноза может быть затруднена, поскольку в период разгара перфорацию и другие осложнения сложно отличить от пенетрации язвы. Заподозрить заболевание можно при обнаружении локальной болезненности и инфильтрата в брюшной полости. Диагностический поиск направлен на комплексное лабораторно-инструментальное обследование пациента. Наибольшей информативностью обладают:
- Микроскопический анализ кала. Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы.
- Эндоскопические методы. ЭГДС — информативный метод, который используется для визуализации слизистой оболочки начальных отделов ЖКТ. В случае пенетрации выявляют глубокую нишу округлой формы с четкими контурами, ткань вокруг язвы без признаков инфильтрации. Дополнительно осуществляют эндоскопическую биопсию.
- Рентгенологическое исследование. Выполнение рентгеновских снимков после перорального введения контраста позволяет визуализировать основные признаки пенетрации. Характерно затекание контрастного вещества за пределы органа, появление на рентгенограммах трехслойной тени, деформация контуров желудка и 12-перстной кишки.
- Гистологический анализ. Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
В общем анализе крови при пенетрации определяют лейкоцитоз, повышение значения СОЭ. В биохимическом анализе может выявляться гипопротеинемия, гипергаммаглобулинемия, увеличение концентрации острофазовых показателей. Для экспресс-оценки состояния пищеварительного тракта производят УЗИ — неинвазивный метод, который позволяет исключить или подтвердить вовлечение в процесс других органов.
Прорастание язвы, прежде всего, необходимо дифференцировать с острым панкреатитом. Основными диагностическими критериями пенетрации являются длительный язвенный анамнез у пациента, отсутствие ультразвуковых признаков деструкции поджелудочной железы. Также проводят дифференциальную диагностику с раком-язвой желудка – в этом случае правильный диагноз помогают поставить данные гистологического анализа биоптатов. Помимо врача-гастроэнтеролога для обследования больного с пенетрацией привлекают хирурга, онколога.
Лечение пенетрации язвы
Эффективных консервативных методов лечения пенетрирующих желудочных и дуоденальных язв не предложено. Назначение антисекреторных, обволакивающих и антибактериальных препаратов обеспечивает временный эффект, но не останавливает прогрессирование пенетрации. Оперативное лечение, как правило, проводится в плановом порядке. При сочетании пенетрации с другими осложнениями язвенной болезни (кровотечением, прободением) операция выполняется ургентно. Объем хирургического вмешательства зависит от расположения язвы, размеров и других особенностей язвенного дефекта:
- При пенетрации желудочной язвы: обычно производится дистальная резекция желудка с удалением 1/2 или 2/3 и антисептической обработкой или тампонированием поврежденного участка смежного органа сальником. На 1-2 стадиях прорастания при небольшом язвенном дефекте возможна клиновидная резекция.
- При пенетрирующей дуоденальной язве: при ограниченном повреждении рекомендована дуоденопластика и селективная проксимальная ваготомия. Пациентам с прорастанием больших пилородуоденальных язв обычно осуществляется антрумэктомия в сочетании с стволовой ваготомией. Возможно оставление дна язвы в вовлеченном органе.
В послеоперационном периоде больным назначается противовоспалительная терапия, ускоряющая рубцевание дефекта, возникшего в пострадавшем органе. При осложненной пенетрации язвы с наличием внутренних фистул для устранения свищевого хода выполняются сложные одномоментные операции на желудке, дуоденальной кишке, желчевыводящих путях, толстой кишке и других органах.
Прогноз и профилактика
Исход заболевания определяется стадией прорастания и своевременностью начатого лечения. Прогноз относительно благоприятный у пациентов с первой стадией пенетрации, при второй и третьей стадиях могут возникать серьезные осложнения. Для профилактики патологии необходимо осуществлять своевременную и комплексную терапию язвенной болезни двенадцатиперстной кишки и желудка, проводить диспансерное наблюдение за пациентами, которые перенесли хирургическое лечение язв.
Источник
Пенетрация язвы. Хирургическое лечение язвы
Пенетрация — частое осложнение язвенной болезни, которое нередко сочетается со стенозом, кровотечением или малигиизацией. Наиболее часто пеиетрируют язиы задней стенки двенадцатиперстной кишки, задней стенки и малой кривизны желудка. Дуоденальные язвы чаще всего проникают в головку поджелудочной железы, что в свою очередь может вызвать панкреатит. Кроме того, нередко язвы пенетрируют в печеночно-двенадцатиперстную связку. Иногда образуется фистула с общим желчным протоком. В таких случаях заболевание может осложниться холангитом и гепатитом.
Болевой синдром отличается особым упорством. Нередко боли теряют периодичность и становятся постоянными. При пенетрации язвы в поджелудочную железу больные обычно жалуются на интенсивные боли в спине.
Больным с пенетрирующими язвами без наличия других осложнений (стеноз, кровотечение, малигнизация) целесообразно провести 1—2 курса интенсивного консервативного лечения в терапевтическом стационаре.
Если после такого лечения заживления язвы не наблюдается, то больного следует подвергнуть операции. Особую осторожность следует проявлять при пенетрирующих желудочных язвах из-за опасности их малигнизации.
Консервативное лечение язвенной болезни следует начинать в стационарных условиях. Оно включает назначение противоязвенной диеты, антацидов и препаратов, нормализующих моторику желудка. При язве двенадцатиперстной кишки целесообразно также применение препаратов, способствующих ускорению процессов регенерации. Лечение желудочных язв проводится под обязательным рентгенологическим и эндоскопическим контролем. Консервативное лечение подробно описано в курсе внутренних болезней.

Хирургическое лечение язвы
Показания к операции — главное в хирургии язвенной болезни. Бальные, оперированные не по строгим показаниям, составляют основной контингент страдающих болезнями оперированного желудка и к значительной степени дискредитируют метод хирургического лечения. Хирургическое лечение показано главным образом при осложнениях язвенной болезни. Наиболее четко показания к нему сформулированы В. «П. Березовым (1950), который разделил их на три группы: абсолютные, условно-абсолютные и относительные. К абсолютным показаниям относятся: перфорации язвы, обоснованное подозрение на переход язвы в рак, стенозы и деформации (шмиденовские) с нарушением эвакуации из желудка.
Перфорация язвы желудка или двенадцатиперстной кишки — одно из наиболее опасных осложнений язвенной болезни. Оперативное лечение должно быть предпринято в максимально ранние сроки, немедленно после установления диагноза.
Консервативное лечение (Тейлор, 1957), предложенное для лечения перфораций и заключающееся в активной аспирации желудочного содержимого и массивной терапии антибиотиками, не может быть альтернативой хирургического метода, ибо прн нем смертность несравненно больше. Оно может применяться только вынужденно, если вследствие каких-то условий (отсутствие хирурга и невозможность доставить больного в стационар) нельзя выполнить операцию или необходимо выиграть время до прибытия хирурга. Во всяком случае в критической ситуации об этом методе следует помнить.
Обоснованное подозрение на переход язвы в рак. Это осложнение относится к желудочным язвам, которые, по разным статистикам, в 15— 20% случаев чаше переходят в рак, в то время как сколько-нибудь убедительных случаев малигнизации дуоденальных язв до сих пор не описано. Даже самое современное обследование, включая гастроскопию с биопсией и цитологическим исследованием, не всегда позволяет установить начало раковой дегенерации язвы. Для того чтобы избежать роковой ошибки, к абсолютным показаниям следует относить не только те случаи, когда диагноз малигнизации установлен совершенно определенно, но и те, когда имеется обоснованное подозрение на переход язвы в рак.
Органические стенозы выходного отдела желудка и луковицы двенадцатиперстной кишки подлежат хирургическому лечению даже в стадии компенсации, ибо всем опытом развития хирургии доказано, что излечить консервативными мероприятиями таких больных невозможно н чем дольше существует это осложнение язвенной болезни, тем большие патологические изменения происходят в организме. Органические стенозы следует отличать от функциональных, возникающих вследствие отека, воспалительной реакции при обострении язвенной болезни. Последние относительно легко могут быть ликвидированы в процессе противоязвенной терапии. К группе абсолютных показаний относятся также шмиденовские деформации желудка, сопровождающиеся нарушением эвакуации. Желудок при этом имеет форму песочных часов или улитки. Подобная деформация или бывает следствием перенесенной язвенной болезни, когда рубцы сморщивают и деформируют желудок, или сочетается с активной язвой. Консервативное лечение таких больных, как правило, безуспешно.
К условно-абсолютным показаниям относятся: профузные гастродуоленальные кровотечения язвенного происхождения и пенетрируюшие язвы.
– Также рекомендуем “Лечение гастродуоденальных кровотечений. Лечение язв двенадцатиперстной кишки”
Оглавление темы “Язвенная болезнь желудка. Опухоли желудка”:
1. Язвенная болезнь желудка. Клиника язвенной болезни желудка
2. Прободная язва. Клиника и диагностика прободной язвы
3. Пилородуоденальный стеноз. Малигнизация язвы
4. Профузное язвенное кровотечение. Клиника и диагностика язвенного кровотечения
5. Пенетрация язвы. Хирургическое лечение язвы
6. Лечение гастродуоденальных кровотечений. Лечение язв двенадцатиперстной кишки
7. Лечение перфоративной язвы. Пептическая язва анастомоза
8. Синдром приводящей петли. Демпинг-синдром
9. Доброкачественные опухоли желудка. Неэпителиальные опухоли желудка
10. Патологическая анатомия рака желудка. Распространение рака желудка
Источник
Пенетрация язвы
Пенетрация язвы – это проникновение язвы желудка или двенадцатиперстной кишки в прилежащие органы. Наблюдается в 10–15% случаев. Чаще диагностируется у мужчин в возрасте 40–50 лет с длительным язвенным анамнезом. Возникновение пенетрации связано с прогрессированием воспалительно–некротического процесса в хронической каллезной язве.
Язвы желудка наиболее часто пенетрируют в малый сальник, поджелудочную железу, печень, поперечно–ободочную кишку и ее брыжейку. Реже пенетрация происходит в селезенку и диафрагму.
Язвы двенадцатиперстной кишки пенетрируют в головку поджелудочной железы, гепатодуоденальную связку, желчный пузырь.
Патоморфологические изменения, развивающиеся в брюшной полости при пенетрации, клиническая симптоматика зависят от стадии проникновения язвы в стенку желудка и двенадцатиперстной кишки или в прилежащие органы. Выделяют четыре стадии развития пенетрации язвы.
В первой стадии пенетрации в результате прогрессирования хронического воспалительно–некротического процесса на дне язвы происходит частичное разрушение стенки желудка и двенадцатиперстной кишки. Снаружи к области язвы рыхло припаиваются прилежащие органы.
Во второй стадии происходит глубокое разрушение всех слоев стенки несущего органа. Однако за его пределы язвенный процесс еще не выходит. Дефект в стенке пенетрируемого органа отсутствует. Между ним и несущим язву желудком или двенадцатиперстной кишкой образуются плотные сращения в виде воспалительного конгломерата. При их разрушении в стенке желудка или двенадцатиперстной кишки образуется сквозной дефект.
Третья стадия (поверхностной пенетрации) характеризуется полным разрушением всех слоев стенки желудка или двенадцатиперстной кишки. Язва распространяется на соседние органы или ткани с образованием в них небольшого поверхностного плоского дефекта.
При четвертой стадии в прилежащем органе или тканях образуются глубокие ниши. В месте пенетрации формируются значительных размеров воспалительные опухоли.
Клиническая картина.
Развитие пенетрирующей язвы сопровождается исчезновением суточного ритма, изменением интенсивности, иррадиации болей. Они становятся более постоянными, длительными, часто иррадиируют в спину, грудь, плечо или приобретают опоясывающий характер. Интенсивность болей не зависит от приема пищи. Светлые промежутки между болевыми приступами отсутствуют. Рвота редко приносит облегчение. Однако при голодании боль несколько уменьшается. Болевой синдром с трудом поддается консервативному лечению. Нередко отмечаются субфебрилитет, лейкоцитоз со сдвигом формулы крови влево, повышение СОЭ.
Течение пенетрирующей язвы осложняется профузным кровотечением из аррозивных сосудов прилежащих органов, перфорацией, нарушением функции органов с развитием острого панкреатита, острого холецистита. Нередко воспалительный инфильтрат сдавливает выходной отдел желудка или двенадцатиперстную кишку, что приводит к нарушению эвакуации пищи из желудка. Пенетрация язвы в полый орган сопровождается образованием патологической фистулы (сообщения) между желудком (двенадцатиперстной кишкой) и пенетрируемым органом. Чаще фистула формируется между желудком и поперечно–ободочной кишкой. У больных наблюдаются рвота с примесью кадовых масс, отрыжка с каловым запахом. После приема пищи быстро наступает дефекация. Прогрессирует похудание. Пенетрация язвы в ткани забрюшинного пространства приводит к развитию забрюшинной флегмоны. Формирующийся натечник нередко распространяется на правую поясничную и паховую области, на боковую поверхность груди.
Диагностика.
Обращают внимание на жалобы, данные анамнеза, результаты фиброгастроскопии (глубокая язва) или рентгенологического исследования желудка и двенадцатиперстной кишки (глубокая ниша, наличие ее двуслойности, быстрое попадание контраста в толстую кишку, заброс в желчные пути – признак сформировавшейся фистулы).
Лечение.
Радикальным методом лечения больных является хирургическое вмешательство. Резекция желудка выполняется при язвах I и II типов по Джонсону. При язвах III типа, а также у больных, страдающих язвенной болезнью двенадцатиперстной кишки, кроме резекции желудка, широко применяются органосохраняющие операции.
Источник
