Отсутствие газового пузыря желудка

(Новости лучевой диагностики 1999 1: 4-6)
Рентгенпризнаки патологии органов пищеварения и живота на обзорных рентгенограммах органов грудной клетки.
Филиппович Н. С.1, Коретко М. В.2
1Институт усовершенствования врачей, 2Минский диагностический центр.
Обзорная рентгенография органов грудной клетки — наиболее часто выполняемая рентген-процедура. Она составляет, по крайней мере, 40% всех процедур, производимых рентгендиагностической службой.
Правильно произведенный снимок включает в поле зрения и некоторую область живота ниже диафрагмы. Внутригрудное расположение пищевода и естественное контрастирование пищеварительного тракта воздухом создает возможности получения дополнительной информации о ЖКТ. Изменения на обзорных рентгенограммах могут быть обусловлены патологией пищевода, диафрагмы, органов брюшной полости и забрюшинного пространства.
Заболевания пищевода.
Изменения контуров и толщины некоторых структур средостения могут выявить процессы, затрагивающие пищевод, например — вторичная дилатация, не связанная со стриктурой, или нарастающая слабость стенки пищевода. На определенных этапах развития ахалазии дилатированный пищевод перемещается вправо, отталкивая трахею вперед. Если снимок производится в вертикальном положении пациента, задержавшиеся остатки пищи могут давать картину горизонтального уровня жидкости. Еще один симптом ахалазии, который можно визуализировать — отсутствие газового пузыря желудка (Рис. 1).
В половине случаев системного склероза пищевод вовлекается в процесс и на рентгенограммах наблюдается дилатированный, заполненный воздухом пищевод без перистальтики и без горизонтального уровня жидкости, поскольку нет обструкции. При этих заболеваниях в 25-50% случаев выявляются также аномалии легких, наиболее часто представленные интерстициальным фиброзом.
Дивертикул пищевода может локализоваться в шейном (дивертикул Zenker`а), среднем или дистальном отделе пищевода возле пищеводножелудочного перехода (эпифренальный). При больших размерах они могут симулировать опухоль и смещать структуры средостения.
Лейомиома — наиболее благоприятная из опухолей пищевода. При больших размерах опухоли может быть видна как дополнительная тень в заднем средостении.
При диагностике карцином пищевода полезны следующие признаки :
— расширение средостения
— оттеснение трахеи вперед или/и в сторону (верхняя и средняя трети)
— утолщение задней стенки трахеи более 4,5мм (верхняя и средняя трети)
— аномальный газовый пузырь желудка (пищеводно-желудочное соединение)
— престенотическое расширение пищевода с или без горизонтального уровня жидкости.
Утолщение задней стенки трахеи может быть вызвано периэзофагальным лимфатическим пропитыванием, опухолевой инвазией или непосредственно массой опухоли и расценивается как ранний признак. Почти в половине случаев он определяется в срок до полугода до постановки окончательного диагноза.
Удвоения пищевода встречаются в 20% всех случаев удвоений в ЖКТ. Около 23% удвоений располагаются в шейной, 17% в средней и 60% в дистальной трети. Удвоения в дистальной трети пищевода часто бессимптомны и выявляются как случайные находки при ринтгенисследовании. Проявляются как тени мягкотканной плотности в заднем средостении. При сообщении с пищеводом в них может обнаруживаться горизонтальный уровень жидкости.
При портальной гипертензии изменения на прямых обзорных рентгенограммах грудной полости обнаруживаются примерно в 8% случаев. Они включают тени в заднем средостении, неровность контура нисходящей части аорты и пониженную рентгенплотность в смежных с нисходящей частью аорты участках мягких тканей.
После радикальной или частичной эзофагэктомии реконструктивная трубка может включать перемещенные участки желудка, толстой либо тонкой кишок. Обычно производятся операции толстокишечной (субстернально, подкожно либо в среднем средостении) и желудочной интерпозиции (в среднем средостении или субстернально).
Перфорации пищевода: ятрогенные повреждения (дилатация или эндоскопия), спонтанные разрывы (синдром Boerhaave), опухоль и травма. Сведения, получаемые из обзорных рентгенограмм, могут наводить на мысль о перфорации по крайней мере в 90% случаев. Они включают в себя пневмомедиастинум, подкожную эмфизему и медиастиниты. (Рис. 2) Дополнительными признаками могут служить плевральный выпот, пневмоторакс и гидропневмоторакс. При перфорации средней трети пищевода плевральный выпот обычно правосторонний, в то время как при перфорации в нижней трети — левосторонний.
Заболевания и повреждения диафрагмы.
Грыжи пищеводного отверстия диафрагмы (ГПОД) — сравнительно частая находка при рентгеновском исследовании. Среди всех грыж диафрагмы данная патология составляет 90%. На прямой обзорной рентгенограмме можно увидеть дополнительную тень в кардио-диафрагмальных углах, с четким наружным контуром, один или два газовых пузыря в виде песочных часов на фоне сердца. На боковой рентгенограмме — добавочная тень в заднем средостении с просветлением в центре или горизонтальным уровнем жидкости, что требует проведения дифференциальной диагностики с патологией легких (Рис. 3).
Грыжи Morgagni-Larrei возникают в результате неудачного слияния фиброзных элементов грудинной и позвоночной части диафрагмы. Они обычно включают сальник и ободочную кишку, но тонкая кишка, желудок и печень могут тоже выходить в грыжевой мешок. Появляются у взрослых, чаще правосторонние. Рентгенологически проявляются интенсивной тенью в правом кардио-диафрагмальном углу, в нем может присутствовать и газ.
Грыжа Bochdalek`а — врожденный постлатеральный дефект в диафрагме, встречающийся в одном из 2200 случаев живых рождений. Он является следствием незакрытия плевроперитонеального канала одноименной мембраной. Могут быть задействованы желудок, селезенка, толстая и тонкая кишка. В 90% случаев грыжа левосторонняя. Может иметься гипоплазия легких, которая будет более серьезным и более ранним проявлением грыжи в течении внутриутробного развития. У взрослых обычно протекает бессимптомно, проявляется как тень в заднем средостении.
Травматические диафрагмальные грыжи в 90% случаев левосторонние. Обзорные рентгенограммы грудной полости информативны в 95% случаев. Изменения на них могут быть расценены как наводящие и диагностические. Подозрения на грыжу могут вызывать высокое стояние купола диафрагмы, плевральный выпот, дисковидные ателектазы над нечетким контуром диафрагмы и контрлатеральное смещение средостения. Наводящие сведения включают потерю нормального контура диафрагмы и газового пузыря, горизонтальные уровни жидкости и другие необычные тени над диафрагмой. К патогномоничным симптомам относится нахождение желудка или кишечника над диафрагмой.
Другая патология.
Релаксация диафрагмы — аномалия развития, проявляющаяся высоким стоянием купола (полная) или дополнительной округлой тенью в кардио-диафрагмальном синусе, чаще справа (частичная). На границе между релаксированными и неизмененными участками диафрагмы можно увидеть симптом перекрещивания двух дуг.
Опухоли и кисты диафрагмы проявляются дополнительной тенью на фоне легких, не отделяются от диафрагмы при полипозиционном исследовании (Рис. 4).
Гепатомегалия и очаговые поражения печени обнаруживаются, если они достаточно крупные, чтобы проявиться видимыми признаками (поднятием купола диафрагмы, смещением газового пузыря желудка). Кальцинаты и абсцессы могут давать фокусные тени. Газ в воротной вене и желчных протоках проявляется в виде расширенных линейных просветлений в печеночной паренхиме. Могут быть видны кальцинированные камни желчного пузыря и “фарфоровый” желчный пузырь.
При острых панкреатитах изменения на рентгенограмме грудной клетки определяются до 49%. Наиболее часты дисковидные ателектазы и плевральный выпот слева. Другими признаками могут быть инфильтрация диафрагмы, инфаркт легкого, отек легкого, повышение левого купола диафрагмы, дистресс синдром взрослых.
Желудок и толстая кишка могут быть видны на снимках грудной клетки благодаря содержащемуся в них газу. В результате возможно выявить утолщение или истончение их стенок, вызванное воспалением или неопластическим процессом. Увеличивается расстояние между сводом желудка и диафрагмой.
У пациентов с острым животом с подозрением на прободение висцеральных органов метод обзорной рентгенографии грудной полости — первый метод визуализации. Пневмоперитонеум виден как криволинейная полоска просветления под куполом диафрагмы (Рис. 5).
Также могут быть обнаружены верхние абдоминальные абсцессы. Являясь осложнением хирургических вмешательств, они чаще располагаются в правом поддиафрагмальном пространстве. Плевральный выпот и приподнятый купол диафрагмы — наиболее достоверные признаки, присутствующие в 85% случаев. Горизонтальный уровень жидкости наблюдается в 70% случаев (Рис. 6).
Таким образом, обзорная рентгенография органов грудной полости может быть полезна в выявлении определенной патологии ЖКТ, живота или вторичных осложнений. Интерпретация данных, получаемых этим методом, должна быть критической в случаях первичного выявления патологии или при условии отсутствия подозрений.







Источник
Снятие спазма пищевода. Ахалазия пищеводаСнятие спазма пищевода, независимо от того, каким путем оно достигнуто, является чрезвычайно важным дифференциально-диагностическим признаком при решении вопроса о природе сужения. Однако необходимо учитывать, что длительно существующие спазмы могут привести к стойким органическим изменениям стенки в области сужения. В результате этого расширение вышележащих отделов пищевода может достигать значительной степени. При этом в просвете и на стенках пищевода накапливается большое количество вязкой слизи и остатков пищи, вследствие чего складки слизистой оболочки не прослеживаются, а контуры органа становятся неровными и нечеткими. В таких случаях трудно рассчитывать на успех консервативного лечения и проходимость пищевода восстанавливается лишь хирургическим способом. Особое место среди функциональных нарушений занимает так называемая ахалазия, включающая в себя такие прежние понятия, как «кардиоспазм» и «идиопатическое расширение пищевода». Она обусловлена стойким нарушением функции (раскрытия) пищеводно-желудочного перехода, сопровождающимся равномерным расширением и удлинением пищевода, отсутствием нормальной перистальтики, коническим (в виде «крысиного хвоста») сужением диафрагмального и абдоминального сегментов пищевода, задержкой опорожнения и резким уменьшением размеров или полным отсутствием газового пузыря желудка. Степень выраженности этих изменений и обусловленная ими рентгенологическая картина зависят от стадии ахалазии. Так, в начальной стадии грудной отдел пищевода расширен незначительно, имеет цилиндрическую форму, перистальтирует. Однако первичная перистальтическая волна, появляющаяся при проглатывании большой порции бариевой взвеси, достигает лишь средней трети пищевода и там исчезает. Узкий терминальный сегмент пищевода открывается с трудом лишь после заполнения пищевода и быстро закрывается еще до того, как наступит полное его опорожнение. Газовый пузырь желудка заметно не изменен. Клинические проявления минимальны или отсутствуют. Во второй (субкомпенсированной) стадии ахалазии расширение грудного отдела пищевода выражено больше, тонус его понижен. Желудочно-пищеводный переход открывается кратковременно лишь после тугого заполнения всего пищевода. В этой стадии ахалазию необходимо дифференцировать от стенозирующей формы рака пищевода и стенозирующего эзофагита. В пользу эзофагита свидетельствуют соответствующие изменения рельефа слизистой оболочки, наличие перистальтики, прослеживаемой до диафрагмального сегмента пищевода, а также отсутствие газового пузыря желудка.
В третьей стадии ахалазии (стадии декомпенсации) пищевод резко расширен, удлинен и изогнут, вследствие чего он значительно выступает вправо, обусловливая расширение срединной тени («идиопатическое» расширение). Содержит остатки пищи и газ. Стенки пищевода атоничные, вялые, не перистальтируют. Абдоминальный сегмент стойко сужен, раскрывается редко, кратковременно и не полностью. Полного опорожнения пищевода не наступает. Газ в желудке отсутствует. Рельеф слизистой оболочки в суженной части пищевода сохранен, в остальных же его отделах отчетливо видны проявления диффузного эзофагита (грубый, пятнистый или «шагреневый» рельеф). Ахалазию дифференцируют от опухолевых и других органических поражений дистального отдела пищевода или кардиальной части желудка. Отсутствие газового пузыря и интактность кардиального отдела желудка, сохраненная эластичность стенок и изменчивость просвета суженного участка, особенно под воздействием спазмолитических препаратов, а также наличие складок слизистой оболочки в кардии, длительный (многолетний) анамнез и повышенное давление в абдоминальном сегменте пищевода свидетельствуют в пользу ахалазии и при опухолевом поражении дистального отдела не наблюдаются. При органических (рубцовых) сужениях этого отдела пищевода, развившихся на почве язвы, эзофагита, склеродермии, ожога или травмы, столь выраженное, как при ахалазии, расширение и особенно удлинение органа не наблюдается. Кроме того, протяженность суженного участка при этих процессах намного превышает выявляемую при ахалазии. Оценивая рентгенологическую картину, свойственную ахалазии, необходимо иметь в виду, что на фоне диффузного эзофагита может развиться рак. В подобных ситуациях диагностические сомнения разрешаются с помощью эндоскопии, биопсии и манометрии пищевода. – Также рекомендуем “Органические болезние пищевода. Прорастание пищевода” Оглавление темы “Рентгенография пищевода”: |
Источник
Рентгенологическое исследование пищевода и желудка было выполнено всем пациентам с АП (Табл. 7). Убольных cI стадией АП изменений размеров и формы пищевода не выявлено. Отмечалась непостоянная кратковременная (3,4+1,0 сек) задержка бария над кардией, без признаков эзофагита. Скопления жидкости в просвете пищевода не было, газовый пузырь желудка определялся у всех больных но был уменьшен в размерах.
У больных со II стадией заболевания выявлена умеренная дилатация пищевода до 3,2+0,5 см в диаметре, с сохраненной перистальтикой пищеводной стенки и неизмененным рельефом слизистой оболочки. Раскрытие кардии в ответ на акт глотания происходило с задержкой до 8,3+3,4 с. Во время проведения исследования регистрировались частые и глубокие сегментарные сокращения в нижней и средней трети пищевода. Газовый пузырь желудка был уменьшен или не определялся у большинства больных.
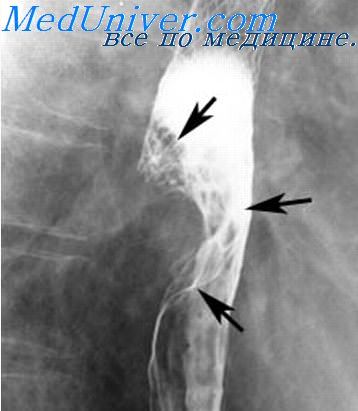
Полная эвакуация из пищевода бария наступала за 28,6+6,8 с. На рис. 1 приведена рентгенограмма больного АП II стадии. Пищевод проходим, грудной отдел расширен до 3 см. Стенки эластичные, контур четкий, перистальтика вялая. В дистальном отрезке коническое сужение пищевода до 0,5 см. В нижней трети задержка бариевой взвеси, газового пузыря желудка нет.

Рисунок 1. Рентгенограмма пищевода больного АП II стадии (объяснение в тексте)
Для III стадии заболевания было характерным наличие выраженного расширения пищевода до 5,4+1,0 см. У 29 больных (41,4+5,9%) в пищеводе натощак определялся горизонтальный уровень жидкости. Пищевод незначительно удлинен, веретенообразной формы. Перистальтика стенки пищевода была снижена, у 2 больных (2,9+0,2%) выявлен сегментарный спазм. Раскрытие кардии в ответ на акт глотания наступало через 23,3+6,2 секунд, диаметр кардии в момент открытия составлял 4,3+0,6 мм. Газовый пузырь желудка не определялся.
Таблица 7. Результаты рентгенологического исследования пищевода у больных АП

При IV стадии заболевания отмечалось наличие горизонтального уровня жидкости в пищеводе у всех больных, расширение контура средостения, отсутствие газового пузыря желудка, выраженное снижение сократительной способности пищевода, вплоть до атонии. Пищевод был значительно удлинен с S-образной деформацией, расширен, у некоторых больных диаметр пищевода достигал 10-13 см. Утолщение складок слизистой оболочки, пятнистый рельеф её свидетельствовали об эзофагите. Раскрытие кардии в ответ на глотание происходило на 49,4+17,9 секунд. Задержка эвакуации из пищевода длительная, у 18 больных (41,9+7,5%) эвакуации бариевой взвеси не происходило более 15 минут.
На рис. 2 приведена рентгенограмма больного АП IV стадии. Пищевод содержит большое количество слизи, расширен до 9 см, значительно удлинен с S-образной деформацией – нижняя треть пищевода расположена горизонтально на диафрагме.

Рисунок 2. Рентгенограмма пищевода больного АП IV стадии (объяснение в тексте)
Пищевод атоничен, эвакуация из пищевода в желудок затруднена, дистальный отдел пищевода конически сужен до 0,3 см, газовый пузырь желудка отсутствует.
С целью дифференциальной диагностики АП и органической патологией у 102 больных выполнена проба Херста. Проба Херста была положительна у всех пациентов со II стадией АП, у 57,1+7,5% больных с III стадией заболевания, апри IV стадии только у 1/3 обследованных (31,8+9,9%). При отрицательной пробе Херста проводили пробу с нитроглицерином.
При выполнении пробы с нитроглицерином происходило раскрытие кардии и всегда был виден неизмененный рельеф слизистой оболочки желудочно-пищеводного перехода.
По данным рентгенологического обследования со стороны желудка и двенадцатиперстной кишки патологические изменения были выявлены у 29 пациентов. Гипотония желудка у 14 чел. (8,2+0,2%), гастрит -7,1+0,2%, дуоденогастральный рефлюкс -1,2+0,8% и полип желудка выявлен у 1 пациента. Данные изменения не повлияли натактику лечениябольных, кроме пациента с полипом желудка, который был удален эндоскопическим путем.
Т.о. по рентгенологическим данным для АП I стадии характерными признаками являются кратковременная задержка бария над кардией, пищевод не расширен, признаков эзофагита нет, газовый пузырь желудка уменьшен в размерах.
Для II стадии характерно дилатация пищевода до 3 см в диаметре, неизмененный рельеф слизистой оболочки, задержка раскрытия кардии несколько секунд, отсутствие газового пузыря желудка. При III стадии выявляется значительная дилатация пищевода 5-6 см в диаметре, характерно наличие горизонтального уровня жидкости в просвете пищевода, перистальтика пищеводной стенки снижена, имеются признаки эзофагита. Задержка бариевой взвеси над кардией 20 и более сек. Газовый пузырь желудка не определяется.
Для IV стадии АП характерно расширение контура средостения, наличие горизонтального уровня жидкости, пищевод удлинен, S-образно деформирован, значительно расширен до 10 иболее см. Перистальтика стенки пищевода значительно ослаблена. Эвакуация бариевой взвеси из пищевода малыми порциями, замедлена.
По данным компьютерной томографии грудной полости у всех обследованных больных АП IV стадии выявлен расширенный во всех отделах пищевод, за счет чего увеличивались размеры средостения со смещением в плевральные полости. В кардиальном отделе пищевода определялось сужение с четки, ровным контуром. На рис. 3 приводиться горизонтальный срез компьютерной томографии на уровне бифуркации аорты – виден значительно расширенный пищевод 7,5×6,3 см, просвет пищевода почти полностью заполнен большим объемом пищевых масс со слизью. Контуры стенки пищевода четкие, ровные. Средостение значительно расширено, за счет чего уменьшен размер правой плевральной полости.

Рисунок 3. Компьютерная томография грудной полости больного АП IV стадии (объяснение в тексте)
У 4 из 5 обследованных пациентов подозрение на рак пищевода по результатам компьютерной томографии не подтвердилось. У 1 больного обратившегося через 12 лет после кардиодилатации, по компьютерной томографии выявлена опухоль пищевода – в нижней трети просвет пищевода сужен, стенка значительно расширена (5,0×6,0 см), по внешнему контуру без четких границ, имеются признаки инвазии в органы средостения. По результатам патогистологического исследования установлен диагноз рак пищевода.
В.И. Оскретков, Д.В. Балацкий, А.А. Гурьянов
Опубликовал Константин Моканов
Источник