Опухоли желудка патологическая анатомия
В желудке встречаются доброкачественные и злокачественные новообразования эпителиального и неэпителиального (ме-зенхимального, нейроэктодермального) происхождения. Эпителиальные опухоли возникают из клеток слизистой оболочки. К доброкачественным эпителиальным опухолям относят адено-матозные полипы, а к злокачественным — рак (карциному). Источником развития неэпителиальных новообразований являются клетки мышечной, фиброзной, жировой, сосудистой и нервной ткани. Доброкачественные неэпителиальные опухоли — лейомиомы, фибромы, липом’ы, ангиомы, невриномы, злокачественные — саркома. Различают гистологические разновидности сарком: лейомиосаркома, фибробластическая саркома, ангиобластическая саркома, злокачественная невринома, ретикулосаркома.
С позиции современной эндоскопии доброкачественные новообразования желудка делят на опухоли слизистой оболочки (аденоматозные полипы) и подслизистые опухоли (лейомиома, фиброма, липома, ангиома, невринома). Доброкачественные опухоли слизистой оболочки располагаются в просвете желудка, а подслизистые опухоли локализуются внутри стенки желудка.
Доброкачественные опухоли
Полип и полипоз. Под термином «полип» понимают очаговое разрастание слизистой оболочки желудка гранулематоз-ного или бластоматозного характера. Бластоматозные полипы называют аденомой или фиброаденомой. Доброкачественные аденоматозные полипы склонны к озлокачествлению. Их считают облигатным предраком. Гранулематозные полипы редко переходят в рак.
Этиология и патогенез. Большинство полипов желудка возникает на фоне хронического воспаления слизистой оболочки и длительной секреторной недостаточности желудка. Хронический воспалительный процесс является следствием воздействия на слизистую оболочку ряда инфекционных, механических, химических и термических факторов. Длительное существование воспалительного процесса в слизистой оболочке приводит к очаговым разрастаниям клеток эпителия, образуя выбухания в виде полипов. При длительной секреторной недостаточности у больных хроническим атрофическим гастритом, протекающим без воспалительных явлений, полипы нередко возникают вследствие нарушения нормального течения регенераторного процесса слизистой оболочки желудка. Нарушение регенераторного процесса приводит к избыточной пролиферации и незавершенной дифференцировке в некоторых участках слизистой оболочки. В результате этого образуются ограниченные очаги гиперплазии — полипы. Аденоматозные полипы нередко развиваются из сместившихся эмбриональных зачатков в слизистой оболочке желудка.
Патологическая анатомия. Внешний вид полипов разнообразен. Они имеют грибовидную, цилиндрическую или шаровидную форму, узкую или широкую ножку. Поверхность их гладкая, блестящая или бархатистая. Иногда полип состоит из множества ворсинчатых образований и имеет вид цветной капусты. Величина полипов варьирует от 0,7 до 10 см. Цвет их красный, багрово-красный или серый, консистенция мягкая или плотная. Множественные полипы желудка называют по-липозом.
Гистологически выделяют простой и пролиферирующий полип. Ткань простого полипа состоит из желез, разделенных соединительнотканными прослойками. Железы образованы высокими светлыми призматическими клетками, содержащими большое количество слизи. Простой полип подвергается регрессии или “становится пролиферирующим. При регрессии паренхима полипа замещается фиброзной тканью. Переход простого полипа в пролиферирующий характеризуется полным или частичным замещением светлых гипермукоидных желез «темными» железами, состоящими из базафильных клеток, которые не продуцируют слизь.
Клиника и течение. Заболевание развивается медленно и не имеет характерных симптомов, присущих только полипам. Клиническая картина полипа и полипоза зависит от состояния слизистой оболочки желудка и развивающихся осложнений. Полипы, возникающие на фоне атрофических процессов в слизистой оболочке желудка, проявляются болями в подложечной области, отрыжкой, тошнотой, горьким вкусом во рту. Боли различного характера (тупые, ноющие, жгучие) в большинстве случаев появляются после приема пищи, но могут быть и постоянными. Иногда при полипах желудка наблюдаются слюнотечение, изжога, рвота, поносы и запоры.
К осложнениям болезни относят изъязвление и ущемление полипа в пилорусе. Изъязвление полипа обычно сопровождается скрытым или явным кровотечением. При скрытом кровотечении преобладают общие симптомы: слабость, головокружение, шум в ушах и голове, бледность кожи и слизистых оболочек. Для явного желудочного кровотечения характерна рвота с примесью крови, дегтеобразный стул и общие симптомы. При ущемлении полипа в желудке возникают острые боли в животе и неукротимая рвота.
Лейомиома возникает из гладкой мускулатуры, растет преимущественно по направлению полости желудка, иногда имеет ножку, часто изъязвляется. Фиброма развивается из подслизистой ткани или из серозной оболочки, растет медленно, достигает 10 см, иногда вызывает деформацию желудка. Липома является производным жировой ткани подслизистой оболочки, локализуется в основном в дистальной части желудка. Невринома возникает из шванов-ских оболочек, часто растет экзогастрально. Гемангиома склонна к кровотечениям.
Прогноз. Радикальное хирургическое лечение обеспечивает выздоровление больного. Рецидивы опухоли наблюдаются очень редко, в основном при неполном удалении патологического очага.
Злокачественные опухоли желудка
Рак желудка (10-11%).
Рак желудка — распространенное злокачественное новообразование эпителиального происхождения, обладающее резко выраженными агрессивными свойствами. По частоте эта опухоль занимает первое место. Заболевают люди зрелого возраста. Мужчины болеют раком желудка в 1,5—2 раза чаще женщин. Заболеваемость возрастает после 40 лет.
Этиология и патогенез. Причина возникновения рака желудка не установлена. Известно, что рак данной локализации часто встречается у людей, длительно болеющих аденоматозным полипом, хроническим гастритом и язвенной болезнью желудка. Эти заболевания относят к предраковым.
Хронический гастрит распространенное заболевание. Он встречается значительно чаще, чем рак желудка. Морфологически выделяют поверхностный и атрофический гастрит. Наиболее частым предшественником рака желудка является хронический атрофический анацидный гастрит, на фоне которого появляется метаплазия и очаговая дисрегенераторная гиперплазия слизистой оболочки.
Язвенная болезнь желудка более распространенное заболевание, чем рак желудка. Пеитическая язва представляет собой дефект ткани на слизистой оболочке, проникающий на подсли-зистый слой. Не всякая пептическая язва претерпевает злокачественное превращение. К предраку желудка относят хронические рецидивирующие и каллезные язвы.
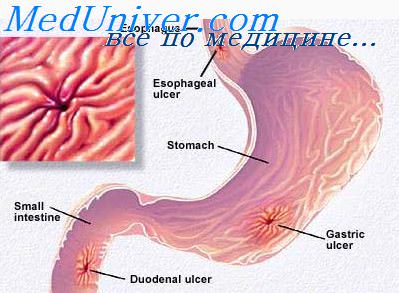
Патологическая анатомия. Первичный опухолевый очаг наиболее часто появляется в пилоро-антральном отделе, на малой кривизне и в области кардии. В остальных отделах желудка (тело, дно, большая кривизна) карцинома наблюдается значительно реже.
Иногда встречается первично-множественный рак, когда одновременно в разных отделах желудка появляются опухолевые очаги, не связанные между собой. Такой мультицентриче-ский рост рака в основном наблюдается при малигнизации полипов желудка.
Обнаружение в желудке нескольких опухолевых очагов не всегда свидетельствует о мультицентрическом раке. Наряду с основным очагом в желудке могут быть метастатические узлы.
Внешний вид раковой опухоли желудка различный. Он зависит от особенностей роста новообразования, предшествующих патологических образований (язва, полип) и развившихся некробиотических процессов (изъязвление поверхности, распад).
Рак желудка может расти преимущественно по направлению просвета желудка (экзофитный тип роста) или внутриор-ганно, внутристеночно (эндофитный тип роста).
Выделяют три основных макроскопических формы рака желудка: экзофитную, язвенную и уплотненную. К экзофитной форме относят полипозный и грибовидный рак, к язвенной — блюдцеобразный и язвенно-инфильтративный, а к уплощенной — бляшковидный и диффузный.
Распространение рака желудка вначале идет по слизистой и подслизистой оболочкам. В дальнейшем опухоль проникает в мышечный слой и серозную оболочку. По стенке желудка раковая опухоль может распространяться на пищевод и двенадцатиперстную кишку. При прорастании серозной оболочки опухоль переходит на прилегающие органы — поджелудочную железу, печень, селезенку, поперечноободочную кишку, диафрагму и сальники.
Гистологически рак желудка представляет собой железистую опухоль различной степени зрелости. Различают высокодифференцированную и низкодифференцированную аденокар-циному. К высокодифференцированной аденокарциноме относят опухоли, имеющие сосочковое, трубчатое, кистозное строение. Низкодифференцированная аденокарцинома — солидная и скирр.
Метастазирование рака желудка происходит лимфоген-ным, гематогенным, лимфогематогенным и имплантационным путем. Частота метастазирования зависит от возраста больных, морфологической структуры опухоли, размеров основного очага и степени прорастания серозной оболочки. Увеличение частоты метастазирования наблюдается у людей молодого возраста при эндофитных, низкодифференцированных больших опухолях, прорастающих серозную оболочку. Отдаленные метастазы рака желудка наблюдаются в надключичных лимфатических узлах между ножками грудино-ключично-сосцевид-ной мышцы (метастаз Вирхова), яичниках (метастаз Крукен-берга), брюшине дугласова пространства (метастаз Шницле-ра), печени, легких, плевре, поджелудочной железе, пупке, надпочечниках, костях, мозге, почках и в других органах. Распространение метастатических опухолей на брюшине на большом протяжении принято называть канцероматозом.
К осложнениям рака желудка относят кровотечение и прободение стенки. Симптомами кровотечения являются мелена, рвота содержимым цвета кофейной гущи, учащение пульса, снижение артериального давления. Прободение стенки желудка сопровождается острыми болями в животе и напряжением брюшных мышц.
Дата публикования: 2015-06-12; Прочитано: 3362 | Нарушение авторского права страницы
studopedia.org – Студопедия.Орг – 2014-2021 год. Студопедия не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования
(0.003 с)…
Источник
Патологическая анатомия рака желудка. Распространение рака желудкаРазличают три формы рака желудка: очерченную (грибовидную и блюдцеобразную), иифильтративную (диффузную) н смешанную, которая развивается отчасти экзофитно, инфильтрируя в то же время стенку желудка. При очерченных формах видимая граница опухоли, как правило, совпадает с гистологически устанавливаемой границей. Грибовидная и блюдцеобразная формы отличаются относительно медленным развитием и поздним мстастазироваиисм. В случае выполнения радикальной операции прогноз при них более благоприятен, нежели при смешанных и инфильтративных формах. При инфильтративных и смешанных формах границу опухоли и здоровой ткани установить нередко весьма сложно. Помимо упомянутых форм рака желудка, следует различать также язвенный рак (cancer ulceriforme), который развивается сразу же как язвенноподобная опухоль с распадом и центре и дает метастазы значительно раньше, чем блюдцеобразный рак. Рак из язвы желудка (cancer ex ulcere) протекает весьма злокачественно, нередко принимает форму блюдцеобразной опухоли. Целесообразно также назвать как отдельную форму рак из полипа желудка (cancer ex polipo). Особенностью всех форм рака желудка следует считать их тенденцию к распространению в сторону кардии и пищевода. Рак нижней трети желудка отличается, помимо этого, склонностью к циркулярному росту. На двенадцатиперстную кишку опухоли переходят нечасто; при этом они инфильтрируют стенку двенадцатиперстной кишки, не захватывая слизистой оболочки. По гистологическому строению различают аденокарциному, солидный, фиброзный рак и смешанную форму, при которой часть опухоли может иметь, например, строение аденокарциномы, а часть—солидного рака.
Распространение рака желудкаПри своем росте опухоль может прорастать не только все слои стенки желудка, но и соседние органы (печень, поджелудочная железа, селезенка, поперечная ободочная кишка, диафрагма). Опухоль может давать метастазы. Различают три пути метастазирования: по лимфатическим, кровеносным путям и имплантационное мстастазирование по брюшине (опухоль прорастает серозную оболочку). Наибольшее практическое значение имеет распространение метастазов по лимфатическим путям. Следует различать три основных пути лимфотока. Первый коллектор собирает лимфу в узлы, расположенные вдоль малой кривизны, малом сальнике и желудочно-поджелудочной связке, особенно в области левой желудочной артерии. Далее метастазы из этой области могут распространяться в область чревной артерии и аорты (неоперабельные случаи). Сюда собирается лимфа почти от всей правой половины желудка. Второй коллектор собирает лимфу из нижнего отдела желудка (большая кривизна желудка ниже селезенки и начальный отдел двенадцатиперстной кишки) в лимфатические узлы, расположенные по ходу a. gastrocpiploica dextra. Практическое значение имеют также метастазы в пространство между начальной частью двенадцатиперстной кишки и головкой поджелудочной железы. При запушенном раке метастазы нз этого коллектора могут распространяться в лимфатические узлы брыжейки тонкой кишки и парааортально. Третий коллектор собирает лимфу из оставшейся части желудка (дно, часть большой кривизны, часть передней и задней стенок) в лимфатические узлы, находящиеся в желудочно-селезеночной связке, воротах селезенки н по ходу селезеночной артерии. Знание путей метастазирования обязательно для выполнения радикальной операции, смысл которой заключается в удалении не только опухоли желудка, но и связочного аппарата с клетчаткой, в которых расположены регионарные лимфатические узлы. Операцию всегда следует выполнять, исходя нз предположения, что метастазы уже имеются; только тогда она будет достаточно радикальной. Метастазы во внутренние органы (печень, поджелудочная железа, почки, надпочечники и др.) имеют значение в том смысле, что. как правило, такие больные бывают неоперабельными. Для дооперационной диагностики IV стадии рака нужно знать некоторые типичные метастазы: Вирхова — в область левого надключичного пространства, Крукенберга — в яичники, Шницлера — в дугласово пространство В некоторых случаях при наличии солитарного метастаза в печень или поджелудочную железу выполняют комбинированную условно-радикальную операцию — резекцию желудка и печени или резекцию желудка и поджелудочной железы. Предраковые заболевания. В настоящее время доказано, что у людей с гастритом, особенно ахилическим, рак желудка развивается чаще, чем у здоровых. Подобные больные нуждаются в диспансерном наблюдении с целью своевременной диагностики развития рака желудка. Полипы желудка всегда являются потенциальным источником возникновения рака. Малигнизация полипов, по разным статистикам, может достигать 40% случаев. Лучшей профилактикой рака у этих больных является своевременное лечение полипоза. Язвы желудка весьма часто (по ряду статистик, в 10—50% случаев) переходят в рак. Понятно, сколь важны своевременное выявление н лечение (консервативное и хирургическое) больных язвой желудка. – Вернуться в оглавление раздела “Неотложная хирургия.” Оглавление темы “Язвенная болезнь желудка. Опухоли желудка”: |
Источник
Доброкачественные опухоли желудка
Доброкачественные опухоли желудка составляют всего 1-4% всех опухолевых заболеваний желудка. К ним относятся миомы, фибромы, липомы, гемангиомы, невриномы. Все они располагаются главным образом в подслизистом слое, а также в мышечном или подсерозном слоях стенки желудка. Эти опухоли редко достигают больших размеров, клинически часто себя не проявляют и обнаруживаются большей частью случайно. Среди всех доброкачественных опухолей желудка наиболее часто (до 60%) встречаются миомы.
Из эпителиальных доброкачественных опухолей в желудке образуются субмукозные аденомы, которые возникают в связи с неправильностью развития или вследствие регенеративных процессов при язвенных изменениях, которые были на этом месте раньше. Такие аденомы могут изъязвляться, вызывать стенозы и служить исходным материалом для новых вегетаций, описываемых авторами как «заблудшие» зачатки поджелудочной железы, аденомиомы желудка.
Условно к категории доброкачественных опухолей могут быть отнесены как единичные, так и множественные полипы желудка. Все полипы желудка целесообразно делить на бластоматозные и реактивно-гиперпластические (дисрегенераторные). Первые представляют наибольшую опасность в отношении перехода их в рак. Полипы располагаются главным образом в пилорическом отделе желудка, имеют различную форму и величину. Поверхность их иногда бывает изъязвлена, кровоточит. В зависимости от содержания в массе полипа кровеносных сосудов, желез, развития грануляционной ткани различают ангиоматозные, железистые, грануляционные полипы. Отождествление полипов с опухолями желудка является условным, так как значительная часть их имеет воспалительное происхождение. Частота перерождения полипа в злокачественное новообразование, по данным разных авторов, различна: одни пишут о 38%, другие — о 46,5% случаев перерождений полипа в злокачественную опухоль.
Злокачественные опухоли желудка
Среди первичных злокачественных образований желудка рак составляет почти 99%. Среди всех больных, умирающих от злокачественных заболеваний, на долю желудочной локализации злокачественного процесса приходится 40%. Чаще рак желудка встречается у мужчин. Большинство больных заболевает раком желудка в возрасте от 40 до 60 лет.
Этиология.
Причины образования злокачественной опухоли в желудке пока не выяснены. Благодаря многочисленным работам клиницистов и экспериментаторов выявлены некоторые закономерности развития рака, изучен характер местного роста и его метастазирования, определен ряд «предраковых» заболеваний желудка. Рак желудка чаще возникает на фоне длительно существующего ахилического гастрита. Перерождению в рак подвержены длительно существующие язвы желудка (особенно каллезные). Развитию рака желудка способствует употребление пряностей, пережаренных жиров, алкоголя, а также очень горячей или холодной пищи.
В настоящее время из множества теорий возникновения рака наиболее обоснованными являются следующие:
- вирусная теория (Л.А.Зильбер и др.), согласно которой существуют вирусы, вызывающие при попадании в организм человека рост опухоли;
- биохимическая теория, объясняющая возникновение рака нарушениями белкового обмена веществ, в результате которых изменяется структура рибонуклеиновых кислот -основных носителей наследственной информации;
- полиэтилогическая теория (А.И.Савицкий и др.), утверждающая, что для возникновения рака необходима совокупность различных факторов. Так, в настоящее время доказано наличие экзогенных опухолевых веществ, содержащихся в воздухе городов (бензпирен, уретан, гедонал и др.), а также ряда радиоактивных веществ с большим периодом полураспада. Кроме того, ускорению или замедлению темпов развития рака может способствовать состав пищи, способы ее приготовления, количество, температура. В этиологии развития рака желудка следует учитывать фактор курения, а также влияние алкоголя.
Роль наследственности в этиологии рака желудка большинством авторов отрицается.
Патологическая анатомия. Внешний вид злокачественных опухолей желудка многообразен. Опухоль может расти в просвет желудка (экзофитный рост) или распространяться в его стенке (эндофитный рост). Гистологическое строение опухоли нередко соответствует ее внешнему виду. А.И.Абрикосов классифицирует рак желудка следующим образом:
- Полипозный рак, растущий из слизистой оболочки желудка в виде узла на узкой или широкой ножке, иногда имеющий грибовидную форму. Этот вид рака возникает чаще из доброкачественных полипов желудка, имеет четкие границы, локализуется обычно на малой кривизне желудка, растет медленно и поздно метастазирует. Гистологически полипозный рак является аденокарциномой.
- Язвенный рак развивается в стенке желудка в виде узла или грибовидной опухоли, очень быстро изъязвляется. По форме напоминает блюдце, что дало основание называть его «блюдцеобразным». Эту форму рака следует дифференцировать с каллезной язвой. Язвенный рак развивается медленно, часто располагается в выходном отделе желудка. Гистологически — это аденокарцинома или солидный мозговидный рак.
- Слизистый, или коллоидный, рак. Опухоль диффузно инфильтрирует стенку желудка, вызывая ее резкое утолщение. Она не имеет четких границ, легко распространяется на сальник и другие органы. На разрезе опухоль имеет вид тягучей слизи.
- Фиброзный рак, или скирр, характеризуется диффузным ростом с обильным разрастанием соединительной ткани, что придает опухоли вид сплошной белой рубцовой массы. Начинаясь обычно в области привратника, опухоль быстро поражает весь этот отдел и даже весь желудок.
Встречаются и смешанные формы рака желудка.
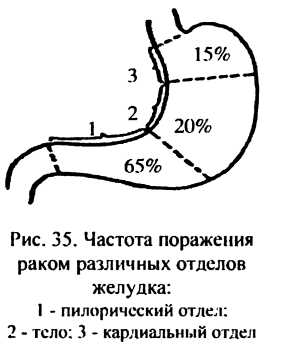
Злокачественная опухоль может локализоваться в любом отделе желудка (рис.35). Распространение раковой опухоли идет путем непосредственного прорастания ее в соседние ткани и органы, имплантированного метастазирования по брюшине и метастазирования по лимфатическим сосудам в ближайшие и отдаленные лимфатические узлы и органы. Основной путь метастазирования клеток злокачественной опухоли желудка — лимфатический (рис.36).
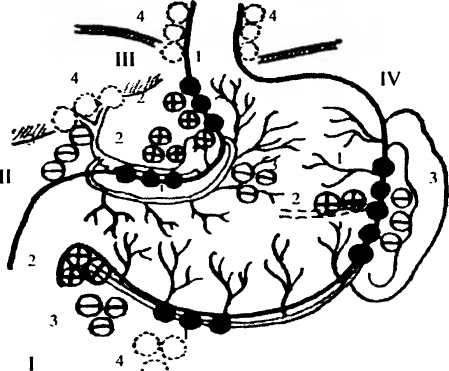
Рис. 36. Схема метастазирования при раке желудка по Б.Е.Петерсону: I — лимфатические барьеры первого бассейна лимфообращения: I — лимфатические узлы большого сальника но большой кривизне желудка; 2 — подпривратниковые и запривратниковые лимфатические узлы: 3 — лимфатические узлы брыжейки тонкой кишки; 4 — парааортальные лимфатические узлы; II — лимфатические барьеры второю бассейна лимфообращения: I — лимфатические узлы в малом сальнике но малой кривизне желудка: 2 — лимфатические узлы в толще малого сальника; 3 — лимфатические узлы в толще неченочно-двенадцатиперстной связки; 4 — лимфатические узлы в воротах печени; III — лимфатические барьеры третьего бассейна лимфообращения: 1 — паракардиальные лимфатические узлы; 2 — лимфатические узлы в толще желудочно-поджелудочной связки: 3 — лимфатические узлы по верхнему краю поджелудочной железы: 4 — околопищеводные лимфатические узлы; IV — лимфатические барьеры четвертого бассейна лимфообращения: I — лимфатические узлы в большом сальнике по большой кривизне желудка; 2 — лимфатические узлы по верхнему краю поджелудочной железы; 3 — лимфатические узлы в ворогах селезенки
Первый бассейн лимфооттока собирает лимфу от пилороантрального отдела, прилежащего к большой кривизне, и частично от тела желудка.
Второй бассейн лимфооттока собирает лимфу от пилороантрального отдела, прилежащего к малой кривизне, и частично от тела желудка.
Третий бассейн является самым большим и основным бассейном лимфооттока. Он собирает лимфу от тела и малой кривизны желудка, прилегающих отделов передней и задней стенок, кардии, медиальной части свода желудка и абдоминального отдела пищевода.
Четвертый бассейн лимфооттока собирает лимфу от вертикальной части большой кривизны желудка, прилегающих к ней передней и задней стенок и значительной части свода желудка.

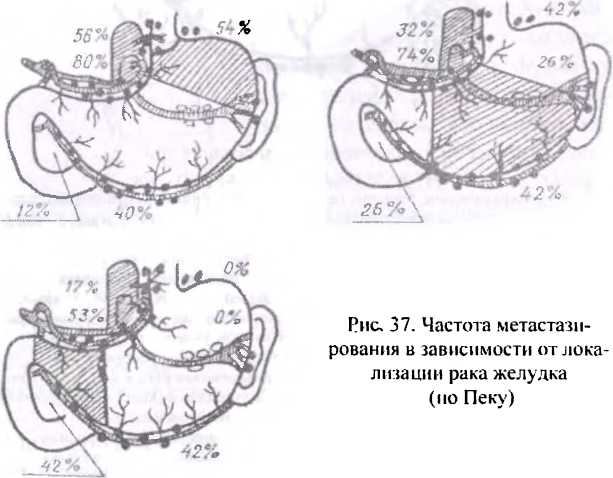
Как показано на схеме Пека, наибольшее количество метастазов встречается в лимфатических узлах, расположенных по ходу малой кривизны желудка и в толще желудочноподжелудочной связки (рис.37). Поэтому во время операции по поводу рака желудка необходимо удалять малую кривизну и желудочно-поджелудочную связку.
Помимо метастазирования в регионарные лимфатические узлы раковая опухоль желудка может метастазировать и в отдаленные органы (рис.38).
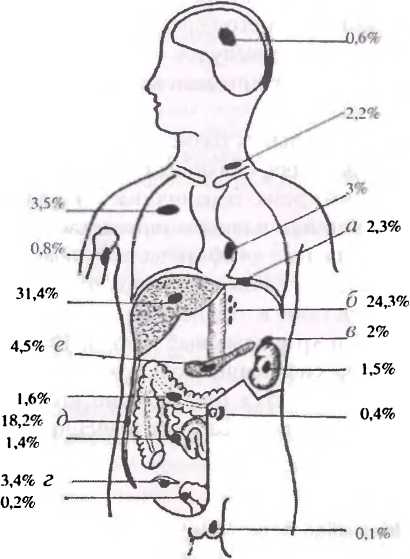
Рис. 38. Частота отдаленных метастазов при раке желудка: а — диафрагма; 6 — забрюшинные лимфоузлы; в — надпочечник. г — яичник, д — брюшина е — поджелудочная железа
Учет морфологических признаков опухолевого роста и распространенности ракового процесса лежит в основе классификации стадий рака желудка. Согласно классификации, утвержденной Министерством здравоохранения СССР в 1956 г., принято различать четыре стадии рака желудка.
Стадия I — небольшая, четко отграниченная опухоль, локализованная в толще слизистой оболочки и в подслизистом слое желудка, при отсутствии метастазов.
Стадия II — опухоль, врастающая в мышечный слой желудка, но не прорастающая его серозный покров и не спаянная с соседними органами; желудок сохраняет подвижность; в ближайших регионарных лимфатических узлах одиночные метастазы.
Стадия III — значительных размеров опухоль, выходящая за пределы стенки желудка, спаянная с соседними органами, врастающая в них, что резко ограничивает подвижность желудка, при отсутствии или наличии множественных метастазов опухоли в регионарные лимфатические узлы.
Стадия IV — опухоль любых размеров и любого характера при наличии метастазов в отдаленные органы.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страниц: 1 2 3
Источник