Оперированный желудок б 1
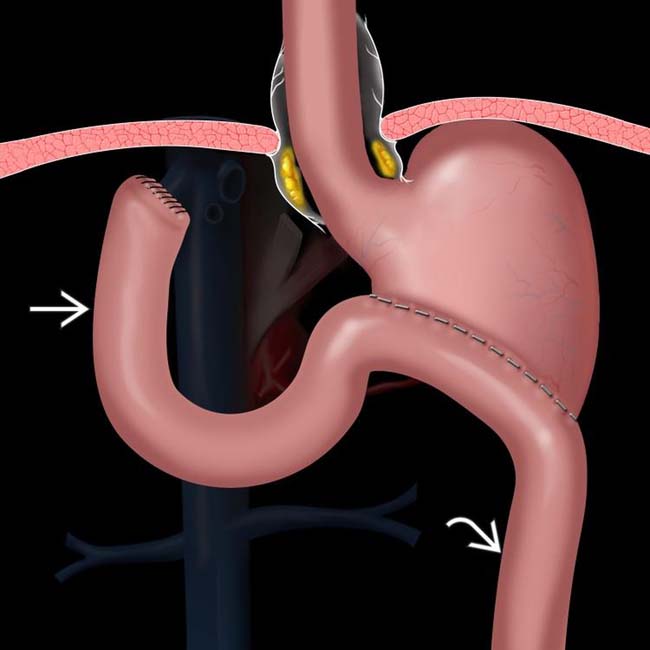
Сегодня применяются современные методики в ходе проведения резекции желудка. Одной из самых известных техник является Бильрот. Существует два варианта проведения подобной операции. Они имеют определенные отличия. Тем, кто столкнулся с серьезными заболеваниями желудка, следует знать отличия Бильрот-1 и 2. Об особенностях этих методик пойдет речь далее.
Общее определение
Методики Бильрот-1 и 2 являются разновидностями резекции желудка. Это хирургическая операция, которая применяется при лечении серьезных заболеваний. В их число входят патологии желудка, а также двенадцатиперстной кишки. Методика подразумевает удаление части желудка. При этом восстанавливается целостность пищеварительного тракта. Для этого создается желудочно-кишечный анастомоз. Это соединение тканей по определенной технологии.
Бильрот является достаточно серьезной операцией. Она стала первым успешным хирургическим вмешательством подобного типа. Ныне методика совершенствуется. Появляются иные способы успешного удаления части желудка. Однако Бильрот до сих пор активно применяется в клиниках с мировым именем. Особенно известны высоким качеством хирургические операции, проведенные по представленной методике в Израиле.
Стоит отметить, что способ резекции во многом зависит от места расположения патологического процесса. Также на это влияет вид заболевания. Чаще всего Бильрот-1 и 2 назначают при язве желудка или раке. Перед проведением операции оценивается размер иссекаемого участка. Далее принимается решение о способе проведения резекции.
Методика Бильрот является одной из самых часто применяемых в ходе выполнения резекции желудка. Между этими техниками существует ряд отличий. Они появились в разное время. Однако Бильрот-1, хоть и является первой в своем роде методикой, и сегодня довольно эффективна.
Историческая справка
Резекция желудка по Бильрот была впервые успешно проведена 29.01.1881. Автором и исполнителем этой методики является Теодор Бильрот. Это немецкий хирург, ученый, который смог восстановить проходимость ЖКТ, проведя анастомоз малой кривизны желудка с двенадцатиперстной кишкой. Операция была проведена женщине 43 лет, которая страдала раком стенозирующего типа. Патология развивалась в пилорическом отделе желудка.
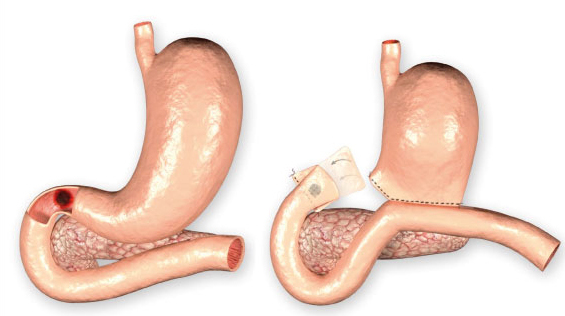
В этом же году в ноябре по этой же методике была проведена первая успешная резекция при пептической язве привратника. Больной после такого хирургического вмешательства выжил. Эта методика получила название Бильрот-1. После первой операции сам немецкий хирург стал создавать соединение не в малой, а большой кривизне желудка.
Конечно, техника того времени не могла называться безупречной. В конце 19 – начале 20 века много неприятностей при использовании представленной методики доставляла хирургам гастродуоденальная линия швов. Часто они оказывались несостоятельными. За это время было оперировано 34 пациента по Бильрот-1. 50% больных умерли.
Чтобы снизить смертность из-за несостоятельности швов, в 1891 году было предложено ушивать конец желудка, создавая соединение с двенадцатиперстной кишкой и задней стенкой желудка. Чуть позже анастомоз начали создавать с передней стенкой желудка. Также было предложено мобилизовать двенадцатиперстную кишку (в 1903 году). Этот маневр придумал ученый, хирург Кохер.
В результате в 1898 году на конгрессе немецких хирургов было установлено 2 основных метода резекции желудка по Бильрот-1 и 2.
Особенности и преимущества Бильрот-1
Чтобы понять, чем отличается Бильрот-1 от Бильрот-2, нужно рассмотреть особенности проведения каждой из этих операций. Они применяются при разных заболеваниях желудка. Первая методика отличается циркулярным типом иссечения отделов ЖКТ, которые поражены патологией. Впоследствии при этой операции накладывается анастомоз. Он находится между двенадцатиперстной кишкой и оставшейся частью желудка и создается по принципу «кольцо в кольцо».
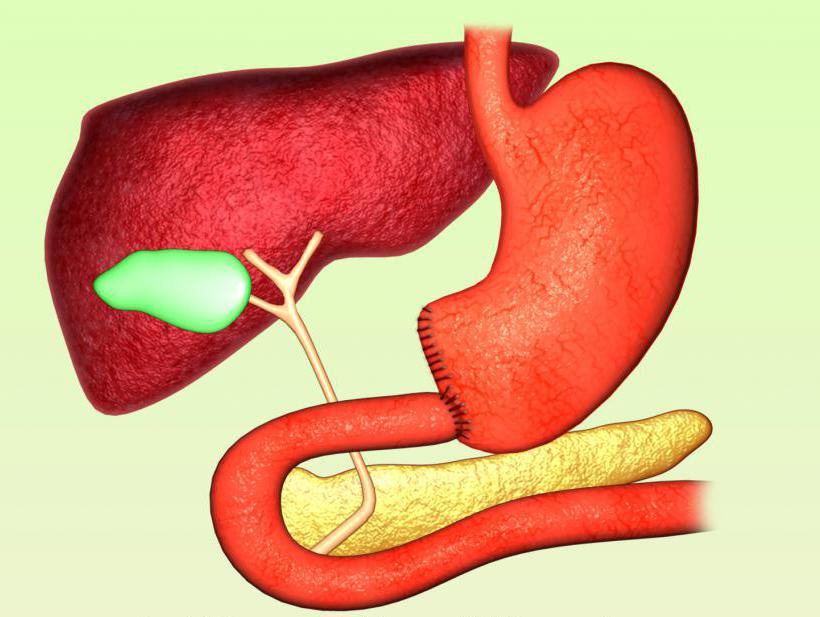
При этом анатомия пищевода остается неизменной. Сохранившаяся часть желудка выполняет резервуарную функцию. В ходе резекции желудка по Бильрот-1 исключается контакт слизистых оболочек кишки и желудка. Преимуществами этой методики являются:
- Анатомическая структура не меняется. Сохраняется работа ЖКТ и его пищеварительного тракта.
- Технически выполнить такое хирургическое вмешательство гораздо легче. В этом случае операция проводится в верхней части брюшины.
- По статистике демпинг-синдром (нарушение функции кишечника) после проведения представленного вмешательства встречается очень редко.
- Отсутствует синдром образования приводящих петель.
- Метод не приводит к последующему развитию грыж.
Стоит также отметить, что путь, который проходит пища после операции, становится укороченным, но при этом двенадцатиперстная кишка из него не исключается. Если удается оставить некоторую часть желудка, он сможет выполнять свою природную функцию – быть резервуаром для пищи.
Эта операция проводится довольно быстро. Последствия гораздо лучше переносятся организмом. Также исключается риск появления пептических язв в месте анастомоза.
Бильрот-1: недостатки
Операции по Бильрот-1 и 2 имеют и определенные недостатки. Их обязательно учитывают при выборе методики проведения хирургического вмешательства. При проведении операции по Бильрот-1 могут наблюдаться язвы двенадцатиперстной кишки.
При этом способе хирургического вмешательства не во всех случаях получается качественно мобилизовать кишку. Это необходимо для создания анастомоза без натяжения шва. Особенно часто подобная проблема возникает при наличии дуоденальных язв, которые пенетрируют в поджелудочную железу. Также выраженное рубцевание, сужение просвета прохода кишки может приводить к невозможности правильно мобилизовать двенадцатиперстную кишку. Такая же проблема возникает и при развитии язв в проксимальном отделе желудка.
Некоторые хирурги с большим энтузиазмом настаивают на выполнении резекция по Бильрот-1, даже если для ее проведения существует ряд неблагоприятных условий. Это значительно повышает вероятность развития несостоятельности швов. Поэтому в некоторых случаях требуется отказаться от операции по Бильрот-1. При наличии существенных трудностей лучше отдать предпочтение хирургическому вмешательству по второй методике.
Крайне важно, чтобы техника хирурга, который будет проводить операцию, была тщательно отточена, максимально отработана. Хоть Бильрот-1 считается более легкой, быстрой методикой, она выполняется исключительно по строгим показаниям. Решение о ее проведении принимается только при наличии определенных факторов и отсутствия определенных препятствий.
В некоторых случаях для проведения этой операции требуется мобилизовать не только двенадцатиперстную кишку, но и селезенку и культю кишечника. В этом случае удается создать шов без натяжения. Обширная мобилизация значительно усложняет операцию. Это неоправданно повышает риск при ее проведении.
Также стоит отметить, что резекция по методике Бильрот-1 не проводят в ходе лечения рака желудка.
Методика Бильрот-2
Рассматривая кратко Бильрот-1 и 2, стоит уделить внимание второй разновидности техники проведения резекции. В ходе проведения этой операции оставшуюся после иссечения часть желудка зашивают по методике наложения с заднего или переднего гастроэнтероанастомоза. Бильрот-2 имеет множество модификаций.
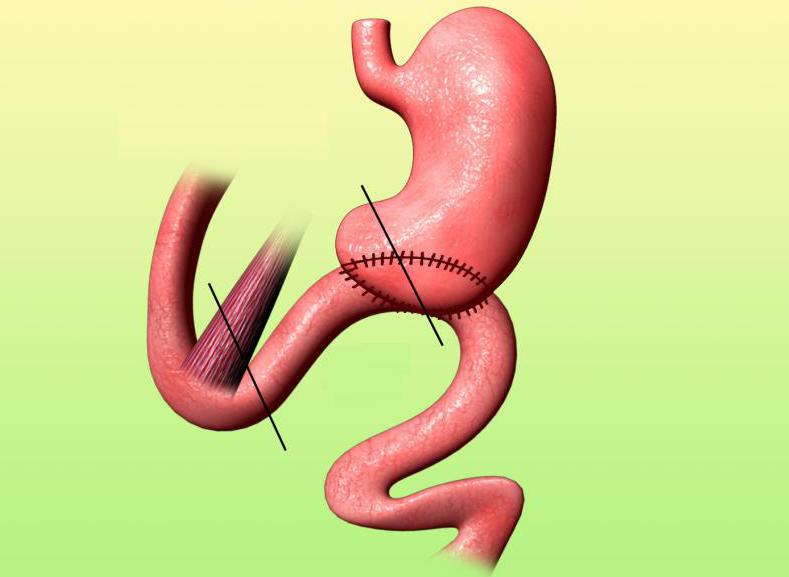
Анастомоз в этом случае накладывается по принципу «бок в бок». Оставшаяся часть органа подшивается к тощей кишке. Часто применяемыми модификациями Бильрот-2 являются методики закрытия культи желудка, подшивание его оставшейся части с тощей кишкой и т. д. Эта методика применяется в том случае. Если есть противопоказания к проведению Бильрот-1.
Стоит отметить что Бильрот-2 назначают при язвах и раке желудка, прочих болезнях органа. В этом случае проводится резекция органа в объеме, который обозначен состоянием желудка, типом заболевания. Пришивается орган после иссечения особым способом. При некоторых диагнозах эта операция является единственным выходом. Бильрот-2 позволяет сделать ЖКТ проходимым.
Бильрот-2: положительные и отрицательные стороны
Резекция по Бильрот-1 и 2 имеет ряд положительных и отрицательных качеств. У второй методики выделяется ряд преимуществ. При выполнении Бильрот-2 возможно провести обширную резекцию без натяжения гастроеюнальных швов. Если у пациента диагностирована язва двенадцатиперстной кишки, при проведении операции по это методике возникновение пептической язвы на месте соединения случается гораздо реже.

Также при обнаружении у пациента дуоденальной язвы, которая сопровождается наличием грубых патологических дефектов в двенадцатиперстной кишке, провести ушивание культи органа гораздо проще, чем создать анастомоз с желудком.
При обнаружении у пациента дуоденальной язвы, которая не подлежит резекции, восстановить проходимость ЖКТ становится возможным только при помощи Бильрот-2. Это основные преимущества представленного метода.
Недостатками же методики является следующее:
- увеличение риска развития демпинг-синдрома;
- проведение операции сопровождается сложностями, требует больше времени;
- возникает вероятность возникновения синдрома приводящей петли;
- в некоторых случаях после Бильрот-2 возникает внутренняя грыжа.
Однако эта методика имеет место быть. Бильрот-2 порой является единственно возможным решением при развитии определенных патологий. Поэтому врачи тщательно изучают особенности протекания болезни прежде, чем назначить тот или иной тип операции.
Отличия методик
Следует отметить, что техники Бильрот-1 и 2 значительно отличается. Место соединения в первом случае называется «кольцо в кольца». При Бильрот-2 анастомоз имеет вид «бок в бок». Соответственно из-за подобного вмешательства в обоих случаях могут развиваться осложнения. Однако в обоих случаях они не похожи.
Стоит отметить, что степень выражения демпинг-синдрома при Бильрот-2 более выражена. Также отличается и работа самого желудка и всего ЖКТ после проведения этих операций. При Бильрот-1 сохраняется проходимость кишечного тракта. Однако эта операция не проводится при раке желудка, обширных язвах и грубых изменениях тканей желудка. В этих случаях показана методика Бильрот-2.
Показаниями к проведению Бильрот-1 являются следующие состояния:
- Пептические язвы желудка. Это наименее спорное показание. В этом случае хороший результат дает резекция 50-70% желудка. В этом случае не требуется дополнение в виде стволовой ваготомии. Исключением является только операция при препилорических язвах и патологиях в области превратника в случае наличия повышенной секреции желудка.
- Язвы двенадцатиперстной кишки резекция 50-70% желудка показана, но только при использовании стволовой ваготомии.
Показаниями к проведению Бильрот-2 могут стать язвы желудка, которые имеют практически любую локализацию. Если иссекается половина желудка, применяется стволовая ваготомия.
Также при раке желудка единственным возможным вариантом иссечения пораженной ткани является Бильрот-2. Это объясняется возможностью выполнить обширную резекцию не только желудка, но и региональных лимфоузлов, двенадцатиперстной кишки. В этом случае возникновение непроходимости анастомоза менее вероятно, чем в случае применения первой техники.
Модификации первой методики
Отличия Бильрот-1 и 2 существенны. У этих методик существуют современные модификации. У второй методики их больше. При Бильрот-1 модификации отличаются только способом создания анастомоза. Дело в том, что размер диаметров, которые соединяются между собой, разный. Это приводит к возникновению ряда трудностей. Только при очень ограниченной резекции в пилорическом отделе желудка, которая проводится по методике Пеана, можно соединить его с двенадцатиперстной кишкой «конец в конец» без предварительного ушивания или сужения.
Одной из основных модификаций Бильрот-1 является техника Габерера. Она позволяет устранить несоответствие диаметров органов после резекции без ушивания части просвета культи желудка. В этом случае накладывается гофрирующий шов. После этого можно наложить анастомоз «конец в конец». Метод Габерера сегодня значительно доработан. Ранее он часто приводил к сужению анастомоза и его непроходимости.
Существуют и другие способы сужения просвета. Они отличаются от метода Габерера способом создания гофрирующих швов.
Модификации второй методики
В ходе операции Бильрот-2 применяется множество модификаций. Основной из них является методика, предложенная Гофмейстером-Финстерером. Суть ее заключается в следующем. Часть желудка после иссечения поврежденных тканей соединяется по принципу «конец в бок». В этом случае ширина анастомоза должна быть 1/3 от общего просвета культи желудка.
Соединение при этом фиксируется в искусственно созданном просвете поперечно. Приводящая петля тощей кишки в этом случае подшивается двумя или тремя швами. Они выполняются по типу узелков в культе. Такая особенность позволяет предупредить попадание пищи в урезанный участок ЖКТ.
Другие усовершенствования резекции
Рассмотрев отличия Бильрот-1 и 2, следует отметить, что хоть существует большая разница между этими методиками, они значительно совершенствовались с момента их открытия. Поэтому сегодня процедура резекции проводится с меньшим риском для пациента. В конкретных условиях применяются те или иные приемы.
Так, хирурги могут провести дистальное иссечение больного участка органа с формированием искусственного пилорического сфинктера. В некоторых случаях помимо этого проводится установка инвагинационного клапана. Он формируется из тканей слизистой оболочки.
Резекция может проводиться с созданием пилорического жома, клапана створчатого типа. У входа в двенадцатиперстную кишку может формироваться искусственный клапан. При этом пилорический сфинктер сохраняется.
Иногда дистальная резекция может быть субтотальной. В этом случае проводится еюногастропластика первичного типа. Некоторым пациентам показана субтотальная, полная резекция желудка. В этом случае формируется на отводящем участке тощей кишки инвагинационный клапан.
Если пациенту показана резекция проксимального типа, устанавливается эзофагогастроанастомоз и инвагинационный клапан. Существующие методики позволяют максимально точно выполнить резекцию больного участка органа. При этом риск развития осложнений будет минимальным.
Рассмотрев отличия Бильрот-1 и 2, можно понять основные принципы подобных хирургических вмешательств. Оба метода были значительно усовершенствованы. Сегодня они применяются в модифицированном виде.
Источник
Резекция желудка — это частичное удаление органа, при этом резецируемая часть может быть весьма значительной — до 80% при субтотальном варианте операции, тогда как 100% удаление или тотальная резекция это гастрэктомия.
Оперативное вмешательство при любом объеме удаления всегда серьезное испытание для пациента не столько послеоперационным голодом, сколько ежедневными последствиями уменьшения объема полого органа. Маленький объем желудка позитивен только для пациентов бариатрической клиники, где борются с ожирением.
Зачем нужна резекция желудка
Прежде всего, операция по удалению нездоровой части органа выполняется при раке, в онкологии применяются все основные типы резекций, а при ранней карциноме in situ — 0 стадии практикуется инновационная эндоскопическая резекция слизистой оболочки без рассечения всей толщины желудочной стенки.
Основные показания к резекции:
- Злокачественное поражение органа и доброкачественные процессы, в том числе полипы слизистой оболочки;
- Длительно существующее и не заживающее — каллёзное язвенное поражение желудочной слизистой с опасными для жизни осложнениями: кровотечением, проникающим через всю толщину стенки отверстием — прободением, в том числе прикрытым снаружи сальником — пенетрацией.
- Тяжелое ожирение, устойчивое ко всем остальным методикам терапии.
Список противопоказаний большой, но это преимущественно заболевания «общего характера»: хронические болезни в стадии декомпенсации, не исключая психические расстройства, когда проблематично перенести любое хирургическое вмешательство.
Острые воспалительные процессы и инфекции могут отложить хирургическое вмешательство на время.
Всё определяется необходимостью, конечно, опасно делать резекцию желудка, но бывают клинические ситуации, когда опасно не делать операцию. Важно попасть в хорошие руки и в клинику, где понимают, когда и что необходимо сделать пациенту, чтобы сохранить жизнь и здоровье, как понимают это специалисты нашей клиники.
Виды резекции желудка
Вариант вмешательства выбирается на основании клинической необходимости, а название операции основано на объеме удаляемой части органа или на иссекаемых желудочных отделах:
- Классический вариант резекция желудка по Бильроту подразделяется на 1 тип и 2 тип, отличие заключается в соединении оставшейся желудочной части и двенадцатиперстной кишки — конец в конец или бок в бок. В современной хирургии классическая методика в чистом виде почти не используется, но часто применяются улучшающие результат модификации;
- Дистальная резекция предполагает иссечение нижних желудочных отделов;
- Проксимальная, наоборот, изымает из организма верхнюю часть и несколько сантиметров пищевода;
- Рукавная, она же бариатрическая или продольная резекция, в русскоязычном сегменте интернета часто упоминается как слив резекция, от рукава по-английски, суть вмешательства — сужение полости до размера широкой трубки;
- Субтотальная резекция называется по объему удаления, то есть почти полная, когда остается меньше трети, это типовая операция при раке, субтотальная может быть и проксимальной, и дистальной;
- Ререзекция или повторная резекция выполняется для предотвращения рецидива рака, если при гистологическом исследовании в краях удалённого участка находят раковые клетки.
Современная хирургия и онкология тяготеют к эндоскопическим вмешательствам, для ускорения восстановления пациента. При раке лапароскопическая резекция по отдаленным результатам не уступает открытым операциям.
Врачами Европейской клиники накоплен огромный практический опыт эндоскопических вмешательств, что гарантирует нашим пациентам низкий процент послеоперационных осложнений при высоком качестве лечения. Огромный опыт — это сотни вмешательств за год в течение нескольких лет.
Основные этапы резекции желудка
При любом варианте удаления вмешательство проходит три стандартных этапа:
- Мобилизация предполагает рассечение связок, фиксирующих орган внутри брюшной полости, и перевязку сосудов перед их разрезанием, чтобы подготовить желудочный отдел к удалению;
- Отсечение планируемой на удаление части органа от остающегося нетронутым участка желудочно-кишечного тракта;
- Соединение оставшихся «здоровых» отделов с кишечником.
Вмешательство проходит не один час, особенно при карциноме, когда обязательно удаляются большая и малая сальниковые сумки, клетчатка с лимфоузлами.
Лапароскопическая операция более продолжительная, нежели на открытой брюшной полости, и технически много сложнее, фактически эта операция — вершина профессионального искусства абдоминального хирурга-онколога.
Послеоперационный период
В послеоперационный период пациент начинает понимать, как непросто жить после резекции желудка. Тяготит рана на брюшной стенке, но с каждым днём всё меньше, большее беспокойство доставляет оставленный в ране дренаж и кишечный зонд, установленный через нос пациента.
Дренаж в ране требуется для контроля состояния брюшной полости, где может скапливаться жидкость и при кровотечении появится кровь. Посредством дренажа определяется и состоятельность желудочно-кишечного соединения -анастомоза. Дренаж снимают, когда внутри брюшной полости поврежденные ткани благополучно зажили.
При существенном снижении сократительной активности кишечника зондирование помогает освобождать кишечную трубку от газов и при необходимости от образующейся жидкости, зонд удаляют к концу недели, когда наладится функция желудочно-кишечного соустья и восстановится перистальтика кишечника.
Осложнения резекции
Осложнения не обязательны, но возможны, особенно у онкологических пациентов, ослабленных раковым процессом. По времени развития все послеоперационные осложнения разделяют на ранние и поздние.
Ранние осложнения возникают в ближайшее после операции время:
- Несостоятельность желудочно-кишечного анастомоза по данным литературы встречается у 5% оперированных пациентов, при раке обусловлена нарушением гемостаза — всех биохимических внутриклеточных процессов и снижением иммунитета на фоне недостаточного питания вследствие заболевания, своевременно выявить это опасное осложнение помогает гастроскопия.
- Кровотечение отмечается очень редко — менее 2%, ранней диагностике помогает установка дренажа в рану.
Другая группа осложнений возникает через некоторое время, в той или иной интенсивности остается у больного на продолжительный период, усложняя жизнь после резекции желудка:
- Демпинг-синдром связан со значительным уменьшением объема желудочной полости, отчего пища проходит до тощей кишки без задержки, что вызывает вегетативную реакцию со слабостью вплоть до потери сознания и рвотой из-за быстро наступившего растяжения кишечника.
- Анастомозит — воспаление слизистой соустья, как правило, сопровождается болезненностью и изменением аппетита, но может протекать и без каких-либо симптомов, часто обнаруживают при контрольной гастроскопии, может обостряться осенью или весной.
- Язва слизистой более характерна для хронических язвенников.
- Анемия развивается вследствие нарушения всасывания витаминов группы В.
Прогноз после резекции желудка
Медицинской статистике неизвестно, сколько люди живут после резекции желудка, потому что продолжительность жизни зависит от заболевания, послужившего поводом для операции.
При доброкачественных процессах и язвенной болезни прогноз достаточно благоприятен и на продолжительности жизни, как правило, не отражается.
При раке прогноз зависит от стадии распространения злокачественного процесса на момент его выявления и степени агрессивности опухоли, так 5 лет после вмешательства проживает 80 человек из сотни с 1 стадией, 60 пациентов со 2 стадией и не более 35 больных, поступивших на лечение с 3 стадией карциномы.
На операционный стол больной раком попадает не в лучшем состоянии, когда о балансе в организме нет и речи: ослаблен нарушением питания, не получает достаточного комплекса необходимых веществ, иммунитет подорван раком, нервная система издергана неизвестностью. Любая операция, а тем более на органах желудочно-кишечного тракта, нарушает равновесие в организме, быстро и эффективно восстановить баланс по силам профессионалам нашей клиники.
Список литературы
- Давыдов М.И., Туркин И.Н., Давыдов М.М./ Энциклопедия хирургии рака желудка/Москва: ЭКСМО; 2011.
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва; 2005.
- Давыдов М.И., Тер-Ованесов М.Д., Стилиди И.С./ Хирургическое лечение рака проксимального отдела желудка. Материалы V Ежегодной Российской Онкологической Конференции//Москва: 2002 г.
- Черноусов А.Ф., Хоробрых Т.В., Вычужанин Д.В./Результаты хирургического лечения пациентов с кардиоэзофагеальным раком // Сеченовский вестник; 2011; № 1
- Orsenigo E., Tomajer v. , Palo S.D. et al. /Impact of age on postoperative outcomes in 1118 gastric cancer patients undergoing surgical treatment // Gastric Cancer; 2007; v. 10.-P.
- Karanicolas P.J., Elkin Е.В., Lindsay M.J. et al.//Staging Laparoscopy in the Management of Gastric Cancer: A Population-Based Analysis /J Am Coll Surg; 2011; v. 213.
Источник
