Операции детям на желудке

Оглавление
- Показания к проведению гастроскопии и ограничения по возрасту
- Проведение процедуры
- Подготовка к процедуре
- Преимущества проведения диагностики в МЕДСИ
Гастроскопия детям назначается с целью исследования желудка, пищевода, а в некоторых случаях еще и двенадцатиперстной кишки. Проводится диагностика путем поэтапного визуального осмотра слизистых поверхностей верхнего отдела ЖКТ (желудочно-кишечного тракта). Обеспечить качественное обследование позволяет современное специализированное оборудование экспертного класса. Детская гастроскопия выполняется с использованием гибких эндоскопов, которые представляют собой подвижные трубки диаметром от 0,5 до 1,3 см.
В зависимости от применяемой технологии и объемов исследования различают 3 вида диагностики:
- ФГС. Стандартная фиброгастроскопия направлена на оценку состояния исключительно пищевода и полости желудка. Ее назначают в большинстве случаев для общей диагностики при подозрениях на различные заболевания верхнего отдела ЖКТ
- ФГДС. Фиброгастродуоденоскопия позволяет провести осмотр еще и двенадцатиперстной кишки
- ВЭГДС. Видеоэзофагогастродуоденоскопия представляет собой современный вариант проведения обследования. Он позволяет врачу зафиксировать все полученные данные на диске или флеш-накопителе, архивировать их, передать другим специалистам для совместного ведения пациента и постоянного контроля его состояния (в том числе для наблюдения в динамике, оценки эффективности проведенного ранее лечения, целесообразности применения различных препаратов и др.)
Показания к проведению гастроскопии и ограничения по возрасту
Основные показания к обследованию разделяют на плановые и экстренные. Первые определяются при наличии систематически повторяющихся симптомов заболеваний. Также плановая диагностика проводится при наблюдении за патологией, которая уже была обнаружена ранее.
Ее назначают при:
- Пороках развития желудочно-кишечного тракта
- Болях в животе
- Выявленных заболеваниях поджелудочной железы, желудка, желчевыводящих путей и иных органов
- Наличии новообразований в пищеводе, двенадцатиперстной кишке и др.
- Систематической рвоте или постоянном срыгивании (рефлюксе) у новорожденных
- Невозможности употребления пищи (ощущении комка в области пищевода)
- Отрыжке и изжоге
- Потере веса или недостаточной его прибавке
Экстренное обследование назначается при острых состояниях, которые требуют неотложного вмешательства с целью стабилизации состояния ребенка.
К ним относят:
- Желудочные кровотечения
- Подозрения на наличие в желудке или пищеводе посторонних предметов
- Пороки развития у новорожденных
- Острую кишечную непроходимость и др.
Важно! При наличии медицинских показаний гастроскопия желудка и иных органов может быть выполнена даже новорожденному ребенку. Обследование является относительно безопасным и при правильном проведении в условиях медицинского учреждения не наносит вреда даже самым маленьким пациентам.
При этом следует понимать, что диагностика является неприятной и может спровоцировать целый ряд болезненных ощущений. Это может стать причиной серьезного стресса у малыша. Поэтому назначать данное обследование тогда, когда имеются какие-либо альтернативы, не следует.
Детям до 3 лет гастроскопия обычно проводится под наркозом (в состоянии медикаментозного сна). Процедура проходит безболезненно и без выраженного дискомфорта. Обычно ребенок быстро забывает о ней. Это обусловлено тем, что во время обследования применяются специальные препараты, которые обеспечивают полное обезболивание и расслабление. При этом ребенок слышит все просьбы врача и может выполнять их.
Гастроскопия ребенку, которому уже исполнилось 3 года, и в более старшем возрасте может проводиться и без седации. Достаточно применить местную анестезию. Большая часть малышей хорошо переносит процедуру, не испытывая серьезных эмоциональных потрясений.
Важно! Особенности обследования в обязательном порядке согласуются с родителями или другими законными представителями маленького пациента. Врачи всегда готовы идти навстречу и подбирать подходящие варианты выполнения диагностики, чтобы достичь ее максимальной безопасности, эффективности и точности.
Проведение процедуры
Во время гастроскопии ребенок располагается на левом боку. Используемый для проведения процедуры гибкий эндоскоп максимально удобен и для врача, и для самого пациента, которому не приходится принимать особое положение (ротовое отверстие, глотка и пищевод должны располагаться на одной прямой). При этом все манипуляции становятся еще и менее травматичными даже для самых маленьких.
Перед введением конец гастроскопа сгибается. Это позволяет придать ему форму, которая на 100% соответствует изгибу ротоглотки. Прибор фиксируется в определенном положении с помощью специальных управляющих рычагов и вводится в глотку. После этого ребенок совершает простое глотательное движение. Благодаря ему нижний сфинктер глотки раскрывается и прибор погружается в пищевод.
О правильности введения можно судить по таким признакам, как отсутствие у ребенка кашля и свободное дыхание. Для облегчения прохождения гастроскопа по пищеводу и для получения высококачественного изображения под небольшим давлением в организм подается воздух. Его объем строго дозируется, что позволяет предотвратить сильное раздувание внутренних органов, провоцирующее не только неприятные ощущения, но и боль.
Обычно процедура занимает 15-20 минут. Благодаря этому сделать гастроскопию можно даже подвижному, активному ребенку. Родителям нужно лишь правильно подготовить чадо, рассказав ему о том, что манипуляции не являются болезненными и волноваться просто не о чем.
Подготовка к процедуре
Исследование проводится на голодный желудок. Ребенку не дают пищу за 8-12 часов до обследования. У младенцев время голодания не должно превышать 6 часов. Если гастроскопия детям проводится в экстренном порядке, вся съеденная пища предварительно удаляется с помощью зонда.
Важно! За 2-3 дня до плановой диагностики следует исключить из рациона ребенка продукты, которые тяжело перевариваются. Последний прием пищи должен состоять из легкоусвояемых продуктов, которые имеют жидкую или кашицеобразную форму.
Детей в сознательном возрасте обязательно следует настраивать на прохождение процедуры. Родителям необходимо объяснить маленьким пациентам важность диагностики, рассказать о том, что исследование поможет выявить болезнь и избавить от боли и иного дискомфорта.
Важно! За 30 минут до процедуры ребенку делают укол атропина. Дозировка всегда подбирается с учетом возраста. Родителям следует сообщить врачу о наличии у малыша врожденных или приобретенных патологий сердечно-сосудистой системы. При некоторых отклонениях атропин противопоказан.
Способ обезболивания также подбирается в соответствии с возрастом, индивидуальными особенностями пациента, тяжестью его состояния и видом диагностики (плановая или экстренная). Анестезия не используется при обследовании детей от рождения до 2 лет. Если гастроскопия требуется ребенку с 3 месяцев до 6 лет, целесообразно проводить ее под наркозом (седацией). Такое обследование является максимально безопасным.
Преимущества проведения диагностики в МЕДСИ
- Опытные врачи-эндоскописты. Наши специалисты повышают квалификацию, проходя обучение в России и за границей. Врачи работают аккуратно и точно
- Современное оборудование экспертного класса. Инновационные установки позволяют зафиксировать малейшие изменения в желудочно-кишечном тракте. Специалисты используют эндоскопическую технику последнего поколения с функцией узкоспектрального освещения и увеличительной эндоскопией
- Возможности для проведения комплексной диагностики. При необходимости одновременно могут выполняться гастроскопия и колоноскопия
- Комфортные условия выполнения процедуры. Наши специалисты аккуратны и внимательны по отношению ко всем пациентам. Они стараются сгладить любой дискомфорт, что позволяет даже самым маленьким легко перенести процедуру
- Возможности для диагностики во сне. Гастроскопия детям в нашей клинике проводится с использованием быстродействующих и безопасных препаратов. Они не наносят вреда организму маленьких пациентов, но устраняют все неприятные ощущения во время процедуры
Если вы хотите, чтобы гастроскопия ребенку в год или в другом возрасте была проведена в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Наш специалист запишет вас на диагностику в удобное время.
Источник
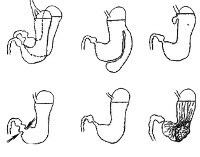
Аномалии развития желудка – врожденные патологии желудка, связанные с нарушением внутриутробной закладки органа. Проявляются признаками непроходимости ЖКТ, развивающейся сразу после рождения или спустя 2-4 недели жизни. Также характерны диспепсические расстройства, симптомы сдавления желудка, редко – признаки воспаления. Аномалии развития желудка диагностируются рентгенологически и эндоскопически. Дополнительно назначается комплекс общих анализов (кровь, кал). Лечение хирургическое. Проводится резекция дивертикулов или части желудка, пластика органов ЖКТ, пилоротомия и т. д.
Общие сведения
Аномалии развития желудка – редкая патология, составляющая незначительную долю в общей структуре пороков ЖКТ. Распространенность значительно варьирует в зависимости от нозологии. Так, атрезия желудка встречается у 1 ребенка из 100 000, частота врожденного пилоростеноза составляет 1-3 случая на 1 000 новорожденных, при этом в 5 раз чаще диагностируется у мальчиков. Аномалии развития желудка в настоящее время остаются актуальной проблемой педиатрии. Состояние после многих операций является показанием для оформления группы инвалидности сроком на 1 год с последующим пересмотром. Абсолютно всем пациентам показано диспансерное наблюдение в течение многих лет. Часто требуется длительная медикаментозная поддержка моторной и секреторной функции желудка.
Аномалии развития желудка
Причины и симптомы аномалий развития желудка
Желудок формируется из общей кишечной трубки на 4-10 неделе внутриутробного развития. Любые неблагоприятные факторы, воздействующие на плод в этот период, могут нарушить правильную закладку органов и тканей желудочно-кишечного тракта. Аномалии развития желудка провоцируются возбудителями внутриутробных инфекций (герпес, краснуха, микоплазма и др.). Хромосомные синдромы также приводят к развитию пороков, чаще множественных. Тератогенным действием на плод обладают алкоголь, наркотики, радиация, лекарственные препараты, в частности, антибиотики тетрациклинового ряда.
В случае тяжелых пороков симптомы проявляются с рождения. Например, атрезия пилорического отдела желудка становится причиной непроходимости ЖКТ в первые сутки. Для заболевания характерна обильная рвота и скудный стул с примесью желчи. Раннее возникновение симптоматики отмечается при агастрии и агенезии желудка, однако такие грубые аномалии развития желудка встречаются крайне редко. Врожденный стеноз привратника приводит к замедлению прохождения пищи в кишечник, вследствие чего желудок растягивается. Уже со 2-4 недели жизни заболевание проявляется упорной рвотой фонтаном и снижением веса, поскольку питательные вещества по большей части усваиваются в тонком кишечнике.
Избыточно развитая слизистая оболочка желудка (болезнь Менетрие) – один из наиболее часто встречающихся пороков. Клинически может не проявляться, обнаруживается на рентгенограмме или во время эндоскопии. Если гиперпластические процессы затрагивают всю внутреннюю поверхность органа, могут отмечаться симптомы диспепсии. К аномалиям развития желудка относятся также врожденные дивертикулы желудка, которые представляют собой добавочные полости. Редко встречается полное удвоение желудка. Заболевание сопровождается клинической симптоматикой, если полость значительных размеров начинает сдавливать основной желудок, либо в случае воспаления дивертикула – дивертикулита. Пациенты могут отмечать боли, тошноту, рвоту и т. д.
Диагностика и лечение аномалий развития желудка
Основу диагностики составляют инструментальные методы и рентгенография. Рентгенологическое обследование позволяет обнаружить удвоенный желудок или заподозрить наличие дивертикула. Также на снимке, особенно с контрастированием, можно увидеть признаки болезни Менетрие, врожденного пилоростеноза и других аномалий развития желудка. Для уточнения диагноза часто требуется проведение фиброгастроскопии. Исследование позволяет визуально оценить состояние и окраску слизистой оболочки органа. В частности, при помощи эндоскопии можно дифференцировать болезнь Менетрие и язвенную болезнь желудка.
Обзорная рентгенография ОБП необходима для оценки положения желудка по отношению к другим органам, его размеров и локализации в брюшной полости. Заподозрить хромосомные синдромы педиатр может при наличии сочетанных пороков. В этом случае необходим тщательный сбор семейного анамнеза и проведение генетического обследования, в частности, кариотипирования. Воспалительные и инфекционные процессы исключаются на основании результатов анализа крови. Исследование кала при аномалиях развития желудка проводится для оценки состояния поджелудочной железы и желчного пузыря, выявления других возможных причин кишечной непроходимости, рвоты и т. п.
Лечение оперативное. При обнаружении врожденного дивертикула проводится его резекция. При добавочной полости больших размеров возможно ее удаление с частичной резекцией желудка. Восстановление функции обычно происходит в течение месяца. Врожденный пилоростеноз является показанием для пилоротомии. Тактика ведения пациентов с грубыми аномалиями развития желудка определяется индивидуально. Планируется объем резекции, пластика органов ЖКТ, наложение временной энтеростомы и другие манипуляции с целью сохранения жизни ребенка. Болезнь Менетрие часто не требует оперативного вмешательства, показано динамическое наблюдение.
Прогноз и профилактика аномалий развития желудка
Прогноз чаще благоприятный. Исключение составляют случаи сочетанных пороков при хромосомных синдромах и наличие грубых аномалий развития желудка (агастрия, агенезия и др.), несовместимых с жизнью. При врожденном пилоростенозе и атрезиях выживаемость больных при своевременном оперативном вмешательстве достигает 95%. Отдельно стоит вопрос об обеспечении питания в послеоперационном периоде. Необходимо максимально сократить сроки питания через энтеростому во избежание присоединения вторичных инфекций. Профилактика возможна только во время беременности. При имеющихся наследственных заболеваниях необходимо медико-генетическое консультирование.
Аномалии развития желудка – лечение в Москве
Источник
Большинство методов борьбы с лишним весом базируются на ограничении рациона и увеличении физической нагрузки. Но при тяжелой стадии ожирения может быть назначена резекция желудка. Это радикальная мера, которая проводится в исключительных случаях и имеет целый ряд нюансов.
Изложенная здесь информация представляет интерес с чисто познавательной точки зрения. Она не может быть использована для того, чтобы решить, нужна ли в каком-то конкретном случае резекция или нет. Это может определить только врач.
Что такое резекция желудка, суть операции
Резекция желудка изначально применялась только для лечения определенных заболеваний желудочно-кишечного тракта. Она представляет собой частичное отсечение или полное удаление желудка. Это может быть продольное удаление или по методу Бальфуру. После такой операции функциональность ЖКТ восстанавливается. Еще не так давно подобного рода вмешательство применялось лишь тогда, когда исчерпывались все другие способы лечения и человеку грозил летальный исход. Но с недавних пор резекцию назначают при лечении ожирения последней степени.
В результате операции может быть удалена половина, треть или четверть желудка. Иногда применяется субтотальная резекция, при которой удаляется 80% органа. Размер удаляемой части зависит от уровня запущенности ожирения. После реабилитации человек приспосабливается жить с уменьшенным желудком. Для его наполнения нужно меньше еды, поэтому порции становятся заметно меньше. Как результат – количество потребляемых калорий сокращается, и пациент начинает худеть.
Но это еще не все. Очень важно после операции правильно питаться. Нужен сбалансированный, хорошо продуманный рацион. Если наладить питание, вес постепенно станет удовлетворительным.

Преимущества процедуры
Дистальная резекция желудка позволяет добиться действительно впечатляющих результатов. Всего за полгода или год после ее проведения люди сбрасывают от 50 до 90% лишнего веса. Реабилитационный курс очень короткий, пациенты быстро возвращаются к обычной жизни, так как при проведении операции делают минимальные разрезы, и рубцы получаются совсем небольшие.
В процессе проведения резекции затрагивается только желудок. Остальные органы ЖКТ продолжают работать. Проводится операция один раз. Повторные вмешательства или корректирующие процедуры обычно не требуются. Оставшаяся часть желудка навсегда сохранит свой новый размер, поэтому насыщение будет наступать при меньшем потреблении пищи.
Недостатки
Есть у данной операции свои негативные последствия. Например, после иссечения желудок имеет пониженную перистальтику, человек с уменьшенным органом может сталкиваться с проблемой непроходимости кишечника. При неправильно выполненном скрепочном шве иногда возникают воспалительные и инфекционные процессы. Поэтому очень важно в послеоперационный период наблюдаться у врача.
Усечение желудка – это необратимая процедура. Сделав резекцию один раз уже невозможно вернуть органу первоначальное состояние. Иногда в местах микронадрезов и швов образовывается грыжа.
Первые полгода после операции проходит процесс адаптации организма. На протяжении этого времени нередки такие явления как запор, диарея, метеоризм. Есть такие побочные явления, которые не проходят даже после окончания адаптационного периода – это изжога, заболевания селезенки, желудочные кровотечения, воспаление брюшной полости. Если ориентироваться на отзывы, можно увидеть, что всевозможные осложнения подобного рода – это не редкость.
Кроме всего прочего, продвижение твердой пищи при иссеченном желудке будет затруднено. Первое время после процедуры при употреблении твердой еды появляются боли в животе. Со временем болезненные ощущения проходят, но легкий дискомфорт может остаться.
Сравнение метода с другими способами уменьшения желудка
Существует несколько других хирургических методов сокращения всасывающей поверхности желудка. Каждый из них имеет свои особенности, и назначается при определенных показаниях.
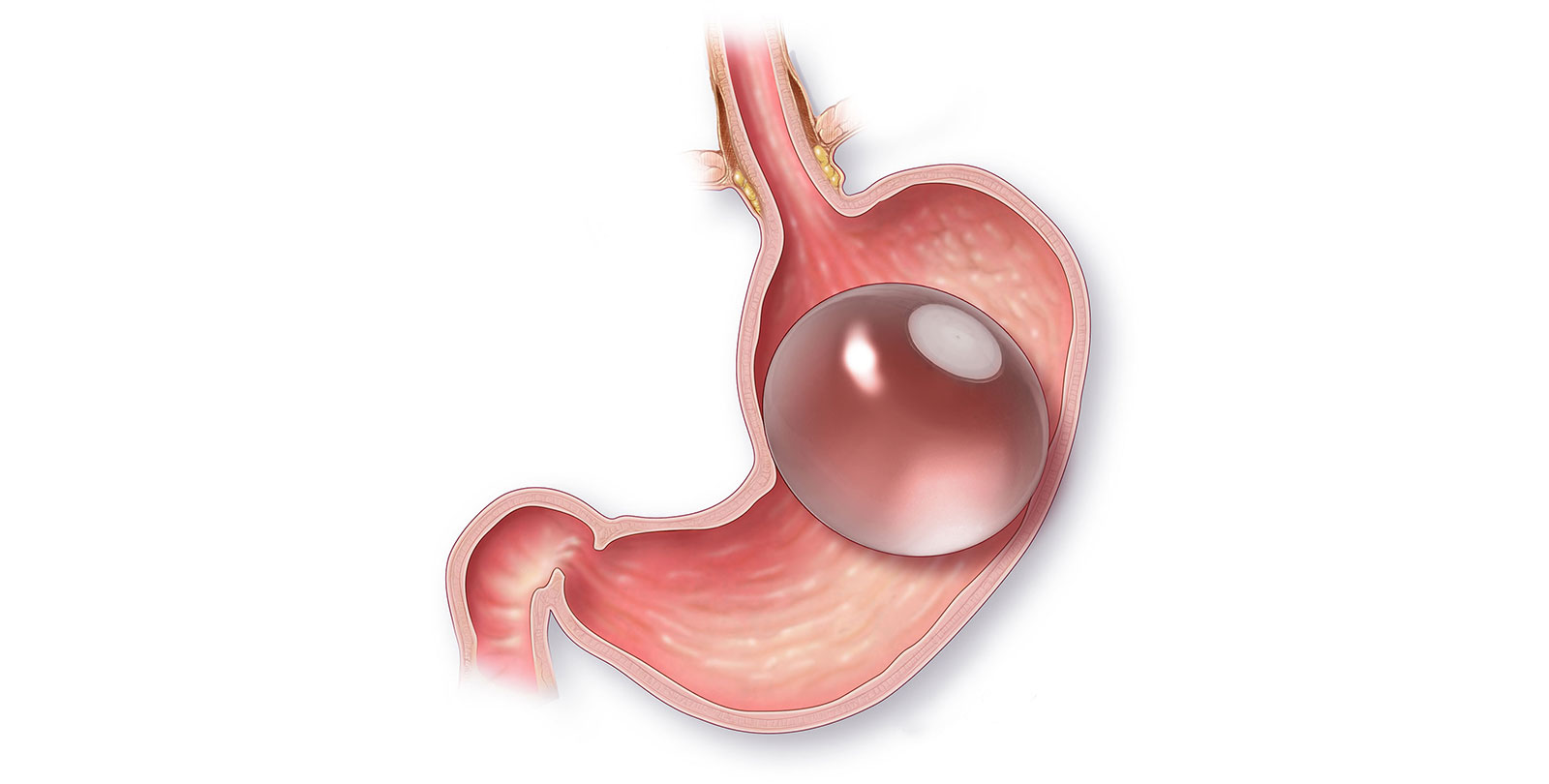
Баллонирование
При этой методике в желудок вводится силиконовый пузырь, который потом наполняется физраствором. Находясь внутри желудка, пузырь создает ощущение насыщенности, в результате чего человек намного меньше съедает. После ее проведения пациент сразу может идти домой, а после резекции нужно провести не менее 3 дней в стационаре. Но баллонирование обеспечивает потерю всего 40% лишнего веса, а резекция – от 50 до 90.
Баллонирование является достаточно простой медицинской манипуляцией, не связанной с хирургическим вмешательством. На протяжении первых дней после ее проведения возможна тошнота и рвота. Но эти осложнения далеко не так серьезны, как возможные последствия после операции по усечению органа.
Через 6 месяцев баллон нужно вынуть. За это время человек, теоретически, должен привыкнуть к маленьким порциям. Но, если он возобновит прежние пищевые привычки, вес опять увеличится. Еще один нюанс – иногда баллоны прямо внутри желудка лопаются. Это может произойти незаметно для человека. Поэтому физраствор, которым он наполняется, окрашивают в синий цвет. Если баллон внезапно лопнет, физраствор окрасит в синий цвет мочу, и при первом же мочеиспускании пациент это увидит. Синяя моча для людей с баллонированием – это сигнал срочно ехать к врачу и вынимать баллон.
Бандажирование
Данная процедура предполагает накладывание на желудок бандажа – силиконового кольца. Кольцо передавливает желудок, разделяя его на две части. В месте сдавливания оставляется просвет толщиной с пищевод. Верхняя часть желудка получается совсем маленькой. Пища сначала попадает в нее. Она быстро наполняется, и сигнализирует о том, что наступило насыщение. Потом постепенно еда перемещается в нижнюю часть желудка, и далее в тонкую кишку.
После бандажирования человек проводит один день в стационаре. Процедура позволяет сбросить до 50% лишнего веса. Осуществляется бандажирование малоинвазивным методом, что намного легче для пациента, чем полноценное хирургическое вмешательство как при резекции. Осложнения при бандажировании такие же, как и в других случаях, когда внутрь помещают инородное тело.
Гастропликация
Это метод, при котором желудок складывают в его расширенной части и подшивают специальным способом, после чего он приобретает форму трубки. Проводится лапораскопически, без разрезов органов. Обеспечивает потерю от 35 до 50% лишнего веса. После процедуры могут возникать проблемы с приемом пищи. Долгосрочные результаты пока не изучены, так как методика стала широко применяться совсем недавно.
Шунтирование
При шунтировании малая часть желудка отделяется от основной, и в обход соединяется с тонкой кишкой. После проведения процедуры вместительность рабочей части желудка сокращается, и уменьшается степень всасывания питательных веществ. Шунтирование является еще более сложной хирургической операцией, чем резекция. После него пациенты еще дольше остаются под наблюдением врачей.
Результат шунтирования – потеря от 70 до 80% лишнего веса. Но могут возникать довольно серьезные осложнения в виде недостаточного усвоения микроэлементов и витаминов. Часто возникает рвота и тошнота.
Вес в данном случае вес уходит в течение года-двух. После этого состояние человека стабилизируется, и, если не возвращаться к пагубным пищевым привычкам, стройность фигуры сохраняется. При необходимости можно восстановить изначальную форму желудка.
Показания к резекции
Резекция желудка показана при ожирении сложной формы, которое сопровождается тяжелыми патологиями:
- метаболический синдром;
- апноэ (краткосрочная остановка дыхания во сне);
- легочная или сердечная недостаточность;
- болезни суставов;
- варикозное расширение вен;
- гипертония;
- бесплодие;
- сахарный диабет.
Назначение делается с учетом того, что лишний вес уже привел к сопутствующим заболеваниям, и может еще сильнее усугубить состояние человека, а также того, что сам человек уже не способен избавиться от ожирения более естественными способами. Уточняется, также и тот факт, что процедура позволяет убрать не более 50 килограмм.
Противопоказания к резекции желудка
Сразу стоит отметить, что люди с ожирением, как правило, имеют целый букет заболеваний, и некоторые из них являются противопоказанием к резекции. Поэтому часто пациентам, готовым лечь под нож хирурга и заплатить за это немалые деньги, в проведении операции отказывают.
Противопоказания:
- аутоиммунные заболевания соединительных тканей;
- прием на постоянной основе гормональных стероидных препаратов;
- возраст до 18 лет;
- алкоголизм;
- заболевания почек;
- психические отклонения;
- хронические заболевания ЖКТ;
- асцит.
Нельзя проводить процедуру при наличии воспалительных процессов любых органов. Кроме всего прочего, разрешение на операцию должен дать анестезиолог, так как она проводится под общим наркозом. Поэтому следует учитывать еще и противопоказания к наркозу, а это целый ряд сердечно-сосудистых, легочных и прочих заболеваний, которыми нередко страдают люди с ожирением.
Как подготовиться к операции
Перед операцией как можно раньше нужно увеличить двигательную активность. За несколько недель до операции (по предписанию врача) пациент переходит на специальную предоперационную диету. Минимум за 6 недель до операции нужно отказаться от курения.
В день операции ничего есть нельзя. Накануне вечером легко поужинать и поставить очистительную клизму. В случае простуды или начала менструации операцию переносят.
Как проходит операция
Проводится резекция под общим наркозом. Если у пациента есть спайки на внутренних органах от предыдущих хирургических манипуляций, проводят полосную операцию. Если таких проблем нет, применяется лапароскопическая процедура. Разрез соединяют скобами. После этого наполняют желудок окрашенной жидкостью и проверяют герметичность шва. При необходимости его усиливают.
Период реабилитации
Сразу после операции пациента укладывают так, чтобы исключить возможные осложнения при отходе от наркоза. На шов накладывают лед или пакет с песком, чтобы сократить размеры гематомы. Сутки после операции пациент получает подкожно обезболивающее.
В период реабилитации человек должен двигаться и пить много воды. Двигаться нужно сначала непосредственно в постели – выполняя специальную гимнастику. Схема восстановления режима питания определяется врачом индивидуально.
Возможные ранние осложнения
В первый период после проведения резекции может возникнуть кровотечение. При кровотечении из селезенки удаляют селезенку. Если обнаруживается брюшное кровотечение, проводится срочная операция по его устранению. При кровотечении в просвет желудка сначала применяется медикаментозное лечение, и, если оно не помогает, проводится повторная операция. Подобного рода осложнения проявляются у 4-6% пациентов.
Поздние осложнения
После окончания реабилитационного периода тоже могут возникать осложнения. Например, около 6% пациентов жалуются на усиление изжоги. Еще 6% отмечают дискомфорт в области желудка. У некоторых появляются желчные камни, учащаются запоры и диареи. Все это требует симптоматического лечения.
Питание после операции
Первые 2 дня после операции пациент получает питательные вещества только через капельницу и ничего не ест. На третий день ему дают пить. Далее в течение нескольких дней постепенно вводится нормальная пища, но сначала в жидком и полужидком виде.
Цена резекции желудка в клиниках Москвы, Санкт-Петербурга, регионов
Цена полного курса лечения включает стоимость консультации специалистов, предоперационного обследования, проведения самой операции, анестезии, а также ухода и обслуживания в реанимационный и послеоперационный периоды. Все это вместе стоит от 200 до 300 тысяч рублей в Москве и Санкт-Петербурге. В регионах цена ниже – до 200 тысяч. Если в прайсе клиники указана только цена за операцию, чтобы примерно понять, сколько денег понадобится всего, нужно эту сумму умножить на 2.
Сравнение стоимости резекции с другими методиками уменьшения желудка
Из всех методов хирургической борьбы с ожирением наиболее дорогостоящим является шунтирование. Резекция желудка на втором месте. Бандажирование стоит в полтора-два раза дешевле резекции. Самый экономичный вариант – это баллонирование (около 65 тысяч), но при его применении нужно еще учитывать стоимость удаления баллона, а это еще 40-45 тысяч рублей.
Мнение специалистов
Хирургическое лечение ожирения способно вернуть к нормальной жизни буквально безнадежных больных. Однако, резекция желудка – это достаточно сложная операция, со всеми соответствующими рисками и осложнениями. Поэтому, если врач после обследования пациента считает, что он может обойтись без подобного вмешательства и справиться с лишним весом сам, нужно не расстраиваться, а радоваться, и срочным образом приступать к работе над собой.
Источник
