Нпвс и рак желудка
Резюме. Результаты комбинированной терапии со статинами и блокаторами протонной помпы

Эффект нестероидных противовоспалительных средств (НПВС) на прогрессирование злокачественных новообразований вероятно обусловлен снижением активности воспалительных процессов в опухолевой ткани, которые иначе приводят к иммуносупрессии и усугубляют тяжесть ракового заболевания. Это обстоятельство дает основания рассматривать ацетилсалициловую кислоту и другие НПВС в комплексе химиопрофилактики онкозаболеваний, в частности рака желудочно-кишечного тракта.
Комплексная терапия НПВС и блокаторами протонной помпы
НПВС оказывают ингибирующий эффект на синтез простагландинов, что ослабляет физиологические протекторные механизмы гастродуоденальной зоны, включая уменьшение кровотока, секреции слизи и бикарбонатов. Впоследствии это приводит к диспепсии и угрожает образованием пептических язв, для профилактики которых часто назначают ингибиторы протонной помпы. Канцерогенный побочный эффект блокаторов протонной помпы в последние годы все чаще становится объектом исследований, однако роль комплексной терапии НПВС при раке желудочно-кишечного тракта изучена недостаточно.
Об исследовании
В одном из недавних масштабных исследований, результаты которого опубликованы в июле 2018 г. в журнале «BMJ Open», предпринята попытка проследить взаимосвязь применения ацетилсалициловой кислоты и других НПВС с риском развития различных типов рака желудочно-кишечного тракта, а также оценить потенциальное влияние сопутствующего использования блокаторов протонной помпы. Работа выполнена совместно шведскими и британскими учеными по материалам шведских национальных реестров. Выборка охватывает данные с 2005 до 2014 г.
Среди всех участников исследования (1 368 027) ацетилсалициловую кислоту использовали 783 870 (57,3%), 566 209 (41,4%) применяли неселективные НПВС и 17 948 (1,3%) лиц принимали ингибиторы циклооксигеназы-2. Большинство потребителей ацетилсалициловой кислоты составили мужчины (53,8%) и участники в возрасте старше 70 лет (54,9%), в то время как неселективные НПВС и ингибиторы циклооксигеназы-2 преимущественно принимали женщины (62,8 и 59,9% соответственно) в возрастном интервале 40–70 лет (68,2 и 70,8% соответственно). Параллельное использование блокаторов протонной помпы отмечено у 25,6% пациентов, применявших ацетилсалициловую кислоту, 26,2% потребителей неселективных НПВС и 31,2% пациентов, принимавших ингибиторы циклооксигеназы-2. В добавок, часть из них применяла статины (55,2; 13,7 и 14,4% соответственно).
Результаты
При использовании ацетилсалициловой кислоты
По данным авторов, у 10 969 (1,40%) участников, принимавших ацетилсалициловую кислоту, развился какой-либо тип рака желудочно-кишечного тракта в течение периода наблюдения. Наиболее распространенные из них: колоректальный (n=6919; 0,88%), рак желудка (n=1079; 0,14%) и поджелудочной железы (n=1114; 0,14%). Значимой ассоциации между применением ацетилсалициловой кислоты и развитием рака желудочно-кишечного тракта на основе общих показателей стандартизованного отношения заболеваемости (SIR) не выявлено. Менее длительный период применения (<5,5 года), очевидно, связан с повышенным риском развития всех типов рака желудочно-кишечного тракта. В то же время более продолжительное использование (от 5,5 до 7,7 года и >7,7 года) сопровождается снижением показателя заболеваемости (SIR=0,31; 95% доверительный интервал (ДИ) 0,30–0,33 и SIR=0,37; 95% ДИ 0,35–0,40 соответственно). Анализ подгруппы пациентов, длительно использовавших только низкие дозы ацетилсалициловой кислоты (n=668 305; 85,3% когорты ацетилсалициловой кислоты), также выявил снижение SIR в отношении всех типов рака желудочно-кишечного тракта, за исключением рака пищевода, желудка и печени.
При использовании неселективных НПВС
В группе пациентов, принимавших неселективные НПВС, у 3428 (0,61%) выявлен рак, преимущественно колоректальный (n=2017; 0,36%), поджелудочной железы (n=490; 0,09%) и желудка (n=260; 0,05%). В целом отмечалось снижение риска развития рака желудочно-кишечного тракта (SIR=0,79; 95% ДИ 0,77–0,82), конкретно рака желудка (SIR=0,70; 95% ДИ 0,62–0,80), колоректального рака (SIR=0,74; 95% ДИ 0,71–0,77) и рака пищевода (SIR=0,75; 95% ДИ 0,63–0,89) и их основных гистологических подтипов. Не выявлено доказательств снижения показателя SIR по другим типам рака желудочно-кишечного тракта, но есть данные, указывающие на снижение этого показателя относительно рака тонкой кишки и печени. Большая продолжительность применения неселективных НПВС связана со снижением риска развития рака желудочно-кишечного тракта любой анатомической локализации.
При использовании селективных ингибиторов циклооксигеназы-2
У 100 участников (0,56%), принимавших селективные ингибиторы циклооксигеназы-2, развился какой-либо тип рака желудочно-кишечного тракта, преимущественно колоректальный (n=60; 0,33%), поджелудочной железы (n=13,0; 07%), желудка (n=7,0; 04%) или пищевода (n=7,0; 04%). Выявлены некоторые доказательства снижения показателя SIR по всем типам рака желудочно-кишечного тракта (SIR=0,89; 95% ДИ 0,73–1,09), но полученные результаты не достигают статистической значимости.
При использовании частично селективных ингибиторов циклооксигеназы-2
Определенная часть участников принимала частично неселективные ингибиторы циклооксигеназы-2 (7609 человек), из которых 74 (0,01%) имели развившийся впоследствии рак. Однако никаких доказательств ассоциативной связи с раком желудочно-кишечного тракта не выявлено.
При использовании ацетилсалициловой кислоты с ингибиторами протонной помпы или статинами
Участники, которые принимали комбинированную терапию с использованием ацетилсалициловой кислоты и ингибиторов протонной помпы, имели повышенный показатель SIR для всех типов рака желудочно-кишечного тракта (за исключением желчного пузыря) по сравнению с участниками, не применявшими ингибиторы протонной помпы. Отмечен особо повышенный показатель SIR при раке желудка (SIR=1,89; 95% ДИ 1,73–2,06) и пищевода (SIR=1,94; 95% ДИ 1,71–2,20). Анализ методом регрессии Пуассона, выполненный для сравнения данных участников, применявших ацетилсалициловую кислоту и ингибиторы протонной помпы, с участниками, принимавшими только ацетилсалициловую кислоту (вместо фоновой популяции в качестве эталона), выявил повышенный риск всех типов рака желудочно-кишечного тракта в первой группе анализа (SIR=1,19; 95% ДИ 1,11–1,26).
Среди участников, принимавших в комплексе с ацетилсалициловой кислотой статины, показатели SIR были близкими по всем типам рака. При сопоставлении этой группы участников с группой, не использующей статины в комплексе с ацетилсалициловой кислотой, риск развития всех типов рака желудочно-кишечного тракта был ниже (SIR=0,81; 95% ДИ 0,77–0,85).
При использовании неселективных НПВС с ингибиторами протонной помпы или статинами
Участники, принимавшие неселективные НПВС с ингибиторами протонной помпы, имели повышенный показатель SIR для всех типов рака желудочно-кишечного тракта (SIR=1,61; 95% ДИ 1,49–1,74), и, как в предыдущих группах, этот показатель ниже среди участников, не принимавших ингибиторы протонной помпы (за исключением случаев колоректального рака и рака желчного пузыря).
Среди участников, принимавших в комплексе с неселективными НПВС статины, показатель SIR был ниже, чем среди всех пользователей неселективных НПВС, и значительно меньшим для случаев рака пищевода, желудка и колоректального рака. При сопоставлении этой группы участников с группой, не использующей статины в комплексе с неселективными НПВС, выявлено снижение риска для всех случаев рака желудочно-кишечного тракта (SIR=0,86; 95% ДИ 0,76–0,96) с незначительной разницей в отношении анатомической локализации.
Выводы
Таким образом, данное исследование предоставляет доказательства снижения риска всех видов рака желудочно-кишечного тракта при долгосрочном применении ацетилсалициловой кислоты (>5,5 года) и неселективных НПВС даже при менее продолжительном сроке использования (>0,7 года). Сопутствующий прием ингибиторов протонной помпы противодействует протекторному эффекту НПВС, который, однако, может быть усилен комбинацией со статинами.
- Brusselaers N., Lagergren J. (2018) Maintenance use of non-steroidal anti-inflammatory drugs and risk of gastrointestinal cancer in a nationwide population-based cohort study in Sweden. BMJ Open, 8: e021869.
Александр Гузий
Источник
Что вы делаете, когда болит голова, поднялась высокая температура или беспокоит боль в суставах? 90% опрошенных ответят: «Пью таблетку».
«Волшебные» пилюли
Существует группа препаратов, под общим названием нестероидные противовоспалительные (НПВП), которые мы все хотя бы раз в жизни, а многие регулярно, принимали. Это препараты, обладающие обезболивающим противовоспалительным и / или жаропонижающим действием. В качестве примера можно назвать Аспирин, Нурофен, Найс, Кетанов, Кетопрофен и прочие. Учитывая «волшебные эффекты» от их действия — снятие воспаления, боли и жара, — их назначают практически все, всем и всегда. Назначают травматологи, ревматологи, терапевты, лоры, стоматологи. Плюс, их можно совершенно свободно приобрести в любой аптеке. Но, наряду с «волшебными свойствами» эти лекарства обладают рядом побочных действий, которые можно разделить на 2 группы: кардиориски и гастро риски. Собственно о гастрорисках и пойдёт речь в данной статье.
НПВП-гастропатия
В научной литературе эта проблема называется «НПВП-гастропатия». Впервые термин был предложен в 1986 году для разграничения специфического поражения слизистой оболочки желудка, возникающего при длительном употреблении НПВП, от классической язвенной болезни.
Отличие НПВП-гастропатии от язвенной болезни можно проследить и по зоне поражения. Чаще всего язвы можно увидеть в желудке, а не в 12-перстной кишке. Плюс, изменения встречаются чаще у пожилых, а не у молодых людей.
Немного цифр
Немного статистики. В Великобритании назначается около 24 млн. НПВС в год. 70% лиц старше 70 лет принимают НПВС 1 раз в неделю, а 34% ежедневно. В США продается НПВС на сумму до 6 млрд. в год. Как следствие, риск развития желудочно-кишечных кровотечений (ЖКК) возрастает 3–5 раз, прободения — в 6 раз, риск смерти от осложнений до 8 раз. До 40–50% всех случаев острых ЖКК связаны с НПВС.
Проблема эта актуальна и в нашей стране, к примеру по данным Научного Центра сердечно-сосудистой хирургии им. А.Н. Бакулева из 240 больных, ежедневно принимающих аспирин даже в малых дозах, на гастроскопии поражения желудка и 12 п.к выявлены у 30% (из них язвы — у 23,6%, эрозии — у 76,4%). Аналогичная картина у коллег из ВНИИ ревматологии РАМН — у 2126 пациентов, принимающих НПВС без «прикрытия» (защиты) желудка, эрозии и язвы гастродуоденальной зоны найдены в 33,8% случаев. Это очень впечатляющие и драматические цифры осложнений от приема НПВС, учитывая количество употребляющих эти препараты людей в развитых странах.
Как это работает?
Как же действуют эти препараты в наших желудках? Всё очень просто, негативное воздействие реализуется за счёт дисбаланса защитных и агрессивных сил. У нас в желудке существует ряд защитных механизмов, позволяющих противостоять натиску агрессоров. Среди последних:
- Кислота, которая по своему pH-балансу приближается к аккумуляторной кислоте
- Желчь и сок поджелудочной железы, которые могут забрасываться в желудок.
- Ряд лекарственных препаратов.
- Алкоголь и никотин.
- Раздражающие пищевые компоненты (специи, острая пища и т.д.)
- Инфекция Helicobacter pylori и так далее.
Защищается желудок за счет мощного слоя слизи и бикарбонатов, которые нейтрализуют кислоту, адекватного кровоснабжения, способности очень быстро регенерировать. Когда мы используем НПВС препараты, баланс сил изменяется в сторону агрессивных механизмов и происходит поражение слизистого и подслизистого слоя желудка и 12-перстной кишки.
Диагностика
Для диагностики подобных изменений используется гастроскопия, являющаяся «золотым стандартом». Интересный факт, дело в том, что порядка 40% больных с эрозивно-язвенными изменениями, принимающих эти препараты длительно (более 6 недель) не ощущают никакого дискомфорта или неприятных, болезненных ощущений. Проблемы с желудком диагностируются лишь при походе к другим врачам, а не к гастроэнтерологу. И, наоборот, у 40% пациентов, на фоне жалоб, которые они предъявляют, ничего не находят.
Что же делать в таком случае?!
Алгоритм действий для пациентов, не имеющих проблем с желудком, и тех, у кого в анамнезе была язвенная болезнь или эрозивные изменения, различен. Для первой группы, при назначении нестероидных противовоспалительных препаратов более, чем на 5 дней, обязательно назначение препаратов из группы ингибиторов протонной помпы (ИПП). Таких как, омепразол, пантопразол, рабепразол и т. д. (на весь курс приема). Для второй группы, любые назначения из группы НПВС, независимо от срока приёма, требуют параллельного назначения ингибиторов протонной помпы. Так же обязателен прием ИПП пациентам, принимающих длительно аспирин.
Мифы, с которыми мы сталкиваемся в ежедневной практике
Миф 1. Использование НПВС препаратов в виде свечей является менее агрессивным для желудка, нежели приём таблеток
Это 100% миф. Патогенное, разрушительное действие лекарства реализуется через кровь, доставляющую его по сосудам в желудок.
Миф 2. В качестве «гастропротекторов» можно использовать лекарства из группы антацидов — Ренни, Маалокс, Фосфалюгель и H2-блокаторы (Ранитидин и Фамотидин)
В данном случае они не эффективны.
Миф 3. Принимать ингибиторы протонной помпы можно нерегулярно
Дело в том, что если пожилому человеку назначили на всю жизнь противовоспалительный препарат, абсолютно бессмысленно назначать гастропротекцию на месяц. В подобных случаях лекарства должны приниматься строго параллельно.
Миф 4. В качестве «гастропротекторов» могут выступать пищевые продукты (кисели и пр.)
Этот миф, как абсолютно фантастический, мы оставим без комментариев.
Как выбрать лекарство

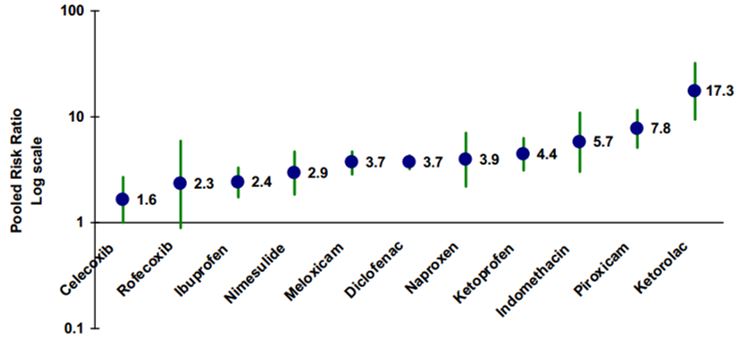
На самом деле, самым важным моментом является то, какие именно лекарства мы принимаем. На рисунке можно увидеть шкалу агрессивности различных препаратов из группы НПВС по отношению к желудку.
Самыми агрессивными препаратами являются Аспирин, Кеторолак, Пироксикам, Индометацин. По возможности рекомендуется использовать селективные препараты, которые обладают минимальными гастро-рисками. Их применение всегда более желательно, к ним относится Целекоксиб и Рофекоксиб. Но несмотря на их относительную безопасность, назначать их должен строго по показаниям лечащий доктор, не забывайте об этом.
Про Helicobacter pylori
Еще одним очень важным компонентом профилактики осложнений, является диагностика инфекции Helicobacter pylori у пациента планирующего длительно принимать НПВС (особенно аcпирин). Наличие бактерии увеличивает риски эрозивно-язвенных поражений ЖКТ и кровотечения в 2–3 раза. При её выявлении должна в обязательном порядке проводится эрадикация (уничтожение этой бактерии).
Резюме
Итак делаем выводы:
- Перед длительным приемом НПВС обязательным является сбор анамнеза для исключения патологий ЖКТ в прошлом, по необходимости проведение гастроскопии, диагностика и лечение хеликобактериоза.
- Выбирая, чем лечиться, по возможности следует останавливаться на селективных НПВС.
- При назначении неселективных НПВС более 5 дней и у пациентов с эрозивно-язвенными изменениями в анамнезе даже с селективными НПВС обязателен прием препаратов «прикрывающих» желудок (ИПП).
- Всем пациентам в возрастной группе после 60 лет, регулярно принимающим аспирин, обязательно проводить гастроскопию и при высоких рисках принимать постоянно препараты из группы ИПП.
- Прием гастроэнтеролога в нашей клинике – 3 900 рублей
Источник
… в настоящее время не вызывает сомнения теоретическое обоснование применения ЦОГ-2 ингибиторов для профилактики развития и прогрессирования онкологических заболеваний.
Возможность использования НПВП (нестероидных противовоспалительных препаратов) в онкологии определяется существенной ролью ЦОГ-2, которая активно экспрессируется опухолевыми клетками в процессе онкогенеза. С периульцерозной реакцией, которая сопровождается гиперпродукцией ПГ (простагландинов), связаны процессы, необходимые для перехода ранних диспластических изменений к формированию рака in situ: (1) торможение клеточного апоптоза, (2) усиление выработки факторов роста и (3) подавление активности иммунокомпетентных клеток.
ЦОГ-2-зависимыми процессами являются неоангиогенез, без которого невозможны пролиферация опухолевой ткани и ее инвазивный рост, а также активный синтез TxA2 (тромбоксана А2), играющего важную роль в процессе метастазирования и фиксации опухолевых тромбов в здоровых тканях. Для некоторых НПВП (целекоксиб) in vitro показан ЦОГ-2-независимый механизм подавления роста опухолевых клеток, связанный с влиянием на клеточный цикл и синтез ДНК (блокада Са2+ АТФазы эндоплазматического ретикулума, протеинкиназы 1, циклинзависимой киназы и карбоангидразы, и др.).
Снижение риска развития злокачественных опухолей у людей, дополнительно принимающих НПВП, было отмечено в ходе эпидемиологических и масштабных когортных наблюдательных исследований. По данным Health Professional Follow-up Study, среди 47 000 мужчин в возрасте 40 – 75 лет у регулярно принимающих аспирин более 2 раза в неделю на протяжении не менее 2 лет частота развития рака толстой кишки ниже на ~ 1/3 по сравнению с лицами, не принимающими тот препарат. Близкие данные получены в ходе Nurses Health Study. Среди женщин, принимавших аспирин не менее 4 раз в неделю, частота выявления рака толстой кишки оказалась ниже в 2 раза, среди получавших иные НПВП в дозе не менее 2 таблеток в неделю – более чем на 25%.
Важной «мишенью» для использования НПВП рассматривается профилактика рака толстой кишки. Был проведен метаанализ 3 когортных исследований (суммарно 371 000 наблюдаемых лиц) и 8 исследований «случай-контроль» (суммарно 35 000 лиц), в которых оценивался риск развития рака толстой кишки на фоне длительного приема НПВП. Снижение риска новообразований составило ~ 30%.
Близкие данные были получены в ходе метаанализа 13 когортных исследований и 47 исследований «случай-контроль» в отношении рака иной локализации. Так у принимавших аспирин в низких дозах или НПВП относительный риск развития рака пищевода составил соответственно 0,51 и 0,65, рака желудка – 0,73 и 0,54, рака молочной железы – 0,77 и 0,77.
Снижение риска развития рака пищевода, по данным эпидемиологических исследований, показывает также метаанализ, посвященный этому вопросу. Согласно данным небольшого российского исследования злокачественные опухоли пищевода и желудка существенно реже выявляются у больных, длительно (более 1 года) принимавших НПВП, по сравнению с лицами, не использующим НПВП.
Применение НПВП может тормозить развитие рака предстательной железы (РПЖ). В когортном исследовании были представлены результаты 10-ти летнего наблюдения за группой мужчин в возрасте 40 – 79 лет, имевших в семейном анамнезе РП, страдающих доброкачественной гиперплазией простаты, хроническим простатитом, хроническими инфекционными заболеваниями мочевыводящих путей и др. РПЖ выявлен у 4% из 569 пациентов, принимавших НПВП (в том числе низкие дозы аспирина), среди 763 больных, не получавших НПВП, – у 9%.
Первый опыт клинического использования НПВП для профилактики развития опухолей толстой кишки был связан с лечением семейного аденоматозного полипоза, при котором была доказана эффективность сулиндака и целекоксиба.
Большой интерес представляет использование НПВП для профилактики рецидивов спорадической аденомы толстой кишки, поскольку эффективность этих препаратов была показана результатами серии хорошо организованных длительных РКИ: APPROVe, PreSAP и APC. Хотя два из тих исследований (APPROVe и APC) были прекращены из-за развития кардиоваскулярных осложнений, их результаты (!) подтвердили химиотерапевтическое действие НПВП.
Имеются данные об эффективности НПВП в профилактике рецидивов РПЖ. В работе R. Pruthi и соавт. 12 больных РПЖ, перенесших простатэктомию и радиотерапию, у которых после лечения отмечалось существенное повышение маркера рецидива – уровня простат-специфического антигена (ПСА), в течение 12 месяцев получали целекоксиб в дозе 400 мг/сутки. У 8 из 12 больных отмечалось снижение уровня ПСА или его стабилизация, свидетельствующие о подавлении роста опухолевой ткани.
Другая область приложения НПВП – лечение тяжелых онкологических больных с раковой кахексией, развитие которой во многом определяется системной воспалительной реакцией и выбросом ПГ. Был проведен анализ состояния энергетического обмена у пациентов с опухолевой интоксикацией, на фоне длительного приема НПВП. Исходно у 123 онкологических больных энергетические затраты в покое составляли 23,3+0,1 ккал/кг/сут, в то время как у 702 лиц не имеющих онкологической патологии (контрольная группа), – 20,9+0,3 ккал/кг/сут. После назначения НПВП (индометацин) уровень энергетических затрат практически нормализовался, при этом отмечалось достоверное снижение уровня СРБ и СОЭ.
Проспективное изучение эффективностит НПВП у больных с раковой интоксикацией проведено V. Lai и соавт., Целекоксиб в дозе 400 мг/сут в течение 3 нед был назначен 11 больным с неоперабельными опухолями головы и шеи, а также ЖКТ перед началом стандартной химиотерапии. По сравнению с исходным уровнем исследователи отмечали четкое повышение индекса массы тела и уровня качества жизни больных.
НПВП широко используются в онкологической практике как анальгетическое средство. По данным метаанализа 42 исследований (всего 3084 больных), НПВП достоверно уменьшают выраженность хронической онкологической боли и обладают опиоидсберегающим действием. (!) Четких данных о преимуществах какого-либо представителя группы НПВП при лечении онкологической боли, полученных в ходе хорошо организованных РКИ, в настоящее время нет.
Заключение:
• Эффективность НПВП в профилактике развития и рецидивов злокачественных новообразований (по крайней мере, ЖКТ) хорошо обоснована теоретически и подтверждена данными эпидемиологических и когортных наблюдательных исследований.
• Длительное применение НПВП (сулиндак, целекоксиб) позволяет снизить темпы прогрессирования заболевания при семейном аденоматозном полипозе и риск рецидивов спорадических аденоматозных полипов толстой кишки (уровень А). Имеется дозозависимость противоопухолевого эффекта НПВП (уровень В).
• Многолетний непрерывный прием селективных НПВП в высоких дозах для профилактики онкологических заболеваний ассоциируется с повышенным риском развития серьезных кардиоваскулярных осложнений (уровень А).
• НПВП являются эффективным средством для купирования хронической боли у онкологических больных (уровень А).
• Имеются данные, свидетельствующие об эффективности НПВП как дополнительного компонента традиционной химиотерапии. Прием НПВП способен уменьшить прогрессирование раковой кахексии (уровень В).
Источник
