Новые методы уменьшения желудка
Бариатрическая хирургия 2020 в Москве – это весь спектр вмешательств, применяющихся в лучших бариатрических центрах мира. Большинство классических методик усовершенствованы, а иногда разработаны целиком специалистами мирового класса профессорами В.В. Феденко и В.В. Евдошенко, отчего они стали эффективнее и безопаснее.
Бариатрическая хирургия, всемирная история которой перешагнула восьмой десяток лет, продолжает бурно развиваться. По мнению лучших бариатрических хирургов планеты, выражение «нет предела совершенству» как нельзя более подходит к хирургии ожирения.
Ведущие специалисты Клинического центра хирургии веса и метаболических нарушений в Москве профессор В.В. Феденко и доктор В.В. Евдошенко – яркие представители элиты мировой бариатрической хирургии. Начав работать в этом направлении еще в 90-е годы прошлого века, они усовершенствовали практически все классические рестриктивные и мальабсорбтивные вмешательства, повысив их эффективность и безопасность. Неизменной остается лишь их приверженность малоинвазивной лапароскопической технике, в которой они являются настоящими виртуозами и выполнили более 5 тысяч бариатрических вмешательств.
Рукавная гастропластика в 2020
Рукавная гастропластика – ограничительная операция. Ее суть заключается в резком уменьшении объема желудка за счет удаления его дна и большей части тела. По его малой кривизне формируется узкая трубка, способная вместить минимальное количество пищи. Медленно продвигаясь по этому «рукаву», она раздражает рецепторы, воспринимающие давление. От них в мозг поступают сигналы о насыщении, в результате человек теряет до 80% лишнего веса, не мучаясь чувством голода.
Профессора В.В. Феденко и В.В. Евдошенко выполняют рукавную гастропластику около 15 лет. Однако недостатки ее классического варианта (риск несостоятельности швов, непроходимости «рукава», образования грыжи пищеводного отверстия диафрагмы) побудили их существенно модифицировать методику операции. Сегодня рукавная гастропластика в их исполнении – это:
- абсолютно ровный, без сужений и расширений желудочный «рукав»;
- сохранение абдоминальной (брюшной) части пищевода;
- фиксация «рукава» к связкам внутри брюшной полости;
- усиление скрепочного шва поверхностной коагуляцией;
- профилактические швы, препятствующие образованию грыжи пищеводного отверстия диафрагмы.
Гастрошунтирование в 2020
Шунтирование желудка, или гастрошунтирование – одна из самых мощных и востребованных операций современной хирургии веса. Она позволяет не только надежно ликвидировать до 90% лишних килограммов, но и излечить сахарный диабет 2 типа.
Гастрошунтирование объединяет в себе:
- рестриктивный (ограничительный) механизм, так как желудочный резервуар уменьшается до размеров небольшого мешочка, выкроенного из верхнего отдела малой кривизны желудка;
- мальабсорбтивный механизм, так как снижение всасывания пищи обеспечивается отключением от процесса ее переваривания до трети протяженности тонкой кишки.
В классическом варианте гастрошунтирование было операцией с двумя анастомозами – желудочно-тонкокишечным и тонко-тонкокишечным. Более 15 лет назад она была модифицирована в лучшую версию, предусматривающую создание единственного анастомоза – операцию OAGB.
Наши хирурги В.В. Феденко и В.В. Евдошенко разработали несколько принципиально новых, ключевых приемов, значительно улучшивших отдаленные результаты гастрошунтирования. Это:
- формирование позадиободочного анастомоза между желудком и тонкой кишкой вместо применяемого до них впередиободочного, грозящего осложнениями из-за натяжения петли тонкой кишки;
- переход с желудочно-тонкокишечного анастомоза методом «бок в бок» на метод «конец в бок», исключающий заброс содержимого кишечника в желудок;
- использование шаблонов меньшего размера для формирования кишечной трубки, что усилило рестриктивный эффект операции.
Бандажирование желудка в 2020
Бандажирование желудка – рестриктивное бариатрическое вмешательство. Оно отличается от всех остальных тем, что ограничение поступления пищи достигается не перестройкой желудочно-кишечного тракта, а установкой в его верхних отделах специального устройства – бандажа. Одним из его главных компонентов является полая замкнутая манжета, которую можно наполнять жидкостью через регулировочный подкожно расположенный порт, тем самым определяя степень сужения отверстия для поступления пищи в желудок. Чем оно уже, тем больше давление на рецепторы пищевода, извещающие мозг о насыщении.
При всех плюсах бандажирование желудка в первоначальном варианте имеет и серьезные недостатки. В частности, бандаж может мигрировать, а соединительная трубка, связывающая его с регулировочным портом, создавать условия для ущемления кишки с развитием кишечной непроходимости.
Профессора В.В. Феденко и В.В. Евдошенко усовершенствовали классическую методику, и теперь бандажирование желудка максимально безопасно. В их модификации:
- бандаж накладывается высоко, в месте перехода пищевода в желудок, поэтому последний не перетягивается и не травмируется;
- бандаж не пришивается к желудку, а фиксируется исключительно благодаря своему расположению по новой методике – между стенкой желудка и брюшиной;
- соединительная трубка не перемещается в брюшной полости свободно, грозя ущемлением кишки, а прочно фиксируется в тканях под брюшиной.
Слив байпас в 2020
Слив байпас, или шунтирование желудка на короткой петле – это методика, разработанная бариатрическими хирургами В.В. Феденко и В.В. Евдошенко на основе техники рукавной гастропластики, шунтирования желудка с одним анастомозом и их собственной предыдущей разработки – формирования позадиободочного желудочно-тонкокишечного анастомоза. Технология создания этого анастомоза позволяет формировать не только длинную петлю тонкой кишки, как при гастрошунтировании по Ру, но совсем короткую, всего в 20 см, не влияющую на всасывание пищи.
Таким образом, была создана принципиально новая операция – шунтирующая по своей технологии, так как создается анастомоз (шунт) между желудком и тонкой кишкой, но абсолютно рестриктивная по сути, как рукавная гастропластика.
Это вмешательство позволило максимально устранить все недостатки рукавной гастропластики, практически не вмешиваясь в физиологические процессы переваривания пищи.
Билиопанкреатическое шунтирование в 2020
доктор Евдошенко В.В.
Билиопанкреатическое шунтирование в 2020 году выполняется в современной версии SADI. Она отличается от первоначального варианта более протяженным участком тонкой кишки, участвующим в усвоении пищи – 2,5 м против 0,7-1 м в устаревшем варианте. Это позволило уменьшить негативные последствия слишком сильного мальабсорбтивного компонента.
А чтобы операция не потеряла своей эффективности, теперь на первом ее этапе проводится полноценная рукавная гастропластика с формированием очень узкого «желудочка-рукава», в то время как в классическом исполнении желудок оставался более широким, и рестриктивный компонент был не таким заметным.
Профессора В.В.Феденко и В.В. Евдошенко – единственные российские хирурги, выполняющие сложнейшее билиопанкреатическое шунтирование SADI лапароскопическим методом. Преимущества этого для пациента с суперожирением, когда операционные риски заведомо высоки, невозможно переоценить.
Повторные бариатрические операции в 2020
Повторная бариатрическая операция может потребоваться, если первая перестала выполнять свою роль, и пациент начал вновь набирать вес. Иногда это происходит из-за нарушения рекомендованного пищевого режима, иногда – из-за того, что сама бариатрическая операция стала хуже работать. Последняя причина – совсем не редкость, так как любая хирургическая перестройка желудочно-кишечного тракта по определению не может быть не только лучше, но даже на уровне, первоначально созданном природой. Поэтому разработаны повторные бариатрические вмешательства, призванные устранить нарушения, появившиеся спустя какое-то время после первой операции.
В Клиническом центре хирургии веса и метаболических нарушений проводятся после:
- бандажирования желудка – шунтирование желудка по Ру, минигастрошунтирование, билиопанкреатическое шунтирование SADI;
- рукавной гастропластики – укрепление стенки желудка-«рукава» «Пермаколом», шунтирование желудка по Ру, билиопанкреатическое шунтирование SADI;
- шунтирования желудка – установка нерегулируемого бандажа, укрепление стенки «маленького желудочка» «Пермаколом», дистальное гастрошунтирование (удлинение ветви Ру);
- билиопанкреатического шунтирования – укрепление стенки желудочной трубки «Пермаколом», перенос анастомоза, ликвидация грыжи пищеводного отверстия диафрагмы.
Разумеется, при повторных бариатрических операциях используются все усовершенствования классических методик, разработанные профессорами В.В. Феденко и В.В. Евдошенко, повышающие их эффективность и безопасность, включая широкое использование рассасывающейся биоколлагеновой сетки «Пермакол».
Стремление бариатрических хирургов сделать вмешательства еще более эффективными, безопасными и функциональными мотивирует их на разработку новых подходов и методик в хирургии веса. Поэтому облик бариатрической хирургии стремительно меняется и с каждым годом становится все более привлекательным.
Источник
Большинство методов борьбы с лишним весом базируются на ограничении рациона и увеличении физической нагрузки. Но при тяжелой стадии ожирения может быть назначена резекция желудка. Это радикальная мера, которая проводится в исключительных случаях и имеет целый ряд нюансов.
Изложенная здесь информация представляет интерес с чисто познавательной точки зрения. Она не может быть использована для того, чтобы решить, нужна ли в каком-то конкретном случае резекция или нет. Это может определить только врач.
Что такое резекция желудка, суть операции
Резекция желудка изначально применялась только для лечения определенных заболеваний желудочно-кишечного тракта. Она представляет собой частичное отсечение или полное удаление желудка. Это может быть продольное удаление или по методу Бальфуру. После такой операции функциональность ЖКТ восстанавливается. Еще не так давно подобного рода вмешательство применялось лишь тогда, когда исчерпывались все другие способы лечения и человеку грозил летальный исход. Но с недавних пор резекцию назначают при лечении ожирения последней степени.
В результате операции может быть удалена половина, треть или четверть желудка. Иногда применяется субтотальная резекция, при которой удаляется 80% органа. Размер удаляемой части зависит от уровня запущенности ожирения. После реабилитации человек приспосабливается жить с уменьшенным желудком. Для его наполнения нужно меньше еды, поэтому порции становятся заметно меньше. Как результат – количество потребляемых калорий сокращается, и пациент начинает худеть.
Но это еще не все. Очень важно после операции правильно питаться. Нужен сбалансированный, хорошо продуманный рацион. Если наладить питание, вес постепенно станет удовлетворительным.

Преимущества процедуры
Дистальная резекция желудка позволяет добиться действительно впечатляющих результатов. Всего за полгода или год после ее проведения люди сбрасывают от 50 до 90% лишнего веса. Реабилитационный курс очень короткий, пациенты быстро возвращаются к обычной жизни, так как при проведении операции делают минимальные разрезы, и рубцы получаются совсем небольшие.
В процессе проведения резекции затрагивается только желудок. Остальные органы ЖКТ продолжают работать. Проводится операция один раз. Повторные вмешательства или корректирующие процедуры обычно не требуются. Оставшаяся часть желудка навсегда сохранит свой новый размер, поэтому насыщение будет наступать при меньшем потреблении пищи.
Недостатки
Есть у данной операции свои негативные последствия. Например, после иссечения желудок имеет пониженную перистальтику, человек с уменьшенным органом может сталкиваться с проблемой непроходимости кишечника. При неправильно выполненном скрепочном шве иногда возникают воспалительные и инфекционные процессы. Поэтому очень важно в послеоперационный период наблюдаться у врача.
Усечение желудка – это необратимая процедура. Сделав резекцию один раз уже невозможно вернуть органу первоначальное состояние. Иногда в местах микронадрезов и швов образовывается грыжа.
Первые полгода после операции проходит процесс адаптации организма. На протяжении этого времени нередки такие явления как запор, диарея, метеоризм. Есть такие побочные явления, которые не проходят даже после окончания адаптационного периода – это изжога, заболевания селезенки, желудочные кровотечения, воспаление брюшной полости. Если ориентироваться на отзывы, можно увидеть, что всевозможные осложнения подобного рода – это не редкость.
Кроме всего прочего, продвижение твердой пищи при иссеченном желудке будет затруднено. Первое время после процедуры при употреблении твердой еды появляются боли в животе. Со временем болезненные ощущения проходят, но легкий дискомфорт может остаться.
Сравнение метода с другими способами уменьшения желудка
Существует несколько других хирургических методов сокращения всасывающей поверхности желудка. Каждый из них имеет свои особенности, и назначается при определенных показаниях.

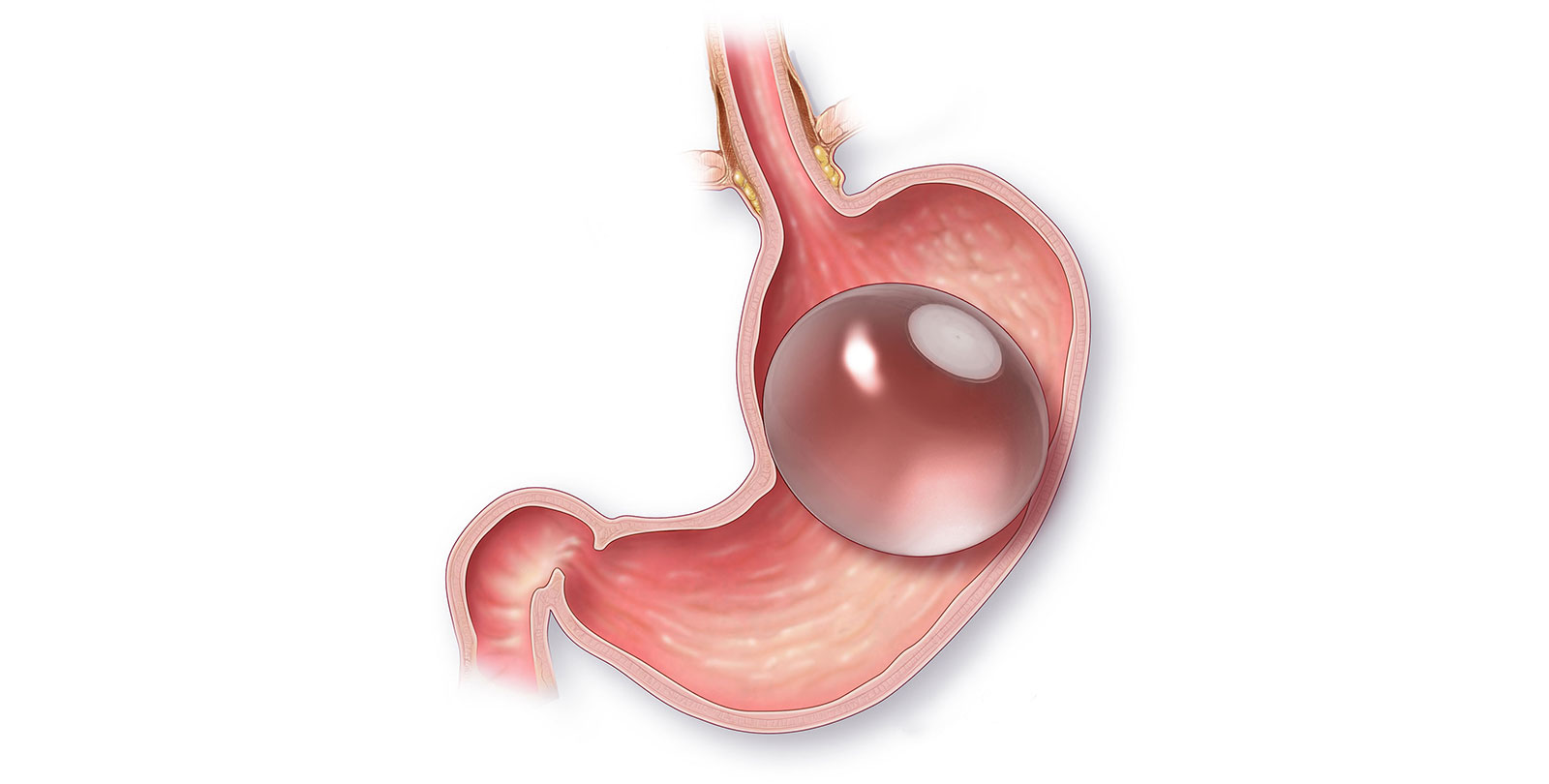
Баллонирование
При этой методике в желудок вводится силиконовый пузырь, который потом наполняется физраствором. Находясь внутри желудка, пузырь создает ощущение насыщенности, в результате чего человек намного меньше съедает. После ее проведения пациент сразу может идти домой, а после резекции нужно провести не менее 3 дней в стационаре. Но баллонирование обеспечивает потерю всего 40% лишнего веса, а резекция – от 50 до 90.
Баллонирование является достаточно простой медицинской манипуляцией, не связанной с хирургическим вмешательством. На протяжении первых дней после ее проведения возможна тошнота и рвота. Но эти осложнения далеко не так серьезны, как возможные последствия после операции по усечению органа.
Через 6 месяцев баллон нужно вынуть. За это время человек, теоретически, должен привыкнуть к маленьким порциям. Но, если он возобновит прежние пищевые привычки, вес опять увеличится. Еще один нюанс – иногда баллоны прямо внутри желудка лопаются. Это может произойти незаметно для человека. Поэтому физраствор, которым он наполняется, окрашивают в синий цвет. Если баллон внезапно лопнет, физраствор окрасит в синий цвет мочу, и при первом же мочеиспускании пациент это увидит. Синяя моча для людей с баллонированием – это сигнал срочно ехать к врачу и вынимать баллон.
Бандажирование
Данная процедура предполагает накладывание на желудок бандажа – силиконового кольца. Кольцо передавливает желудок, разделяя его на две части. В месте сдавливания оставляется просвет толщиной с пищевод. Верхняя часть желудка получается совсем маленькой. Пища сначала попадает в нее. Она быстро наполняется, и сигнализирует о том, что наступило насыщение. Потом постепенно еда перемещается в нижнюю часть желудка, и далее в тонкую кишку.
После бандажирования человек проводит один день в стационаре. Процедура позволяет сбросить до 50% лишнего веса. Осуществляется бандажирование малоинвазивным методом, что намного легче для пациента, чем полноценное хирургическое вмешательство как при резекции. Осложнения при бандажировании такие же, как и в других случаях, когда внутрь помещают инородное тело.
Гастропликация
Это метод, при котором желудок складывают в его расширенной части и подшивают специальным способом, после чего он приобретает форму трубки. Проводится лапораскопически, без разрезов органов. Обеспечивает потерю от 35 до 50% лишнего веса. После процедуры могут возникать проблемы с приемом пищи. Долгосрочные результаты пока не изучены, так как методика стала широко применяться совсем недавно.
Шунтирование
При шунтировании малая часть желудка отделяется от основной, и в обход соединяется с тонкой кишкой. После проведения процедуры вместительность рабочей части желудка сокращается, и уменьшается степень всасывания питательных веществ. Шунтирование является еще более сложной хирургической операцией, чем резекция. После него пациенты еще дольше остаются под наблюдением врачей.
Результат шунтирования – потеря от 70 до 80% лишнего веса. Но могут возникать довольно серьезные осложнения в виде недостаточного усвоения микроэлементов и витаминов. Часто возникает рвота и тошнота.
Вес в данном случае вес уходит в течение года-двух. После этого состояние человека стабилизируется, и, если не возвращаться к пагубным пищевым привычкам, стройность фигуры сохраняется. При необходимости можно восстановить изначальную форму желудка.
Показания к резекции
Резекция желудка показана при ожирении сложной формы, которое сопровождается тяжелыми патологиями:
- метаболический синдром;
- апноэ (краткосрочная остановка дыхания во сне);
- легочная или сердечная недостаточность;
- болезни суставов;
- варикозное расширение вен;
- гипертония;
- бесплодие;
- сахарный диабет.
Назначение делается с учетом того, что лишний вес уже привел к сопутствующим заболеваниям, и может еще сильнее усугубить состояние человека, а также того, что сам человек уже не способен избавиться от ожирения более естественными способами. Уточняется, также и тот факт, что процедура позволяет убрать не более 50 килограмм.
Противопоказания к резекции желудка
Сразу стоит отметить, что люди с ожирением, как правило, имеют целый букет заболеваний, и некоторые из них являются противопоказанием к резекции. Поэтому часто пациентам, готовым лечь под нож хирурга и заплатить за это немалые деньги, в проведении операции отказывают.
Противопоказания:
- аутоиммунные заболевания соединительных тканей;
- прием на постоянной основе гормональных стероидных препаратов;
- возраст до 18 лет;
- алкоголизм;
- заболевания почек;
- психические отклонения;
- хронические заболевания ЖКТ;
- асцит.
Нельзя проводить процедуру при наличии воспалительных процессов любых органов. Кроме всего прочего, разрешение на операцию должен дать анестезиолог, так как она проводится под общим наркозом. Поэтому следует учитывать еще и противопоказания к наркозу, а это целый ряд сердечно-сосудистых, легочных и прочих заболеваний, которыми нередко страдают люди с ожирением.
Как подготовиться к операции
Перед операцией как можно раньше нужно увеличить двигательную активность. За несколько недель до операции (по предписанию врача) пациент переходит на специальную предоперационную диету. Минимум за 6 недель до операции нужно отказаться от курения.
В день операции ничего есть нельзя. Накануне вечером легко поужинать и поставить очистительную клизму. В случае простуды или начала менструации операцию переносят.
Как проходит операция
Проводится резекция под общим наркозом. Если у пациента есть спайки на внутренних органах от предыдущих хирургических манипуляций, проводят полосную операцию. Если таких проблем нет, применяется лапароскопическая процедура. Разрез соединяют скобами. После этого наполняют желудок окрашенной жидкостью и проверяют герметичность шва. При необходимости его усиливают.
Период реабилитации
Сразу после операции пациента укладывают так, чтобы исключить возможные осложнения при отходе от наркоза. На шов накладывают лед или пакет с песком, чтобы сократить размеры гематомы. Сутки после операции пациент получает подкожно обезболивающее.
В период реабилитации человек должен двигаться и пить много воды. Двигаться нужно сначала непосредственно в постели – выполняя специальную гимнастику. Схема восстановления режима питания определяется врачом индивидуально.
Возможные ранние осложнения
В первый период после проведения резекции может возникнуть кровотечение. При кровотечении из селезенки удаляют селезенку. Если обнаруживается брюшное кровотечение, проводится срочная операция по его устранению. При кровотечении в просвет желудка сначала применяется медикаментозное лечение, и, если оно не помогает, проводится повторная операция. Подобного рода осложнения проявляются у 4-6% пациентов.
Поздние осложнения
После окончания реабилитационного периода тоже могут возникать осложнения. Например, около 6% пациентов жалуются на усиление изжоги. Еще 6% отмечают дискомфорт в области желудка. У некоторых появляются желчные камни, учащаются запоры и диареи. Все это требует симптоматического лечения.
Питание после операции
Первые 2 дня после операции пациент получает питательные вещества только через капельницу и ничего не ест. На третий день ему дают пить. Далее в течение нескольких дней постепенно вводится нормальная пища, но сначала в жидком и полужидком виде.
Цена резекции желудка в клиниках Москвы, Санкт-Петербурга, регионов
Цена полного курса лечения включает стоимость консультации специалистов, предоперационного обследования, проведения самой операции, анестезии, а также ухода и обслуживания в реанимационный и послеоперационный периоды. Все это вместе стоит от 200 до 300 тысяч рублей в Москве и Санкт-Петербурге. В регионах цена ниже – до 200 тысяч. Если в прайсе клиники указана только цена за операцию, чтобы примерно понять, сколько денег понадобится всего, нужно эту сумму умножить на 2.
Сравнение стоимости резекции с другими методиками уменьшения желудка
Из всех методов хирургической борьбы с ожирением наиболее дорогостоящим является шунтирование. Резекция желудка на втором месте. Бандажирование стоит в полтора-два раза дешевле резекции. Самый экономичный вариант – это баллонирование (около 65 тысяч), но при его применении нужно еще учитывать стоимость удаления баллона, а это еще 40-45 тысяч рублей.
Мнение специалистов
Хирургическое лечение ожирения способно вернуть к нормальной жизни буквально безнадежных больных. Однако, резекция желудка – это достаточно сложная операция, со всеми соответствующими рисками и осложнениями. Поэтому, если врач после обследования пациента считает, что он может обойтись без подобного вмешательства и справиться с лишним весом сам, нужно не расстраиваться, а радоваться, и срочным образом приступать к работе над собой.
Источник
