Некроз желудка после операции
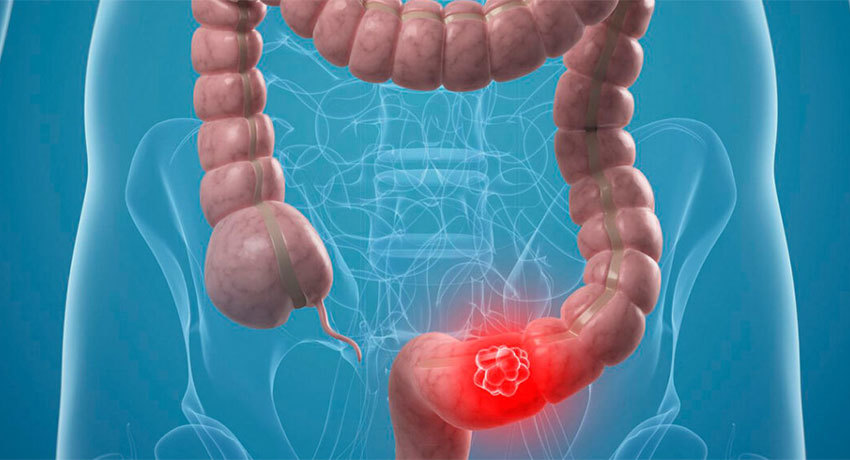
Некроз кишечника – опасное для жизни состояние, которое характеризуется гибелью тканей стенки кишки. Оно может возникать как осложнение онкологического процесса, тяжелого воспаления, инфекции, кишечной непроходимости. У взрослых данная патология встречается редко, чаще всего при раке толстой кишки. Она зачастую сопровождается септическим шоком и неблагоприятным прогнозом.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
При подозрении на некроз кишечника действовать нужно очень быстро, в противном случае больной может погибнуть. Хирурги в клинике Медицина 24/7 готовы в любое время суток оказать всю необходимую помощь в полном объеме.
Причины некроза кишечника
Одна из наиболее распространенных причин гибели стенки кишки – злокачественные опухоли. В частности, некроз может развиться как осложнение кишечной непроходимости в случае опухолевой обструкции или в результате сдавления кровеносных сосудов крупной опухолью. Некоторые химиопрепараты способны приводить к ишемии (недостаточному кровоснабжению) тканей стенки кишки за счет тромбоэмболических осложнений – состояний, при которых в кровеносных сосудах образуются тромбы, затем их фрагменты мигрируют в более мелкие сосуды и закупоривают их.
Другие причины, способные приводить к некрозу кишечника:
- Заболевания сердца, которые приводят к образованию тромбов: пороки, вызванные ревматизмом, инфаркт миокарда, нарушения сердечного ритма (чаще всего фибрилляция предсердий – мерцательная аритмия), эндокардит, кардиосклероз. Фрагмент тромба способен оторваться, мигрировать в мелкие сосуды кишечника и закупорить их – это состояние называется тромбоэмболией.
- Атеросклероз. Фрагмент атеросклеротической бляшки, как и тромба, способен переместиться в сосуды кишки и заблокировать их.
- Состояния, сопровождающиеся повышением давления в воротной вене, по которой кровь оттекает от кишечника к печени: гнойные процессы в брюшной полости, например, пилефлебит – гнойный тромбофлебит воротной вены, сепсис, травмы.
- Ущемленные грыжи, завороты кишки и другие механические причины, кишечная непроходимость.
- Травмы и тяжелые инфекции, которые сопровождаются поражением стенок кровеносных сосудов.
- Гиповолемический шок – состояние, при котором быстро уменьшается объем крови, например, в результате сильного кровотечения.
- Патологии системы кроветворения.
Симптомы
В процессе некроза в стенке кишечника происходит ряд патологических изменений. Клетки перестают получать необходимое количество кислорода и переходят на анаэробный метаболизм. Тем не менее, им по-прежнему не хватает энергии, чтобы обеспечить жизненно важные процессы. В итоге клетки набухают и разрушаются. В результате развивается воспаление, отек, еще больше ухудшается кровоснабжение тканей. Нарушается иммунологический барьер. Бактерии, которые обитают в кишечнике, токсины и продукты распада тканей попадают в брюшную полость, кровоток. Развивается интоксикация, системное воспаление – сепсис, происходит разрыв омертвевшей стенки кишки. Эти процессы приводят к фатальным последствиям.

Поначалу пациента беспокоят симптомы, вызванные основным заболеванием. Это могут быть такие проявления, как:
- Внезапная боль в животе, которая может быть разной интенсивности, зачастую очень сильная, схваткообразная.
- Дефанс – напряжение мышц живота.
- Рвота.
- Сильные позывы на дефекацию.
- Частый слабый или замедленный пульс, повышение или снижение артериального давления.
- Бледность, землистый цвет кожи.
- Вздутие живота.
- Диарея или, напротив, отсутствие стула, которое отмечалась в течение некоторого времени до возникновения симптомов.
- Примесь крови в стуле.
- Беспокойство, спутанность сознания.
При возникновении этих симптомов нужно как можно быстрее доставить больного в клинику. Если это произошло дома, необходимо сразу вызвать «скорую помощь».
После того как происходит собственно некроз кишки, состояние пациента несколько улучшается. Но это мнимое благополучие, на самом деле оно свидетельствует о смертельной опасности. Далее возникают симптомы перитонита (воспаления в брюшной полости), сепсиса (системного воспаления). Состояние больного резко ухудшается. У него угнетается сознание, падает артериальное давление, пульс становится слабым и частым, кожа становится бледной, землистой, черты лица заостренными. Прогноз сильно ухудшается, такого пациента уже очень сложно спасти.
Методы диагностики
Симптомы, предшествующие некрозу кишечника, бывают разными, они могут быть выражены в различной степени и являются неспецифичными. Зачастую установить правильный диагноз сложно, особенно если врач ранее редко сталкивался с такими состояниями. При этом действовать нужно быстро. В зависимости от того, сколько времени есть у врачей, и от возможностей конкретной клиники, могут быть назначены следующие методы диагностики:
- Компьютерная томография живота с внутривенным контрастированием.
- УЗИ с допплерографией.
- Рентгенография брюшной полости.
- Базовая метаболическая панель (биохимический анализ крови), газы артериальной крови.
- ЭКГ.
- Рентгенография грудной клетки.
Иногда правильный диагноз удается установить только во время диагностической лапароскопии – исследования, во время которого в операционной делают прокол в стенке брюшной полости и вводят специальный инструмент с видеокамерой – лапароскоп.
Лечение некроза кишечника
Единственный способ спасти пациента при некрозе кишечника – экстренное хирургическое вмешательство. Врачи должны максимально быстро стабилизировать жизненные показатели и доставить пациента в операционную. Иногда во время операции оказывается, что участок кишки пока еще не погиб, и у пациента нет перитонита. В таких случаях возможны разные варианты лечения, в зависимости от основного заболевания. Например, при тромбозах артерий, кровоснабжающих кишку, можно удалить тромб, выполнить ангиопластику или установить стент. При ущемленной грыже вплавляют ущемленный сегмент кишки и выполняют пластику.
Если хирург обнаружил признаки некроза, он должен удалить омертвевший участок кишки. После операции пациента помещают в палату реанимации. Здесь врачи контролируют его жизненные показатели, вводят обезболивающие препараты, антибиотики, лекарственные средства для нормализации работы сердечно-сосудистой и других систем, проводят инфузионную терапию.
Мы вам перезвоним
Оставьте свой номер телефона
Прогноз
Если не провести своевременное лечение, некроз кишечника в 100% случаев приводит к смерти. Но даже после операции пациент может погибнуть, возможны такие осложнения, как инфекции, сепсис, кишечная непроходимость. Многие пациенты погибают от осложнений, связанных с основным и сопутствующими заболеваниями. После хирургического удаления некротизированной части кишки опасность не уходит окончательно, и на плечи врачей ложится не менее сложная задача по дальнейшему ведению пациента. Высок риск инвалидизации.
В клинике Медицина 24/7 работают высококвалифицированные хирурги, реаниматологи и другие специалисты. Они оказывают помощь пациентам максимально оперативно, в соответствии с современными международными стандартами. В нашей клинике функционируют операционные и палаты реанимации, оборудованные наиболее современной аппаратурой. Благодаря всему этому мы можем помочь пациентам с различными тяжелыми, опасными патологиями, обеспечить наилучший прогноз.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
Вачёв А.Н.
Клиника факультетской хирургии ГБОУ ВПО «Самарский государственный медицинский университет», Самара, Россия
Корытцев В.К.
Кафедра факультетской хирургии Самарского государственного медицинского университета, Самарская ГКБ №1 им. Н.И. Пирогова
Дергаль С.В.
Кафедра и клиника факультетской хирургии, кафедра общей и клинической патологии Самарского государственного медицинского университета, Самарская ГКБ №1 им. Н.И. Пирогова
Антропов И.В.
Самарская городская клиническая больница №1 им. Н.И. Пирогова
Ткебучава И.В.
ГБУЗ Самарской области «Самарская городская клиническая больница №1 им. Н.И. Пирогова», Самара, Россия
Лечение больной с развившимся ущемлением и некрозом желудка после операции Ниссена (клиническое наблюдение)
Журнал: Доказательная гастроэнтерология. 2020;9(2): 85-88
Как цитировать
Вачёв А. Н., Корытцев В. К., Дергаль С. В., Антропов И. В., Ткебучава И. В. Лечение больной с развившимся ущемлением и некрозом желудка после операции Ниссена (клиническое наблюдение). Доказательная гастроэнтерология. 2020;9(2):85-88. https://doi.org/10.17116/dokgastro2020902185
Авторы:
Вачёв А.Н.
Клиника факультетской хирургии ГБОУ ВПО «Самарский государственный медицинский университет», Самара, Россия
Закрыть метаданные
Введение. Некроз желудка после фундопликации по Ниссену – редкое и жизнеугрожающее осложнение. В мировой литературе описано только несколько клинических случаев. Необходимо знать о возможности развития данного осложнения у пациентов после фундопликации для ранней диагностики и предотвращения некроза желудка. Цель исследования – ознакомление читателя с клиническим случаем некроза желудка в результате его ущемления и последующего развития некроза после выполненной лапароскопической фундопликации по Ниссену. Клинический случай. Пациентка Ш., 62 лет, поступила с жалобами на боли в верхних отделах живота постоянного характера, усиливающиеся при дыхании, повышение температуры до 39 °С, слабость. Из анамнеза известно, что 4 мес назад была выполнена фундопликация по Ниссену лапароскопическим способом. Поставлен диагноз: рецидивная послеоперационная ущемленная грыжа пищеводного отверстия диафрагмы с ущемлением желудка и перфорацией его стенки. Левосторонний пневмогидроторакс. Выполнены верхнесрединная лапаротомия, диафрагмотомия, которые расширены до торакодиафрагмотомии в VI межреберье слева. Снята фундопликационная манжета в связи с выраженным фиброзом. Выполнена продольная аппаратная резекция желудка с удалением некротических тканей. Для восстановления угла Гиса и фиксации желудка в брюшной полости выполнена терескардиогастропексия с фиксацией малой кривизны желудка к круглой связке печени. Послеоперационный период протекал без особенностей. Пациентка выписана на 14-е сутки после операции. Заключение. Учитывая значительное количество рецидивов заболевания после операции фундопликации по Ниссену, больной должен находиться под динамическим наблюдением хирурга и гастроэнтеролога.
Авторы:
Вачёв А.Н.
Клиника факультетской хирургии ГБОУ ВПО «Самарский государственный медицинский университет», Самара, Россия
Корытцев В.К.
Кафедра факультетской хирургии Самарского государственного медицинского университета, Самарская ГКБ №1 им. Н.И. Пирогова
Дергаль С.В.
Кафедра и клиника факультетской хирургии, кафедра общей и клинической патологии Самарского государственного медицинского университета, Самарская ГКБ №1 им. Н.И. Пирогова
Антропов И.В.
Самарская городская клиническая больница №1 им. Н.И. Пирогова
Ткебучава И.В.
ГБУЗ Самарской области «Самарская городская клиническая больница №1 им. Н.И. Пирогова», Самара, Россия
Список литературы:
- Уварова Н.А., Колпакова Н.В., Сатывалдаев М.Н. Особенности клинико-эндоскопических проявлений грыжи пищеводного отверстия диафрагмы у пациентов с гастроэзофагеальной рефлюксной болезнью. Современные проблемы науки и образования. 2017;2:89.
- Трухманов А.С. Диагностика и лечение гастроэзофагеальной рефлюксной болезни. Терапевтический архив. 2011;83(8):44-48.
- Хуболов А.М. Результаты повторных антирефлюксных операций по поводу грыж пищеводного отверстия диафрагмы. Саратовский научно-медицинский журнал. 2016;12(2):191-195.
- Graziano K, Teitelbaum DH, McLean K, Hirschl RB, Coran AG, Geiger JD. Recurrence after laparoscopic and open Nissen fundoplication. A comparison of the mechanisms of failure. Surgical Endoscopy. 2003;17:704-707. https://doi.org/10.1007/s00464-002-8515-5
- Patuto N, Acklin Y, Oertli D, Langer I. Gastric necrosis complicating lately a Nissen fundoplication. Langenbeck’s s of Surgery. 2008;393(1):45-47. https://doi.org/10.1007/s00423-007-0216-z
- Salinas J, Georgiev T, González-Sánchez JA, López-Ruiz E, Rodríguez-Montes JA. Gastric necrosis: A late complication of Nissen fundoplication. World Journal of Gastrointestinal Surgery. 2014;6(9):183-186. https://doi.org/10.4240/wjgs.v6.i9.183
Источник
ПОСТГАСТРОРЕЗЕКЦИОННЫЕ ОСЛОЖНЕНИЯ (лат. post после + греч, gaster желудок + лат. resectio обрезывание, срезывание) – ранние и отдаленные осложнения после операцией резекции желудка, ваготомии и антрумэктомии.
Частота осложнений резекции желудка составляет в среднем 10-15% . Степень постгастрорезекционных нарушений зависит от размера удаляемой части желудка. Поэтому при оперативном лечении пилоро-дуоденальной язвы отдается предпочтение экономной резекции желудка – антрумэктомии (см. Желудок, операции) с ваготомией (см.) как функционально более выгодной и менее травматичной по сравнению с резекцией 2/3 – 3/4 желудка. Наиболее физиологичным способом восстановления непрерывности жел.-киш. тракта после резекции является операция Бильрот I (см. Бильрота операция), если к ней нет специальных противопоказаний (напр., наличие дуоденостаза).
Осложнения раннего послеоперационного периода
К осложнениям раннего послеоперационного периода относятся нарушение эвакуации из культи желудка и острая непроходимость приводящей петли анастомоза.
Нарушение эвакуации из культи желудка в послеоперационном периоде -одно из наиболее частых осложнений. Причины его – угнетение моторной активности желудка вследствие операционной травмы и повреждения нервно-мышечного аппарата, ваготомия, нарушения водно-электролитного и белкового обмена. Большое значение в развитии этого осложнения имеет дооперационное состояние моторной функции желудка. При стенозах пилородуоденального отдела вероятность нарушения эвакуации из желудка в послеоперационном периоде значительно возрастает. Кроме того, оно может быть результатом дисфункции анастомоза вследствие воспалительного отека тканей – так наз. анастомозита. Возможны и вторичные расстройства эвакуации содержимого желудка, наступающие в связи с другими послеоперационными осложнениями (недостаточность швов анастомоза, острый панкреатит и др.).
Клинически нарушение эвакуации из культи желудка проявляется жалобами больного на чувство тяжести в эпигастральной области, тошноту, срыгивание, рвоту. Через желудочный зонд на протяжении многих суток отделяется до 2-3 л застойного желудочного содержимого.
Диагностика несложна; диагноз обычно подтверждается данными рентгенол, исследования.
Лечение выраженных нарушений эвакуации из желудка состоит в постоянной аспирации содержимого из желудка (см. Аспирационное дренирование), парентеральном питании (см.), а также назначении мероприятий по коррекции нарушений водно-электролитного баланса и кис-лотно-щелочного равновесия. Лечение анастомозита консервативное (противовоспалительная терапия, а также рентгенотерапия по 30- 50 рад, 3-4 сеанса, на курс 100- 200 рад). При длительном нарушении эвакуации, когда нельзя исключить механическую природу осложнения, показана повторная операция. Профилактика данного осложнения – тщательная предоперационная подготовка и строгое соблюдение оперативной техники.
Острая непроходимость приводящей петли анастомоза развивается редко. Причины ее могут быть механического характера: ущемление длинной приводящей петли между анастомозом и поперечной ободочной кишкой при переднем гастроэнтероанастомозе (см. Гастроэнтеростомия); перегиб приводящей петли, если она слишком коротка. Растяжение приводящей петли застойным содержимым и последующее нарушение ее кровоснабжения могут привести к некрозу и перфорации стенки кишки.
Для клин, картины этого осложнения характерны внезапно возникающие резкие боли в верхних отделах живота, повторная рвота желудочным содержимым без примеси желчи, позднее появляются желтуха, симптомы раздражения брюшины при общем тяжелом состоянии больного.
Диагностика острой непроходимости приводящей петли сложна; чаще всего диагноз ставится только во время операции.
Лечение этого тяжелого осложнения резекции желудка оперативное. Оно должно быть направлено на устранение причины непроходимости приводящей петли анастомоза. Даже при своевременно проведенной повторной операции наблюдается высокая летальность.
Поздние осложнения
Поздние осложнения (последствия резекции желудка – постгастрорезекционный синдром) – это патол, синдромы функциональной природы (демпинг-синдром, синдром приводящей петли и др.); различные метаболические нарушения (расстройство всасывания жира, усвоения витаминов), потеря веса, нарушения кроветворения; рецидив язвенной болезни (см. Пептическая язва). После экономной резекции желудка с ваготомией и в особенности после органосохраняющих операций с ваготомией наряду с нек-рыми упомянутыми расстройствами возможны также нарушения, обусловленные ваготомией, которые объединяются под общим названием «постваготомический синдром».
Демпинг -синдром – наиболее распространенное функциональное расстройство после операций на желудке; тяжесть его проявления зависит от размеров резецированной части желудка. Он часто сочетается с другими расстройствами.
Патогенез демпинг-синдрома сложен. Основные патогенетические звенья этого сложного симптомокомплекса – быстрая эвакуация пищевых масс из оперированного желудка, стремительный пассаж по тонкой кишке с последующими неадекватными осмотическими и рефлекторными влияниями, присоединяющиеся нарушения гуморальной регуляции (прежде всего внутрисекреторной функции поджелудочной железы), активация симпато-адре-наловой системы, а также часто встречающиеся у таких больных нервно-психические нарушения.
Признаки демпинг-синдрома можно разделить на три группы: вазомоторные, кишечные и нервно-психические. Выраженность их зависит от степени тяжести демпинг-синдрома. Характерны резкая слабость, потливость, головная боль, сердцебиение, неудержимое желание лечь, наступающее вскоре после еды. Нередко после еды возникают боли в животе режущего характера, усиленная перистальтика кишечника, что может сопровождаться поносом.
В легких случаях приступы демпинг-синдрома продолжаются 10- 20 мин., возникают 1-2 раза в неделю обычно после приема сладкой или молочной пищи. При тяжелом демпинг-синдроме описанные расстройства возникают после каждого приема пищи, длятся 1,5-2 часа, что полностью лишает больных трудоспособности.
Диагноз демпинг-синдрома базируется на детальном клиническом и психоневрологическом обследовании больных. При этом обнаруживают учащение пульса, колебания АД, уменьшение объема циркулирующей крови, нарушения периферического кровотока и ЭЭГ. При специальном исследовании часто обнаруживают вегетативно-сосудистые и нервно-психические нарушения. Постепенно развивается астенизация психики больного.
Рентгенол. исследование жел.-киш. тракта выявляет быстрое опорожнение желудка, ускоренный пассаж по тощей кишке, а также выраженные признаки дискинезии всех отделов кишечника.
Консервативное лечение демпинг-синдрома должно быть комплексным. Его основой является диетотерапия: частые приемы высококалорийной пищи дробными порциями, ограничение углеводов и жидкости, полноценный витаминный состав пищи. Не следует назначать противоязвенную диету, которая может усугубить проявления демпинг-синдрома.
Из средств общеукрепляющей терапии рекомендуются внутривенные вливания р-ра глюкозы с инсулином, гемотрансфузии, витаминотерапия. В нек-рых случаях целесообразно назначение пепсина и панкреатина, особенно при клинически выраженной недостаточности функции поджелудочной железы.
Седативные средства показаны больным с выраженными психоневрологическими расстройствами. Назначают также препараты, способствующие замедлению эвакуации из желудка и снижающие перистальтику тощей кишки (атропин, ганглиоблокаторы, новокаиновые блокады и др.).
Консервативная терапия эффективна только при легких степенях демпинг-синдрома. Тяжелые проявления синдрома являются показанием к оперативному лечению, основной смысл к-рого заключается в замедлении опорожнения желудочной культи и восстановлении пассажа через двенадцатиперстную кишку. Распространенной операцией, применяемой с этой целью, является реконструктивная гастроеюнопластика (см.).
Эффективность лечения демпинг-синдрома в значительной мере зависит от степени тяжести этого страдания. Больные с тяжелой формой демпинг-синдрома плохо поддаются не только консервативному, но и хирургическому лечению и стойко теряют трудоспособность.
По мнению большинства исследователей, профилактика демпинг-синдрома заключается в обоснованном выборе метода операции, особенно в тех случаях, когда можно констатировать предрасположенность больных к развитию демпинг-синдрома еще в предоперационном периоде (вегетативно-сосудистые и нервно-психические нарушения).
Гипогликемический синдром – характерный симптомокомплекс, развивающийся после операций на желудке. В основе его лежат резкие колебания уровня сахара в крови с последующей гипогликемией (см.).
Многие исследователи связывают развитие гипогликемии с усиленной функцией инсулярного аппарата поджелудочной железы, когда в ответ на начальную гипергликемию рефлекторно наступает гиперинсулинизм (см.). Частое сочетание гипогликемического синдрома и демпинг-синдрома свидетельствует об общности патогенетических механизмов этих страданий.
Клинически гипогликемический синдром проявляется остро развивающимися через 2-3 часа после приема пищи ощущениями слабости, головокружения, резким чувством голода; больные отмечают сосущие боли в эпигастральной области, дрожь, потливость, сердцебиение. Характерно снижение уровня АД и замедление пульса. Уровень сахара в крови в это время, как правило, падает до низких цифр (75- 50 мг/100 мл). Все эти явления обычно быстро проходят после приема небольшого количества пищи, особенно углеводистой.
Проявления гипогликемического синдрома обычно легко купируются диетой.
Синдром приводящей петли (син.: синдром желчной рвоты, синдром желчной регургитации, дуоденоб ил парный синдром) как хрон, страдание может развиться после резекции желудка по способу Бильрот II, когда образуется так наз. слепой отдел кишечника (двенадцатиперстная кишка и сегмент тощей кишки до соединения с желудком), выполняющий после операции весьма важные функции.
В основе патогенеза этого синдрома лежит нарушение эвакуации содержимого из приводящей петли, причиной чего могут быть как механические моменты (ее перегибы, спаечный процесс, дефекты оперативной техники), так и нарушения моторной функции приводящей петли вследствие денервации и изменения нормальных анатомических взаимоотношений.
Специальными исследованиями доказано наличие гастрита и атрофического еюнита при синдроме приводящей петли, что обосновывает значение воспалительного компонента в природе этого страдания.
Клинически синдром проявляется ощущением тяжести, распирающими болями в эпигастральной области и правом подреберье, которые усиливаются вскоре после еды. Интенсивность болей постепенно нарастает, и они вскоре завершаются обильной желчной рвотой (иногда с примесью пищи), после чего наступает облегчение. Частота желчной рвоты и ее обилие определяют степень тяжести синдрома. Так, при тяжелом синдроме приводящей петли рвота желчью возникает ежедневно, иногда 2-3 раза в день, при этом количество выбрасываемой желчи достигает 500 мл, что обусловливает быстрое истощение больного.
Диагноз синдрома приводящей петли основывается прежде всего на характерной клин, картине. Из объективных данных иногда можно отметить заметную асимметрию живота за счет выбухания в правом подреберье, исчезающего после обильной рвоты, легкую желтушность склер, снижение веса.
Данные лабораторных исследований могут указывать на нарушение функции печени. Рентгенол, исследование жел.-киш. тракта может обнаружить рубцовую деформацию или пептическую язву в области приводящей петли и анастомоза, массивный рефлюкс контрастного вещества из культи желудка в приводящую петлю, длительный стаз его в атоничной приводящей петле, признаки гипермоторной дискинезии приводящей и отводящей петли.
Возможности консервативной терапии синдрома приводящей петли ограничены. Проявления синдрома иногда несколько уменьшаются после назначения диеты, повторных промываний желудка, противовоспалительной терапии.
Выраженный синдром приводящей петли с частой и обильной желчной рвотой является показанием к хирургическому лечению. Наиболее обоснованная операция – реконструкция существующего анастомоза в гастроэнтероэнтероанастомоз с энтероэнтероанастомозом по Ру, что обеспечивает надежное дренирование двенадцатиперстной кишки.
Профилактика синдрома приводящей петли заключается в тщательном соблюдении техники оперативного вмешательства, а также выборе адекватной операции с учетом доопе-рационных нарушений двигательной функции двенадцатиперстной кишки.
Хронический пострезекционный панкреатит. Причины его развития: операционная травма, приводящая к возникновению острого панкреатита, переходящего затем в хронический; нарушение эвакуации из приводящей петли; нарушение секреторной регуляции железы, наступающее вследствие выключения пассажа пищевых масс через двенадцатиперстную кишку.
Клин, картина пострезекционного панкреатита складывается из ряда признаков, ведущим из к-рых является болевой симптомокомплекс. Типичны его постоянная выраженность и интенсивность, иррадиация болей в спину, верхние отделы грудной клетки. Иногда боли имеют опоясывающий характер. Нередко больные страдают периодическими поносами, теряют в весе.
Диагностика пострезекционного панкреатита (см.) сложна прежде всего вследствие ограниченных возможностей физикальных и рентгенологического методов исследования.
При осмотре больных отмечаются болезненность в проекции поджелудочной железы, гиперестезия кожных покровов в области левого подреберья. Из лабораторных методов наиболее информативны исследования гликемической кривой с двойной нагрузкой (двугорбые гликемические кривые), а также определение панкреатических ферментов путем зондирования отводящей петли (снижение активности ферментов).
Консервативное лечение хрон, пострезекционного панкреатита включает диету, заместительную терапию (панкреатин, панзинорм, фестал), новокаиновые блокады левого большого внутренностного нерва, седативные и обезболивающие средства. Оперативные методы лечения обычно мало эффективны.
Метаболические нарушения развиваются чаще после обширной резекции желудка, к-рая существенно нарушает функциональный синергизм органов пищеварительной системы. В патогенезе этих нарушений, по-видимому, существенную роль играет не только удаление значительной части органа, но также и выключение пассажа через двенадцатиперстную кишку, если резекция выполнена по способу Бильрот II.
Метаболические нарушения иногда могут сочетаться с перечисленными выше расстройствами.
Наиболее характерным проявлением метаболических нарушений является дефицит веса. Снижение веса ниже нормального или невозможность набрать дооперационный вес наблюдается приблизительно у 1/4 оперированных.
Кроме того, отмечается снижение объема съедаемой пищи, непереносимость отдельных продуктов, нарушение абсорбции жира и белка, усвоен im витаминов и минеральных веществ. Все это достаточно демонстративно, когда оперированные больные страдают выраженной диареей, гиповитаминозами, костной патологией (остеопороз или остеомаляция).
Лечение метаболических нарушений – сложная проблема, и в его основе должна лежать диетотерапия. В тяжелых случаях показано стационарное лечение (специальная высококалорийная диета, заместительная терапия, андрогены).
Анемия после резекции желудка носит, как правило, железодефицитный характер. В патогенезе этого нарушения существенное значение имеет резкое снижение продукции соляной к-ты резецированным желудком и быстрый пассаж по тощей кишке, нарушающие всасывание железа и усвоение витаминов (см. Железодефицитная анемия).
Мегалобластическая (B12-дефицитная) анемия после резекции желудка встречается редко и чаще возникает после гастрэктомии.
Лечение анемии включает переливание крови, препараты железа, витамины C, B1, B12, назначение соляной к-ты или желудочного сока.
Библиография: Бусалов А. А. и Коморовский Ю. Т. Патологические синдромы после резекции желудка, М., 1966; Василенко В. X. и др. Постгастрорезекционные расстройства, М., 1974, библиогр.; Маят В. С. и др. Резекция желудка и гастрэктомия, М., 1975; Панцырев Ю. М. Патологические синдромы после резекции желудка и гастрэктомии, М., 1973; Spiro H. М. Clinical gastroenterology, N. Y., 1977.
Ю. М. Панцырев.
Источник
