Nbi в диагностике желудка

Эндоскопические технологии на сегодняшний день преобладают в диагностике заболеваний органов желудочно-кишечного тракта: например, постановку диагноза «гастрит» сложно представить без проведения фиброгастродуоденоскопии. Новые технологии, дополняющие привычное эндоскопическое исследование, позволяют расширить диагностический спектр этой методики, в частности, более точно визуализировать опухолевые образования и предопухолевые состояния. Данный материал рассматривает одну из таких технологий — NBI.
NBI (narrow band imaging, узкоспектральная визуализация, виртуальная хромография/хромоскопия) — это сравнительно новый метод видеоэндоскопии, первоначально применявшийся для исследования желудка. Виртуальный характер этого исследования отличает его от традиционного хромоскопического метода с предварительным окрашиванием слизистой оболочки. В данном случае «окрашивание» происходит без воздействия химическими агентами на слизистую оболочку желудка и выполняется при помощи света.
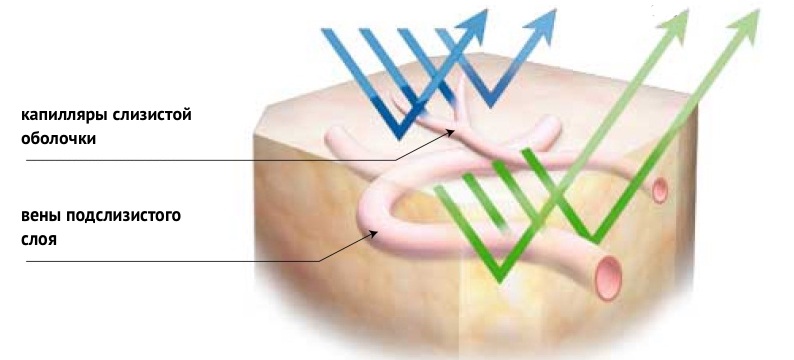
Для освещения поля зрения в случае NBI используется не стандартный белый свет, а сине-зеленый луч узкого спектра. Синий свет имеет длину волны 415 нм, зеленый — 540 нм. Принцип работы метода основан на поглощении гемоглобином волн света определенных длин. При освещении исследуемого участка слизистой оболочки узкоспектральным лучом сине-зеленого света большая часть энергии этого луча поглощается гемоглобином крови, и сосуды слизистой оболочки желудка становятся высококонтрастными. Синий свет в большей степени позволяет визуализировать капилляры собственной пластинки, зеленый — венулы подслизистого слоя. Слизистая оболочка при таком исследовании приобретает характерный вид: коричневая сосудистая сеть на фоне голубоватых бессосудистых участков [1].

Рисунок 1. Принцип работы метода NBI.
Важнейшим этапом проведения исследования является определение сосудистого паттерна в анализируемом участке (дополнительно используются методы увеличения). Упрощенно можно сказать, что в неизмененной ткани ход сосудов слизистой оболочки напоминает сетку-рабицу или медовые соты. В диспластически измененной ткани сосуды меняют ход: становятся извитыми, теряют повсеместные связи друг с другом, образуют скопления на фоне обширных бессосудистых участков. Каждый такой участок должен рассматриваться как измененный и подвергаться дополнительному исследованию, в том числе гистологическому. Более точно сосудистые паттерны, визуализируемые методом NBI, рассматриваются классификациями авторов Sano (2006 г.), Hiroshima (2008 г.), Showa, Jike (2009 г.). Приведенные в пример паттерны, основаны на классификации Sano и характерны для слизистой оболочки толстой кишки, но в общем смысле соответствует паттернам, обнаруживаемым в любом полом органе.
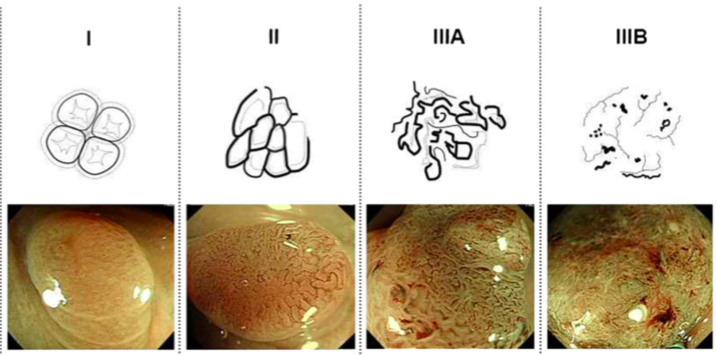
Рисунок 2. Сосудистые паттерны, обнаруживаемые при NBI-эндоскопии толстой кишки по классификации Sano.
Тип I отражает сосудистое строение неизмененной слизистой оболочки (соединенные между собой капилляры с неинтенсивной окраской). Тип II характеризуется наличием капилляров, окружающих железистые клетки слизистой оболочки, и их более интенсивной окраской. Тип IIIA отражает отсутствие соединений между капиллярами, окрашенными высокоинтенсивно. Капилляры распределены не повсеместно. Тип IIIB характеризуется наличием отдельных скоплений сосудов и обширных бессосудистых участков.
Интересна также классификация NICE, используемая для дифференцировки сосудистых паттернов в окружении опухолевых образований толстой кишки [2].
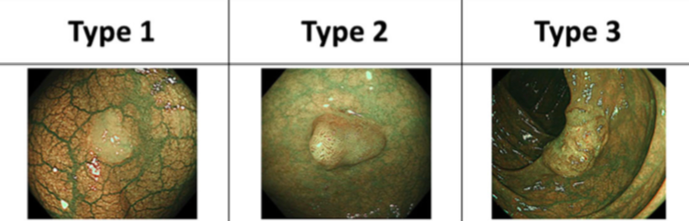
Рисунок 3. Классификация сосудистых паттернов NICE, используемая для диагностики опухолевых заболеваний толстой и прямой кишки.
Тип 1, характерный для гиперпластического полипа, характеризуется наличием неинтенсивных капилляров и бессосудистых участков, чередующихся с участками изолированных «кружевных» капиллярных сетей. Тип 2, характерный для аденомы, характеризуется наличием более интенсивных сосудов, окружающих образование. Тип 3 характерен для инвазивной аденокарциномы и характеризуется наличием искаженных сосудов яркого цвета и участков с полным отсутствием паттерна.
Интересная исследовательская находка позволяет в некоторой степени уточнять и гистологическую принадлежность обнаруженного образования слизистой — на этот раз желудка. Одно из проведенных исследований отмечает связь появления на изображении ярко-зеленых участков слизистой, покрывающей опухоль желудка, с наличием в ткани большого числа бокаловидных клеток или клеток, положительных в отношении муцина 2 типа, которые более интенсивно отражают зеленые лучи света [3].
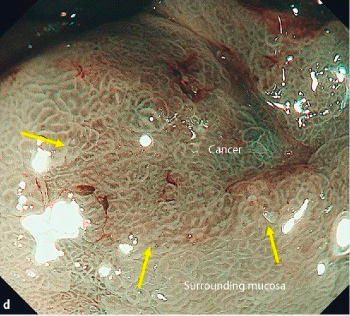
Рисунок 4. Ярко-зеленые участки слизистой окружены интенсивными коричневыми сосудистыми участками, указывающими на имеющиеся диспластические изменения.
Классификация BING рассматривает изменения, обнаруживаемые при исследовании методом NBI слизистой оболочки пищевода. Согласно этой классификации, в случае обнаружения признаков пищевода Барретта, на наличие диспластических изменений в участках метаплазии могут указывать такие феномены, как наличие извитых сосудов, ход которых не соответствует ходу железистых образований [4].
Таким образом, метод NBI позволяет уточнить строение и взаиморасположение сосудов в исследуемой области, что крайне важно для диагностики опухолевых процессов, ведь, как известно, диспластические участки имеют особенное кровоснабжение, подчиняющееся законам их быстрого роста. Любой участок с гиперинтенсивными и/или ненормально расположенными сосудами должен рассматриваться как патологический и подвергаться дополнительному гистологическому исследования. Метод NBI является отличным подспорьем в ранней диагностике новообразований органов желудочно-кишечного тракта.
Источники:
- Narrow-band imaging: breakthrough at the forefront of medicine. / Geetha Kamath, Ingita Chatterjee, HS Srikanth, Medha Babshet. // Indian Journal of Oral Sciences. – 2016. – Vol. 7, №1. – p. 7-10.
- Narrow-band imaging (NBI) magnifying endoscopic classification of colorectal tumors proposed by the Japan NBI expert team. / Sano Y, Tanaka S, Kudo SE [et al]. // Dig Endos. – 2016. – Vol. 28, №5. – p. 526-533.
- Green epithelium revealed by narrow-band imaging (NBI): a feature for practical assessment of extent of gastric cancer after H. pylori eradication. / Kazuyoshi Yagi, Itsuo Nagayama, Takahiro Hoshi [et al]. // Endosc Int Open. – 2018. – Vol. 6, №11. – p. 1289-1295.
- Narrow-band imaging: clinical application in gastrointestinal endoscopy. / Sendra Barbeiro, Diogo Libanio, Rui Castro [et al]. // GE Port J Gastroenterol. – 2018. – Vol. 26, №1. – p. 40-53.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Эндоскопическая диагностика с использованием NBI-технологии у пациентов с хроническим гастритом
Ключевые слова: цифровая видеоэндоскопия, NBI-диагностика, хронические гастриты, кишечная метаплазия, ранняя диагностика
Современная диагностика воспалительно-деструктивных заболеваний верхних отделов пищеварительного тракта основана прежде всего на эндоскопических исследованиях с обязательным гистологическим подтверждением [1-3]. Важность ранней диагностики хронических гастритов обусловлена тем, что они являются предвестниками не только язвенной болезни желудка, но и предраковых изменений (метаплазии и дисплазии различного вида и степени выраженности) [4,5]. С появлением новой цифровой видеоэндоскопической аппаратуры с использованием NBI-технологии (Narrow Band Imaging) – спектральной ви-зуализации изображения в узком диапазоне световых волн – улучшилось выявление очагов структурных изменений в слизистой оболочке желудка [6-10].
Цель настоящего исследования – изучение диагностических возможностей новой цифровой эндоскопической видеоинформационной системы с применением NBI-технологии по сравнению с рутинной методикой эндоскопического обследования больных с хроническим гастритом.
Материал и методы
Для решения поставленной задачи нами обследовано 79 пациентов с хроническим гастритом различных типов. Обследование слизистой ЖКТ проводилось одновременно обычным методом освещения и NBI-методом узкоспектрального освещения. Возраст больных (26 женщин, 53 мужчин) – от 13 до 74 лет. Пациенты по характеру выявленной патологии распределились следующим образом: у 48 из 79 больных с хроническим гастритом (ХГ) отмечены признаки поверхностного гастрита различной степени активности и выраженности, у 29 – признаки эрозивного гастрита, у 2 – атрофический гастрит.
Эндоскопическое обследование производилось аппаратом GIF-H-180 Evis Exera-II (Olympus, Япония), оснащенным NBI-системой. Параллельно с NBI-обследованием слизистую смотрели обычным освещением белым светом для сравнения и более четкой диагностики структурных изменений. Производя эндоскопическое исследование в NBI-режиме, обращали внимание на цветовые характеристики слизистой оболочки желудка. При этом отмечали зависимость изменений цвета слизистой оболочки от наличия и степени выраженности воспалительных изменений. Для описания визуальной картины слизистой оболочки желудка при осмотре в обычном режиме освещения использовали эндоскопический раздел Сиднейской классификации хронических гастритов (1990) [11]. При осмотре в обычном световом режиме визуальная картина проявления воспалительных изменений характеризовалась различной степени выраженностью гиперемии: от минимальной до выраженной, с отеком.
Больным производили биопсию с последующим гистологическим исследованием полученного материала. Для гистологического исследования материал забирали из визуально наиболее измененных участков слизистой оболочки желудка (с учетом NBI-данных) с целью морфологического подтверждения наличия воспалительных изменений, а также для выявления возможных структурных изменений в виде различного рода кишечной метаплазии. Материал для гистологических исследований фиксировали в 10% нейтральном формалине и заливали в парафин. Срезы окрашивали гематоксилином и эозином.
Степень активности и выраженности хронического воспаления в слизистой желудка опре-деляли в соответствии с визуально-аналоговой шкалой по Сиднейской классификации.
Результаты и обсуждение.
Эндоскопическую картину в NBI-режиме оценивали путем цветности. При эндоскопическом исследовании с использованием NBI-технологии у 51 из 79 больных выявлены неэрозивные формы хронического гастрита. При этом установлены как очаговые, так и диффузные воспалительные изменения слизистой оболочки желудка (СОЖ) различной степени выраженности. Так, СОЖ с признаками минимального воспаления имеет умеренный сиреневый цвет, при наличии умеренно выраженного воспаления слизистая приобретает насыщенный сиреневый цвет, при значительно выраженном воспалении слизистая окрашена в насыщенный сиреневый цвет с диффузно мозаично расположенными очагами ненасыщенного синего цвета. При эрозивных поражениях данные воспалительные изменения имеют преимущественно перифокальный характер.
20 больным была произведена биопсия (10 – из участков сиреневой, 10 – синей окраски). Гистологическое исследование биоптатов у больных с минимальными изменениями в NBI-режиме (сиреневая окраска) выявило слабую или умеренную инфильтрацию собственной пластинки СОЖ лимфо-плазмоклеточными и гистоцитарными элементами с примесью нейтрофильных лейкоцитов, в отдельных случаях – с примесью эозинофилов, что соответствовало хроническому поверхностному гастриту низкой, умеренной или высокой степени активности и выраженности. Гистологическое исследование биоптатов у пациентов с наиболее выраженными визуальными изменениями цвета СОЖ (темно-сиреневый цвет с переходом в синий) выявило следующие изменения морфологии: собственная пластинка слизистой инфильтрирована лимфо-плазмоклеточными и гистоцитарными элементами с примесью нейтрофильных лейкоцитов, количество желез (в большинстве случаев) уменьшено, отмечены различные виды (полной или неполной) кишечной метаплазии. При наличии кишечной метаплазии интенсивность синего прокрашивания возрастает, а распространенность такого прокрашивания свидетельствует о распространенности метаплазии (табл. 1).
Таблица 1.
Тип гастрита | Количество пациентов (n=79) | Âñåãî | |
Цвет СОЖ | |||
сиреневый (n=64) | синий (n=15) | ||
Поверхностный | 38 | 10 | 48 |
Эрозивный | 24 | 5 | 29 |
Атрофический | 2 | 2 | |
Перераспределив больных с метаплазией в зависимости от визуально выявленных изменений со стороны СОЖ в NBI-режиме, мы заметили определенную закономерность. Изменения в морфологии выявлены у 9 из 10 пациентов при насыщенно синем цвете слизистой оболочки и у 1 из 10 больных при выраженном сиреневом цвете слизистой оболочки (табл. 2).
Таблица 2. Наличие метаплазии в биоптатах
Тип гастрита | Количество пациентов (n=20) | |||
Цвет СОЖ | ||||
сиреневый (n=10) | синий (n=10) | |||
кол-во биоптатов | кишечная метаплазия | кол-во биоптатов | кишечная метаплазия | |
Эрозивный | 5 | 5 | 4 | |
Неэрозивный | 5 | 1 | 5 | 5 |
Всего | 10 | 1 | 10 | 9 |
Различные типы метаплазии при эрозивном гастрите были выявлены у всех 5 больных на фоне синего цвета слизистой оболочки желудка в NBI-режиме. Метаплазия при эрозивном гастрите на фоне сиреневой окраски слизистой оболочки ни у одного из 5 больных выявлена не была.
Таким образом, существует достоверная зависимость между уровнем метаплазии и воспалением. Цифровой видеоэндоскопии с использованием NBI-технологии принадлежит приоритет в диагностике хронических гастритов как предраковых состояний.
Также был проведен анализ по определению значимости различий по полу и возрасту данных, полученных NBI-технологией. 53 из 79 пациентов мужчины, 26 – женщины. При статистической обработке обратил на себя внимание тот факт, что все показатели значительно превышают порог достоверности различий между искомыми признаками. Полученные данные мы дополнили анализом достоверности различий между признаком пол и характером эндоскопической картины в NBI-режиме. Порог достоверности различий между искомыми результатами при выполнении исследований, когда учитывались признаки цветности, их взаимосвязь с типом гастрита, наличием воспаления, а также исследованиями на Helicobacter pylori и наличием метаплазии, превышает статистически значимую величину (р0,05). На основании полученных данных был сделан вывод о том, что различия в определении искомых признаков (пол – цветовая характеристика при NBI – тип гастрита – воспаление – результаты биопсии на Helicobacter pylori и наличие метаплазии) в группе наблюдения не достоверны. Это подтверждает тот факт, что новая методика диагностики может быть использована для проведения совместного обследования всех пациентов без учета половой принадлежности.
Следующим этапом исследования был статистический анализ зависимости результатов применения новой методики эндоскопической диагностики от возраста пациентов. Выявлено практически полное отсутствие возрастной динамики (отрицательные результаты – р>0,05). Это дает право проведения анализа получаемых при использовании NBI-технологии результатов без разделения больных на возрастные группы.
Таким образом, использование нового метода NBI-диагностики при проведении эндоско-пических исследований способствует улучшению диагностики изменений желудочно-кишечного тракта, о чем свидетельствуют и результаты исследований других авторов [12]. Новая аппаратура позволяет осуществлять осмотр в узком синем спектре световой волны (415 мм), который проникает не только в слизистый, но и частично в подслизистый слой стенки пищеварительного тракта [13], благодаря чему улучшается визуализация структурных изменений слизистой оболочки, что позволяет проводить прицельную биопсию патологических участков.
Оценивая полученные результаты, следует отметить, что использование новой цифровой видеоинформатизационной системы в эндоскопии способствует значительному улучшению качества обследования пациентов с хронической воспалительной патологией желудка.
Мы также можем статистически достоверно подтверждать эффективность метода эндоско-пической NBI-диагностики хронических гастритов на предмет выявления кишечной метаплазии, являющейся предраковым состоянием желудка. Статистически достоверно установлено соответствие между наличием воспаления слизистой оболочки желудка, типом гастрита, эндоскопической картиной в NBI-режиме (определение цвета прокрашивания слизистой) и результатами гистологических исследований.
Выводы:
- Использование NBI-методики при выполнении рутинной эндоскопии способствует улучшению выявляемости очагов воспаления и более точному забору материала для дальнейшего гистологического исследования.
- Очаги воспаления имеют определенную визуальную картину при осмотре в NBI-режиме: сиреневое прокрашивание различной степени выраженности и распространенности в желудке соответствует различной степени активности и выраженности воспаления. Наличие выраженного синего прокрашивания статистически достоверно свидетельствует о наличии метаплазии, а распространенность окраски свидетельствует о распространенности метаплазии.
- Целенаправленный забор биопсии с учетом данных осмотра в NBI-режиме достоверно повышает уровень выявляемости кишечной метаплазии по сравнению с рутинной методикой.
- NBI-методика эндоскопической диагностики является объективным и универсальным, с высокой чувствительностью и специфичностью, методом для оценки состояния слизистой оболочки желудка и выявления структурных изменений в ней независимо от возраста и пола обследуемых больных.
Литература
- Креймер В.Д., Тюрин В.П., Кочан Е.А., Пурунжян А.Л. Использование NBI-технологии при диагностике верхних отделов ЖКТ. Клиническая медицина, 2008, с. 49.
- Ивашкин В.Т., Лапина Т.Л. Хронический гастрит: современные представления, принципы диагностики и лечения. Русский медицинский журнал, 2002, 10 (2 с. 44-50).
- Малихова О.А., Поддубный Б.К. Роль новейших технологий в эндоскопической диагностике и оценке эффективности лечения лимфом желудка. Consilium Medicum, 2005, 7(3): с. 16-28.
- Котелевец С.М., Розенберг Т.Г. Скрининг и диагностика предраковых изменений слизистой оболочки желудка. Российский медицинский вестник. 2004, 3, с. 37-41.
- Котелевец С.М. Морфофункциональные сопоставления при развитии кишечной метаплазии в слизистой оболочке желудка. Российский журнал гастроэнтерол. 2007. 2 с. 80-83.
- Bansal A. Ulusarac O.Correlation beetween narrow band imaging and nonneoplastic gastric pathology: a pilot feasibility trail. Gastrointest. Endosc. 2008. 67 (2) p. 210-216.
- Gheorghe C. Narrow-band imaging endoscopy for diagnosis of malignant and premalignant gastrointestinal lesions. J. Gastrointest. Liver. Dis 2006:15 (1): p. 77-82.
- Lambert R. Narrow-band imaging in digestive endoscopy. Sciet. Wld. J., 2007., 30 (7): 449-465.
- Uchiyama V. Imazu H. New aproach to diagnosing ampullary tumors by magnifying endoscopy combined with narrow band imaging system. J. Gastroenterol., 2006, 41 (5), 483-490.
- Uedo N. A new method of diagnosing gastric intestinal metaplasia: narrow band imaging with magnifyng endoscopy. Endoscopy, 2006, 38 (8), с. 819-824.
- Аруин Л.И., Капулер Л.А., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. М. Триада Х 1998.
- Поддубный Б.К., Малихова О.А. Увеличительная узкоспектральная эндоскопия: новые воз-можности диагностики патологических процессов пищевода и желудка. Издание ООО Олимпас Москва 2007 с. 10-14.
- Кажин С.В., Иваников И.О. Узкоспектральная и увеличительная эндоскопия – новые воз-можности диагностики пищевода Баррета. М.: Издание ООО Олимпас Москва 2007, с. 3-9.
22.04.2011 12466 Показ
Автор. Н.А. Ванян, Университетская клиническая больница N 1
Источник. Медицинский Вестник Эребуни 1.2011 (45)
Авторские права на статью (при отметке другого источника – электронной версии) принадлежат сайту www.med-practic.com
Источник
