Может ли узи показать опухоль в желудке

Что показывает и как подготовиться к УЗИ желудка?
УЗИ желудка – это вид эхографии, помогающий оценить состояние органа.
При УЗИ пищевода и желудка оценивается и состояние местных тканей и органов: лимфоузлов и сосудов.
Когда назначают УЗИ желудка?
Процедура проводится по следующим показаниям:
- гастрит;
- язвенное поражение слизистой;
- подозрение на рак;
- пилородуоденальный стеноз (это выраженное сужение привратника);
- кишечная непроходимость (при этом требуется УЗИ желудочно-кишечного тракта в целом);
- аномалии эмбрионального развития и строения.
Как подготовиться к УЗИ желудка?
Насколько достоверны результаты исследования, зависит от того, делают ли УЗИ желудка специалисты и от правильной подготовки к процедуре УЗИ желудка.
Требуется соблюдение диеты около двух дней перед процедурой.
Нельзя: продукты, провоцирующие газообразование (ржаной хлеб, горох, фасоль, капуста, кефир, газированная минералка, свежие фрукты и овощи).
- Часто возникают вопросы перед УЗИ: делают на голодный желудок или нет, можно ли кушать перед УЗИ желудка. Последний прием пищи в день, предшествующий исследованию, не позднее семи-восьми часов вечера.
- Утром в день УЗИ желудка и кишечника не есть, не пить и не курить.
- Пациентам с сильными голодными болями разрешается выпить полстакана чая и съесть сухарик.
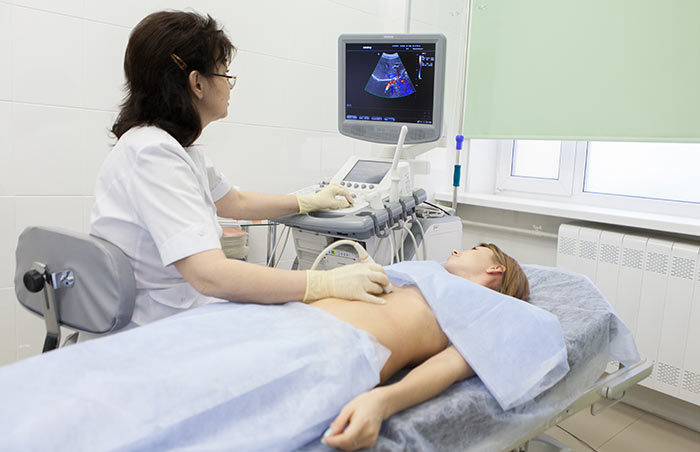
Как проходит процедура?
Исследование безболезненно, не предполагает нарушения целостности кожных покровов. Существуют разные методики его проведения.
Трансабдоминальные методы исследования
Трансабдоминальный метод УЗИ – это ультразвуковое исследование, которое проводится с использованием поверхностного датчика.
Осмотр проводится через все слои брюшной стенки.
- Пациент в кабинете ультразвуковой диагностики должен оголить переднюю брюшную стенку.
- После этого пациент занимает удобное положение на кушетке.
- На живот наносится специальный гель.
- Во время процедуры врач может попросить повернуться на бок или живот, чтобы осмотреть органы с лучшей проекции.
- Врач может показывать пациенту ход обследования на мониторе.
- Если подготовка к трансабдоминальному УЗИ проводилась нормально, то процедура длится около получаса.
Этот способ диагностики является наиболее распространенным, так как он полностью безболезненный, а в процессе исследования датчик не вводится в организм.
Эндоскопическое УЗИ
Эндосонография представляет собой сочетание ультразвукового обследования внутренних органов и эндоскопии, позволяющей подвести УЗ-датчик непосредственно к обследуемому органу.
Данный способ используется, когда необходимые данные не могут быть получены трансабдоминальным УЗИ.
- Человек ложится на левый бок и немного сгибает ноги в коленях.
- Эндоскоп аккуратно вводится через полость рта или через носовую полость в просвет глотки и пищевода, что позволяет лечащему врачу обследовать расположенные рядом легкие и лимфатические узлы с помощью ультразвукового датчика.
- Продвигая эндоскоп дальше в желудок, врач может оценить состояние его стенок, а также расположенную рядом селезенку и поджелудочную железу.
- При проведении датчика в двенадцатиперстную кишку оценивается проходимость и состояние желчевыводящих протоков и головки поджелудочной железы, где очень часто локализуется опухолевый процесс.
Исследование выполняется с использованием медикаментозного сна или же на фоне приема успокаивающих медикаментов. В частности, медикаментозный сон необходим при проведении биопсии подозрительных образований или же при выполнении исследования через толстую кишку.
Процедура может занимать от 20 минут до 2 часов, это зависит от цели обследования, а также от необходимости проведения дополнительной биопсии или хирургического вмешательства.
Что показывает УЗИ желудка?
Что показывает УЗИ желудка у взрослых:
- наличие (или отсутствие) гастрита или язвы;
- злокачественную опухоль;
- сужение привратника, если оно выражено достаточно;
- непроходимость кишечника (для этого требуется ультразвуковое исследование ЖКТ целиком);
- любые аномальные явления в строении исследуемого органа.
Расшифровка результата
При проведении УЗИ желудка можно увидеть в норме следующее:
- орган в срезе обычно выглядит как овальное образование в форме кольца, имеющее ободок, характер которого – эхонегативный, а центр – эхопозитивный;
- стенки желудка в проксимальных отделах имеют толщину около 5 мм, а в пилорическом – около 7 мм;
- наличие 5 слоев в стенке желудка, различающихся по степени эхогенности;
- серозная оболочка, которая находится снаружи желудка, гиперэхогенна;
- оболочка из мышц гипоэхогенна, ее толщина – около 2,5 мм;
- оболочка подслизистой (со средней эхогенностью) имеет размеры около 3 мм;
- пластинка слизистой, состоящая из мышц, обычно низко гипоэхогенна, ее толщина не более 1 мм;
- слизистая имеет толщину около 1,5 мм, ее характер – гиперэхогенный;
- стакан выпитой пациентом жидкости выводится из желудка примерно за 1/3 часа, а первичный вывод жидкости в норме составляет около 180 сек.
Важна оценка не только толщины стенок желудка, но и то, насколько они равномерны.
Можно ли увидеть рак желудка на УЗИ?
На ранних стадиях рак желудка на УЗИ увидеть нельзя. Связано это с тем, что на таком этапе болезни изменения в желудке малозаметны и выявить их очень сложно.
На поздних стадиях изменения в организме уже достаточно обширны. УЗИ брюшной полости позволит судить о наличии метастазов и их размерах.
Однако чувствительность сканера ограничена, поэтому явные опухоли определяются только по достижении ими большого размера.
Можно ли увидеть язву желудка на УЗИ?
Видно ли на УЗИ язву желудка? Место, где язва, не будет отражать ультразвуковые волны. Заметив такую дыру, специалист поймёт, что у пациента язва. Однако такое показание на экране заболевания считается условным. Потребуется дополнительное обследование.
Противопоказания для проведения УЗИ желудка
Трансабдоминальный способ не имеет каких-либо противопоказаний.
Эндоскопический метод запрещен при:
- воспалении (остром или хроническом) в полости рта или глотке;
- ожогах, травмах пищевода;
- стенозе пищевода, возникшем в результате развития рубцовой ткани или опухоли;
- заболеваниях, влияющих на свертываемость крови;
- наличии психических расстройств;
- аневризме аорты.
Источник
«Рак брюшной полости» – строго говоря, такого термина в онкологии нет, и он не обозначает какую-то конкретную злокачественную опухоль. Чаще всего, когда произносят это словосочетание, имеют в виду первичные злокачественные новообразования или метастазы в брюшине, рак органов, которые находятся в брюшной полости.
Брюшная полость и брюшина – что это такое?
Брюшная полость – это пространство в животе, заполненное кишечником и другими внутренними органами. Сверху она ограничена диафрагмой, снизу – тазом, по бокам и спереди – мышцами брюшного пресса, сзади – позвоночником и поясничными мышцами.
Изнутри полость живота выстилает тонкая пленка из соединительной ткани – брюшина. Ее висцеральный листок, покрывает внутренние органы, париетальный – стенки брюшной полости. Между листками брюшины находится замкнутое щелевидное пространство, а в нем – минимальное количество жидкости, выполняющей функцию смазки и обеспечивающей свободное скольжение органов. В некоторых местах брюшина образует складки: брыжейки, на которых подвешены органы, сальники.
Внутренние органы могут быть расположены по отношению к брюшине по-разному:
- Интраперитонеально – покрыты брюшиной со всех сторон.
- Мезоперитонеально – покрыты частично.
- Ретроперитонеально (забрюшинно) – покрыты только с одной стороны.
Виды рака брюшной полости
Первичные опухоли брюшной полости встречаются редко. Они бывают разных типов: мезотелиальные, эпителиальные, гладкомышечные неопределенные. Особая разновидность злокачественных опухолей брюшины – псевдомиксома. Она развивается из клеток, которые продуцируют большое количество желеобразной жидкости. Чаще всего такие опухоли распространяются на брюшину из аппендикса.
Зачастую первичные злокачественные опухоли брюшной полости имеют строение и ведут себя, как рак яичников. Они вызывают сходные симптомы, и врачи применяют для борьбы с ними примерно одни и те же методы лечения.
Факторы риска
Известно, что в целом вероятность развития первичного рака брюшной полости выше у женщин, чем у мужчин. Риски повышаются с возрастом. Есть связь между вероятностью развития заболевания и изменениями в генах BRCA1, BRCA2.
При разных типах рака на поздних стадиях опухолевые клетки отделяются от первичного новообразования, распространяются по организму и образуют новые очаги в различных органах, в том числе в брюшной полости. Этот процесс называется метастазированием. Чаще всего в брюшину метастазирует рак толстой и прямой кишки (в 15% случаев), желудка (в 50% случаев), яичника (в 60% случаев), поджелудочной железы. Иногда метастазы распространяются из органов, которые находятся за пределами брюшной полости: молочной железы, плевры (пленки из соединительной ткани, покрывающей легкие и выстилающей стенки грудной полости), легкого.
Симптомы
Зачастую в течение длительного времени симптомы при раке брюшной полости отсутствуют, поэтому нередко его диагностируют на поздних стадиях. Проявления патологии неспецифичны, их можно легко принять за признаки других заболеваний:
- Дискомфорт, спазмы, вздутие живота.
- Повышенное газообразование в кишечнике.
- Жидкий стул.
- Запоры.
- Тошнота.
- Снижение аппетита.
- Частые мочеиспускания.
- Одышка.
- Быстрый набор или потеря массы.
- Кровотечения из прямой кишки, у женщин – из влагалища.
Если канцероматоз брюшины возник в результате метастазирования злокачественной опухоли из другого органа, сильно ухудшается прогноз. Противоопухолевая терапия начинает работать хуже, потому что многие препараты плохо проникают через брюшину.
Осложнения
Главное осложнение данного заболевания – асцит. Этим термином называют состояние, при котором в животе скапливается жидкость. В норме между листками брюшины ежедневно вырабатывается и всасывается около 1,5 жидкости. При канцероматозе нарушается отток лимфы, и жидкость всасывается хуже. Она начинает скапливаться внутри живота.
Пока жидкости немного, больной не испытывает каких-либо симптомов. Затем начинают беспокоить тяжесть, тупые боли в нижней части живота. Затрудняется дыхание, возникает одышка. Из-за того что жидкость сдавливает органы, больной жалуется на отрыжку, тошноту, проблемы со стулом и мочеиспусканием. Живот увеличивается в размерах, может возникать пупочная грыжа. При выраженном асците развивается сердечная недостаточность, отеки.
Диагностика рака брюшной полости
Злокачественную опухоль помогают выявить следующие методы диагностики:
- Ультразвуковое исследование. Зачастую его назначают в первую очередь, как простой, доступный, безопасный и в то же время информативный метод диагностики.
- Компьютерная и магнитно-резонансная томография помогают оценить состояние брюшины и внутренних органов, выявить патологические образования, оценить степень распространения рака.
- ПЭТ-сканирование в настоящее время является золотым стандартом для поиска отдаленных метастазов.
- Биопсия – самый точный метод диагностики злокачественных опухолей. Врач может получить образец опухолевой ткани во время диагностической лапароскопии – процедуры, во время которой через проколы в брюшной стенке в живот вводят миниатюрную видеокамеру и специальные инструменты. Образец отправляют в лабораторию, проводят его гистологическое, цитологическое исследование, молекулярно-генетический анализ. Это помогает не только диагностировать рак, но и установить природу опухолевых клеток, разобраться, какими препаратами с ними лучше бороться.
- Рентгеноконтрастные исследования помогают оценить состояние пищеварительного тракта, выявить опухолевые очаги и другие патологии.
- Анализ на онкомаркер CA-125 (углеводный антиген 125). Уровень этого вещества повышается в крови при раке брюшины и яичников. Но для диагностики этих заболеваний данный анализ недостаточно точен. Как правило, его применяют для контроля течения рака и эффективности лечения.
- Женщины должны пройти осмотр у гинеколога.
Обычно врачи-онкологи устанавливают диагноз на основании таких признаков, как асцит, утолщение брюшины, появление на ней узелков, смещение, сдавление петель кишки, патологические изменения со стороны печени и складок брюшины – сальников.
Лечение
Выбор тактики лечения зависит от локализации, размеров, стадии злокачественной опухоли, количества узлов. Врач также должен учитывать общее состояние больного, его возраст, наличие сопутствующих заболеваний.
Зачастую при поражении брюшины опухолевых очагов очень много, многие из них мелкие, и полностью их удалить невозможно. Хирургическое лечение направлено на удаление как можно большего числа очагов, как правило, оно предшествует химиотерапии. Обычно удаляют матку, яичники, участки кишечника, – словом, всё, что поражено злокачественной опухолью. Если злокачественное новообразование вызывает кишечную непроходимость или другие осложнения, проводят паллиативные хирургические вмешательства.
Для того чтобы уничтожить опухолевые клетки при первичном раке в полости живота, применяют химиопрепараты, зачастую те же, что при раке яичников. Лекарства вводят внутривенно или в брюшную полость – такая химиотерапия называется интраперитонеальной (внутрибрюшинной).
С 2018 года врачи Европейской клиники практикуют инновационный метод лечения канцероматоза брюшины – гипертермическую интраперитонеальную химиотерапию (HIPEC). Суть ее заключается в том, что хирург удаляет все достаточно крупные опухолевые очаги, а затем промывает полость живота подогретым раствором химиопрепарата. Это помогает уничтожить максимальное количество опухолевых клеток и существенно продлить жизнь больного.
При асците наши доктора проводят лапароцентез (прокол в брюшной стенке и выведение жидкости), устанавливают перитонеальные катетеры для постоянного оттока, проводят хирургические вмешательства, которые препятствуют дальнейшему накоплению асцитической жидкости.
На поздних стадиях проводится паллиативное лечение, которое помогает уменьшить симптомы и продлить жизнь больного.

Прогноз и профилактика
Прогноз при первичном раке брюшины напрямую зависит от того, удалось ли удалить все опухолевые очаги во время хирургического вмешательства. К сожалению, зачастую заболевание диагностируют на поздней стадии, поэтому после лечения часто развиваются рецидивы. Обычно пациентам требуется более одного хирургического вмешательства, курса химиотерапии.
Канцероматоз брюшины при метастазах других типов рака резко ухудшает прогноз. Обычно продолжительность жизни таких больных измеряется месяцами. Но HIPEC может ее существенно продлить, до нескольких лет – в случае, если проведение такого лечения возможно у конкретного пациента.
Специальных мер профилактики данного заболевания не существует. Нужно в целом вести здоровый образ жизни, женщинам – регулярно проходить осмотры у гинеколога. Мера профилактики метастазов в брюшину – своевременная диагностика и лечение злокачественных опухолей.
Врачи в Европейской клинике берутся за лечение рака на любой стадии. Для нас не бывает безнадежных больных. Свяжитесь с нами, мы знаем, как помочь.
Источник
(Новости лучевой диагностики 2001 1-2: 37-39)
Ультразвуковое исследование в диагностике рака желудка.
Шавликова Л. А. Суконко Т. Ф.
НИИ онкологии и медицинской радиологии им. Н.Н.Александрова, г. Минск.
Проблема рака желудка сохраняет свою актуальность в современной онкологии.В 2000 году заболеваемость раком желудка в Республике Беларусь составила 36,4 на 100 000 населения.
Традиционно основными методами диагностики рака желудка является рентгенологический и эндоскопический, в качестве дополнительного используется метод ультразвукового исследования желудка. Несомненно необходимость сонографии для диагностики местного распространения рака желудка, его регионарных и отдаленных метастазов.
В течение последних 3-х лет при амбулаторном обследовании в НИИО и МР им. Н. Н. Александрова УЗИ проведено 3336 больным с патологией желудка.
67% из них составляют больные, впервые направленные в НИИО для обследования и лечения, остальным 33% проводится контрольное обследование в ходе или после проведения специального лечения. Первичные больные проходят клиническое, лабораторное, ультразвуковое и эндоскопическое(с биопсией) обследование, в течение одного дня, поэтому основной методикой сонографии является УЗИ органов брюшной полости натощак.
У здорового человека натощак желудок визуализируется при поперечном его сканировании в виде овальной структуры с узкой гипоэхогенной периферией и более широким гиперэхогенным центром, что является соответственно стенкой желудка и его просветом со складками слизистой. При использовании современной аппаратуры с применением датчиков 3,5-10 МГц возможна визуализация 3 и даже 5 слоев стенки желудка. Последняя может быть равномерной толщины до 5 мм. Диаметр привратника 20-25 мм. Располагается привратник у нормастеников левее правой парастернальной линии на 2-6 см выше пупка, а нижняя граница желудка, соответствующая большой кривизне, проходит не ниже 2 см от пупка.
У здоровых людей натощак содержимого в желудке не определяется. Наличие в желудке жидкости свидетельствует о гиперсекреции желудка, что является симптомом хронического гастрита и язвенной болезни. Если выявление жидкости с остатками пищи сопровождается увеличением размеров желудка, то надо думать о нарушении его эвакуаторной функции.
Стеноз функционального (при пилороспазме)и воспалительного(при язвенной болезни)характера устраняется или уменьшается в ходе консервативного лечения. В случае опухолевого органического стеноза выходных отделов желудка, наряду с вышеописанными признаками, выявляется инфильтративное поражение стенки этих отделов желудка.
Состоянию стенки, ее толщине и равномерности уделяется особое внимание при УЗИ. При патологии стенки желудка утолщаются, меняется соотношение толщины стенки к ширине просвета в сторону уменьшения последнего. Описанная картина получила название “симптом пораженного полого органа”, т.к. подобные изменения наблюдаются при патологии всех полых органов ЖКТ, как то: гастрит, колит, язвенная болезнь, болезнь Крона, лимфома, саркома, рак, туберкулез, сифилис и др.
В пользу неспецифического заболевания свидетельствуют: незначительное (до 10-11 мм) утолщение стенки желудка, небольшое снижение эхогенности ее, соотношение толщины стенки к диаметру просвета, приблизительно равное 1. Центральная часть изображения желудка (просвет)не фрагментирована, наружный контур стенки ровный.
Болезнь Крона, туберкулез, сифилис по УЗ-картине больше схожи с раком желудка, чем с гастритом и язвенной болезнью.
Существует ряд ультразвуковых признаков, при наличии которых можно достоверно поставить диагноз эндофитного рака желудка:
1. Наличие симптома ППО(пораженного полого органа) неправильной формы при диаметре его больше 35-40 мм, когда стенка неравномерно утолщена до 15-25 мм, а просвет сужен. Характер утолщения стенки зависит от частичного или циркулярного поражения ее опухолью. Центральная часть(просвет) – неправильной коралловидной формы, отражение от нее эхопозитивное, более яркое, чем обычно, перистальтика нарушена;
2. Значительное снижение эхогенности стенки до анэхогенной;
3. Отсутствие правильной слоистости стенки в месте поражения;
4. Бугристость наружного и внутреннего контуров стенки.
Лимфомы, саркомы желудка дают похожую УЗ-картину, хотя и отличаются обычно более ровным наружным и внутренним контурами пораженной стенки, менее низкой ее эхогенностью, меньшим сужением просвета.
Для диагностики небольших эндофитных опухолей желудка важным является сравнение толщины и слоистости подозрительных участков стенки желудка с непораженными участками.
Несомненно заслуживающей внимания является методика УЗИ заполненного жидкостью желудка, которая в комплексе с рентгенологическим и эндоскопическим исследованиями позволяет диагносцировать экзо- и эндофитные опухоли желудка на более ранних стадиях с определением вовлечения в патологический процесс слоев стенки желудка.
При УЗИ органов брюшной полости необходимо помнить о визуализации патологии желудка и дифференцировать ее с заболеваниями рядом лежащих органов по наблюдающемуся движению содержимого внутри просвета желудка.
Одной из важнейших задач УЗИ при раке желудка является определение местного распространения опухолевого процесса – врастания в печень (Рис. 1) , поджелудочную железу, малый и большой сальник, мезоколон, забрюшинное пространство, кишечник, пищевод.
При распространении рака за пределы желудка теряется визуализация наружного эхогенного слоя стенки желудка, соответствующего серозному слою. Так как жировая и соединительная ткань большого и малого сальника, брыжейки кишки, забрюшинного пространатсва по эхогенности не отличается от серозного слоя стенки желудка, то определение врастания опухоли в них оказывается за пределами возможности метода.
Неровность контуров поджелудочной железы и печени, отсутствие четкой визуализации их капсулы, снижение эхогенности тканей органов вблизи прилегающей опухоли желудка, вплоть до распространения гипоэхогенной бугристой стенки желудка внутрь органов, указывают на врастание в них опухоли. Предположить наличие перехода опухоли в ткани малого сальника, забрюшинного пространства, поджелудочную железу можно при наличии проецирования эндофитного тотального рака желудка на зону должного расположения этих тканей и органов, как бы с “захватом” их места. При перемене положения тела больного(повороте на левый бок в положении сидя) врастающий в печень желудок не смещается, “не отходит” от нее, оставаясь интимно связанным с ней, а при дыхании движется вместе с печенью. При прорастании опухоли в поперечно-ободочную кишку в проекции ее и желудка появляется картина тесно прилежащих друг к другу, сливающихся между собой двух “пораженных полых органов”.
При распространении опухоли на пищевод или 12-перстную кишку они также принимают вид “пораженных полых органов”.
Большое значение в УЗ-диагностике рака желудка имеет исследование регионарных лимфатических узлов. Более чем у половины больных раком желудка выявляются увеличенные (диаметром более 10 мм) лимфоузлы различных групп, имеющие округлую форму, четкие, часто неровные контуры, неоднородную структуру, без дифференцировки на кору и зону ворот. Метастатические лимфоузлы (Рис. 2) визуализируются вдоль малой и большой кривизны, по ходу малого сальника, у печеночной артерии,области ворот печени, по ходу селезеночной артерии и в воротах селезенки, у чревного ствола, около аорты и нижней полой вены. Необходимо как можно точнее определить количество пораженных лимфоузлов, так как от этого зависит установление распространенности опухолевого процесса в соответствии с TNM классификацией (менее 6 – N1, более 6 – N2).Иногда в области малого сальника визуализируются овальные (с отношением толщины к длине 0,5-0,6) умеренно сниженной эхогенности лимфоузлы с ровным четким контуром и наличием зоны ворот. Чаще всего это проявления лимфоидно-фолликулярной гиперплазии, что подтверждается послеоперационным гистологическим исследованием.
Тщательному УЗИ подвергаются все органы брюшной полости на предмет обнаружения отдаленных метастазов. Мы наблюдали их в печени, в портальной вене в виде опухолевого тромба (Рис. 3), в поджелудочной железе, почках, надпочечниках, желчном пузыре (Рис. 4), селезенке, забрюшинном пространстве, яичниках. В сомнительных случаях бывает полезным исследование капсулы печени и подкапсульных поверхностных ее отделов высокочастотным датчиком, а также применение цветного доплеровского картирования и энергетического доплера.
Высокочувствительным является УЗ-метод для диагностики асцита, как проявления диссеминации по брюшине. Наиболее характерные места для скопления небольшого количества жидкости – между печенью (или селезенкой) и почкой, между печенью (или селезенкой) и диафрагмой, а также в заднем дугласовом кармане(или за мочевым пузырем). Начинающийся асцит выявляется в виде тонких(толщиной 2-10 мм) полосок ликвора, на фоне которого иногда на брюшине малого таза или печени визуализируются метастазы в виде гиперэхогенных неоднородных бляшкообразных образований(размером 10х10х5 мм с неровным четким контуром).
Всем больным, получившим лечение по поводу рака желудка, в зависимости их состояния и вида лечения проводится контрольное УЗИ через 1-12 месяцев. Обследование нацелено на выявление рецидива, метастазов рака желудка, а также на диагностику сопутствующих заболеваний.
Следует отметить, что в случае наличия опухолевой инфильтрации тканей области ложа удаленного желудка(с распространением на близлежащие органы) видимое объемное образование не формируется и при УЗИ не визуализируется (хотя имеются клинические признаки опухолевого роста в этой зоне и косвенные признаки этого при УЗИ).
Надеемся, что вкратце изложенный наш опыт диагностических проблем рака желудка окажется полезным врачам УЗД общей и онкологической сети.


Источник
