Лечим поджелудочную печень желудок
Поджелудочная железа – мощнейшая биохимическая фабрика организма. Именно там вырабатывается гормон инсулин, который регулирует не только уровень глюкозы в крови, но и контролирует практически все обменные процессы внутри клеток. Эта функция поджелудочной железы называется эндокринной.
Но в повседневной жизни люди гораздо чаще встречаются с нарушением другой функции поджелудочной железы – экзокринной. Так называется ее способность вырабатывать пищеварительные ферменты, которые затем поступают в тонкий кишечник. Без расщепления крупных и сложных молекул белков, жиров и углеводов на простейшие «кирпичики» усвоение питательных веществ невозможно. А недопереваренные продукты, раздражая слизистую оболочку, вызывают неприятные ощущения, именуемые «несварением»: вздутие живота, бурление, боли и внезапные непреодолимые позывы посетить туалет. Такое состояния называется внешнесекреторной недостаточностью поджелудочной железы.
Диагностика заболеваний, связанных с недостатком ферментов
Поджелудочная железа способна вырабатывать до двух литров панкреатического сока в сутки[1]. Конечно же, это в разы превышает потребности организма. Поэтому недостаток ферментов начинает клинически проявляться только если их количество опускается ниже 10% от первоначального уровня[2]. Чаще всего подобное происходит при хроническом панкреатите или других заболеваниях поджелудочной железы, а также при муковисцидозе, когда нарушается выработка всех секретов внутренних органов. В таком случае ферментная недостаточность называется панкреатической.
Нередко бывает, что поджелудочная железа могла бы вырабатывать пищеварительные соки в нормальных количествах, но нарушается регуляция секреции. Чтобы запустился механизм выделения панкреатического сока нужно, чтобы pH кишечного содержимого упал до 4,5. Это происходит, когда в двенадцатиперстную кишку из желудка поступает очередная «порция» пищи. Тогда клетки кишечника начинают вырабатывать особый гормон секретин, который и запускает секрецию пищеварительных ферментов поджелудочной железы. Если из-за атрофических процессов кислотность желудочного сока недостаточна для того, чтобы повлиять на уровень pH внутри кишечника, секретина вырабатывается меньше, а, значит, не синтезируются и панкреатические ферменты – поджелудочная железа просто не получает «команды» к работе. Эта форма экзокринной недостаточности называется гастрогенной.
Ферментная недостаточность поджелудочной железы может развиться и из-за нарушений функций печени, желчного пузыря и желчевыводящих протоков. Чтобы пищеварительные ферменты могли нормально работать, им нужен определенный pH-уровень (кислотности – щелочности) среды и возможность равномерно перемешаться с субстратом для обработки. Для адекватного расщепления жиров, за которое отвечает панкреатическая липаза, нужно, чтобы они были обработаны желчью, превратившись в особые структуры – мицеллы. Только тогда липаза может «подобраться» к каждой молекуле жира, расщепляя ее на «кирпичики» короткоцепочечных жирных кислот. Если желчи в кишечник поступает недостаточно, для нормальной работы липазы просто не создается условий – а проявляется это симптомами внешнесекреторной недостаточности поджелудочной железы. Такая ситуация наблюдается у более чем 70% пациентов с заболеваниями печени и желчевыводящих путей[3].
Таким образом, ферментная недостаточность по происхождению может быть:
- Первичной – вызванной заболеванием самой поджелудочной железы.
- Вторичной – из-за изменений в других органах.
По времени возникновения:
- Врожденной – связанной с генетической «поломкой», нарушающей нормальный синтез фермента.
- Приобретенной – вызванной болезнями, появившимися в течение жизни.
Главные симптомы внешнесекреторной недостаточности поджелудочной железы:
- диарея;
- стеаторея (избыточное количество жира в каловых массах);
- полифекалия (более 200 г кала в сутки);
- боли в животе, вздутие;
- снижение массы тела у взрослых, задержка роста у детей.
Чтобы подтвердить или опровергнуть заболевание поджелудочной железы и внешнесекреторную недостаточность, назначают лабораторно-инструментальные исследования, в частности:
- Копрологическое исследование. При изучении кала под микроскопом после окрашивания специальными красителями, выявляются частицы непереваренного жира, а если патологический процесс зашел далеко – непереваренные мышечные волокна и внеклеточный крахмал.
- Определение содержания жира в кале. Кал превращают в однородную массу и центрифугируют при скорости 15 000 об./мин., разделяя таким образом жировую и водную фазы. В норме жировая фаза должна составлять до 10% объема кала.
- Исследование кала на содержание эластазы-1. Если количество этого фермента в норме, симптомы внешнесекреторной недостаточности вторичны, а не вызваны заболеванием самой поджелудочной железы. Снижение активности эластазы в кале менее 200 мкг/г обычно трактуется как слабовыраженная экзокринная недостаточность, менее 100 мкг/г – как тяжелая[4].
- Обычные общеклинические исследования – полный анализ крови с лейкоцитарной формулой, биохимический анализ на содержание в крови белка – позволяют косвенно оценить поступление в организм белка и общее состояние организма. Дело в том, что нарушение переваривания неизбежно влечет за собой нарушение всасывания жизненно важных элементов.
- Анализы на содержание в организме жирорастворимых витаминов (A, D, E, K) назначают по возможности и при необходимости – при нарушении всасывания жиров нарушается и их усвоение. Если содержание витаминов снижено – это показание к заместительной терапии ферментами даже при отсутствии явных жалоб на стеаторею и полифекалию.
- С помощью УЗИ, КТ или МРТ оценивается состояние самой поджелудочной железы.
Лечение при заболеваниях поджелудочной железы
Поскольку основная причина внешнесекреторной недостаточности поджелудочной железы – хронический панкреатит, лечение заболеваний поджелудочной железы будет рассмотрено в контексте именно этой патологии. Остальные проблемы либо встречаются реже, либо, как острый панкреатит, нуждаются в неотложном лечении в хирургическом стационаре.
Традиционно считалось, что начинать лечение заболеваний поджелудочной железы нужно с диеты, резко ограничивающей жиры («Диета №5п» по Певзнеру). Но такая диета обладает низкой энергетической и питательной ценностью, снижая и без того нарушенное поступление жирорастворимых витаминов и других питательных веществ в организм. Это было оправданно в 20-х годах прошлого века, когда и были созданы диетические столы. В те времена просто не было способа восполнить недостаток ферментов поджелудочной железы. Сейчас такая возможность есть. Поэтому современные диетические рекомендации предлагают не ограничивать жиры, а подобрать заместительную ферментную терапию, позволяющую нормально их переваривать, разумеется, при условии отсутствия противопоказаний.
Тем не менее диета при заболеваниях поджелудочной железы необходима, поскольку помогает легче переносить прием пищи и наладить поступление питательных веществ в организм.
- Есть нужно дробно – шесть раз в день небольшими порциями. Они лучше перемешиваются с ферментами и, следовательно, легче усваиваются. К тому же малые порции субъективно проще «переносятся» – многие пациенты с заболеваниями поджелудочной железы боятся есть, опасаясь болей и тошноты.
- Исключить алкоголь. Он угнетает выработку липазы – фермента, расщепляющего жир, и ухудшает его всасывание. К тому же регулярное употребление алкоголя ускоряет прогрессирование экзокринной недостаточности поджелудочной железы.
- Обязательно употреблять блюда с высоким содержанием белка: мясо, рыбу, птицу, творог, яйца, соевые продукты. Чтобы повысить содержание белка в молоке, можно добавлять к нему обезжиренное сухое молоко или протеиновые порошки.
- Не использовать обезжиренные продукты, по возможности и по мере переносимости добавлять мягкие жиры (сливочные сыры, десерты с высоким содержанием жира, такие как мороженое, чизкейки, кремы).
Основной же метод лечения заболеваний поджелудочной железы – уже упоминавшаяся заместительная ферментная терапия. Препараты с ферментами восполняют их недостаток, нормализуя переваривание и усвоение пищи.
Главное требование к средствам с ферментами – особая форма выпуска. Они должны быть в виде микротаблеток или минимикросфер, микрогранул диаметром до 2 мм. Только так пищеварительные ферменты могут равномерно перемешаться с пищевым комком, при этом не потеряв свою активность еще в желудке. Панкреатические ферменты активны только в щелочной среде и, попав в желудок «в чистом виде», инактивируются под воздействием его кислого сока.
Употреблять ферментные препараты следует с каждым приемом пищи, кроме тех случаев, когда продукты не содержат жир. Например, не нужно использовать ферменты с соком, чаем без молока, сухофруктами и подобным.
Если даже высокие дозы ферментов не полностью корректируют нарушения пищеварения, возможно, причина в слишком кислой среде внутри двенадцатиперстной кишки. Панкреатический сок, кроме, собственно, ферментов, вырабатывает и бикарбонаты, нейтрализующие поступающую из желудка кислоту. При нарушении экзокринной функции уменьшается и их количество, из-за чего нейтрализовать до конца поступающую из желудка пищу не удается, а ферменты поджелудочной железы могут работать только в щелочной среде. В подобных случаях рекомендуют антисекреторные препараты: ингибиторы протонной помпы или H2-блокаторы. Они снижают активность синтеза соляной кислоты в желудке, таким образом, нормализуя среду в тонком кишечнике.
Если есть выраженные боли, врач может назначить спазмолитики и обезболивающие средства.
Говоря о профилактике заболеваний поджелудочной железы, нужно отметить, что злоупотребление алкоголем – один из главных факторов развития острого и хронического панкреатита. Для предупреждения внешнесекреторной недостаточности у людей, страдающих патологией желчевыводящих путей, рекомендуют своевременную холецистэктомию (операцию по удалению желчного пузыря). Предупредить генетические патологии не так просто – теоретически существуют тесты на носительство дефектных генов, но на практике подобная диагностика проводится редко и стоит дорого, к ней прибегают обычно уже после рождения больного ребенка.
Характерные симптомы большинства заболеваний поджелудочной железы – проявления, вызванные внешнесекреторной недостаточностью. Сниженное количество пищеварительных ферментов нарушает нормальное усвоение пищи. Чтобы его восстановить, пациентам рекомендуют заместительную ферментную терапию. Важно, чтобы ферментный препарат равномерно перемешивался с пищевым комком и сохранял свою активность, проходя через желудок.
Источник
Гришина Александра Николаевна,
Врач-терапевт
Дата публикации: 06.08.2020
Как понять, что надо лечить печень?
Основная роль печени заключается в фильтрации и очистки крови, выведении вредных и токсических веществ. Кроме того, орган принимает участие в белковом и липидном обмене. Плохая экология, стрессы, некачественное питание, лечение медикаментами и многие другие факторы приводят к загрязнению печени, поэтому требуется принимать меры, способствующие ее очистке и восстановлению. В данной статье пойдет речь о травах, которые полезные для печени. Очень важно восстанавливать печень народными средствами для поддержания функционирования органов, потому что они обладают достаточно качественным терапевтическим эффектом и практически не имеют противопоказаний.
Признаками ослабления работы печени являются:
- постоянное чувство слабости и быстрая утомляемость
- болевой синдром в мышцах
- появление аллергии
- набор веса, от которого трудно избавиться
- склонность к стрессам или депрессиям
- общее недомогание и другие
Для устранения неблагоприятных признаков нужно провести коррекцию рациона (увеличить количество полезных продуктов в меню), отказаться от вредных привычек, использовать методы фитотерапии с целью восстановления печени и профилактики развития заболеваний.

Что вредно для печени?
Поскольку печень – это главный орган по детоксикации организма, то и навредить ему могут очень многие вещества. Все самое вредное, что мы едим или пьем, так или иначе, направляется в печень для обезвреживания, поэтому-то и страдает этот орган больше остальных.
Перед тем, как приступить к обсуждению, что помогает восстановить печень, попробуем понять, что ее разрушает:
- Алкоголь. Пожалуй, самый верный путь к токсическому гепатиту и циррозу – это регулярное и неумеренное употребление спиртного. В наших реалиях вопрос, как восстановить печень после употребления алкоголя, является насущным более чем для половины мужчин. Сказывается и культура потребления преимущественно крепких напитков (в сравнении с Западной Европой, где предпочитают вина), и низкий доход населения, заставляющий пить дешевую водку или вообще суррогаты неизвестного происхождения.
- Жирная пища, полуфабрикаты, фаст-фуд. Если вас интересует, что кушать для восстановления печени, то более эффективным будет поинтересоваться, чего есть не нужно. Самыми вредными для гепатобилиарной системы являются животные жиры и растительные транс-жиры. Причем, если первые находятся в зоне условного риска (то есть их можно употреблять в нативном виде – жирный стейк вместо колбасы), то гидрогенизированные растительные масла или маргарины – это абсолютное зло. Полинасыщенное подсолнечное, рапсовое или пальмовое масло закупоривает сосуды, нарушает выработку желчи и способствует жировому перерождению печени – гепатозу.
- Лекарства. Поскольку медицинские препараты являются чужеродными для нашего организма веществами, то все они метаболизируются в печени. Поэтому ответ на вопрос, как восстановить печень после лекарств прост – нужно перестать принимать эти самые лекарства. По возможности, конечно. Многие люди вынуждены в течение всей жизни проходить то или иное поддерживающее лечение, однако, бесконтрольный прием медикаментов без консультации врача – это удар не только по печени, но и организму в целом.
- Вирусные гепатиты и другие инфекции. В последнее время появилось много вопросов о том, как восстановить печень после коронавируса. Это, конечно, актуально, но COVID-19 является далеко не самым страшным заболеванием для печени. Самый страшный удар по гепатоцитам наносят вирусные гепатиты (особенно В, С и Д), а также вирус Эпштейна-Барра и мононуклеоз. Два последних заболевания могут протекать бессимптомно, особенно у маленьких детей, однако, у взрослых они часто переходят в хроническое состояние и вызывают гепатиты. Вирусные же гепатиты без лечения быстро приводят к развитию фиброза, а затем и цирроза.
Итак, с негативными факторами мы определились, теперь нужно выяснить, что принимать для восстановления печени.
Как восстановить работу печени?
Отвечая на вопрос, чем лучше восстановить печень, важно понимать степень тяжести процесса. Иногда достаточно лишь исключить раздражающий фактор и дать органу отдохнуть. Это работает в том случае, если человек прошел курс лечения медикаментами, не относящимися к гепатотоксичным, или выпил немного спиртного на праздник.
Достаточно устроить себе легкий детокс, состоящий из:
- умеренного питания – пища готовится на пару или отваривается, полуфабрикаты исключены
- никакого алкоголя и газированных напитков
- минимума лекарств (принимаем только те, что являются жизненно необходимыми для вас)
Можно устроить легкий дюбаж, выпивая с утра стакан теплой воды с лимонным соком, а на ночь – ложку нерафинированного оливкового масла.
Рацион лучше составлять из продуктов, что полезны для восстановления печени.
Какие продукты восстанавливают работу печени?
Актуален вопрос, что едят для восстановления печени, например, жители высокогорных районов или стран юго-западной Европы, которые ежедневно пьют вино, редко жалуются на болезни и доживают до преклонных лет. Дело тут не столько в вине, сколько в образе жизни и питании, которое характерно для этих регионов.
Итак, какие продукты полезны для восстановления печени:
- крепкий кофе – настоящий молотый из зерен, 1-2 чашки капучино защищают гепатоциты от перерождения
- кисломолочные продукты – натуральный йогурт без добавок, айран, брынза
- тушеные и запеченные овощи с минимумом приправ
- куриные яйца – но не более 1-2 в день
- виноград
- семена льна и кунжута
- морковь и свекла
- нежирные сорта рыбы
- капуста – будьте осторожны, она может вызывать вздутие живота
Если интересует, что пить для восстановления печени, то лучше отдать предпочтение разбавленным несладким сокам, зеленому чаю и фильтрованной воде без газа.
Как быстро восстановить печень после антибиотиков?
Интересен тот факт, что вопрос, как восстановить печень после антибиотиков, больше волнует тех, кто злоупотребляет спиртным. В противном случае человек редко чувствует негативные последствия одного курса антибиотиков.
Более того, есть куда более токсичные для печени препараты – антигистаминные, противогрибковые и другие. Лучшее, что может сделать пациент для своей печени во время лечения подобными медикаментами – это соблюдать щадящую диету и полностью отказаться от спиртного еще на какое-то время после терапии.
Если курс лечения длительный или состояние печени изначально внушает опасения врачу, то он обязательно назначит гепатопротекторы – лекарства, которые поддержат печень, поставляя «кирпичики» для синтеза новых гепатоцитов и из стенок.
Часто встречается вопрос, как восстановить печень после химиотерапии? Это не секрет, что онкологические препараты крайне токсичны, однако, и их действие можно нивелировать. Нужно соблюдать диету, назначенную вам онкологом в зависимости от основного заболевания, и принимать прописанные гепатопротекторы.
Восстановление печени после алкоголя
Тут важно понимать, что, даже если вы найдете список, какие препараты восстанавливают печень после алкоголя, их прием будет напрасным, если не бросить пить. Только полный отказ от спиртного способен запустить регенерацию тканей.
Итак, какие таблетки пить для восстановления печени:
- Эссенциальные фосфолипиды – улучшают не только работу печени, но и нервной системы, восстанавливая нервные волокна. Эта проблема является не менее актуальной для тех, кто злоупотребляет алкоголем.
- Расторопша и ее экстракт силимарин.
- Витамины группы В.
- Урсодезоксихолевая кислота.
- S-аденозилметионин.
Несмотря на то что все эти препараты отпускаются без рецепта врача, специалист должен подобрать дозировку и исключить тяжелые поражения печени. Кроме того, врач лучше знает, какой препарат лучше восстанавливает печень в каждом конкретном случае. Например, если у пациента алкогольный гепатит или цирроз, то тут перечисленные выше вещества совершенно бессильны.
Сколько времени занимает восстановление печени после алкоголя? Все зависит от «стажа» и изначального состояния печени. Лучшим решением будет полный отказ от спиртного, поскольку безопасно дозы для печени не существует. Минимальные курсы медицинской реабилитации же длятся от 10 дней до месяца.
Как восстановить печень после запоя? После полного отказа от спиртного рекомендуется соблюдать щадящую диету, принимать витамины и пройти курс гепатопротекторов. В тяжелых случаях лучше обратиться к наркологу для того, чтобы он назначил курс капельниц для детоксикации организма.
Приложение Мегаптека.ру найдет для вас недорогие лекарства
Отправить смс со ссылкой на установку?
Чем помочь печени в домашних условиях?
Итак, мы разобрались, что лучше для восстановления печени, и время перейти к конкретным рекомендациям, как восстановить печень в домашних условиях.
- Сбалансированное питание. Отдайте предпочтение необработанной пище, даже если она немного жирная. Ориентируйтесь на свое самочувствие. Некоторые люди жалуются на то, что после жирного стейка чувствуют тяжесть в подреберье, однако, все проходит, если есть мясо не с картофелем и хлебом, а с зеленым салатом или брокколи. Какие продукты восстанавливают печень было описано в статье выше.
- Отказ от спиртного.
- Чай из расторопши – отличная альтернатива аптечным препаратам силимарина.
- Ежедневный дюбаж, описанный выше.
- Укрепление иммунитета – чем меньше вы болеете, тем меньше лекарств токсичных для печени придется принимать.
Как быстро восстановить печень или сколько нужно времени для восстановления печени – эти вопросы встречаются очень часто. На самом деле важна длительность воздействия неблагоприятных факторов. Если 10 лет злоупотреблять алкоголем, то «очиститься» за 2 недели получится вряд ли. Однако в этом деле важна регулярность и решимость. Даже один день помощи печени народными средствами лучше, чем продолжать пить спиртное.
Подписывайтесь на Мегасоветы
и читайте полезные статьи о здоровье каждую неделю
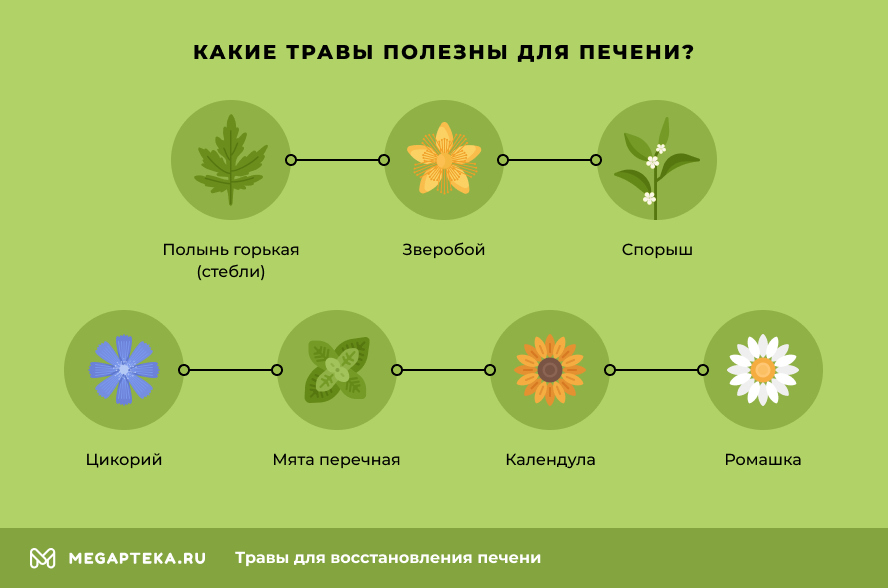
Какие травы восстанавливают печень?
Ниже вы найдете описание самых эффективных трав, которые обладают детоксикационными свойствами, уменьшают воспалительные процессы и положительно влияют на пищеварение.
Итак, какие травы восстанавливают печень:
- Полынь горькая (стебли). В них есть витамины С и В6, смолы, эфирные масла, инулин, дубильные вещества и другие полезные компоненты. Благодаря такому составу трава проявляет выраженные детоксикационные, спазмолитические, бактерицидные и противовоспалительные свойства. Для восстановления печени нужно пить отвар. Обратите внимание. Если отвар стеблей полыни будет слишком крепким или пить его часто, то можно спровоцировать эмоциональное перевозбуждение.
- Зверобой используют для профилактики и лечения заболеваний печени (гепатитов, дискинезии желчных путей и др.), при проблемах с желчным пузырем и ЖКТ. В составе зверобоя есть каротины, эфирные масла, смолы, флавоноиды, витамины и минералы. Целебным действием обладает отвар, который активизирует кровообращение в капиллярах, обладает антисептическим и противовоспалительным эффектом. В качестве профилактики рекомендуют пить чай на основе зверобоя.
- Спорыш улучшает фильтрационные способности печени и усиливает диурез. Положительные свойства обуславливаются наличием дубильных веществ, флавоноидов, кумаринов, эфирных масел, пектинов, железа, аскорбиновой и кремневой кислот. Для лечения печени применяют настой.
- Цикорий. В терапевтических целях используют корень растения. Он активизирует отток желчи, обладает мочегонным свойством и улучшает работу органов пищеварения. Основные действующие вещества: инулин, фруктоза, витамины В и С, гликозид интибина. Заметка. Для лечения используют насыщенный настой корней цикория, слабый – полезен в профилактических целях.
- Мята перечная помогает при различных заболеваниях печени, например, холангитах, гепатитах, холецистите и патологиях желчного пузыря (за счет содержания эфирных компонентов, ментола, урсоловой, аскорбиновой и олеаноловой кислот, флавоноидов и обширного ряда микроэлементов). Целебные качества проявляет концентрированный настой. Листья мяты можно добавлять в чай в целях профилактики.
- Календула активизирует метаболические процессы в гепатоцитах (клетках печени), снижает уровень билирубина и холестерина в желчи, а также улучшает секрецию железистых структур. Кроме того, все препараты с календулой являются сильными антисептиками и снимают воспалительные процессы.
- Ромашка характеризуется большим спектром положительного воздействия. Для восстановления печени используют настой. Он обладает противовоспалительным, бактерицидным, антимикробным и обезболивающим эффектом.
Для очищения печени можно пить чай с ромашкой, календулой и мятой.

Все товары по совету
ЗАО «Канонфарма продакшн»
«Северная звезда», Россия
ЗАО «Канонфарма продакшн»
ЗАО «Канонфарма продакшн»
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. ПЕРЕД ПРИМЕНЕНИЕМ ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
Источник
