Клетки желудка не дифференцируются

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Рак желудка, по-прежнему, остается одной из наиболее острых медицинских проблем [21-23, 35]. К сожалению, пятилетняя выживаемость больных в большинстве стран мира колеблется в пределах 5,5-25%, несмотря на все более широкое использование последних достижений медицины [3, 33, 34, 37]. В настоящее время подавляющее большинство авторов считают, что только своевременная и ранняя диагностика рака желудка способна улучшить результаты его лечения и последующий прогноз для жизни пациента.
Многочисленные исследования, проведенные в разных странах мира, показали, что главенствующую роль среди всех анатомических форм рака желудка играют эндофитно растущие опухоли (более 65% всех выявляемых случаев), представляющие наибольшие трудности для диагностики [1, 4, 5, 13, 16, 20]. Даже с помощью новейших средств диагностики часто не удается получить достаточное количество информации, позволяющей однозначно высказаться в пользу существования внутристеночного неопластического процесса [12,27,38].
На протяжении многих лет основными методами диагностики рака желудка оставались рентгенологический и эндоскопический. Лишь в последние несколько лет в клинической практике начали использоваться другие лучевые методы, такие как рентгеновская компьютерная томография (РКТ), ультразвуковое исследование (УЗИ), эндосонография.
В настоящее время трансабдоминальное УЗИ прочно заняло место основного метода в диагностике заболеваний органов брюшной полости. Возможности же метода в отношении оценки состояния желудка и двенадцатиперстной кишки изучены в значительно меньшей степени [15]. Экономичность, безвредность, возможность одновременного исследования многих органов и систем брюшной полости и забрюшинного пространства делают эхографию наиболее предпочтительным методом первичного обследования больных не только с заболеваниями паренхиматозных органов, но и желудочно-кишечного тракта [8, 10, 19, 25].
Материалы и методы
Цель настоящей работы – изучение потенциальных возможностей трансабдоминального УЗИ в диагностике эндофитных опухолей желудка. Анализируемый материал включает 40 случаев эндофитного рака желудка, из них инфильтративно-язвенные формы составили 28 (70%) случаев, диффузные – 12 (30%), “малые” и ранние формы рака желудка – 11 (27,5%) случаев. Большинство больных были подвергнуты оперативному лечению, у троих (в группе больных с ранним раком желудка) использованы эндоскопические методы лечения и фотодинамическая терапия. Все случаи морфологически верифицированы.
Трансабдоминальное УЗИ желудка выполнялось в качестве дополнительного метода исследования после предварительно проведенного комплексного рентгено-эндоскопического обследования. По показаниям выполнялись компьютерная томография и эндосонография. Полученные данные УЗИ были сопоставлены с данными других лучевых и эндоскопических методов исследования.
Все УЗИ выполнены на сканере SA-8800 фирмы MEDISON. На первом этапе производился осмотр брюшной полости натощак. Целью второго этапа служило детальное изучение стенок желудка и его полости, в связи с чем осмотр производился с наполнением желудка жидкостью в стандартных проекциях (лежа на спине, на правом боку, на левом боку, стоя) с последующим занесением полученных данных в память компьютера для последующего повторного детального их изучения. Разработанная методика позволила достаточно хорошо визуализировать все отделы желудка, в том числе верхнюю треть тела и дно желудка. Трансабдоминальное УЗИ, в отличие от традиционного рентгенологического и эндоскопического методов исследования, позволило визуализировать не только всю толщу стенки желудка, но и дифференцировать ее слоистое строение, а также анатомические структуры, находящиеся за пределами желудочной стенки.
Результаты
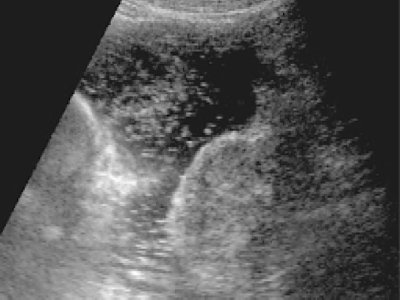
Основными признаками, которые анализировались в процессе УЗИ желудка, являлись эластичность, расправляемость стенки желудка во всех отделах, толщина, ее слоистое строение, наличие дополнительных образований. Для объективного и детального изучения желудка и адекватного расправления его стенок оптимальным объемом был 1 л жидкости. Критерием удовлетворительной визуализации стенок желудка считали четкую дифференцировку трех слоев (в ряде случаев пяти), которым соответствовали слизистый (гиперэхогенная линейная структура), мышечный (гипоэхогенная линейная структура) и серозный (гиперэхогенная линейная структура) слои (рис. 1а, б). С целью более объективной оценки толщины стенки желудка и ее слоистого строения была сформирована контрольная группа из 30 условно здоровых пациентов, у которых наряду с осмотром органов брюшной полости производилось исследование желудка по вышеописанной методике. Проведя анализ результатов исследования в основной (с опухолями желудка) и контрольной группах было установлено, что желудочная стенка в нормальных условиях при адекватном ее расправлении имеет толщину, не превышающую 0,4 см, с четко дифференцированными слоями (в большинстве случаев в количестве трех), тогда как в зоне опухолевого поражения толщина стенки практически во всех случаях превысила 0,5 см и сопровождалась нарушением ее послойной дифференцировки (р
Рис. 1. Варианты нормальных эхограмм желудка.
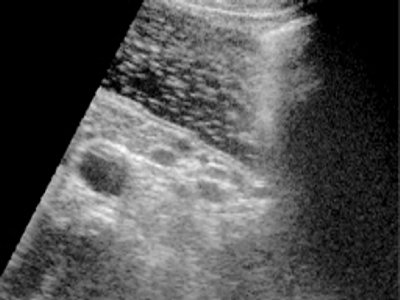
Стенки эластичные, отчетливо визуализируется трехслойное строение стенки.
В процессе анализа полученных результатов выделены характерные признаки эндофитного опухолевого поражения желудка, характеризующие как сам опухолевый процесс, так и степень его распространения вглубь и за пределы органа. Это:
- утолщение стенки более 0,5 см в месте поражения, сопровождаемое отсутствием отчетливой послойной дифференцировки;
- нарушение эластичности стенки в месте поражения;
- неровность, бугристость контуров пораженного участка;
- отсутствие визуализации наружного слоя стенки, соответствующего серозному слою, его неровность, нечеткость (признаки прорастания опухоли за пределы органа с вовлечением в процесс соседних анатомических структур) (рис. 2-5).
Рис. 2. Эндофитный рак задней стенки тела желудка.
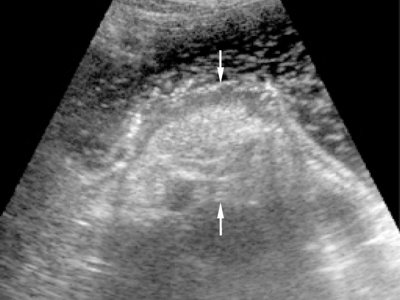
Утолщение стенки до 1 см (стрелки) на значительном протяжении. Слои стенки в месте поражения четко не дифференцируются.
Рис. 3. Ограниченный внутристеночный опухолевый инфильтрат (стрелка) нижней трети тела желудка.
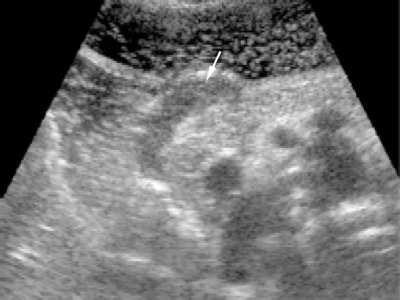
Утолщение стенки до 1,2 см с потерей послойного строения в месте поражения.
Рис. 4. Внутристеночный опухолевый инфильтрат дна желудка.

Отмечается утолщение стенки в месте поражения до 3 см с бугристыми контурами. Наружный (серозный) слой в месте инфильтрата четко не прослеживается, неровный (признаки прорастания опухоли за пределы стенки желудка).
Рис. 5. Циркулярный эндофитный рак.
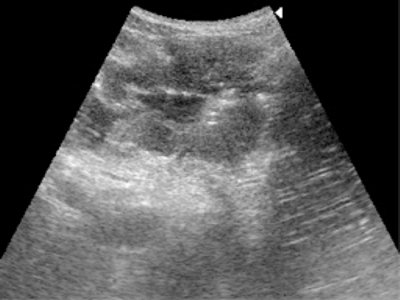
а) Тела желудка – отмечается циркулярное утолщение стенки тела желудка до 1,5 см с потерей эластичности и послойного строения в месте поражения.
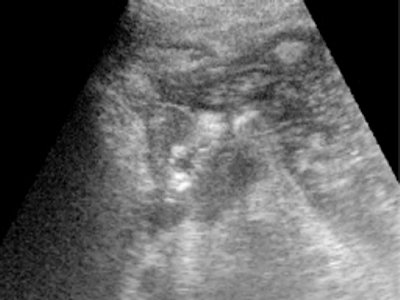
б) Антрального отдела желудка – отмечается циркулярное утолщение стенок антрального отдела желудка до 2,5 см с потерей эластичности и послойного строения.
Обсуждение
В последние годы разработаны достаточно подробная методика обследования и эхографические признаки рака желудка, признаки доброкачественных и злокачественных язв желудка [9, 11, 15]. И все же наибольшее применение УЗИ получило в качестве метода уточнения распространенности процесса, поиска метастазов, прорастания опухоли за пределы желудка [2, 6, 17, 28, 31]. Полученные нами данные свидетельствуют, что современные УЗ-сканеры с высокой разрешающей способностью позволяют уверенно диагностировать эндофитные опухоли желудка, дифференцировать послойное строение стенки и использовать эхографию в качестве самостоятельного метода диагностики опухолевой патологии желудка.
В литературе также дискутируется вопрос о толщине стенки при УЗИ как натощак, так и при заполненном желудке. Часть авторов считают, что при УЗИ она не должна превышать 1 см [32], другие считают нормальной толщину 0,4-0,6 см [7, 24, 30]. По мнению Л.М. Портного с соавт. (1993) судить о толщине стенки органа натощак вообще не имеет смысла. Согласно нашим данным при адекватно расправленных стенках желудка (что достигается приемом не менее 1 литра жидкости) толщина их не превышает 0,4 см во всех отделах, причем достаточно четко визуализируются слои, что является одним из основных критериев в разграничении неизмененной стенки от опухолевого ее поражения.
Анализ результатов показал, что в формировании эхографической картины новообразования желудка ведущее значение имеют такие факторы, как локализация опухоли, форма ее роста, размер, распространенность. При эндофитной форме картина зависит от степени инвазии стенки. По мнению некоторых авторов, наибольшие затруднения возникают при визуализации ограниченной инфильтрации стенки желудка, когда выявляется небольшой неоднородный участок инвазии с неровными контурами. Таким образом, с помощью УЗИ можно диагностировать опухоли желудка, однако преимущественно в поздних стадиях заболевания (Т3, Т4) [14, 17]. По нашим данным, трансабдоминальное УЗИ позволяет с успехом выявлять не только запущенные формы рака желудка, но и “малые”, ранние формы (Т1, Т2), в том числе достаточно точно устанавливать степень инвазии опухоли в стенку желудка, ее распространенность, что позволяет в конечном итоге достаточно точно сформулировать диагноз согласно международной системе TNM.
Выводы
По нашим данным, эффективность трансабдоминального УЗИ желудка в выявлении эндофитных опухолей желудка составляет: чувствительность – 92,5%, специфичность – 89,8%, точность – 91,6%. Тем не менее данный метод служит дополнительным, и показания к нему должны строиться с учетом результатов предыдущих исследований (рентгенологического и эндоскопического) [6]. Для точной диагностики эндофитного рака желудка необходимо рациональное и комплексное использование всего арсенала современных диагностических методик.
Литература
- Антонович В.Б. Рентгенодиагностика заболеваний пищевода, желудка, кишечника.-М.: Медицина, 1987.-400 с.
- Бальтер С.А., Фишер М.Е. и др. Ультразвуковая диагностика распространенности рака желудка // Здравоохранение Беларуссии. -1986.-N2.С.24-26.
- Березкин Д.П., Филатов В.Н., Екимов В.И. Выживаемость больных раком желудка. // Вопросы онкологии. -1989.-N3.-С.305-318.
- Блохин Н.Н., Клименков А.А., Плотников В.И. Рецидивы рака желудка. – М.: Медицина, 1981.С.6-7, 92-93.
- Василенко В.Х., Рапопорт С.И., Сальман М.М. и др. Опухоли желудка. Клиника и диагностика. М.: Медицина, 1989.-288 с.
- Вашакмадзе Л.А., Шипуло Н.В. и др. Ультразвуковое исследование для определения степени распространения рака проксимального отдела желудка // Сов.медицина.-1991.-N6.-С.63-66.
- Кугаевская Р.А., Игнатьев Ю.Т. Ультразвуковое исследование желудка // Сов.медицина. 1991.-N2.-С.69-70.
- Лемешко З.А., Григорьева Г.А. Ультразвуковой метод исследования в диагностике заболеваний желудка и кишечника // Сов.медицина.-1985.N3.-С.99-102.
- Лемешко З.А. Алгоритм ультразвуковой дифференциальной диагностики хронических язв и злокачественных опухолей желудка. // Материалы Четвертой Российской гастроэнтерологической недели. Тез. докл. М.: 1998.-С.27.
- Пиманов С.И., Сатрапинский В.Ю., Гордеев В.Ф. Ультразвуковая диагностика моторноэвакуаторных нарушений желудка // Сов.медицина.-1991.-N2.-С.5-8.
- Пиманов С.И. Ультразвуковая диагностика хронических язв и рака желудка с учетом их эхографических типов. // Материалы Второй Российской гастроэнтерологической недели. Тез. докл. М., 1996.-С.64-65.
- Портной Л.М., Дибиров М.П. Лучевая диагностика эндофитного рака желудка.-М.: Медицина, 1993.-С.3-4, 9-18, 203-230
- Портной Л.М., Нефедова В.О., Чекунова Е.В. Возможности современной компьютерной томографии в диагностике рака желудка // Вестник рентгенологии.-1997.-N3.-С.7-15.
- Портной Л.М., Легостаева Т.Б., Трипахти С., Яурова Н.В. Трансабдоминальная ультрасонография в диагностике диффузного рака желудка // Российский журнал гастр., гепат., колопр.1998.-N3.-С.50-55.
- Прозоровский К.В., Пручанский В.С. Особенности и пределы возможностей сонографического исследования желудка и двенадцатиперстной кишки // Материалы VII Всероссийского конгресса рентгенологов и радиологов. Тез. докл. Владимир.-1996.-С.73.
- Самсонов В.А. Опухоли и опухолеподобные образования желудка. – М.: Медицина,1989.240 с.
- Шкондин Л.А., Шкондин А.Н. Рентгеноультразвуковые параллели при опухолях желудка и кишечника // Вестник рентгенол.-1991.-N5.С.25-32.
- Хазанов А.И., Джанашия Е.А., Некрасова Н.Н. Причины смерти и смертность при заболеваниях органов пищеварения в Российской Федерации и европейских странах // Российский журнал гастр., гепат., колопр.-1996.-N1.-С.14-19.
- Alkarawi M, Bagi M.E., Mohamed A.E. Transcutaneous ultrasound of gastric pathology // Digestion.-1998.-V.59 (suppl. 3).-P.543.
- AngelesEAngeles A., CandanedoEGonzalez F., et al. A clinicopathologic variant of intramucosal early gastric cancer with widespread dissemination: report of three cases // J.Clin.Gastroenterol.-1998.V.27.-P.173-177.
- Cenitagoya G.F., Bergh C.K., KlingerERoitman J. A prospective study of gastric cancer. “Real 5-year survival rates and mortality rates in a country with high incidence // Dig.Surg.-1998.-V.15.-P.317-322.
- Eguchi T., Takahashi Y., et al. Gastric cancer in young patients // J.Am.Coll.Surg.-1999.-V.188.P.22-26.
- Faivre J., Benhamiche A.M. Epidemiology and etiology of malignant gastric tumors // Rev.Prat.1997.-V.47.-P.833-836.
- Goerg C., Schwerk W.B. Sonographic staging of gastrointestinal lymphoma // Bildgebung.-imaging.1990.-V.57.-P.21-23.
- Hollerbach S., Geissler A., et al. The accuracy of abdominal ultrasound in the assessment of bowel disorders // Scand-J-Gastroenterol.-1998.-V.33(11).P.1201-1208.
- Ikeda Y., Mori M., et al. Features of early gastric cancer detected by modern diagnostic technique // J.Clin.Gastroenterol.-1998.-V.27.-P.60-62.
- Kaneko K., Kondo H., et al. Early gastric stump cancer following distal gastrectomy // Gut.-1998.V.43.-P.342-344.
- Kim J.J., Jung H.C., et al. Preoperative evaluation of the curative resectability of gastric cancer by abdominal computed tomography and ultrasonography: a prospective comparison study // Korean-JIntern-Med.-1997.-V.12(1).-P.1-6.
- Martin I.G., Young S., et al. Delays in the diagnosis of oesophagogastric cancer: a consecutive case series // BMJ.-1997.-V.314.-P.467-470.
- Miyamoto Y., Nakatani M. et al. Ultrasonographic findings in gastric cancer: in vitro and in vivo studies // J.Clin.Ultrasound.-1989.-V.17.-P.309-318.
- Mortensen M.B., ScheelEHincke J.D., et al. Prospective evaluation of different imaging modalities in the pretherapeutic identification of patients with non-resectable upper GI tract cancer // Digestion.-1998.-V.59(suppl.3).-P.41.
- Muglia P., Gagliardi M. Apporto dell echotomografia nelle maligne neoplasia dello stomacho // Acto Chir.Mediterr.-1990.-V.6.-P.5962.
- Murakami R., Tsukuma H., Ubukata T. et al. Estimation of validity of mass screening programme for gastric cancer in Osaka, Japan // Cancer.-1990.V.65.-P.1255-1260.
- Nakamura K., Ueyama T., et al. Pathology and prognosis of gastric carcinoma. Findings in 10 000 patients who underwent primary gastrectomy // Cancer.-1992.-V.70.-P.1030-1037.
- Perrot L., Champault G. What`s new in cancer of the stomach? An overview of the literature of this year // J.Chir.Paris.-1998.-V.135.-P.148-154.
- Shimizu S., Tada M., Kawai K. Early gastric cancer: its surveillance and natural course // Endoscopy.-1995.-V.27.-P.27-31.
- Tersmette A.S., Guardiello F.M. et al. Geographical variance in the risk of gastric stump cancer: no increased risk in Japan? // Jap.J.Cancer.Res.-1991.-V.82.-P.266-272.
- Zilling Th.L., Walher B.S. et al. Delay in diagnosis of gastric cancer: a prospective study evaluating doctors and patients delay and its influence on five year survival // Anticancer.Res.-1990.-V.10.-P.411416.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Источник
Одной из морфологических характеристик злокачественных новообразований является степень их дифференцировки. Дифференцировка клеток — это реализация заложенной в них генетической программы, благодаря которой происходит их развитие и возможность выполнения профильных функций. При злокачественной трансформации дифференцировка нарушается, появляются признаки атипии, и нарушается структура ткани. У недифференцированных опухолей изменения настолько серьезны, что их невозможно идентифицировать с какой-либо тканью. Такие клетки не могут выполнять никакие функции за исключением питания и размножения.
Недифференцированный аденогенный рак желудка — это злокачественная опухоль, которая обладает выраженными признаками атипии, отличается злокачественным течением, склонностью к быстрому метастазированию и местному распространению.
Недифференцированный рак желудка — это злокачественная опухоль, которая обладает выраженными признаками тканевого атипизма, отличается крайне высоким злокачественным течением, склонностью к быстрому метастазированию и местному распространению.
Причины возникновения и группы риска
Причины развития аденогенного рака желудка до конца непонятны. Достоверно известно только то, что здоровая клетка перерождается в злокачественную под влиянием онкогенных процессов или мутаций. К их возникновению могут привести следующие факторы:
- Хронический гастрит атрофического типа. При этом важна локализация и степень его распространения. Если очаги гастрита локализуются в теле желудка, риски повышаются в 3-5 раз, при поражении антрального отдела — в 18, а при тотальном поражении риски увеличиваются в 90 раз.
- Особенности диеты — употребление большого количества острых блюд, копченостей, маринадов, алкоголя.
- Хеликобактерный гастрит.
- Курение.
- Наличие в анамнезе хирургических вмешательств на желудке.
- Наследственная предрасположенность.
- Работа с канцерогенными веществами — асбест, химическое производство и др.
В группу риска входят люди, имеющие заболевания желудка, например гастриты, полипы, язвы. Чтобы вовремя заметить развитие рака, им рекомендуется проходить регулярное обследование у гастроэнтеролога.
Классификация
В зависимости от степени распространения недифференцированного рака желудка выделяют несколько стадий заболевания:
- 0 стадия — рак не выходит за пределы эпителиального слоя желудочной стенки.
- 1 стадия — рак прорастает мышечный слой стенки желудка.
- 2 стадия — рак распространяется на более глубокие слои желудочной стенки. Могут быть метастазы в регионарные лимфатические узлы.
- 3 стадия — поражается самый поверхностный слой желудочной стенки — серозная оболочка. Опухоль выходит за пределы органа и поражает близлежащие органы и лимфатические узлы.
- 4 стадия — имеются отдаленные метастазы.
Недифференцированные формы рака прогрессируют очень быстро, поэтому их обычно обнаруживают на распространенных стадиях.
Симптомы рака желудка
Злокачественные опухоли желудка, в том числе и недифференцированный рак на начальных стадиях, никак себя не проявляют. Либо его симптомы сходны с другими заболеваниями, и пациенты не считают нужным обращаться к врачу, решают проблему самостоятельно. При этом могут наблюдаться:
- Нарушение аппетита, вплоть до отвращения к отдельным видам пищи, например к мясу.
- Диспепсия — вздутие и урчание в животе, тошнота, отрыжка и др.
- Потеря веса, слабость и апатия.
На распространенных стадиях наблюдается более четкая картина:
- Боль. Она носит постоянный, давящий характер, может усиливаться после приема пищи, иррадиировать в поясницу или область сердца.
- При больших размерах новообразования, инфильтративном росте и распространении на стенку пищевода может развиваться дисфагия — нарушение прохождения пищевого комка. При этом у пациента может отмечаться рвота фонтаном, электролитные и гиповолемические нарушения.
- При распаде опухоли возможно развитие кровотечения. При этом может быть рвота желудочным содержимым цвета кофейной гущи, или дегтеобразный стул (мелена).
Диагностика недифференцированного рака
В рамках диагностики проводится комплекс мероприятий:
- Эндоскопия желудка и пищевода. Это исследование позволяет не только обнаружить опухоль, но и взять биопсию.
- Эндоскопическое УЗИ. Позволяет определить степень инвазии рака в стенку желудка и вовлечение в процесс рядом расположенных органов и анатомических структур.
- Абдоминальное УЗИ. Проводится для поиска метастазов в лимфоузлы и органы брюшной полости.
- Рентгеноконтрастное исследование. Позволяет обнаружить опухоли с подслизистым типом роста, которые сложно увидеть во время ФГДС, определить распространённость рака, оценить степень стеноза органа.
- КТ — проводится для поиска отдаленных метастазов.
- Диагностическая лапароскопия. Позволяет обнаружить распространение опухоли на серозные оболочки, а также диагностировать интраперитонеальную диссеминацию.
- Определение онкомаркеров — РЭА, СА 19-9, СА 72-4. Эти исследования необходимы для отслеживания динамики процесса и определения рецидива или прогрессирования заболевания.
Лечение недифференцированного рака
Лечение недифференцированного рака желудка проводится по протоколам, аналогичным аденокарциноме. В основном применяется комбинированное лечение, включающее операцию и химиотерапию. При нерезектабельных опухолях проводится только химиотерапия, а хирургическое вмешательство выполняется только при развитии жизнеугрожающих состояний.
При лечении недифференцированных форм рака желудка применяют комбинированное лечение, включающее химиотерапию и операцию. При нерезектабельных опухолях используется химиотерапия.
В рамках оперативного лечения рака желудка применяют полное удаление органа или резекцию его части. Объем вмешательства определяется локализацией новообразования и местной распространенностью процесса. При необходимости проводят резекцию скомпрометированных органов, например, пищевода.
Кроме того, производится удаление регионарных лимфатических узлов 1 и 2 порядка. При локализации рака в кардиальном отделе рассматривается вопрос удаления лимфоузлов средостения.
Химиотерапия может выполняться в периоперационном или адъювантном режиме.
Периоперационная Используются протоколы CF или ECF на протяжении 8-9 недель до операции и столько же после нее. | Адъювантная Она начинается через 4-6 недель после операции, если нет противопоказаний, и проводится в течение 6 месяцев. Применяют схемы XELOX или CAPOX. |
Признаками нерезектабельности рака желудка являются наличие отдаленных метастазов и диссеминированные формы заболевания (канцероматоз). В этом случае в качестве лечения применяют химиотерапию первой линии на протяжении полугода, после этого лечение прекращают и устанавливают наблюдение за пациентом до прогрессирования заболевания. Если прогрессирование наступило не ранее чем через полгода от окончания последнего курса химиотерапии, возможно применение схемы первой линии. В противном случае назначается лечение второй и последующих линий.
Восстановление после лечения
Поскольку оперативное лечение рака желудка предполагает полное или частичное удаление органа, пациента ожидают серьезные ограничения в плане питания, так как основная нагрузка ложится на тонкий кишечник. Поэтому пациенту предписывается щадящая диета, исключающая употребление грубой, жирной и трудноперевариваемой пищи.
Особое внимание уделяется режиму дня. Пациенту рекомендуется много отдыхать, ограничить свою нагрузку в плане повседневных дел. В то же время желательно поддерживать общение с близкими людьми, поскольку это благоприятно сказывается на психоэмоциональном состоянии.
Метастазирование
Недифференцированный рак желудка может метастазировать лимфогенным, гематогенным и имплантационным путем. При лимфогенном метастазировании первоначально поражаются регионарные лимфоузлы, локализующиеся в брюшной полости, забрюшинном пространстве и паракардиальной области. Затем поражаются более отдаленные коллекторы — надключичные лимфоузлы, подмышечные, параректальные. При гематогенном метастазировании поражаются печень, легкие, почки и другие органы. Имплантационное метастазирование реализуется посредством контакта опухолевых клеток с воспринимающей поверхностью. В данном случае это брюшина, диафрагма, перикард и плевра.
Осложнения
- Кровотечения из опухоли. Они проявляются рвотой «кофейной гущей» и дегтеобразным стулом (меленой). В этом случае проводится неотложное эндоскопическое исследование и попытка остановки кровотечения. При неудаче проводится лапаротомия.
- Опухолевый стеноз. Это осложнение приводит к невозможности продвижения пищи по пищеварительному тракту и развитию алиментарных нарушений. Чтобы устранить стеноз применяют реканализацию, баллонную дилятацию, стентирование. В тяжелых случаях накладывают обходные анастомозы или выводят гастростому.
- Асцит — скопление жидкости в брюшной полости. Для борьбы с асцитом применяется внутриполостная химиотерапия. При больших объемах жидкости проводится лапароцентез — эвакуация содержимого посредством пункции.
Прогноз и профилактика
Прогноз зависит от стадии, но чаще он неблагоприятный. Пятилетняя выживаемость колеблется в пределах 15-18%. Учитывая то, что опухоль чаще всего развивается на фоне имеющихся проблем с желудком, для предотвращения ее развития и своевременной диагностики предраковых состояний рекомендуется регулярно проходить обследование у гастроэнтеролога.
Наличие в штате Европейской клиники высококвалифицированных врачей-онкологов и смежных специалистов позволяет подбирать оптимальное лечение. Применение самых современных протоколов лечения позволяет достигать удовлетворительных результатов даже в самых сложных случаях.
Источник
