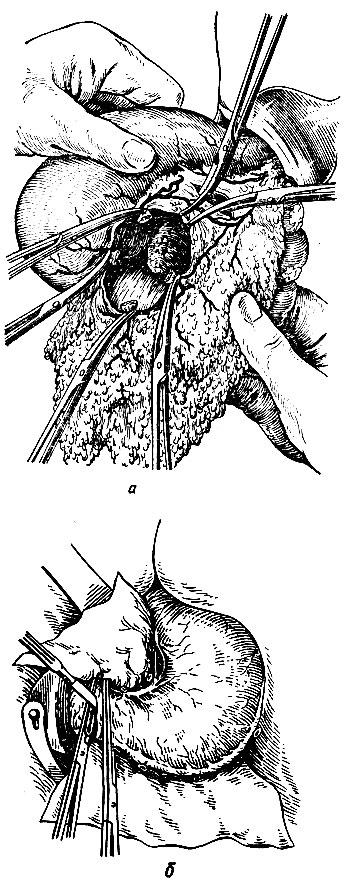
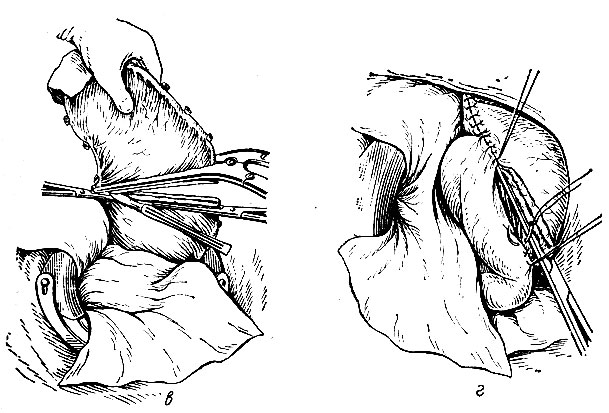
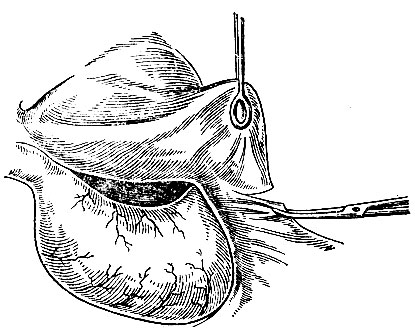
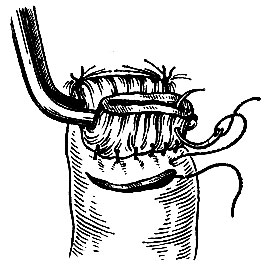
Какие бывают виды операций на желудке

Резекция желудка – это частичное удаление органа, при этом резецируемая часть может быть весьма значительной – до 80% при субтотальном варианте операции, тогда как 100% удаление или тотальная резекция это гастрэктомия.
Оперативное вмешательство при любом объеме удаления всегда серьезное испытание для пациента не столько послеоперационным голодом, сколько ежедневными последствиями уменьшения объема полого органа. Маленький объем желудка позитивен только для пациентов бариатрической клиники, где борются с ожирением.
Зачем нужна резекция желудка
Прежде всего, операция по удалению нездоровой части органа выполняется при раке, в онкологии применяются все основные типы резекций, а при ранней карциноме in situ – 0 стадии практикуется инновационная эндоскопическая резекция слизистой оболочки без рассечения всей толщины желудочной стенки.
Основные показания к резекции:
- Злокачественное поражение органа и доброкачественные процессы, в том числе полипы слизистой оболочки;
- Длительно существующее и не заживающее – каллёзное язвенное поражение желудочной слизистой с опасными для жизни осложнениями: кровотечением, проникающим через всю толщину стенки отверстием – прободением, в том числе прикрытым снаружи сальником – пенетрацией.
- Тяжелое ожирение, устойчивое ко всем остальным методикам терапии.
Список противопоказаний большой, но это преимущественно заболевания «общего характера»: хронические болезни в стадии декомпенсации, не исключая психические расстройства, когда проблематично перенести любое хирургическое вмешательство.
Острые воспалительные процессы и инфекции могут отложить хирургическое вмешательство на время.
Всё определяется необходимостью, конечно, опасно делать резекцию желудка, но бывают клинические ситуации, когда опасно не делать операцию. Важно попасть в хорошие руки и в клинику, где понимают, когда и что необходимо сделать пациенту, чтобы сохранить жизнь и здоровье, как понимают это специалисты нашей клиники.
Виды резекции желудка
Вариант вмешательства выбирается на основании клинической необходимости, а название операции основано на объеме удаляемой части органа или на иссекаемых желудочных отделах:
- Классический вариант резекция желудка по Бильроту подразделяется на 1 тип и 2 тип, отличие заключается в соединении оставшейся желудочной части и двенадцатиперстной кишки – конец в конец или бок в бок. В современной хирургии классическая методика в чистом виде почти не используется, но часто применяются улучшающие результат модификации;
- Дистальная резекция предполагает иссечение нижних желудочных отделов;
- Проксимальная, наоборот, изымает из организма верхнюю часть и несколько сантиметров пищевода;
- Рукавная, она же бариатрическая или продольная резекция, в русскоязычном сегменте интернета часто упоминается как слив резекция, от рукава по-английски, суть вмешательства – сужение полости до размера широкой трубки;
- Субтотальная резекция называется по объему удаления, то есть почти полная, когда остается меньше трети, это типовая операция при раке, субтотальная может быть и проксимальной, и дистальной;
- Ререзекция или повторная резекция выполняется для предотвращения рецидива рака, если при гистологическом исследовании в краях удалённого участка находят раковые клетки.
Современная хирургия и онкология тяготеют к эндоскопическим вмешательствам, для ускорения восстановления пациента. При раке лапароскопическая резекция по отдаленным результатам не уступает открытым операциям.
Врачами Европейской клиники накоплен огромный практический опыт эндоскопических вмешательств, что гарантирует нашим пациентам низкий процент послеоперационных осложнений при высоком качестве лечения. Огромный опыт – это сотни вмешательств за год в течение нескольких лет.
Основные этапы резекции желудка
При любом варианте удаления вмешательство проходит три стандартных этапа:
- Мобилизация предполагает рассечение связок, фиксирующих орган внутри брюшной полости, и перевязку сосудов перед их разрезанием, чтобы подготовить желудочный отдел к удалению;
- Отсечение планируемой на удаление части органа от остающегося нетронутым участка желудочно-кишечного тракта;
- Соединение оставшихся «здоровых» отделов с кишечником.
Вмешательство проходит не один час, особенно при карциноме, когда обязательно удаляются большая и малая сальниковые сумки, клетчатка с лимфоузлами.
Лапароскопическая операция более продолжительная, нежели на открытой брюшной полости, и технически много сложнее, фактически эта операция – вершина профессионального искусства абдоминального хирурга-онколога.
Послеоперационный период
В послеоперационный период пациент начинает понимать, как непросто жить после резекции желудка. Тяготит рана на брюшной стенке, но с каждым днём всё меньше, большее беспокойство доставляет оставленный в ране дренаж и кишечный зонд, установленный через нос пациента.
Дренаж в ране требуется для контроля состояния брюшной полости, где может скапливаться жидкость и при кровотечении появится кровь. Посредством дренажа определяется и состоятельность желудочно-кишечного соединения -анастомоза. Дренаж снимают, когда внутри брюшной полости поврежденные ткани благополучно зажили.
При существенном снижении сократительной активности кишечника зондирование помогает освобождать кишечную трубку от газов и при необходимости от образующейся жидкости, зонд удаляют к концу недели, когда наладится функция желудочно-кишечного соустья и восстановится перистальтика кишечника.
Осложнения резекции
Осложнения не обязательны, но возможны, особенно у онкологических пациентов, ослабленных раковым процессом. По времени развития все послеоперационные осложнения разделяют на ранние и поздние.
Ранние осложнения возникают в ближайшее после операции время:
- Несостоятельность желудочно-кишечного анастомоза по данным литературы встречается у 5% оперированных пациентов, при раке обусловлена нарушением гемостаза – всех биохимических внутриклеточных процессов и снижением иммунитета на фоне недостаточного питания вследствие заболевания, своевременно выявить это опасное осложнение помогает гастроскопия.
- Кровотечение отмечается очень редко – менее 2%, ранней диагностике помогает установка дренажа в рану.
Другая группа осложнений возникает через некоторое время, в той или иной интенсивности остается у больного на продолжительный период, усложняя жизнь после резекции желудка:
- Демпинг-синдром связан со значительным уменьшением объема желудочной полости, отчего пища проходит до тощей кишки без задержки, что вызывает вегетативную реакцию со слабостью вплоть до потери сознания и рвотой из-за быстро наступившего растяжения кишечника.
- Анастомозит – воспаление слизистой соустья, как правило, сопровождается болезненностью и изменением аппетита, но может протекать и без каких-либо симптомов, часто обнаруживают при контрольной гастроскопии, может обостряться осенью или весной.
- Язва слизистой более характерна для хронических язвенников.
- Анемия развивается вследствие нарушения всасывания витаминов группы В.
Прогноз после резекции желудка
Медицинской статистике неизвестно, сколько люди живут после резекции желудка, потому что продолжительность жизни зависит от заболевания, послужившего поводом для операции.
При доброкачественных процессах и язвенной болезни прогноз достаточно благоприятен и на продолжительности жизни, как правило, не отражается.
При раке прогноз зависит от стадии распространения злокачественного процесса на момент его выявления и степени агрессивности опухоли, так 5 лет после вмешательства проживает 80 человек из сотни с 1 стадией, 60 пациентов со 2 стадией и не более 35 больных, поступивших на лечение с 3 стадией карциномы.
На операционный стол больной раком попадает не в лучшем состоянии, когда о балансе в организме нет и речи: ослаблен нарушением питания, не получает достаточного комплекса необходимых веществ, иммунитет подорван раком, нервная система издергана неизвестностью. Любая операция, а тем более на органах желудочно-кишечного тракта, нарушает равновесие в организме, быстро и эффективно восстановить баланс по силам профессионалам нашей клиники.
Список литературы
- Давыдов М.И., Туркин И.Н., Давыдов М.М./ Энциклопедия хирургии рака желудка/Москва: ЭКСМО; 2011.
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва; 2005.
- Давыдов М.И., Тер-Ованесов М.Д., Стилиди И.С./ Хирургическое лечение рака проксимального отдела желудка. Материалы V Ежегодной Российской Онкологической Конференции//Москва: 2002 г.
- Черноусов А.Ф., Хоробрых Т.В., Вычужанин Д.В./Результаты хирургического лечения пациентов с кардиоэзофагеальным раком // Сеченовский вестник; 2011; № 1
- Orsenigo E., Tomajer v. , Palo S.D. et al. /Impact of age on postoperative outcomes in 1118 gastric cancer patients undergoing surgical treatment // Gastric Cancer; 2007; v. 10.-P.
- Karanicolas P.J., Elkin Е.В., Lindsay M.J. et al.//Staging Laparoscopy in the Management of Gastric Cancer: A Population-Based Analysis /J Am Coll Surg; 2011; v. 213.
Источник
 | ( )
, . – ‘ . , . – . ( )
II ( – )
I1, 2, 3 – . 4. , II. , , , . 5. – . . 5 ” II”. 6. – . . 7 ” II”. 7. . , , . . 2; . . . ( 4) , . . . , , . . 2 25-30 . 8. . , . . 9. . 1, 2, 3 – . 4. . -40, , , ( . . 173). . , -40 . . * -40 ; . II – . I – , . 5. . 6. – . . 6 ” II”. 7. , . -60 -8. -60 . . , ; . – , . . -8 – . . , , . . , , . – . , . , . , , . . . 9 10 – .
. 91.
. 92. – 1, 2, 3 – . 4. . -40, -60. 5, 6 7 – . 8. – . , 12-15 . , . , . , . . 1-2 , . – . , 12-15 , , . 9, 10 11 – . |
Источник
Современная фармацевтическая индустрия шагнула далеко вперед, и теперь многие заболевания, в том числе связанные с проблемами ЖКТ, лечатся лекарствами. Но они эффективны не для всех и не всегда. Оперативная хирургия желудка проводится при обширном кровотечении, показана при прободении язвы. В плановом порядке операции выполняются при злокачественных заболеваниях желудка. В клинике на Яузе проводят оперативное лечение заболеваний желудка любой сложности.
Показания к хирургическому вмешательству
Необходимость в операции при язве желудка возникает вследствие неэффективности медикаментозной терапии. В этом случае остается единственный вариант – хирургия. Вмешательства могут быть как плановыми, так и экстренными. Основными показаниями к операции являются:
- осложненная язва (кровотечение и сужение привратника);
- образование сквозного отверстия в стенке желудка, попадание его содержимого в брюшную полость;
- подозрение на злокачественный характер язвы;
- изъязвления более 3 см в диаметре, не поддающиеся консервативной терапии;
- рецидивы после ушивания прободной язвы.
Противопоказания
Среди противопоказаний есть как относительные, так и абсолютные. Если в первом случае плановые хирургические вмешательства возможны при определенных обстоятельствах, то во втором невозможны в принципе.
К абсолютным противопоказаниям относятся:
- нарушение свертываемости крови;
- многочисленные перенесенные операции на органах брюшной полости в анамнезе;
- гнойный перитонит;
- дыхательная недостаточность на фоне заболеваний легких;
- геморрагический шок;
- выраженная сердечная недостаточность.
При относительных противопоказаниях каждый случай рассматривается индивидуально. Иногда вмешательство переносят на определенное время, когда требуются дополнительные исследования или процедуры, чтобы убедиться в его успешности.
Относительными противопоказаниями являются:
- воспаление брюшины, ограниченное определенным участком;
- последние стадии ожирения;
- диафрагмальная грыжа;
- запущенный рак органов ЖКТ.
Подготовка к операции
Помимо стандартного прохождения ФГДС, рентгена и выявления Helicobacter pylori методом ПЦР, пациент должен пройти дополнительные исследования:
- коагулограмма;
- флюорография;
- ЭКГ;
- УЗИ или КТ брюшной полости (для уточнения состояния других органов);
- общий анализ мочи;
- анализ крови (общий, на ВИЧ, сифилис, гепатиты В и С).
После всех обследований следует посетить терапевта, который даст разрешение на операцию при отсутствии противопоказаний. Затем пациент консультируется с хирургом и анестезиологом.
Хирургия: операции при язвенной болезни желудка и двенадцатиперстной кишки
Многие пациенты пугаются, когда узнают, что им требуется операция. Но не все так страшно, как может показаться на первый взгляд. Оперативные вмешательства данных заболеваний проводятся следующими методами:
- Ваготомия. Проводится пересечение ветвей блуждающего нерва. Применяется для уменьшения выработки соляной кислоты, что способствует самостоятельному заживлению язв и поврежденных тканей.
- Пилоропластика. Направлена на расширение патологически суженного просвета между двенадцатиперстной кишкой и желудком. Используется для восстановления нормального прохождения частично переваренной пищи из желудка в тонкий кишечник.
- Удаление части органа по Бильрот I и II. В общей хирургии резекция желудка проводится при помощи этих двух методик. Их отличие друг от друга заключено в способе зашивания культи органа, работе всего ЖКТ после операций. В ходе вмешательства удаляется часть слизистой оболочки, которая интенсивно вырабатывает ферменты и соляную кислоту.
При перфоративной язве желудка общей хирургией показаны экстренные оперативные вмешательства. Метод выбирается исходя из состояния пациента. Варианты операций:
- Удаление части желудка. Данный вид вмешательства наиболее целесообразен. Невозможен, если человек находится в крайне тяжелом состоянии или имеется значительное загрязнение брюшной полости после попадания в нее содержимого желудка.
- Метод Оппеля-Поликарпова. В результате операции перфорационное отверстие закрывается лоскутом из сальника на ножке.
Питание после оперативного вмешательства
В первые 1-2 дня прием пищи и жидкости запрещен. Начиная со следующих суток разрешается выпить стакан воды, далее 300 мл жидкой пищи. Это могут быть бульоны, кисель, морсы. Постепенно рацион расширяется, в него вводится пища в виде водянистых каш, супов, протертых овощей. Затем добавляют густые отварные блюда без специй и соли.
Запрещены консервы, блюда горячего и холодного копчения, грубая пища, газированные и алкогольные напитки. Объем порции на один прием не должен превышать 200 мл.
В клинике на Яузе вы получите профессиональную помощь при проблемах с желудком, требующих оперативного вмешательства. Также гарантированы консультации по ограничениям в послеоперационный период и методам реабилитации.
Записаться на прием специалиста можно, заполнив анкету на сайте или созвонившись с администратором. Врач будет ожидать вас в указанное время.
Записаться на процедуру
Работаем без выходных
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Источник
Что такое резекция желудка
Резекция желудка – этим термином обозначается группа операций, направленных на частичное или полное удаление органа. Показанием к проведению хирургического вмешательства может быть наличие у пациента онкологического заболевания или осложненной язвенной болезни. В отдельную категорию бариатрических операций выделена резекция желудка при похудении, целью которой является уменьшение органа для снижения объема потребляемой пищи.
В зависимости от показаний выбирается тип операции. При злокачественных процессах выполняется субтотальная резекция; удаляется весь желудок или большая часть органа. При осложненной язвенной болезни (например, при стенозе привратника) может быть выполнено хирургическое вмешательство с удалением только нижней части желудка.
В бариатрической хирургии используется специальный вид операции – рукавная, или продольная резекция желудка. Часть органа иссекается по большой кривизне, сфинктеры кардиального и пилорического отдела полностью сохраняются. После подобной операции значительно сокращается объем потребляемой пищи, но физиология пищеварения и движения пищевого комка по желудочно-кишечному тракту не нарушаются, что минимизирует риск осложнений и упрощает реабилитационный период.
Показания к резекции желудка
Показания к проведению резекции желудка можно разделить на четыре категории. В первую категорию попадают злокачественные новообразования с локализацией в различных отделах органа. Онкологическая патология (рак) – прямое показание к удалению пораженного органа. Исключение составляют только запущенные опухолевые процессы, при которых имеются метастазы в отдаленных органах и опухоль признана неоперабельной. В таких случаях методом выбора становится паллиативная терапия, направленная на улучшение общего состояния больного.
Вторая категория показаний – доброкачественные опухолевые процессы (миома, полипы, другие опухоли доброкачественного характера). При наличии у больного доброкачественной опухоли желудка решение о необходимости хирургического вмешательства принимается после анализа клинической картины заболевания. Если опухоль препятствует движению пищи и нарушает физиологию пищеварения, показано хирургическое удаление пораженного участка.
Третья группа показаний к удалению части органа – осложнения язвенной болезни. Поскольку существуют эффективные медикаментозные методы лечения язвенной болезни, с такими осложнениями клиницисты сталкиваются редко.
Операция проводится в тяжелых случаях, когда запущенная болезнь привела к рубцовым деформациям и стенозу привратника (часть желудка, граничащая с двенадцатиперстной кишкой). Стеноз препятствует движению пищи и нарушает функцию желудочно-кишечного тракта. Консервативными методами удалить фиброзные деформации не представляется возможным, поэтому необходимо хирургическое лечение.
Резекция желудка также проводится при ожирении. Пациентам с ожирением крайне сложно изменить пищевое поведение и нормализовать калорийность рациона. Диеты недостаточно эффективны или вовсе неэффективны. Обусловлено это тем, что растянутый, значительно увеличенный в объеме, желудок не позволяет достигать чувства насыщения нормальными порциями. Пациент вынужден увеличивать порции, что не способствует достижению цели, а замыкает порочный круг.
Удаление части желудка разрывает порочный круг и помогает выработать правильные пищевые привычки. Об эффективной методике лечения ожирения и сопутствующих заболеваний рассказывается в следующем разделе статьи.
Резекция желудка при похудении
При ожирении целью операции является не столько уменьшение массы тела, сколько предупреждение и/или лечение тяжелой патологии эндокринной и сердечно-сосудистой системы, причиной которой является лишний вес и сопутствующие метаболические нарушения. Похудение следует рассматривать в качестве одного из положительных эффектов операции, но его нельзя считать приоритетной задачей.
Приоритетные задачи – уменьшение риска развития опасных заболеваний, достижение ремиссии имеющейся хронической патологии, минимизация риска преждевременной смерти от острых сосудистых событий (инсульт, инфаркт), повышение качества жизни.
Для успешного решения этих задач используется простой принцип. Поскольку одной из главных причин хронического переедания является растяжение стенок желудка, необходимо восстановить первоначальный объем органа.
Достигается это путем резекции части желудка с полным сохранением структур антрального и кардиального отдела, играющих важную роль в физиологии пищеварения. Благодаря этой особенности подобные хирургические вмешательства хорошо переносятся, сопровождаются относительно простым реабилитационным периодом и дают прекрасные результаты.
Эффективность
Богатый клинический опыт – подобные хирургические вмешательства проводятся уже несколько десятков лет – показывает, что резекция желудка при ожирении дает великолепные результаты. В частности, после операции наблюдается:
- Стабильное снижение веса.
- Нормализация метаболизма липидов и углеводов.
- Повышение чувствительности клеток к инсулину.
- Ремиссия хронических заболеваний.
- Улучшение общего самочувствия.
По отзывам пациентов, после резекции желудка намного проще придерживаться принципов правильного питания. Больные начинают питаться маленькими порциями, и это не вызывает у них никакого дискомфорта. Более того, дробное питание воспринимается абсолютно естественно, как единственно правильное, а насыщение наступает на удивление быстро.
На самом деле, ничего удивительного здесь нет. После резекции желудка объем органа значительно уменьшается, и даже небольшая порция оказывает достаточное воздействие на барорецепторы, расположенные в стенке кардиального отдела. Эти рецепторы «оценивают» степень наполнения желудка и, когда она достаточная, сигнализируют мозгу о том, что пора прекращать есть.
Резекция желудка восстанавливает физиологический механизм контроля над объемом съедаемой пищи. Естественный механизм, предусмотренный самой природой. В растянутом органе барорецепторы кардиального отдела не получают должной стимуляции по понятной причине – желудок слишком большой, и даже большая порция еды на рецепторы не «давит». В результате центры голода долго остаются активными, а центры насыщения включаются поздно, когда уже съедено слишком много.
Нормализация физиологического регулирования чувства голода и насыщения – одна из главных причин высокой эффективности бариатрических хирургических вмешательств. Этот же принцип используется в других бариатрических методиках, таких как гастропликация, бандажирование или баллонирование желудка.
Но вернемся к эффективности и результатам. После резекции желудка у пациента улучшаются ключевые биохимические показатели. До нормальных значений снижается уровень холестерина в крови. Одновременно уменьшается концентрация ЛПНП и растет содержание ЛПВП (липопротеиды высокой плотности). Последние, как известно, признаны анти-атерогенными, то есть они уменьшают риск атеросклеротических изменений в сосудистой стенке.
Изменения в липидном профиле крайне важны для сохранения здоровья, профилактики сердечно-сосудистой патологии и увеличения продолжительности жизни. У пациентов с гипертонией снижается или полностью нормализуется артериальное давление. Существенно снижается риск коронарных событий, а вместе с этим – и риск преждевременной смерти.
Нельзя обойти вниманием изменения углеводного обмена. После удаления желудка у пациента снижается уровень сахара в крови, как после приема пищи, так и натощак. Отдельного упоминания достоин тот факт, что положительная динамика наблюдается на фоне снижения дозировок сахароснижающих препаратов. Многие пациенты впоследствии полностью отказываются от сахароснижающих лекарств, поскольку правильное питание способствует восстановлению чувствительности клеточных рецепторов к инсулину.
Нормализация углеводного обмена крайне важна с точки зрения профилактики сахарного диабета и тяжелых осложнений этого эндокринного заболевания, которые могут привести к потере конечностей, слепоте или преждевременной смерти.
И последний пункт в разделе, посвященном эффективности данной бариатрической методики. Масса тела после операции стабильно уменьшается. Клинические исследования показывают, что в среднем пациенту удается избавиться от 60-70 % лишнего веса. Насколько быстро достигается результат?
Важно понимать, что никто не просыпается стройным уже на следующее утро после хирургического вмешательства. Хорошей считается динамика, при которой за 6 месяцев человек теряет от десяти до пятнадцати килограмм.
Если принимать во внимание, что у большинства пациентов не меньше 50 лишних килограмм, на похудение уйдет от полутора лет. Следует запастись терпением и вспомнить о том, что лишний вес накапливался годами. Избавиться от него за короткий срок не получится, и это нормально.
Суть операции
В бариатрической хирургии используется специальная методика, которая получала название рукавная, или продольная, резекция желудка. Также при описании метода часто используется термин СЛИВ (sleeve), заимствованный из англо-язычной литературы. В переводе с английского языка это означает «рукав».
Продольная резекция желудка – это операция, во время которой удаление части органа проводится по большой кривизне, а не в дистальном или проксимальном отделе. Преимущество хирургической техники в том, что не затрагиваются структуры, которые важны для нормального продвижения пассажа по желудочно-кишечному тракту, а именно антральный и кардиальный сфинктеры желудка.
Щадящая техника делает хирургическое вмешательство эффективным и, в то же время, безопасным. Перистальтика сохраняется в полном объеме. Переваривание и продвижение пищи по ЖКТ идет естественным путем. Всасывание питательных веществ, в том числе незаменимых микроэлементов и витаминов не нарушается. Восстановление проходит легко. Ограничений после данной операции на желудке меньше, чем после радикального билиопанкреатического шунтирования.
Осталось добавить, что операция проводится лапароскопическим методом. Все манипуляции выполняются через небольшие проколы по передней брюшной стенки под контролем эндоскопической техники. Шрамов и рубцов на коже не остается.
Детальную информацию о технике проведения рукавной резекции вы можете получить на первичной консультации хирурга «Центра снижения веса» в Санкт-Петербурге или в городе Сестрорецке.
Виды резекции желудка
Для сравнения поговорим о том, что такое резекция желудка вне контекста бариатрической хирургии. При раке часто выполняется полная резекция, после которой говорить о сохранении естественной физиологии пищеварения не представляется возможным. Даже щадящее оперативное вмешательство, если такое возможно, сопряжено с удалением большей части желудка (три четверти и более).
Резекция желудка по Бильрот 1, которая проводится при стенозе привратника и доброкачественных опухолевых процессах в антральном отделе, предполагает удаление дистального сфинктера и создание желудочно-кишечного анастомоза по принципу «конец в конец». В определенных случаях формируется желудочно-кишечный анастомоз по принципу «бок в бок»; данная модификация получила название Бильрот 2.
Существуют и другие варианты резекции, например, операция по Витебскому или метод Гофмейстера-Финстерера. Методики отличаются способами формирования анастомоза между желудком и тонким кишечником.
Все эти методы более травмирующие, чем бариатрическое оперативное вмешательство, но прямое сравнение методик было бы некорректным, поскольку проводятся операции по разным показаниям. Пациенту достаточно знать, что при лечении ожирения используется специальная щадящая техника, которая позволяет добиться желаемого эффекта без нарушения естественной физиологии пищеварения.
Восстановление после резекции желудка
Рассмотренные выше особенности операции оказывают огромное влияние на течение восстановительного периода. Реабилитацию нельзя назвать простой, ведь удаляется часть жизненно важного органа, и это требует определенных ограничений. Но восстановление проходит быстро, а после завершения реабилитационного периода человек, фактически, возвращается к привычному ритму жизни.
Рекомендации пациентам уместно разделить на две категории: общие, относящиеся к режиму, и специфические. Последние, главным образом, касаются питания.
Общие ограничения послеоперационного периода такие же, как и после любого оперативного вмешательства. Нельзя поднимать тяжелые предметы, бегать или танцевать. Пациентам, которые настроены кардинальным образом изменить стиль жизни, следует дождаться завершения восстановления. Во время реабилитации начинать тренироваться нельзя. Также запрещены тепловые процедуры (баня, горячие ванны), плавание в естественных водоемах или бассейнах, солярий, косметологические процедуры и манипуляции.
На общих принципах реабилитации после хирургического вмешательства надолго останавливаться не будем, поскольку в данном контексте куда важнее специфические правила, касающиеся питания. О них говорим более подробно.
Питание после операции
В первый день после операции больному можно только пить, причем пить по чуть-чуть – по одной или две чайных ложки воды за раз. Со второго дня рацион расширяется за счет отваров, чая, нежирного бульона, несладкого компота. Главное правило – пища по-прежнему должна быть жидкой.
С начала второй недели в меню включаются полужидкие продукты. Разрешается есть приготовленное на пару и измельченное мясо птицы, яйца, некоторые вареные фрукты без кожицы, доведенные до жидкой консистенции. Можно пробовать молочное, например, натуральный йогурт без сахара. Хороший вариант для этого периода – гомогенное детское питание.
Пищу густой консистенции можно есть только к концу первого месяца реабилитации. В это время меню основывается на тех же продуктах, но меняется их консистенция и, в некоторых случаях, способ приготовления. Например, допускаются сырые фрукты, полностью очищенные от кожуры, с минимальным содержанием пищевых волокон.
Требования к питанию обычно становятся менее строгими через два или три месяца после хирургического вмешательства. Но важно понимать, что некоторые правила придется соблюдать всю жизнь. Например, запивать пищу водой нельзя. Сахар, конфеты, выпечка – этим яствам в меню места нет. Нет места в рационе и полуфабрикатам.
Принимать пищу желательно пять или шесть раз в день, при этом размер стандартной порции не должен превышать 150 мл. Полезная практика – увеличение потребления жидкости между приемами пищи. Выпивать можно до трех литров чистой воды ежедневно. Желательно исключить из рациона «консервации», а также блюда с высоким содержанием соли, специй и других экстрактивных веществ.
Прогноз после резекции желудка
Прогноз благоприятный. Пациентам удается уменьшить и стабилизировать вес. Нормализация метаболизма липидов и углеводов, наряду с восстановлением чувствительности клеток к инсулину, препятствует развитию опасных заболеваний, а при наличии хронической патологии помогает перейти в состояние ремиссии и даже отказаться от медикаментозной коррекции.
Цена резекции желудка в Москве и Санкт-Петербурге
Стоимость резекции желудка в клиниках Москвы и Петербурга варьируется в широком диапазоне. Узнать точную цену операции вы можете на первичном приеме хирурга в «Центре снижения веса» в Санкт-Петербурге. С ориентировочными ценами можно ознакомиться на сайте клиники в соответствующих разделах.
Противопоказания
Бариатрические операции не проводятся пациентам со злокачественной опухолью любой локализации. Абсолютным противопоказанием является беременность, кормление грудью, нарушение свертываемости крови, психиатрические расстройства, тяжелый соматический статус, алкоголизм, наркомания.
Более детальную информацию о резекции желудка и других хирургических способах лечения ожирения вы можете получить на индивидуальной консультации специалиста в «Центре снижения веса» в Санкт-Петербурге и Сестрорецке.
Показания к операции
Индекс массы тела 30-35 кг/м2, а также возраст до 30 лет
ИМТ от 50 как первый этап лечения ожирения
Противопоказания
Онкологические заболевания;
Органическая патология пищевода;
Постоянный прием гормональных препаратов;
Источник