Какие анализы сдать если болит поджелудочная и желудок

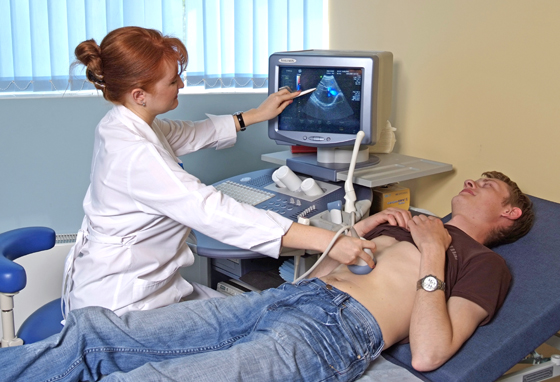 Анализы для диагностики заболеванийподжелудочной железы могут быть назначены отдельно или входить в общий комплекс — в любом случае их ценность для постановки точного диагноза велика. По результатам исследований врач подберет подходящий вариант лечения.
Анализы для диагностики заболеванийподжелудочной железы могут быть назначены отдельно или входить в общий комплекс — в любом случае их ценность для постановки точного диагноза велика. По результатам исследований врач подберет подходящий вариант лечения.
Поджелудочная железа — орган ЖКТ, который выполняет важнейшие экзо- и эндокринные функции: синтезирует бикарбонаты, пищеварительные ферменты, инсулин, глюканон, панкреатический полипептид и другие вещества. Любые сбои в работе поджелудочной железы приводят к проблемам с пищеварением, а при длительном существовании патологических процессов — и к эндокринным нарушениям, в частности к сахарному диабету.
Чаще всего к болезням поджелудочной железы приводят:
- вирусные инфекции,
- травмы брюшной полости,
- аутоиммунные нарушения,
- токсическое действие некоторых лекарственных препаратов,
- злоупотребление алкоголем,
- новообразования,
- генетическая предрасположенность.
Клинические проявления могут быть различными — все зависит от причины возникновения, длительности и степени выраженности патологических изменений. Чаще всего пациенты обращаются к специалисту с жалобами на:
- боль и чувство жжения в области живота,
- тошноту и рвоту,
- потерю веса,
- нарушения стула,
- подъем температуры тела.
Во всех этих случаях для диагностики болезней поджелудочной железы назначают сдать анализ крови. Лабораторный тест обязательно проводят при:
- клинических симптомах, которые свидетельствуют о поражении поджелудочной железы,
- структурных изменениях в органе по результатам УЗИ и прочих инструментальных методов,
- наличии заболеваний ЖКТ в семейном анамнезе,
- обследовании пациентов с хроническими патологиями печени и желчевыводящих путей.
В анализе крови важны следующие показатели:
- АСТ, АЛТ, ГГТ,
- билирубин прямой и общий,
- амилаза и липаза,
- глюкоза и гликированный гемоглобин,
- триглицериды,
- щелочная фосфатаза,
- общий холестерин.
По итогам теста врач поставит верный диагноз и при необходимости назначит эффективное лечение.
Диагностика болезней ЖКТ в «Литех»
 Сеть лабораторий «Литех» приглашает сдать анализы для диагностики заболеванийподжелудочной железы, желчного пузыря и других органов ЖКТ. Мы позаботились о том, чтобы предложить разные варианты исследований — пройдите тесты по отдельным показателям или воспользуйтесь комплексной программой со скидкой. Всегда доступны:
Сеть лабораторий «Литех» приглашает сдать анализы для диагностики заболеванийподжелудочной железы, желчного пузыря и других органов ЖКТ. Мы позаботились о том, чтобы предложить разные варианты исследований — пройдите тесты по отдельным показателям или воспользуйтесь комплексной программой со скидкой. Всегда доступны:
- общеклинический и биохимический анализ крови,
- профиль «Диагностика заболеваний желудочно-кишечного тракта» — скрининг и развернутый тест,
- оценка уровня антигена СА-19,9 — маркера панкреатита, рака поджелудочной железы и желчного пузыря.
Хотите узнать, есть ли у Вас наследственная предрасположенность к болезням органов ЖКТ? Оформите женский или мужской генетический паспорт, чтобы получить максимум информации о своем здоровье. Вместе с документом предоставляется заключение опытного генетика, к.м.н.
Записывайтесь на диагностику заболеваний поджелудочной железы и другие анализы любым удобным способом — по телефонам наших офисов или через интернет-регистратуру. Подробности уточняйте у администраторов.
Все статьи
Источник
Панкреатит был и остается одним из самых грозных врагов в гастроэнтерологии — 20 % больных погибают в течение 10 лет после постановки диагноза. При этом распространенность заболевания составляет до 50 случаев на 100 тыс. населения. Такая статистика поистине пугает.
Современная медицина шагнула далеко вперед в отношении не только лечения, но и диагностики заболеваний, врачебными сообществами выработаны алгоритмы и рекомендации по тому, как все же найти, поймать и уничтожить «врага здоровья» как можно скорее.
Только спросить
Первый и самый очевидный метод — это опрос. Что заставляет обратить внимание на поджелудочную? Тут все достаточно просто: опоясывающие боли, преимущественно слева, возникающие после нарушений в питании (горькая цена за обильные застолья). А также тошнота, иногда до рвоты, вздутие живота, нарушение стула — он обильный, блестящий, с неприятным запахом.
Эти симптомы могут быть не очень ярко выражены, но, громко или тихо, они говорят о том, что в поджелудочной далеко не все в порядке и она не справляется с тем, чтобы успешно компенсировать свои «слабые» места.
Первые анализы
На врачебном приеме вам, скорее всего, предложат сдать биохимический анализ крови, общий анализ крови и общий анализ мочи, а также определить уровень глюкозы и гликированного гемоглобина. Все это необходимо для оценки состояния:
- общий анализ крови расскажет о том, имеется ли воспалительный процесс и насколько он выражен (нужно смотреть повышение скорости оседания эритроцитов, увеличение числа лейкоцитов);
- биохимический анализ также бывает информативен: острый панкреатит вызовет повышение амилазы, хотя при хроническом можно и не увидеть повышения амилазы в крови, как и повышения уровня амилазы в моче;
- уровень глюкозы и гликированного гемоглобина укажут на эндокринную недостаточность, которая нередко развивается при длительном течении панкреатита.
Большое значение в диагностике именно хронического панкреатита имеет определение активности эластазы-1 в кале. Этот фермент вырабатывается в поджелудочной железе и сохраняется, проходя через ЖКТ, поэтому его активность отражает функциональные возможности поджелудочной. Низкий уровень эластазы является показанием к пожизненному приему ферментных препаратов.
Немаловажным будет исследовать и сам кал. Поскольку пища обрабатывается ферментами, их недостаток приведет к нарушенному перевариванию нутриентов, что и будет проявляться различными патологическими составляющими — жиром, мышечными волокнами, крахмалом. Соответственно увеличится и сам объем каловых масс, ведь нарушены и переваривание, и всасывание.
Сложные методы
Самым известным и популярным методом исследования поджелудочной на предмет панкреатита является УЗИ. УЗИ позволяет выявить явные органические изменения вроде кист, кальцинатов, расширения главного протока поджелудочной и исключить хирургическую или гинекологическую патологию.
Однако ранние изменения ультразвук может не заметить. Поэтому чаще всего для первичной диагностики панкреатита выбирают мультиспиральную компьютерную томограмму — МСКТ. Послойные срезы обладают большей диагностической ценностью, да и бóльшим «разрешением», что позволит лучше разглядеть структуру поджелудочной на предмет конкрементов (камешков), расширения протоков, а также отека и некроза.
По данным УЗИ и КТ можно поставить диагноз, основываясь на Кембриджской классификации, где выделены три степени тяжести, а также норма и сомнительный диагноз. Таким образом, оба этих метода неплохо дополняют друг друга, но логично идти от более простого метода к более сложному, исходя из результатов.
Еще более сложный, но точный метод — это МРТ поджелудочной с контрастированием (МРПХГ) и стимуляцией секретином. Секретин заставляет поджелудочную более активно работать, а контрастирование, т. е. заполнение поджелудочной контрастным веществом, формирует диагностическую картину. Если есть какие-то минимальные неполадки, это будет на ней «отображено». Безусловно, данный метод один из самых передовых, но в России, к сожалению, пока такая диагностика не проводится и не лицензирована. Следует отметить, что само по себе МРТ (без стимуляции секретином) не имеет особых преимуществ в диагностике перед МСКТ.
В некоторых случаях проводится эндоскопическое ультразвуковое исследование — эндоУЗИ или ЭУЗИ. Принцип исследования такой же, как и на обычном УЗИ, но вот эндоскопический подход позволяет увидеть «больше и лучше». При этом можно обнаружить конкременты даже меньше 3 мм, что дает этому методу преимущество при диагностике ранних форм панкреатита. Единственный минус — это все же эндоскопическая процедура, что вызывает дискомфорт. Мало кто любит «глотать трубку».
Большое разнообразие методов диагностики не должно вызывать ощущение хаоса — все построено очень логично. На первом этапе предлагается сдать анализы, провести УЗИ. При сомнительных результатах рационально пройти и более сложные процедуры, такие как МСКТ или ЭУЗИ. Возможно также и МРТ поджелудочной. Обязательным является исследование кала и определение активности эластазы-1 в кале, что при любом диагнозе поможет определить направление лечения и повысит точность диагностики.
Наталья Скогорева
Фото depositphotos.com
Источник
 Гастроэнтерология — раздел медицины, который занимается проблемами пищеварительного тракта. В компетенцию узкопрофильного специалиста гастроэнтеролога входят превентивные меры по снижению риска развития болезней ЖКТ, диагностика и лечение уже существующих патологий.
Гастроэнтерология — раздел медицины, который занимается проблемами пищеварительного тракта. В компетенцию узкопрофильного специалиста гастроэнтеролога входят превентивные меры по снижению риска развития болезней ЖКТ, диагностика и лечение уже существующих патологий.
Опираясь только на данные анамнеза и жалобы пациента, установить правильный диагноз не представляется возможным. Именно поэтому лечение редко начинают сразу после первичной консультации. Ускорить диагностику болезни и начало терапии можно, если пройти хотя бы частичное обследование до оформления записи к доктору. Результаты лабораторных тестов могут предоставить специалисту важную информацию об организме, что позволит более точно поставить предварительный диагноз и спланировать дальнейшее обследование. Ниже представлен список анализов, назначаемых гастроэнтерологами, которые можно сдать заранее.
Когда нужно записаться гастроэнтерологу
Некоторые заболевания ЖКТ способны значительно снижать качество жизни. Однако при ранней диагностике есть все шансы выздороветь или взять патологию под контроль. Помощь врача-гастроэнтеролога нужна при наличии следующих симптомов:
- боли в животе (появляются на фоне голода, после еды или не зависят от приема пищи);
- нарушения глотания (дисфагия);
- отрыжка;
- неприятный привкус во рту;
- отсутствие аппетита;
- тошнота, рвота;
- ощущение тяжести после еды;
- вздутие;
- желтуха;
- запоры или диарея;
- патологические примеси в стуле (жир, фрагменты продуктов, кровь, гной, слизь).
На сбои в работе ЖКТ могут указывать непереносимость или отвращение к отдельным продуктам (молоко, мясо, овощи), кожная сыпь, резкое изменение массы тела. В таких ситуациях обращаются к терапевту. Врач общего профиля указывает, с какими анализами идти к гастроэнтерологу, чтобы ускорить обследование и постановку диагноза.
Ежегодно посещать врача следует лицам, которые:
- перенесли полостные операции (по удалению аппендикса, желчного пузыря, части желудка, кишечника);
- страдают онкологическими заболеваниями;
- вынуждены принимать большое количество лекарств для лечения сопутствующих заболеваний;
- имеют эндокринные и метаболические нарушения (диабет, подагра, ожирение);
- находятся в группе риска по развитию патологий ЖКТ из-за отягощенного семейного анамнеза.
В связи с распространенностью заболеваний органов пищеварения, профилактические обследования нужны и здоровым людям (раз в 2-3 года).
Основные анализы
Если человек обращается к гастроэнтерологу по направлению терапевта, список необходимых тестов, как правило, уже есть на руках. При самостоятельном планировании обследования есть смысл сдать универсальные лабораторные анализы, которые отражают состояние организма в целом. К таковым относят:
- Клинический анализ крови. Помогает оценить состояние здоровья в целом, диагностировать анемию, причинами которой могут быть патологии желудка и кишечника. Тест помогает в диагностике заболеваний воспалительной и опухолевой природы.
- Копрограмма. Комплексный анализ кала помогает оценить качество переваривания пищи. По некоторым показателям делают выводы о функциональной активности различных отделов ЖКТ.
- Анализ кала на скрытую кровь. Тест направлен на определение следов гемоглобина в стуле, помогая выявлять даже незначительные кровотечения из ЖКТ, которые могут сопровождать эрозивные процессы и онкологические заболевания. Исследование в обязательном порядке следует пройти лицам старше 40 лет.
 Результаты уже этих анализов дополняют клиническую картину объективными данными об организме пациента и помогают в диагностике заболеваний. Однако рассчитывать на постановку диагноза уже на первом приеме не стоит. В большинстве случаев требуются результаты инструментальных исследований и специфических лабораторных анализов, которые гастроэнтеролог назначает в персональном порядке.
Результаты уже этих анализов дополняют клиническую картину объективными данными об организме пациента и помогают в диагностике заболеваний. Однако рассчитывать на постановку диагноза уже на первом приеме не стоит. В большинстве случаев требуются результаты инструментальных исследований и специфических лабораторных анализов, которые гастроэнтеролог назначает в персональном порядке.
Биохимические анализы
Биохимия крови позволяет оценить уровни определенных веществ (белков, ферментов и пр.) Отклонения от нормы могут указывать на патологию конкретного органа. Результаты биохимических тестов используют при определении давности и стадии развития заболевания, его влияния на другие системы организма. Перечень анализов зависит от предполагаемого диагноза.
При подозрении на патологию желудка, 12-перстной кишки, печени и желчного пузыря особое внимание уделяют следующим параметрам:
- АЛТ (аланинаминотрансфераза);
- АСТ (аспартатаминотрасфераза);
- билирубин общий и прямой;
- холестерин общий;
- ГГТ (гамма-глютамилтранспептидаза);
- щелочная фосфотаза;
- панкреатическая амилаза.
Если предполагают патологию поджелудочной железы, оценивают следующие маркеры:
- общий белок;
- амилаза;
- липаза;
- трипсин;
- хемотрипсин;
- билирубин;
- глюкоза;
- гликированный гемоглобин.
При подозрении на патологии кишечника дополнительно назначаются:
- Исследование на лямблии – Giardia lamblia, антиген
- Скрининговое обследование на гельминтозы (Opisthorchis IgG, Toxocara IgG, Trichinella IgG, Echinococcus IgG)
Результаты биохимического анализа крови оценивают комплексно. Учитывают не только факт отклонений от нормы, но и соотношение определенных параметров. Для объективной трактовки нужен опыт и знания в области медицины, поэтому делать выводы самостоятельно не стоит.
Сдавая анализы перед посещением гастроэнтеролога, следует быть готовым к тому, что врач назначит дополнительные к уже имеющимся результатам тесты.
Дополнительные анализы
 В диагностике заболеваний желудочно-кишечного тракта применяют и другие лабораторные исследования. Наиболее востребованным является тест на хеликобактер пилори. Инфекция очень распространена в современном обществе и выступает основным фактором риска развития гастрита и язвенной болезни желудка, двенадцатиперстной кишки. Носительство хеликобактер определяют несколькими способами:
В диагностике заболеваний желудочно-кишечного тракта применяют и другие лабораторные исследования. Наиболее востребованным является тест на хеликобактер пилори. Инфекция очень распространена в современном обществе и выступает основным фактором риска развития гастрита и язвенной болезни желудка, двенадцатиперстной кишки. Носительство хеликобактер определяют несколькими способами:
- Во время ФГДС проводится скрининг – тест на наличие бактерии Helicobacter pylori.
- Анализ кала. Стул больного исследуют методом полимеразной цепной реакции (ПЦР). Метод направлен на выявление антигенов возбудителя в организме в данный момент. Анализ на антигены применяют при первичной диагностике, а также с целью контроля результативности лечения.
- 13С – уреазный дыхательный тест. Анализ выдыхаемого воздуха. Уреазный тест позволяет в режиме реального времени определить наличие хеликобактер в организме и рассчитать инфекционную нагрузку, что актуально в рамках выявления носительства, а также для контроля лечения.
В рамках дифференциальной диагностики заболеваний кишечника может потребоваться скрининговое исследование на гельминтов (Opisthorchis IgG, Toxocara IgG, Trichinella IgG, Echinococcus IgG). При выявлении патологий печени показан анализ на лямблии (Giardia lamblia, антиген).
Инструментальные исследования
В настоящее время пациенты имеют возможность повысить эффективность первичной консультации гастроэнтеролога не только с помощью лабораторных тестов. Заранее можно пройти некоторые инструментальные исследования.
УЗИ брюшной полости
Перед посещением врача пациент может пройти ультразвуковое сканирование органов брюшной полости. Это доступная, простая, безболезненная, и при этом информативная диагностическая процедура. Она направлена на визуализацию и оценку структуры жизненно важных органов. Однако следует учитывать, что методом УЗД можно исследовать не все органы. Процедура особенно информативна для обследования печени, поджелудочной железы, желчного пузыря. Крупные полостные органы, такие как желудок и кишечник, ультразвуком визуализируются плохо. Ультразвуковое исследование позволяет оценить состояние их серозной оболочки, выявить прободение, деформации, крупные новообразования, но не предоставляет сведений о внутренних стенках.
ФГДС (гастроскопия желудка)
Это эндоскопическое исследование пищевода, желудка и 12-перстной кишки. Во время гастроскопии можно выполнить тест на наличие хеликобактер пилори, измерить кислотность желудочного сока, произвести забор биоптата на гистологическое исследование при наличии видоизмененных тканей.
Где можно получить комплексные услуги гастроэнтеролога?
Пройти все вышеперечисленные обследования и проконсультироваться с врачом – гастроэнтерологом можно в медицинском центре «МедПросвет». Клиника располагает всем необходимым оборудованием для проведения объективной диагностики в кратчайшие сроки и в максимально комфортных условиях.
Сколько стоят анализы, нужные гастроэнтерологу?
Стоимость полного обследования зависит от перечня лабораторных тестов и инструментальных процедур. В нашем медицинском центре созданы специальный программы и акции по гастроэнтерологии, которыми пациенты могут воспользоваться при необходимости первичной диагностики заболеваний ЖКТ.
Источник
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
генетическая предрасположенность
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
Анализ мочи
Анализ кала
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Источник
