Как жить без желудка и поджелудочной железы

Автор Хусаинов Руслан Халилович На чтение 4 мин. Опубликовано 03.10.2017 15:29Обновлено 03.10.2017 10:32
В настоящее время поджелудочную железу удаляют, когда больной имеет серьезные медицинские показания: рецидивирующий панкреатит или рак поджелудочной железы. После удаления поджелудочной железы человек должен изменить образ жизни.
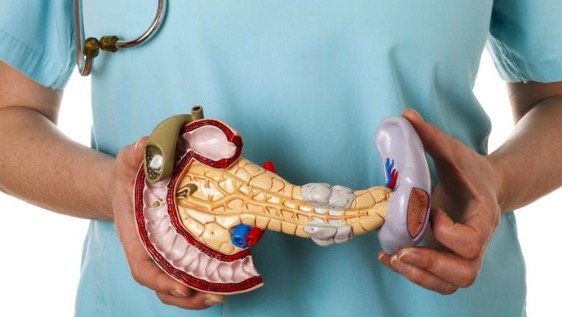 Фото: Фото: New Health Advisor
Фото: Фото: New Health Advisor
Можно ли жить без поджелудочной железы?
Поджелудочная железа продуцирует гормоны, которые необходимы человеку, в том числе инсулин. Десять лет назад серьезные проблемы с поджелудочной железой были почти всегда смертельными. Теперь люди могут жить без поджелудочной железы.
Операция по удалению поджелудочной железы называется панкреатэктомия. Операция может быть частичной — удаление только пораженной части поджелудочной железы, или полной — удаление всей поджелудочной железы. Полная панкреатэктомия требует удаления части желудка, части тонкой кишки и желчных протоков. Желчный пузырь и селезенка также могут быть удалены. После панкреатэктомии у человека может развиться сахарный диабет, поэтому он должен изменить свою диету и принимать инсулин.
Удаление поджелудочной железы уменьшает способность организма усваивать питательные вещества из пищи. Без инъекций инсулина и пищеварительных ферментов больной не сможет выжить.
Зачем нужна поджелудочная железа?
Расположенная глубоко в животе между желудком и позвоночником, поджелудочная железа представляет собой плоскую листовидную железу. Поджелудочная железа делится на три части: широкий конец называется головка, тонкий конец называется хвост, и средняя часть — тело.
Поджелудочная железа вырабатывает инсулин, гормон, который регулирует уровень сахара в крови. Когда организм перестает производить инсулин, уровень сахара в крови повышается. Поджелудочная железа также вырабатывает пищеварительные соки, которые помогают организму расщеплять и усваивать пищу. Часть поджелудочной железы, которая вырабатывает пищеварительные соки, называется экзокринной частью поджелудочной железой, часть поджелудочной железы, которая вырабатывает инсулин — эндокринной.
Ферменты через панкреатический проток попадают в двенадцатиперстную кишку. Печень и желчный пузырь также продуцируют пищеварительные соки и другие химические вещества в двенадцатиперстную кишку, которые позволяют организму усваивать пищу.
Зачем удаляют поджелудочную железу?
Врачи удаляют поджелудочную железу по нескольким причинам:
Рак поджелудочной железы
Только 7% людей с этим типом рака живут дольше 5 лет после диагностирования. Это потому, что рак поджелудочной железы трудно обнаружить на ранних стадиях, что позволяет ему распространяться на другие органы.
Хронический панкреатит
Хронический панкреатит — это воспаление поджелудочной железы. Некоторые формы хронического панкреатита являются наследственными. В случае, когда другие методы лечения не помогают, врач может рекомендовать полное или частичное удаление поджелудочной железы. Учеными обнаружен ген, увеличивающий риск развития хронического панкреатита.
Внутрипротоковые папиллярные муцинозные опухоли
Внутрипротоковые папиллярные муцинозные опухоли являются предраковыми опухолями, которые расположены в протоках поджелудочной железы. Они могут перерасти в рак, если их не лечить. Врач может рекомендовать удалить всю или часть поджелудочной железы, чтобы предотвратить рак.
Удаление поджелудочной железы является не единственным методом лечения. Врач оценит риск и преимущества операции, а также рассмотрит общее состояние при выборе оптимального варианта лечения.
Восстановление и изменение образа жизни после удаления поджелудочной железы
После операции по удалению поджелудочной железы человек останется в больнице от нескольких дней до нескольких недель, в зависимости от состояния. В последующие дни после операции человек находится на жидкой диете, при этом твердые продукты добавляются постепенно. В первые дни после операции человек может испытывать боль, что может продолжаться несколько месяцев.
Удаление поджелудочной железы вызывает диабет и изменяет способность организма переваривать пищу. Это требует пожизненного лечения сахарного диабета, употребление пищи с низким содержанием сахара и углеводов. Потребуются регулярные инъекции инсулина, и возможно придется принимать пищеварительные ферменты с каждым приемом пищи, чтобы еда правильно усваивалась.
Прогноз после удаления поджелудочной железы
Прогноз людей без поджелудочной железы зависит от того, по какой причине была удалена поджелудочная железа. Людям с раком поджелудочной железы требуется лечение рака. При правильном медицинском обслуживании, изменении образа жизни и рациона питания можно вести относительно нормальную и здоровую жизнь.
Литература
Zakaria H. M. et al. Total pancreatectomy: Short-and long-term outcomes at a high-volume pancreas center //World journal of gastrointestinal surgery. – 2016. – Т. 8. – №. 9. – С. 634.
Источник
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.
Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ – зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.
Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Способ доступа к больному органу и методику операции определяет хирург-онколог, его выбор отражает практический хирургический опыт и персональные навыки, не сомневайтесь, профессиональная квалификация специалистов нашей клиники всегда на уровне «высший класс».
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Послеоперационное восстановление очень индивидуально, на нем сказывается возраст и пол пациента, существующие у него хронические болезни и степень нарушений, обусловленных карциномой, вовлечение других органов брюшной полости и «живой» вес больного. На длительности восстановления отражается даже время года, так лето не самое благоприятное время для хирургических манипуляций.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Несостоятельность швов в месте соединения пищевода с кишкой — в анастомозе — возникает не оттого, что хирург «что-то не то сделал», а обусловлена недостаточностью внутренних резервов организма, нарушениями гомеостаза, слабостью иммунной защиты и неполноценностью питания — нутритивным статусом до лечения. Частота этого осложнения колеблется от 2% до 10%.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы. Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов.
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Список литературы
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва 2005.
- Стилиди И.С., Неред С.Н./Современные представления об основных принципах хирургического лечения местно-распространенного рака желудка // Практическая онкология; 2009; Т.10, № 1.
- Янкин A.B./Современная хирургия рака желудка //Практическая онкология;2009; Т. 10, № 1.
- Curcio G., Mocciaro F., Tarantino I. et al./Self-Expandable l Stent for Closure of a Large Leak after Total Gastrectomy //Case Rep. Gastroenterol.;2010; № 4.
- Etoh T., Inomata M., Shiraishi N., Kitano S./Revisional Surgery After Gastrectomy for Gastric Cancer //Surg. Laparosc. Endose. Percutan. Tech.;2010.;v. 20, № 5.
- Isgiider A.S., Nazli O., Tansug T., et al/ Total gastrectomy for gastric carcinoma// Hepatogastroenter.; 2005; v. 52.
- Zhang C.H., Zhan W.H., He Y.L. et al. /Spleen preservation in radical surgery for gastric cardia cancer //Ann. Surg. Oncol.; 2007; v. 14.
Источник
Поджелудочная железа — важный орган, который производит пищеварительные ферменты и гормоны. Однако, при некоторых тяжелых болезнях, например, рецидивирующем панкреатите или раке, орган приходится удалять.
В целом современная медицина располагает возможностями, которые позволяют компенсировать функции удаленной поджелудочной железы. Но при этом важны два момента:
- Пациента, у которого удалили орган, придется регулярно наблюдать, обследовать, проводить некоторые процедуры.
- Самому пациенту придется изменить образ жизни, соблюдать некоторые рекомендации — иногда это бывает довольно сложно.
Какие медицинские процедуры помогают жить без поджелудочной железы?
Операция по удалению поджелудочной железы называется панкреатэктомией. Еще какие-то десятилетия назад такие хирургические вмешательства были невозможны. Если у человека сильно нарушались функции поджелудочной железы, это было приговором. В настоящее время ситуация изменилась.
В первую очередь утрата данного органа опасна тем, что в организме перестает вырабатываться инсулин — единственный гормон, который снижает уровень сахара в крови. У пациента развивается тяжелейший сахарный диабет. В связи с этим придется до конца жизни придерживаться специальной диеты и вводить препараты инсулина.
Другая важная функция поджелудочной железы состоит в том, что она выделяет в двенадцатиперстную кишку пищеварительные ферменты. Если этого не происходит, организм человека перестает усваивать некоторые питательные вещества. Ситуацию помогают исправить ферментные препараты, их тоже придется принимать пожизненно.
В 2016 году было проведено исследование, которое показало, что среди людей, перенесших удаление поджелудочной железы не по поводу рака, примерно три четверти (75%) выжили в течение 7 лет и дольше. Среди тех, у кого панкреатэктомия была проведена по поводу злокачественной опухоли, выживших было от 30% до 64%, в зависимости от типа и стадии рака.
Какая она — жизнь после панкреатэктомии?
После операции больной находится на жидкой диете. Твердая пища вводится в рацион постепенно, в течение длительного времени. Назначается пожизненная диета с низким содержанием углеводов. Для того чтобы избежать сильных скачков уровня сахара в крови, врач может порекомендовать более частые приемы пищи в течение дня небольшими порциями.
Лечение инсулином и ферментными препаратами придется проводить всю оставшуюся жизнь.
Ферменты принимают во время каждого приема пищи. Инсулин вводят при помощи специальной шприц-ручки. В качестве альтернативы врач может порекомендовать инсулиновую помпу. Она представляет собой небольшое устройство размером примерно с мобильный телефон, соединенное катетером с иглой, которая находится под кожей. Пациент носит инсулиновую помпу 24 часа в сутки, она регулярно вводит в организм инсулин.
Каков прогноз?
Прогноз зависит от основного заболевания, по поводу которого у человека удалили поджелудочную железу. Если это был панкреатит, то после операции фактически наступает выздоровление. При раке поджелудочной железы есть вероятность рецидива, метастазов. Эти состояния требуют дальнейшего лечения и ухудшают прогноз.
Если соблюдать все рекомендации врача и вовремя принимать препараты, после панкреатэктомии можно вести вполне полноценную жизнь.
Хирургическая клиника «Медицина 24/7» — это современное оборудование экспертного уровня и опытные врачи. Наши возможности позволяют выполнять сложные хирургические вмешательства с минимальными рисками. Свяжитесь с нами: +7 (495) 230-00-01
Источник
Человеческое тело кажется хрупким, подверженным болезням и склонным к различным «поломкам». На самом деле, мы обладаем огромным запасом прочности. Даже утратив некоторые части тела и внутренние органы, человек может вести полноценную жизнь. И если отсутствие руки или ноги посторонние заметят, то нехватка селезенки и даже желудка не бросается в глаза. MedMe выяснял, как жить без некоторых «деталей» нашего организма?
Аппендикс и аппендицит
Аппендикс — червеобразный отросток, который долгое время считался бесполезным рудиментом, забытым природой в ходе эволюционного развития. Некоторое время даже предлагалось удалять его заранее — хотя бы тем людям, которые едут в долгое путешествие, чтобы избежать воспаления (аппендицита) и, как следствие, полостной операции по удалению — аппендэктомии. Потом, правда, выяснилось, что аппендикс содержит лимфоидную ткань и принимает активное участие в поддержании иммунитета. В нем также обитают многочисленные бактерии, занимающиеся перевариванием клетчатки и предотвращающие процессы гниения в толстой кишке. Так что в последние годы наметилась тенденции даже пытаться сохранить аппендикс при неосложненном аппендиците с помощью антибиотиков.
Сегодня заболеваемость аппендицитом в странах Европы и Америки составляет от 7 до 12%, причем три четверти пациентов — люди, которым нет еще и 35 лет. Неудивительно, что аппендэктомия — одна из самых распространенных неотложных хирургических операций, ее доля составляет 60-80%.
Хотя доказано, что аппендикс не является результатом эволюционной забывчивости, человек, утративший его, живет полноценной жизнью, ни в чем себя не ограничивая.
Удаление селезенки: травма и инфаркт органа
Селезенка — это наш самый большой лимфоидный орган, который занимается выработкой лимфоцитов и антител. Селезенка также отвечает а переработку (рециркуляцию) эритроцитов и участвует в образовании желчи. В ней же происходит накопление тромбоцитов — в этом органе депонируется треть всех этих элементов крови организма.
По оценкам врачей, повреждение селезенки встречается в 20% случаев у пациентов, попадающих в больницу с травмами внутренних органов. Казалось бы, этот орган, находящийся с левой стороны, ближе к спине, хорошо защищен органами. Однако именно поэтому в случае сильного удара в области брюшной полости он легко разрывается. Кровь из поврежденного органа попадает в брюшную полость, то есть развивается брюшное кровотечение. Если его немедленно не выявить и не начать лечение, человек погибнет. Бывают и другие причины удаления селезенки, например, инфаркт органа. Поврежденную селезенку удаляют — процедура называется спленэктомия.
К счастью, жить без селезенки можно долго и счастливо, но осторожно. Печень будет более активно, чем ранее, вырабатывать желчь, а иммунную функцию возьмут на себя другие скопления лимфоидной ткани и костный мозг. Но такой пациент становится более уязвимым к атакам болезнетворных инфекций, и об этом ему приходится помнить всегда.
Пищеварение напрямую: жизнь без желудка
Желудок — очень важный орган. На пищу, которая в него попадает, оказывается механическое воздействие (путем сжимания стенок) и химическое (при помощи соляной кислоты, которая вырабатывается в желудке), после чего все, что может, всасывается через слизистую стенок желудка и попадает в кровь, а остальное переходит на следующий этап пищеварительного процесса.
Но практика показывает, что жить без желудка можно. Так, в 2012 году британка выпила жидкий азот, в результате чего врачам пришлось удалить ей желудок. Пищевод при этом соединили с тонким кишечником. Нельзя сказать, что пациентка выздоровела полностью — до конца жизни ей будет необходимо придерживаться определенной диеты, которая, впрочем, не такая уж и строгая, а также ежедневно принимать витаминные комплексы, так как в кишечнике витамины усваиваются хуже. Также при отсутствии желудка повышаются риски образования камней в желчном пузыре и анемии.
Желчный пузырь: камни или жизнь
Желчный пузырь расположен в верхней правой части брюшной полости над печенью и сразу под ребрами. Печень вырабатывает желчь для переваривания жиров, которая скапливается в желчном пузыре. Если уровень холестерина в крови повышен, то со временем в желчном пузыре начинают образовываться желчные камни, блокирующие отток желчи. В результате нередко ситуация складывается так, что требуется удаление желчного пузыря — холецисткэтомия. Рекордное количество желчных камней было удалено у жительницы Индии в 2015 году — более 12 тысяч штук. Согласно современным тенденциям, холецистэктомия — крайний вариант. По всему миру, врачи все чаще пытаются сначала растворить камни медикаментозным путем, а уже потом «резать».
После удаления желчного пузыря человек должен придерживаться определенной диеты, а также питаться не менее чем 5 раз в день. Печень продолжает вырабатывать желчь, но теперь ей негде накапливаться, поэтому регулярное питание — залог полноценной жизни пациента.
Поджелудочная железа: жизнь на ферментах
Поджелудочная железа — орган, расположенный позади желудка и выполняющий роль «заводика» по производству пищеварительных ферментов. Именно этот орган вырабатывает инсулин, при отсутствии которого развивается сахарный диабет, и ряд других жизненно важных ферментов. Удаление органа (панкреатэктомия) назначается обычно при раке поджелудочной железы. Нередко вместе с ней удаляют также селезенку и часть тонкого кишечника или желудка и др.
Поджелудочная железа играет существенную роль в пищеварении. После ее удаления человек до конца жизни должен придерживаться определенной диеты, принимать препараты ферментов и делать уколы инсулина. Питаться таких пациентам приходиться несколько раз в день.
Щитовидная железа и гормоны
Щитовидная железа — часть эндокринной системы. Сам орган в виде бабочки расположен перед трахеей и под гортанью. Он вырабатывает йодсодержащие гормоны, которые задействованы в обмене веществ и росте клеток. При некоторых заболеваниях щитовидная железа может «самоликвидироваться» — например, при аутоиммунном тиреоидите. А иногда ее приходится удалять — при различных опухолях щитовидной железы или при образовании зоба. Операция называется тиреоидэктомия.
Как и в случае с поджелудочной железой, до конца жизни такой пациент должен ежедневно принимать препараты гормонов щитовидной железы. Но тут все гораздо проще: одна таблетка утром и никаких инъекций или специальных диет. При ежедневном приеме лекарства отсутствие щитовидки никак не сказывается на здоровье человека.
Чем заменить толстую кишку?
В толстой кишке, которая является последним участком желудочно-кишечного тракта, происходит образование кала из хумуса (пищевой кашицы), а также окончательное всасывание воды. Причинами удаления отдельных частей толстой кишки или всего органа целиком чаще всего служат рак органа или болезнь Крона. Процедура называется гемиколэктомия.
И без толстой кишки жить можно. Но при этом устанавливается калоприемник, так как пациент физиологически не может регулировать процесс накопления и сбора кала.
Яички и яичники: эта долгая жизнь
Репродуктивные органы тоже можно удалять. Например, яички — это парная железа у мужчин, вырабатывающая сперматозоиды и мужские половые гормоны. Удаление (орхиэктомия) одного или обоих яичек назначается при раке, хроническом воспалении, которое привело к гангрене, а также при травмах. Следует уточнить: если утрата яичек произошла в зрелом возрасте, то мужчина сохраняет половое влечение — разве что не столь сильное, как раньше. Чаще удаление яичек является тяжелым ударом для психики мужчины, а не для его тела. Интересный момент: наблюдения показывают, что у мужчин, утративших яички, продолжительность жизни возрастает.
Женщины, соответственно, иногда оказываются в ситуации, когда речь идет об удалении яичников (овариэктомия): причинами могут быть рак или кисты. Врачи обычно, как и в случае яичек у мужчин, стараются до последнего сохранить хотя бы один из этих парных органов. Последние также вырабатывают половые гормоны, которые необходимы для полноценного функционирования организма, так как задействованы в огромном количестве процессов, не связанных с репродуктивной функцией человека. Иногда яичники удаляются вместе с маткой. И этот факт нередко тяжело переносится женщинами и их супругами.
По данным ученых, в 7-10% случаев женский организм приспосабливается к утрате органа, активизируя функцию выработки эстрогенов надпочечниками. В остальных случаях врач может назначить заместительную гормональную терапию.
Последствия удаления других органов
Человек может без особых проблем прожить долгую и счастливую жизнь без одной почки. На этом построено донорство почек с участием живых доноров. А вот без двух почек организму придется тяжело. Почки занимаются очисткой крови организма от вредных веществ и отходов жизнедеятельности. Если отключить сразу обе почки — пациент быстро погибнет от интоксикации. Поэтому при отсутствии обеих почек человек может выжить только при помощи диализа, проводимого на соответствующем аппарате.
Еще один уникальный орган нашего тела — печень, которая может пережить потерю трех четвертей своей массы и полностью регенерировать со временем. Но совсем без печени жизни нет, она задействована практически во всех ключевых процессах обмена веществ. Печень также участвует в очистке организма и при ее полном отказе быстро развивается печеночная недостаточность и смерть.
Науке также известны уникальные случаи, когда люди рождались и некоторое время жили с тяжелыми нарушениями развития головного мозга, то есть он практически отсутствовал. Зафиксированы также необычные медицинские случаи утраты части мозга в результате травм. Но по сравнению с намного более распространенными операциями по удалению селезенки, яичников или щитовидной железы, утрата мозга — все-таки уникальный случай. Говорить при этом о нормальной жизни человека сложно.
Пройдите тестВаш персональный IQ здоровьяПройдите этот тест и узнайте, во сколько баллов – по десятибалльной шкале – можно оценить состояние вашего здоровья.
Источник
