Как проверить больной желудок или нет

Статьи>Эндоскопия>Где раздобыть смелость, чтобы решиться? Гастроскопия – БЕЗ страха!
Когда-то и поход к стоматологу был экстраординарным мероприятием. Причина была проста: ожидание боли. Времена изменились и бояться больше не нужно. Медицинские технологии шагнули далеко вперед, позволив пациентам оставить страх в прошлом. Однако и сегодня еще есть процедуры, к прохождению которых человек относится с некоторой тревогой, откладывая поход к доктору. Но так ли обоснованы его опасения?
Сегодня говорим о гастроскопии. Для того, чтобы развеять страхи наших читателей, мы отправились на прием к нашему консультанту, врачу-эндоскописту ООО «Клиника Эксперт Курск» Калининой Юлии Николаевне. Статья будет полезна как тем, кто задаёт себе вопрос «боюсь гастроскопию – что делать?», так и тем, кто не испытывает страх перед процедурой, но желает разобраться в её особенностях.
- Юлия Николаевна, в представлении многих, гастроскопия ассоциируется если не с пыткой, то с ужасным дискомфортом – точно. Действительно ли эта диагностическая процедура для самых отважных?
Это не так. Когда впечатления о перенесенной диагностике передаются от человека к человеку, со временем информация приобретает несколько преувеличенный эмоциональный окрас. Поэтому с вопросом «Страшно ли делать гастроскопию или нет» лучше заранее обратиться к доктору, у которого вы собираетесь проходить исследование.
- Есть ли у гастроскопии какое-то другое название или названия?
Да. Это фиброгастродуоденоскопия (ФГДС), эзофагогастродуоденоскопия (ЭГДС), видеоэзофагогастродуоденоскопия (ВЭГДС).
- Как проходит гастроскопия желудка и что она выявляет?
Чаще всего в положении лежа на левом боку. Через рот в пищевод и далее проводится эндоскоп. С его помощью осматриваются верхние отделы пищеварительного тракта: пищевод, желудок и часть двенадцатиперстной кишки. При этом определяется наличие воспалительных процессов, эрозий и язв, доброкачественных и злокачественных новообразований слизистой оболочки.
Значительно реже, но все же встречаются патологические образования, располагающиеся не на слизистой оболочке, а под ней, в толще стенки желудка. Напрямую оценить их в таком случае затруднительно, а подчас и невозможно. Для таких случаев существуют эндоскопические аппараты, имеющие ультразвуковую насадку, которая позволяет сделать УЗИ стенки исследуемого органа прямо изнутри, а также при необходимости взять биопсию из какого-либо подозрительного образования. Эти аппараты, как правило, гораздо дороже обычных и имеются далеко не в каждом лечебном учреждении.
- В каких случаях без гастроскопии не обойтись? Когда она назначается?
Показаниями для проведения этой диагностики являются боли в верхних отделах живота, периодически возникающая тошнота или рвота, снижение массы тела без связи с соблюдением какой-то специальной диеты, неприятный запах изо рта, чувство изжоги, ощущение кислого или горького во рту, а также с профилактической целью (в случае, если у родственников первой линии имелись или имеются заболевания верхних отделов системы пищеварения).
- У гастроскопии есть противопоказания?
Да. Среди них: агональное состояние пациента, инфаркты и инсульты в остром и подостром периоде, психические расстройства и некоторые другие.
Группами и факторами риска при гастроскопии могут быть пожилой возраст, сердечная недостаточность определенной степени выраженности, серьезная легочная патология и некоторые другие.
Вопрос о возможности проведения обследования решается в каждом конкретном случае, исходя из клинической картины пациента.
– Юлия Николаевна, возможно ли провести гастроскопию без глотания зонда? Существуют альтернативные методы?
Нельзя. Кроме того, использование названия «зонд» применительно к гастроскопии неверно. Зонд – это самостоятельный прибор со своим предназначением.
Альтернативные методы исследования, безусловно, существуют. Это рентгеновское исследование желудка с бариевой взвесью. Этот метод в целом значительно проигрывает эндоскопии в диагностической мощи, однако, в частности, он может помочь, например, когда требуется более детальное изучение сократительной функции желудка. В этом аспекте он будет более информативен, чем эндоскопия, и, будучи использован по показаниям, может помочь в постановке диагноза, в том числе, и некоторых форм рака желудка.
Еще один метод – капсульная эндоскопия. Изначально метод создавался для осмотра более отдаленных отделов кишечника, которые невозможно осмотреть с помощью традиционной эндоскопии. При последней желудок в процессе исследования раздувается воздухом, чтобы осмотреть всю площадь слизистой оболочки. При капсульной эндоскопии сделать это невозможно и, кроме того, капсулой в процессе исследования нельзя управлять, как традиционным эндоскопом.
Таким образом, на данный момент развития медицинской науки и техники не существует ни одного метода исследования, который по полноте и точности диагностики в полной мере мог бы сравниться или превосходил бы эндоскопию.
- Имеет ли смысл делать гастроскопию под наркозом?
При необходимости – безусловно, поскольку главная задача – это проведение полноценной диагностики.
Реальность такова, что, в силу индивидуальных психоэмоциональных особенностей, не каждый пациент готов психологически и физически к данной процедуре, поэтому иногда гастроскопия под наркозом – это выход.
- Проведение гастроскопии без наркоза требует от пациента точного соблюдения инструкций врача? Например, как нужно дышать во время ФГДС – ртом или носом?
Да, необходимо придерживаться того, что говорит доктор. Принципиальной разницы между дыханием через рот или нос нет – главное спокойно дышать. Мы всегда учим своих пациентов, что и как делать, и помогаем им на протяжении всей процедуры.
- Как правильно подготовиться к гастроскопии желудка? Необходимо ли специальное питание перед обследованием?
Если процедура планируется на первую половину следующего дня, накануне не следует принимать пищу после 19 часов. Ужин должен быть легким, без кисломолочных, острых, копченых и соленых продуктов. Пить вечером этого дня можно.
Особого питания перед подготовкой к процедуре исследования желудка с помощью ФГДС не требуется. В день исследования нельзя курить, жевать жевательную резинку и пить. Если сохнет рот, можно прополоскать его, но воду не глотать.
- У любой медали – две стороны, поэтому вопрос о негативных последствиях закономерен. Могут ли быть какие-то осложнения после проведения диагностики?
Речь идет даже не об осложнениях, а скорее о дискомфорте. Сразу после процедуры могут быть небольшие колики в животе из-за движения воздуха, который используется в процессе исследования для раздувания желудка и может в некотором количестве попадать в кишечник. Они проходят в течение нескольких минут после процедуры.
Может возникать чувство саднения, боли в глотке в течение 1-2 дней после исследования.
- Как часто можно проходить это обследование?
Настолько часто, насколько требуется при каждой конкретной клинической ситуации. Это определяет лечащий врач, в зависимости от диагноза. Частые схемы для примера: через 1 месяц после первоначально установленного диагноза и проведенного лечения, раз в полгода при осенне-весенних обострениях язвенной болезни желудка и двенадцатиперстной кишки, раз в год – при гастритах.
- Юлия Николаевна, что вы пожелаете тем, кому пройти гастроскопию необходимо, но страх останавливает?
Я хотела бы пожелать нашим читателям довериться доктору, который будет проводить исследование. Для этого можно, например, сходить и заранее с ним пообщаться. Исследование далеко не так неприятно и страшно, как его описывают и представляют себе. Поэтому будьте спокойны и безбоязненно приходите на обследование.
Другие интервью с Калининой Ю.Н.:
Колоноскопия кишечника – страшно ли это?
Для справки:
Калинина Юлия Николаевна
Выпускница лечебного факультета Курского государственного медицинского университета 2009 года.
С 2009 по 2011 годы проходила клиническую ординатуру по специальности «Общая хирургия».
В 2011 – специализация по эндоскопии.
С 2015 года работает на должности врача-эндоскописта в ООО «Клиника Эксперт Курск».
Источник

Автор
Ведущий врач
Кандидат медицинских наук
Эндоскопист
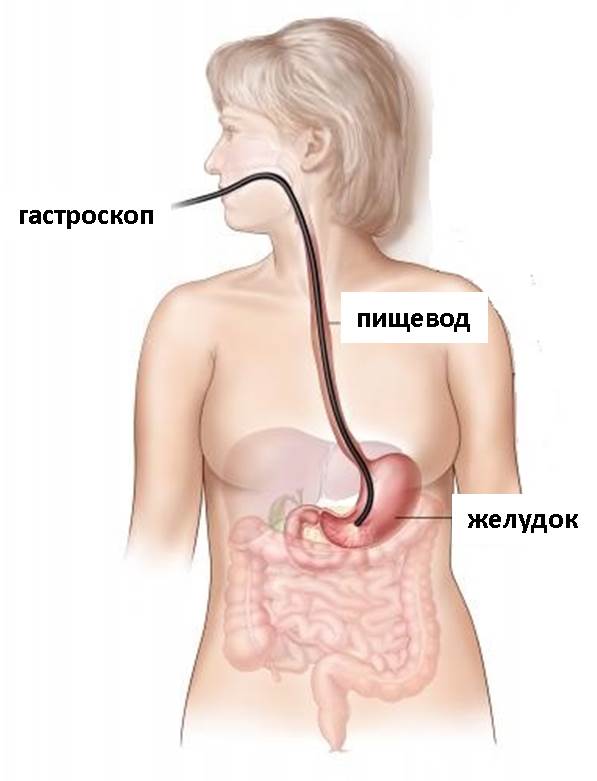
Гастроскопия (полное название – эзофагогастродуоденоскопия, или ЭГДС) – это эндоскопическое исследование верхних отделов желудочно-кишечного тракта, к которым относятся пищевод, желудок, двенадцатиперстная кишка. Гастроскопия проводится с помощью специального эндоскопического оборудования – гастроскопа. Гастроскоп представляет собой длинную тонкую и гибкую трубку, на конце которой располагается объектив. Поскольку в гастроскопе используется оптическое волокно, его ещё называют фиброгастросокпом, а исследование с его помощью – фиброгастроскопией (ФГС). Вводится гастроскоп через рот. Изображение, передаваемое с объектива гастроскопа, может быть значительно увеличено, и врач-эндоскопист, проводящий исследование, имеет возможность наблюдать на мониторе детализированную картину состояния слизистой пациента.
Зачем нужна гастроскопия?
Гастроскопия позволяет получить подробную информацию о состоянии слизистой оболочки пищевода, желудка и двенадцатиперстной кишки, выявить очаги воспаления, обнаружить язвы, злокачественные образования и другие поражения. Ни один другой метод инструментальной диагностики (в том числе УЗИ, компьютерная томография, магнитно-резонансная томография) не даёт столь точной картины желудочно-кишечного тракта. Гастроскопия предоставляет врачу возможность увидеть ситуацию собственными глазами, что позволяет поставить диагноз и назначить наиболее эффективный курс лечения.
Показания к гастроскопии
Гастроскопия назначается, как правило, в следующих случаях:
- при любых заболеваниях пищевода, желудка и кишечника (в том числе при гастритах, язвенной болезни, полипах, опухолях) в целях дифференцированной диагностики;
- при желудочно-кишечных кровотечениях (с целью установления их причины и локализации);
- в случае невозможности проведения или недостаточной информативности рентгенологического исследования;
- при необходимости исследования состояния слизистой оболочки желудочно-кишечного тракта (такая необходимость может возникнуть при диагностике и лечении заболеваний некоторых других органов и систем)
Существует также ряд противопоказаний к проведению гастроскопии. Поэтому направление на гастроскопию должен выписать лечащий врач, имеющий полную картину состояния здоровья пациента.
Как осуществляется гастроскопия. Гастроскопия во сне

Гастроскопия может проводиться под местной анестезией, а также в состоянии медикаментозного сна. Медикаментозный сон следует отличать от общего наркоза.
В случае осуществления процедуры под местной анестезией, гастроскопия длится 5-10 минут. Пациента просят зажать нагубник, через который вводится гастроскоп.
Тем, кто данной процедуре относится настороженно, врачи «Семейного доктора» рекомендуют воспользоваться услугой «гастроскопия во сне». Данная услуга оказывается в условиях хирургического стационара. За рубежом (в Европе, Израиле, США, Японии) проведение гастроскопия во время медикаментозного сна является базовым вариантом процедуры, от которого отходят только в случае наличия противопоказаний.
Для проведения гастроскопии во сне желательно подойти за 30 минут до времени, на которое назначена процедура. При этом на руках надо иметь свежую и расшифрованную электрокардиограмму. Вас осмотрит врач-анестезиолог, который определит, есть ли противопоказания к исследованию. Для погружения в сон используется препарат «Провайв», который вводится под контролем анестезиолога. С началом введения препарата пациент засыпает, и просыпается практически сразу же после окончания введения. Через 15-20 минут происходит полное восстановление, однако врачи «Семейного доктора» рекомендуют всё же ещё час-два побыть под контролем врача, что можно сделать в нашем комфортабельном стационаре. Считается допустимым управлять автомобилем через два часа после выхода из сна, но лучше садиться за руль не ранее, чем через 6 часов.
Во время исследования может возникнуть необходимость проведения лечебно-диагностических манипуляций (биопсия – взятие элемента ткани для лабораторного анализа, удаление полипов и т.п.). Подобные манипуляции осуществляются по ходу исследования при помощи гастроскопа. Биопсийный материал направляется в собственную лабораторию «Семейного доктора», что значительно ускоряет процесс получения результатов.
Подготовка к гастроскопии
Гастроскопия проводится строго натощак. Наличие пищи в желудке затрудняет проведение исследования и не даёт возможности поставить точный диагноз. Поэтому последний приём пищи должен быть не позднее, чем за 8-10 часов до гастроскопии.
Если гастроскопия назначена на утро, последняя трапеза накануне вечером должна быть неплотной и не позднее 20.00. Вечером можно пить прозрачные жидкости (лучше всего – воду), нельзя пить жидкости красного цвета.
Утром перед гастроскопией нельзя ни есть, ни пить.
Если гастроскопия запланирована на вторую половину дня, желательно ограничить утреннюю трапезу сладким чаем. Последний прием жидкости должен быть не позднее, чем за 6 часов до исследования.
Если вы должны утром обязательно принимать какие-то лекарства, постарайтесь записаться на самое раннее время, чтобы принять лекарства уже после исследования. Другой вариант: примите лекарства, запив их незначительным количеством воды; но в этом случае между приёмом лекарств и гастроскопией должно пройти не менее 3-х часов.
Пациентам с сахарным диабетом нужно ориентироваться на индивидуальный уровень сахара в день исследования. При острой необходимости можно съесть кусочек сахара или выпить несколько глотков сладкой воды.
Записаться на диагностику
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник
Болит живот? К какому доктору идти? Какое исследование – самое лучшее в определении причин этих болей? И есть ли вообще «лучшее»?
Специально для читателей нашего сайта мы организовали консилиум по методам диагностики при болях в животе со специалистами «Клиника Эксперт» Курск.
Гастроэнтеролог: Сошникова Наталья Витальевна
– Живот может болеть по самым разным причинам. Наталья Витальевна, расскажите, как понять, что боль в животе, вероятно, связана с неполадками в сфере желудочно-кишечного тракта?
Если причина кроется в проблемах желудочно-кишечного тракта, то, помимо болей могут быть и другие симптомы. Среди них:
– тошнота, рвота;
– изжога;
– отрыжка;
– урчание в кишечнике;
– вздутие живота.
Эти дополнительные признаки при заболеваниях органов пищеварения бывают не всегда. Например, при остром процессе может быть только боль.
– К врачу какой специальности необходимо обратиться при обнаружении у себя любых отклонений со стороны желудочно-кишечного тракта?
Если в лечебном учреждении есть гастроэнтеролог – тогда к нему. Если нет – к хирургу или терапевту. По показаниям могут подключаться и другие специалисты, так как болезней органов пищеварительной системы множество.
– Что входит в комплекс обследований пациента при подозрении на заболевания ЖКТ?
Первичный скрининг включает:
– УЗИ органов брюшной полости (подробнее о подготовке к УЗИ брюшной полости можно прочитать здесь);
– фиброгастродуоденоскопию;
– общий и биохимический анализ крови.
По их результатам доктор решает, нужны ли углублённые исследования или нет.
Боитесь проходить гастроскопию? Прочитайте наш материал по теме: Где раздобыть смелость, чтобы решиться? Гастроскопия – без страха!
– Существует единый стандарт обследования пациентов с болями в животе, вызванных болезнями желудочно-кишечного тракта или в каждом конкретном случае комплекс диагностики подбирается индивидуально?
В стандарт входят исследования, о которых я упоминала выше. Если есть необходимость, в каждом конкретном случае могут назначаться и другие обследования. Например, анализ кала на скрытую кровь, консультации смежных специалистов и т.д.
Специалист КТ: исполняющий обязанности заведующего отделением лучевой диагностики Строков Роман Александрович
– Роман Александрович, в каких ситуациях при болях в животе без компьютерной томографии не обойтись? Когда показан этот метод исследования?
На практике первым будет УЗИ. Если полученных с его помощью результатов недостаточно или же причина жалоб остаётся невыясненной, тогда применяются более сложные методы – такие, как компьютерная и магнитно-резонансная томография.
Читайте материал по теме: Что показывает и что входит в МРТ брюшной полости?
КТ наиболее часто помогает в диагностике таких патологий, как острый калькулёзный холецистит, острый панкреатит, аневризма брюшного отдела аорты, мочекаменная болезнь (при ней также возможны боли в животе), хроническая ишемия кишечника. Кроме того, эту диагностику могут назначать для обнаружения:
– воспалительных заболеваний кишечника (в том числе – острого аппендицита);
– осложнений и исходов воспалительных процессов поджелудочной железы;
– некоторых новообразований органов брюшной полости.
– КТ – это самостоятельная диагностика или для того, чтобы картина была полной, пациенту необходимо пройти другие методы обследования желудочно-кишечного тракта?
Всё зависит от конкретной клинической ситуации. Бывает так, что для постановки диагноза проведения компьютерной томографии бывает достаточно. Но возможны и случаи, что она – как и в принципе любой вид диагностики – используется для дополнения другого метода исследования.
Усиленное газообразование в кишечнике может
снижать информативность ультразвукового
исследования органов брюшной полости
Врач УЗИ: Зотолокин Сергей Владимирович
– Сергей Владимирович, как УЗ-исследование может помочь при выявлении причин болей в животе?
УЗИ – один из ведущих методов, с помощью которого можно ответить на целый ряд диагностических вопросов. Принципиальным отличием, например, от гастроскопии является то, что мы обследуем «плотные» органы (печень, поджелудочная железа, селезёнка и ряд других), а не трубчатые и не содержащие преимущественно или только воздух.
Ультразвуковое исследование может обнаруживать признаки воспалительных процессов, новообразований, камни в желчном пузыре, почках и ряд других.
– Существует ли УЗИ-обследование желудка? Насколько оно информативно?
В литературе оно описано, однако на практике малоприменимо из-за низкой информативности. Если, например, в желудке имеется большая опухоль, заметить её мы сможем. При небольших образованиях, воспалительных процессах диагностическая ценность УЗИ применительно к желудку минимальная.
– В каких ситуациях УЗИ не даст чёткой картины состояния желудочно-кишечного тракта?
Такое возможно, например, если:
– УЗИ применяется для оценки органов, для которых оно не предназначено в силу его ограничений как метода диагностики;
– на пути ультразвуковой волны находится газ (например, в кишечнике).
Читайте материал по теме: Вам назначили УЗИ. Что необходимо знать перед исследованием?
Врач-эндоскопист: Калинина Юлия Николаевна
– Юлия Николаевна, зачем нужна гастроскопия? Когда она назначается и что выявляет?
Она применяется для ранней диагностики заболеваний верхних отделов желудочно-кишечного тракта – пищевода, желудка, двенадцатиперстной кишки (например, гастритов, эрозивно-язвенных и опухолевых поражений).
Её назначают при различных симптомах:
– боли в желудке;
– отрыжке;
– тошноте;
– потере аппетита.
Человек может пройти это обследование и по собственной инициативе, без направления доктора.
– В каких ситуациях гастроскопия малоинформативна и не может помочь выявить причину боли в животе?
Это возможно тогда, когда причиной, источником болей не являются пищевод, желудок, двенадцатиперстная кишка, поскольку этот метод предназначен именно для обследования этих органов. В отношении других органов он не даст необходимой диагностической информации.
– Может ли капсульная эндоскопия заменить обычную гастроскопию?
Нет. Во-первых, капсулой нельзя никак управлять во время её движения по пищеварительной трубке. В частности, в желудке она – чисто статистически – может не «увидеть» какие-то патологические образования. Во-вторых (и это принципиальное ограничение метода), при капсульной эндоскопии нельзя взять кусочек ткани на гистологическое исследование.
Применительно к брюшной полости МРТ
имеет ограничения при оценке полых органов
Специалист МРТ: исполняющий обязанности заведующего отделением лучевой диагностики Строков Роман Александрович
– Роман Александрович, как магнитно-резонансная томография помогает гастроэнтерологам в установлении диагнозов пациентам с болями в животе?
МРТ способна обнаруживать многие патологии воспалительной, опухолевой природы, камни в желчевыводящих путях и т.д.
Но, несмотря на то, что этот метод хорошо выявляет изменения паренхиматозных, плотных органов, он имеет ограничения при оценке полых органов брюшной полости.
Во многих случаях МРТ помогает разрешить вопросы, которые остались, например, после проведения УЗИ.
– Состояние каких органов желудочно-кишечного тракта может оценить при проведении магнитно-резонансной томографии врач МРТ-диагностики?
В первую очередь это паренхиматозные органы брюшной полости (печень, поджелудочная железа, селезёнка), окружающая их клетчатка, лимфатические узлы, крупные сосуды. Косвенно оценивается состояние полых органов (кишечника, желудка): прерогатива в диагностике их заболеваний принадлежит эндоскопическим методам.
Исполняющий обязанности заведующего отделением лучевой диагностики: Строков Роман Александрович
– Из рассмотренных нами методов диагностики причин боли в животе какой самый информативный?
Если говорить о сумме ситуаций, когда метод наиболее информативен, то это МРТ. Однако всегда нужно помнить, что в зависимости от органа, заболевания и его стадии, индивидуальных особенностей клинической ситуации первенство может быть у разных методов.
Метод(ы) исследования должен выбирать доктор
Гастроэнтеролог: Сошникова Наталья Витальевна
– Наталья Витальевна, вам, как врачу-гастроэнтерологу, достаточно только инструментальных методов обследования желудка для того, чтобы установить диагноз пациенту?
Нет. Важны ещё и лабораторные исследования. Например, с их помощью можно установить факт наличия микроорганизма Helicobacter pylori (H. pylori), играющего значимую роль в развитии определённой формы гастрита, эрозивно-язвенных поражений и рака желудка.
Также нужно помнить, что инструментальные методы диагностики позволяют оценить строение, структурные изменения органа, тогда как лабораторные дают возможность изучить его функции.
– Может ли пациент самостоятельно разобраться в многообразии диагностики патологий желудка и выбрать подходящий именно ему метод или это должен делать врач?
Метод(ы) исследования должен выбирать доктор, так как один и тот же симптом может свидетельствовать о разных заболеваниях и органах. Например, если болит верхняя половина живота, то дело может быть не только в желудке. Назначит ли при этом доктор гастроскопию, УЗИ, КТ, МРТ и т.д., либо их сочетание, будет зависеть от его диагностических предположений.
Другие материалы по темам:
Рентген желудка: вечная классика или шаг назад?
Что показывает МРТ кишечника?
Что делать, если у ребёнка болит живот?
Наши врачи
Источник
