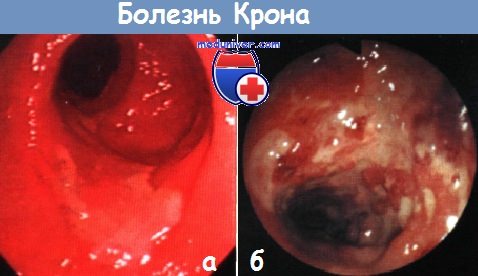
Эндоскопическая картина желудка при болезни крона
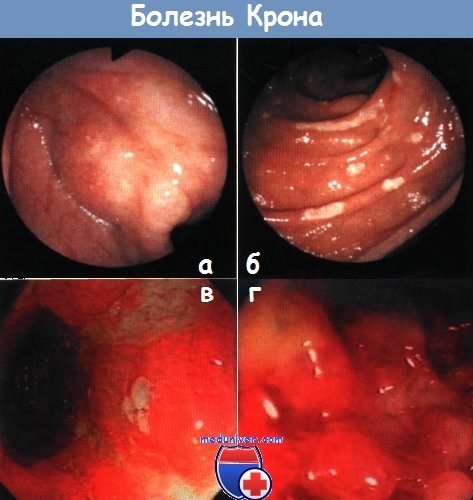
Колоноскопия при болезни Крона. Эндоскопическая картинаБолезнь Крона была впервые описана в 1932 г. Бэррилом Кроном, Леоном Гинзбургом и Гордоном Оппенгеймером в статье, опубликованной в октябрьском номере журнала JAMA за 1932 г. Лишь спустя примерно 20 лет исследованиями, выполненными одновременно рядом авторов, было показано, что поражение при болезни Крона не ограничивается терминальным отделом подвздошной кишки. Поражение ЖКТ на всем протяжении и вовлечение в патологический процесс всех слоев кишки является существенным отличием болезни Крона от неспецифического язвенного колита. Воспаление всей толщи стенки кишки приводит к образованию кишечных свищей, стриктур и конгломератов. Эндоскопическая картина при болезни Крона вариабельна. Существенными признаками ее являются: Признаки болезни Крона – кишечные свищи, индурацию тканей и болезненность – можно выявить уже при осмотре и пальпации заднего прохода. Описание первых случаев заболевания соответствует картине илеита дистального отдела подвздошной кишки, откуда и первоначальное название «терминальный илеит». Типичным признаком болезни являются щелевидные язвы на измененной слизистой оболочке кишки. При выявлении наряду с изменениями в терминальном отделе подвздошной кишки также мелких афтозных изъязвлений в толстой кишке можно диагностировать болезнь Крона. Афтозные изъязвления, отделенные друг от друга более или менее значительными полями внешне неизмененной слизистой оболочки толстой кишки, называют «перескакивающими поражениями». В первоначальном определении болезни Крона под «перескакивающими поражениями» понимались соответствующие изменения, локализующиеся проксимальнее илеоцекального клапана. Эрозии и изъязвления при болезни Крона имеют афтозный характер. Они окружены красным воспалительным ободком. При гистологическом исследовании выявляют изменения, соответствующие выраженному воспалительному процессу. Отличить эрозию от язвы бывает нелегко, что, однако, не имеет клинического значения. Даже если афтозные изъязвления бывают неспецифичными, всегда остаются типичные изменения, которые наблюдаются преимущественно при болезни Крона.
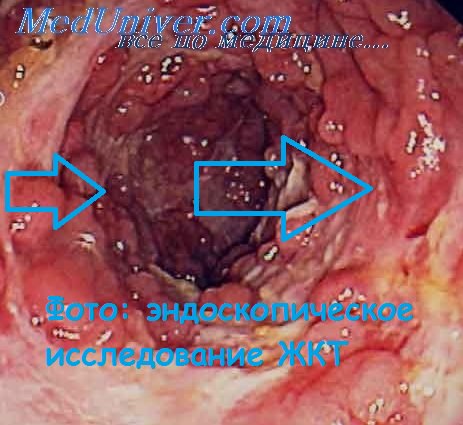
Эндоскопическая картина, выявляемая в толстой кишке при болезни Крона, отличается разнообразием. Дискретное сегментарное поражение в виде сливных изъязвлений с афтозными гиперемированными границами, отделяющими их от полей малоизмененной слизистой оболочки, которые придают последней вид «географической карты», почти однозначно свидетельствует от болезни Крона. При поздних стадиях поражения толстой кишки и терминального отдела подвздошной кишки изменение рельефа слизистой оболочки по типу «булыжной мостовой», а также щелевидные и продольно ориентированные изъязвления, характерные для болезни Крона, приходится дифференцировать с неспецифическим язвенным колитом. «Рельеф (слизистой оболочки) наподобие “булыжной мостовой”» проявляется по-разному. При болезни Крона он характеризуется многочисленными тонкими щелевидными язвами, которые могут быть закрыты утолщенной вследствие воспалительного процесса слизистой оболочкой. Часто описываемые островки слизистой оболочки («булыжники») между глубокими язвами типичны для неспецифического язвенного колита. Для дифференциальной диагностики важное значение имеет переход описанных изменений на терминальный отдел подвздошной кишки. Отмечаются значительные изменения и ригидность илеоцекального клапана. Поскольку воспалительные изменения при болезни Крона затрагивают все отделы ЖКТ, стандартная первичная диагностика включает наряду с УЗИ также гастроскопию и МРТ после энтероклизмы (наиболее предпочтительный метод исследования тонкой кишки). Повторное исследование выполняют лишь в тех случаях, когда его результаты могут повлиять на тактику лечения. Для оценки активности болезни эндоскопия не годится, так как эндоскопическая картина слабо коррелирует с клинической активностью, поэтому обычно пользуются индексом активности по Бесту. Лечебное вмешательство при эндоскопии у пациентов с болезнью Крона может понадобиться при стенозе кишки. При этом речь идет о непротяженном рубцовом стенозе, который следует отличать от стеноза при остром воспалении кишки. Для дифференцирования этих двух состояний прибегают к УЗИ с применением энергетического допплеровского исследования. Стеноз, связанный с острым воспалительным процессом, можно распознать при колоноскопии уже по одной лишь резко выраженной гиперемии, не прибегая к введению контрастного вещества. Больным в таких случаях назначают сначала противовоспалительную терапию в сочетании с энтеральным питанием через зонд. Рубцовые стенозы устраняют с помощью раздуваемого баллона после предварительного проведения в терминальный отдел подвздошной кишки под рентгеноскопическим контролем проволочного проводника. Рентгеноскопия при проведении проводника необходима для того, чтобы убедиться, что он находится в просвете кишки и не перфорировал ее. Баллон для дилатации подводят по проволочному проводнику к месту стеноза через эндоскоп. Его можно наполнить разбавленным контрастным веществом. Для нагнетания контрастного вещества или физиологического раствора в баллон необходим насос, иначе достичь давления, необходимого для расправления стеноза, будет невозможно. Диаметр баллона подбирают с учетом диаметра стенозированного участка кишки. Частота осложнений (перфорация) достигает 4-10%. Применение баллона большого диаметра (25 мм) чаще осложняется перфорацией кишки. Чаще всего дилатацию осуществляют ступенчато, меняя баллоны и доводя его максимальный диаметр до 18 мм. Рекомендуется сначала расправить стеноз до диаметра 15 мм. О том, какой должна быть длительность дилатации, нет единого мнения. Если давление в баллоне после достижения предусмотренного диаметра падает, то оно выбирается в качестве целевого при следующей попытке дилатации.
Выявление эпителиоидно-клеточной гранулемы при гистологическом исследовании биопсийного материала, взятого из стенки кишки, свидетельствует о болезни Крона. Однако диагностические возможности этого признака ограничены. Во-первых, он неспецифичен: гранулемы можно обнаружить и при других воспалительных заболеваниях кишечника, а во-вторых, такие гранулемы не отличаются постоянством, так как их выявляют лишь примерно в 25% случаев подтвержденной болезни Крона. К наиболее важным гистологическим критериям болезни Крона, помимо прочего, относятся: Примерно в 10% случаев хронических воспалительных заболеваний кишечника бывает невозможно понять, идет ли речь о болезни Крона или у больного неспецифический язвенный колит. У половины этих больных диагноз удается уточнить в течение года. Но при этом необходимо учитывать и влияние на картину заболевания проводимого лечения, так как, например, при неспецифическом язвенном колите изменения в прямой кишке в результате терапии (в том числе местной) сглаживаются. У части больных диагноз удается уточнить еще по прошествии некоторого времени, исчисляемого годами. Эндоскопическая картина не играет существенной роли для определения активности болезни Крона. Гораздо большее значение имеет индекс активности болезни Крона (CDAI -Crohn’s Disease Activity Index), определяемый по Бесту (Gastroenterology). В этом индексе учтены существенные признаки болезни Крона, в том числе частота стула, боль в животе, внекишечные проявления, гематокрит. Индекс активности, равный 150 и выше, указывает на обострение болезни Крона. Значение 450 соответствует очень тяжелому состоянию больного. О том, как рассчитать индекс активности болезни Крона, можно прочитать на различных сайтах Интернета. – Также рекомендуем “Инфекционные колиты. Причины” Оглавление темы “Эндоскопические картины при колоноскопии”:
|
Источник
Дифференциация болезни Крона. Эндоскопическая картина болезни Крона
Для болезни Крона характерен полиморфизм эндоскопических симптомов, в то время как при неспецифическом язвенном колите эндоскопическая картина более однообразна.
В зависимости от активности процесса можно оценить различную эндоскопическую симптоматику, сравнивая сопоставимые фазы этих заболеваний.
По мере профессирования заболевания наступают более выраженные изменения, которые позволяют довольно детально дифференцировать эти два заболевания. При стихании процесса и наступлении клинической ремиссии также отмечаются дифференциально-диагностические признаки.
Таким образом, существует ряд довольно четких эндоскопических признаков, на основании которых удается дифференцировать неспецифический язвенный колит и болезнь Крона. Среди них самым важным является характер изменений слизистой оболочки толстой кишки.
При неспецифическом язвенном колите процесс начинается со слизистой оболочки, поэтому изменения ее резко выражены (зернистость, микроабсцессы, поверхностные эрозии, сливающиеся друг с другом, которые имеют вид десквамации поверхностных слоев эпителия). При болезни Крона изменения слизистой оболочки появляются позднее. Различают четыре типа изменений: 1) афты; 2) обширные неглубокие язвы, окруженные воспалительным валиком; 3) округлой формы глубокие язвы, покрытые некротическими пленками; 4) длинные продольные трещины, которые могут распространяться на всю толстую кишку.

Псевдополипы, которые часто (15 %) обнаруживаются при неспецифическом язвенном колите, представляют собой гипергрануляции. Они имеют неправильную форму в виде глыбок, неровную поверхность, цвет их ярко-красный с наложениями фибрина и гноя. В фазе ремиссии они нежные, гладкие, полупрозрачные. При болезни Крона островки воспаленной инфильтрированной слизистой оболочки напоминают псевдополипы: они чаще имеют утолщенную верхушку и широкое основание, около которого располагаются массивные гнойные наложения и некротические пленки.
При длительном течении того и другого заболевания эндоскопические различия могут исчезать, однако при неспецифическом язвенном колите изменения всегда более выражены, процесс, как правило, диффузный и наиболее тяжелые изменения локализуются в дистальных отделах толстой кишки. Эти диагностические признаки позволяют достаточно достоверно установить характер неспецифического процесса.
При дифференциальной диагностике неспецифических поражений толстой кишки следует иметь в виду эрозивные колиты. Они могут быть проявлением инфекционного заболевания (микробного или паразитарного), глистной инвазии (шистозоматоз), различных сосудистых поражений (капилляротоксикоз, ревматизм), осложнением септического или травматического шока и т. д.
Эндоскопическая картина при этих заболеваниях полиморфна. Различают острые эрозивные поражения, когда на слизистой оболочке нормального цвета имеются множественные поверхностные кровоточащие эрозии в сочетании с подслизистыми кровоизлияниями небольших размеров. Реже, особенно при септических состояниях и выраженных глистных инвазиях, преобладают массивные подслизистые кровоизлияния, на фоне которых отмечаются эрозии или язвенные дефекты.
При поражениях сосудов, в зависимости от степени нарушения кровоснабжения, превалируют деструктивные процессы, которые при легком течении могут напоминать картину неспецифического язвенного колита. При более тяжелых процессах происходит отторжение слизистой оболочки, пораженный сегмент имеет вид циркулярной язвы с подрытыми краями, язвенный дефект покрыт фибрином, гнойными и некротическими наложениями.
– Также рекомендуем “Хронические эрозивные колиты. Катаральные колиты”
Оглавление темы “Патология толстого кишечника”:
1. Фазы развития болезни Крона. Диагностика болезни Крона
2. Дифференциация болезни Крона. Эндоскопическая картина болезни Крона
3. Хронические эрозивные колиты. Катаральные колиты
4. Опухоли толстой кишки у детей. Полипы толстой кишки
5. Частота ювенильного полипоза. Эндоскопическая картина полипоза у детей
6. Диффузный полипоз. Семейный аденоматозный полипоз
7. Синдром Пейтца-Егерса. Частота и прогноз синдрома Пейтца-Егерса
8. Диффузный полипоз в детском возрасте. Диагностика диффузного полипоза у детей
9. Гемангиома толстой кишки. Доброкачественные подслизистые опухоли толстой кишки
10. Злокачественные опухоли прямой и толстой кишки. Лимфофолликулярная гиперплазия
Источник
Болезнь Крона — это хроническое, тяжелое воспалительное заболевание желудочно-кишечного тракта, при котором может наблюдаться поражение любого его отдела, начиная полостью рта и заканчивая прямой кишкой. Клинически оно проявляется воспалением всей толщи стенки пищеварительной трубки, образованием язв и рубцов.
Болезнь Крона в цифрах и фактах:
- В 70% случаев патологический процесс развивается в тонкой кишке, в 25% случаев — в толстой кишке, в 5% случаев — в пищеводе, желудке или области ануса.
- Болезнь Крона может начинаться в любом возрасте. Чаще всего — в 20-50 лет.
- Мужчины и женщины болеют примерно одинаково часто.
- Точных данных о том, насколько распространено заболевание, нет. На территории Великобритании на 1500-1800 человек приходится 1 больной.
Почему возникает болезнь Крона?
Причины возникновения болезни Крона точно не установлены. Имеется несколько теорий на этот счет. Наиболее популярная из них гласит, что значительная роль принадлежит неправильной работе иммунной системы. Она начинает воспринимать в качестве чужеродных агентов компоненты пищи, полезные для организма вещества, бактерии, входящие в состав нормальной микрофлоры. В результате белые кровяные тельца, — лейкоциты, — накапливаются в стенке кишечника, развивается воспалительный процесс.
Однако, ученые затрудняются сказать, является ли изменение работы иммунной системы причиной или следствием болезни Крона.
Другие возможные причины заболевания:
- Генетические нарушения: у 5-10% пациентов есть близкие родственники, у которых тоже диагностирована болезнь Крона.
- Нарушения работы иммунной системы, в том числе аллергии, аутоиммунные реакции и заболевания. Кроме того, причиной развития болезни Крона могут стать перенесенные ранее бактериальные или вирусные инфекции, которые могут спровоцировать нарушение иммунного ответа.
- Курение. По данным статистики, у курильщиков болезнь Крона развивается в 2 раза чаще, чем у некурящих людей. Если пациенты продолжают курить, то заболевание протекает у них тяжелее.
- Образ жизни. Чаще всего данная патология регистрируется в экономически развитых странах, причем рост заболеваемости отмечается с 50-х годов ХХ века, когда началось общее улучшение благосостояния стран Европы и США.
Признаки болезни Крона
Симптомы болезни Крона определяются местом локализации поражения, тяжестью заболевания, его продолжительностью и наличием рецидивов. Симптомы болезни Крона делятся на три группы:
- Кишечные.
- Общие.
- Внекишечные.
Кишечные признаки болезни Крона:
- Диарея более 6 раз в сутки. При тяжелом течении заболевания диарея может мешать нормальной жизни и даже полноценному сну.
- Боли. Их локализация будет зависеть от пораженного отдела ЖКТ. В ряде случаев абоминальная боль напоминает картину острого аппендицита.
- Потеря аппетита.
- Снижение веса.
- Кровотечения. Они возникают при изъязвлении стенки пищеварительной трубки. При поражении верхних отделов органов ЖКТ, кровотечения могут носить скрытый характер и обнаруживаться при проведении теста на скрытую кровь в кале. При поражении терминальных отделов толстой кишки, в кале обнаруживаются прожилки крови или темные сгустки. При хроническом тяжелом течении заболевания, такие кровотечения могут вызвать развитие среднетяжелой и тяжелой анемии.
Общие симптомы болезни Крона:
- Повышенная утомляемость.
- Слабость.
- Бледность кожных покровов (при развитии анемии).
- Периодические повышения температуры.
Внекишечные проявления болезни Крона:
- Образование свищей. При длительном течении воспалительного процесса в кишечной стенке, он может привести к образованию свищевых ходов, открывающихся в брюшную полость, влагалище, мочевой пузырь, перианальную область. Это чревато развитием серьезных инфекционных осложнений вплоть до перитонита и сепсиса.
- Артриты.
- Поражение глаз — эписклериты, увеиты.
- Поражение кожи — эритемы, пиодермии, гнойничковые поражения.
- Заболевания печени.
Какое обследование необходимо при подозрении на болезнь Крона?
Заболевание помогают выявить следующие исследования и анализы:
- Эндоскопические методики: ректороманоскопия (осмотр прямой и сигмовидной кишки), колоноскопия (осмотр ободочной кишки). Врач вводит через задний проход пациента специальное эндоскопическое оборудование с видеокамерой и проводит осмотр слизистой оболочки кишки. Эти исследования отличаются высокой информативностью, при этом они не требуют общего наркоза, не нужно делать разрез, на организм во время процедуры не действуют никакие излучения. Колоноскопию широко применяют для скрининга и ранней диагностики различных заболеваний кишечника, в том числе злокачественных новообразований.
- Рентгеноконтрастные исследования кишечника. При подозрении на поражение толстого кишечника проводят ирригографию. Пациенту вводят при помощи клизмы рентгеноконтрастный раствор, а затем делают рентгеновские снимки — на них хорошо видны контуры заполненной контрастом кишки.
- Биопсия. Во время эндоскопических исследований врач может взять фрагмент «подозрительного» участка слизистой оболочки кишечника при помощи специальных инструментов и отправить его в лабораторию.
- Общий анализ крови. Выявляется анемия, воспалительные изменения.
- Биохимический анализ крови позволяет выявить снижение содержания белков, жиров, глюкозы, кальция.
- Анализы кала: микроскопия, бактериологическое, химическое исследование.
- Компьютерная томография (КТ) и позитронно-эмиссионная томография (ПЭТ).
Лечение болезни Крона
Так как причина болезни Крона до настоящего времени неизвестна, эффективных методов лечения не существует. Однако, есть препараты, при помощи которых можно контролировать заболевание, обеспечить длительную ремиссию.
Пациентам назначают противовоспалительные препараты, глюкокортикоиды (препараты гормонов коры надпочечников), иммунодепрессанты, антидиарейные средства.
При тяжелом течении болезни Крона может быть проведено хирургическое лечение. Во время операции удаляют пораженный участок кишки. Но это приводит не к излечению, а лишь к облегчению состояния. Через некоторое время воспаление развивается в соседнем участке кишки.
Некоторым больным требуется несколько операций. Иногда бывает целесообразно удалить большой отрезок кишечника. Если после этого не удается восстановить целостность кишки — хирург накладывает колостому.
Возможные осложнения. Болезнь Крона — предраковое заболевание
Болезнь Крона может осложниться состояниями, которые требуют хирургического лечения, такими как: кишечная непроходимость, нагноение, кишечные кровотечения, перитонит, образование свищей (патологических сообщений петель кишки между собой, с соседними органами, кожей).
Одно из самых тяжелых осложнений болезни Крона — злокачественное перерождение. Причем, если не применяются специальные методы диагностики, опухоль может долго никак себя не проявлять. Она начнет давать симптомы только на поздних стадиях, при этом зачастую обнаруживаются метастазы, прорастание в соседние органы.
Эффективным методом ранней диагностики предраковых заболеваний и злокачественных опухолей толстой кишки является колоноскопия. Это эндоскопическое исследование назначают пациентам с длительными болями в животе, когда их причина неизвестна, при подозрениях на болезнь Крона, неспецифический язвенный колит, онкологические заболевания. Также колоноскопию рекомендуется регулярно проходить всем людям старше 50 лет.
При болезни Крона колоноскопию нельзя проводить, когда заболевание находится в активной стадии.
Вы можете пройти колоноскопию в Европейской клинике — у нас это исследование выполняют опытные специалисты на современном оборудовании. После процедуры вы получите видеозапись с камеры колоноскопа, с которой в будущем можете обратиться к любому врачу. Для уменьшения дискомфорта в Европейской клинике вы можете пройти колоноскопию в состоянии медикаментозного сна.
Источник