Язвенная болезнь культи желудка
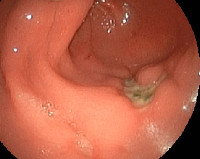
Пептическая язва анастомоза — постгастрорезекционный язвенный дефект в области желудочно-кишечного соустья. Проявляется болью в эпигастрии, околопупочной или правой подреберной области, диспепсией, похудением, астеническим синдромом. Диагностируется с помощью эзофагогастродуоденоскопии, рентгенографии желудка, УЗИ органов брюшной полости, радионуклидного исследования, гистаминового теста, биохимического анализа крови. Для лечения используют антисекреторные, цитопротективные, антацидные, антибактериальные препараты, стимуляторы регенерации. При отсутствии эффекта проводят ререзекцию, ваготомию, удаление желудка или его части, операции на паращитовидных железах.
Общие сведения
Впервые о пептической язве, возникшей у пациента с гастроэнтеростомой, сообщил в 1899 году немецкий хирург Г. Браун. Аналогичный язвенный дефект после гастрорезекции был описан австрийским хирургом Г. Хаберером в 1929 году. По результатам наблюдений, образованием язвы анастомоза осложняется до 5-10% гастроэнтеростомий, 0,5-2% резекций желудка, 0,5-1% антрумэктомий с пересечением блуждающего нерва, 5-15% дренирующих вмешательств с ваготомией. В 90-98% случаях патология диагностируется у больных, прооперированных по поводу язвенной болезни двенадцатиперстной кишки. Особенностью рецидивировавшей пептической язвы является более тяжелое течение с быстрым возникновением опасных для жизни осложнений.

Пептическая язва анастомоза
Причины пептической язвы анастомоза
Дефект слизистой оболочки в области гастроеюнального соустья обычно формируется из-за технических ошибок и сохранения высокого уровня секреции переваривающих компонентов желудочного сока после выполнения хирургического вмешательства. По наблюдениям специалистов в области гастроэнтерологии, причинами образования язвы анастомоза становятся:
- Необоснованно экономная резекция. При удалении менее 2/3 желудка зачастую сохраняется кислотопродуцирующая зона. Ситуация усугубляется отказом от пересечения блуждающего нерва или его ветвей, стимулирующих секрецию пептических факторов.
- Технические ошибки резекции на выключение. При выполнении операции по методу Бильрот II на дуоденальной культе может частично остаться антральная слизистая. Из-за выключения кислого тока указанный участок продуцирует избыток гастрина.
- Высокий тонус блуждающего нерва. Парасимпатическая нервная система стимулирует выделение пептического сока. При вагусной гипертонии или сочетании экономной гастрорезекции с неполной ваготомией сохраняется первопричина пептической язвы.
- Эндокринная патология. Рецидив заболевания отмечается у 75% пациентов с синдромом Золлингера-Эллисона. Повторному образованию язвы также способствует гиперсекреция желудочного сока при гиперпаратиреозе (синдромах Вермера, Сиппла, Шимке).
Патогенез
Основой развития пептической язвы анастомоза является дисбаланс между сохранившимся высоким уровнем производства агрессивных компонентов желудочного секрета, оказывающих повреждающий эффект на слизистую соустья, и снижением активности защитных факторов. Особенности патогенеза заболевания зависят от причин, спровоцировавших рецидив язвенной болезни. При недостаточном иссечении кислотопродуцирующей части желудка соляная кислота и пепсин продуцируются в количестве, практически сопоставимом с дооперационным периодом.
В остальных случаях выявляются условия, способствующие гиперстимуляции париетальных и главных клеток фундальных желудочных желез, — вагусный эффект (при гипертонусе или неполном пересечении блуждающего нерва), гастринемия (при сохранении G-клеток пилорической части, синдроме Золлингера-Эллисона), гиперкальциемия (при гиперпаратиреоидных состояниях). Одновременно в зоне анастомоза в результате послеоперационного нарушения иннервации и кровоснабжения снижается выработка слизи, простагландинов, медленнее восстанавливается эпителий. В результате действие агрессивных факторов недостаточно компенсируется защитными механизмами, в слизистой соустья постепенно формируется язвенный дефект.
Симптомы пептической язвы анастомоза
Заболевание развивается в срок от 6 месяцев до 3 лет после операции. У пациентов появляются интенсивные «голодные» и ночные боли, которые в зависимости от разновидности выполненного анастомоза имеют различную локализацию (околопупочная область, эпигастрий, правое подреберье). Зачастую наблюдается иррадиация болей в левую лопатку, кардиальную область, поясницу. Интенсивность болевых ощущений притупляется после еды, приема атропинсодержащих препаратов, бикарбоната натрия. Возникают диспепсические расстройства: тошнота, рвота, изжога, отрыжка кислым, метеоризм, диарея. При длительном течении пептической язвы боли приобретают постоянный характер, их появление теряет связь с приемом пищи или лекарственных препаратов. Наблюдается нарушение общего состояния пациента, включающее ухудшение аппетита, снижение трудоспособности, потерю веса. Возможна субфебрильная температура тела.
Осложнения
У некоторых больных выявляется пенетрация язвы в соседние органы (поджелудочную железу, брыжейку) с изменением типичного ритма и характера болей. При формировании желудочно-ободочного свища зачастую наблюдается каловая рвота. Частое осложнение пептической язвы — перфорация, сопровождающаяся профузным кровотечением, которое требует немедленной медицинской помощи. Иногда происходит инвагинация тощей кишки в желудок, проявляющаяся кровавой рвотой, сильными болями и возникновением опухолевидного образования в эпигастральной области. При хроническом течении болезни может формироваться сужение анастомоза, приводящее к затруднениям прохождения пищи. В редких случаях диагностируется малигнизация язвы.
Диагностика
Постановка диагноза пептической язвы анастомоза не представляет затруднений при наличии характерной клинической картины и сведений о проведенном оперативном вмешательстве. Диагностика заболевания направлена на определение локализации и размеров дефекта, выявление осложнений и сопутствующих патологий желудочно-кишечного тракта. Наиболее информативными являются:
- Эзофагогастродуоденоскопия. Введение гибкого эндоскопа в пищевод и культю желудка позволяет оценить состояние анастомоза, обнаружить язвенный дефект, выявить гиперемию и отечность слизистой. Во время эндоскопии выполняется биопсия пораженного участка для последующего гистологического исследования.
- Рентгенография желудка. Контрастирование пищеварительного тракта при помощи перорального приема сульфата бария помогает обнаружить характерные признаки пептической язвы на рентгенограмме — наличие «ниши», конвергенцию складок слизистой. Метод также применяется для оценки моторной функции желудка.
- УЗИ брюшной полости. В ходе ультразвукового исследования можно изучить структуру органов пищеварительного тракта и гепатобилиарной системы, состоятельность анастомоза. Методику дополняют проведением дуплексного сканирования сосудов для выявления патологии чревного ствола, брюшного отдела аорты.
- Радионуклидное исследование. Внутривенное введение препарата, меченного радиоизотопом, проводится для определения секреторной функции культи желудка. При пептической язве отмечается избыточное накопление изотопа в области анастомоза, что свидетельствует об оставленном участке антрального отдела.
- Гистаминовый тест. Метод дает возможность исследовать базальную и стимулированную секрецию желудочных желез. Исследование имеет высокую информативность для диагностики синдрома Золлингера-Эллисона, при котором отмечается высокая активность базальной секреции, слабый ответ на подкожное введение гистамина.
В клиническом анализе крови наблюдается умеренный лейкоцитоз, незначительное повышение СОЭ, может снижаться количество гемоглобина и эритроцитов, что является признаком кровотечений из пептической язвы. В биохимическом анализе крови определяется гипопротеинемия, повышение содержания гастрина (при болезни Золлингера-Эллисона), увеличение показателей кальция и паратгормона (при гиперпаратиреозе). Для оценки качества проведенной ваготомии производится инсулиновый тест, положительный результат которого указывает на сохранность волокон блуждающего нерва.
Дифференциальная диагностика проводится с другими видами болезней оперированного желудка, злокачественными желудочными неоплазиями, первичной язвой тонкой кишки, несостоятельностью анастомоза, острым аппендицитом, панкреатитом, холециститом. Кроме гастроэнтеролога пациенту необходимы консультации хирурга, онколога, гематолога, эндокринолога.
Лечение пептической язвы анастомоза
В большинстве случаев эффективным оказывается прием препаратов, снижающих секреторную функцию желудка, — ингибиторов М-холинорецепторов, H2-гистаминоблокаторов, ингибиторов протонной помпы в комбинации с цитопротективными, антацидными, регенерирующими средствами. При возможном хеликобактериозе проводится антибактериальная элиминация возбудителя с помощью β-лактамных пенициллинов, макролидов, других антибиотиков. Медикаментозную терапию дополняют коррекцией диеты. Оперативное лечение рекомендовано пациентам с терапевтически резистентной пептической язвой, гастриномой, осложненным течением заболевания. С учетом клинической ситуации выполняют:
- Корригирующие операции. Позволяют устранить механические или функциональные нарушения пищеварения. Создание условий для максимально физиологического переваривания пищи обеспечивается путем ререзекции с созданием нового анастомоза, трансторакальной или поддиафрагмальной стволовой, селективной проксимальной ваготомии, комбинации этих операций.
- Удаление пораженной части или органа. При повторной пептической язве пациентам с болезнью Золлингера-Эллисона показано удаление доброкачественной опухоли желудка (солитарной гастриномы), резекция желудка с ваготомией, тотальная гастрэктомия. Для коррекции гипертиреоза производится субтотальное или тотальное удаление паращитовидных желез.
Прогноз и профилактика
Послеоперационные гастроеюнальные язвы характеризуются рецидивирующим течением с частыми осложнениями. Прогноз относительно неблагоприятный, у ослабленных пациентов с тяжелыми сопутствующими патологиями возрастает риск летального исхода. Профилактика пептических язв заключается в тщательном выборе метода создания анастомоза, проведении резекции не менее двух третей желудка для снижения кислотопродуцирующей функции, соблюдении техники хирургического вмешательства, назначении эффективной консервативной терапии для эрадикации хеликобактерной инфекции перед операцией, лечении сопутствующих заболеваний.
Источник
Рак культи желудка представляет собой злокачественное новообразование, которое развивается в оставшейся после операции части желудка (культе).
Классификация рака культи желудка
В зависимости от причин развития, рак культи желудка делят на три группы:
- Резидуальный, или остаточный, рак. Он развивается в течение ближайших трех лет после резекции желудка, проводимой по поводу удаления злокачественной опухоли. Возникает он из-за роста злокачественных клеток, которые не были полностью удалены во время операции.
- Рецидивный рак. К нему относят опухоли культи желудка, которые развиваются позже трех лет после удаления злокачественного новообразования. Такой рак считают рецидивом и лечат по другой схеме, чем резидуальный.
- Первичный рак культи желудка. Он развивается после операции, проведенной по поводу доброкачественного заболевания желудка.
Причины развития рака культи желудка
Причины развития первичного рака культи желудка связывают со снижением кислотности желудочного содержимого из-за удаления части секретирующих клеток. Это приводит к развитию хронического гастрита и развитию желудочной дисплазии. Аналогичным действием обладает заброс желчи в культю желудка.
Первичный рак культи возникает у 2-6% больных в среднем через 10-20 лет после резекции желудка. Риски выше у пациентов, которым операция была сделана в молодом возрасте.
Симптомы рака
Рак культи желудка не сопровождается какими-либо характерными симптомами, что осложняет его своевременную диагностику. Его признаки многие пациенты и врачи принимают за пострезекционные расстройства, связанные с воспалительными процессами, рубцовыми изменениями и моторно-эвакуационными нарушениями. Наиболее яркая клиническая картина возникает на поздних стадиях, когда присоединяются общие симптомы.
В целом, симптоматику рака культи желудка можно разделить на три группы:
- Диспептические расстройства — чувство тяжести в желудке, отрыжка, вздутие живота.
- Нарушение проходимости желудочно-кишечного тракта — чувство насыщения или переполнения желудка малым объемом пищи, рвота застойным желудочным содержимым, дисфагия — нарушение глотания.
- Ухудшение общего состояния пациента — общая слабость, быстрая утомляемость, симптомы депрессии, необъяснимое похудание, анемия (развивается на фоне недостаточности питания и хронического кровотечения из опухоли).
На распространенных стадиях характерным симптомом является боль, которая возникает сама по себе, не связана с приемами пищи или усиливается после них.
Диагностика рака культи желудка
Операции на желудке являются фактором риска развития онкологии, и все врачи, наблюдающие данных пациентов, знают об этом. Тем не менее, во многих случаях первичный рак культи желудка диагностируется достаточно поздно, что ухудшает прогноз.
В рамках диагностики проводят следующее обследование:
- Фиброгастроскопия культи желудка. Позволяет провести осмотр всех отделов культи желудка с использованием увеличительной оптики. Такая процедура позволяет не только выявить подозрительные участки, но и взять из них биопсию для последующего гистологического исследования.
- Контрастная рентгенография желудка — позволяет определить растущие экзофитно опухоли, а также нарушение сократительной способности стенки желудка.
- УЗИ, КТ и МРТ — методы медицинской визуализации, которые позволяют определить степень распространения опухоли в стенке желудка и на соседние органы и ткани. С их помощью также определяют наличие регионарных и отдаленных метастазов.
Лечение рака культи желудка
Ключевым моментом в лечении рака культи желудка является хирургическая операция. В рамках хирургического лечения выполняют следующие объемы вмешательства:
- Резекция культи желудка — такая операция проводится при большой культе желудка и небольшого размера опухоли или при локализации новообразования в области соустья.
- Резекция анастомоза вместе с опухолью с последующим наложением другого анастомоза.
- Экстирпация культи желудка — проводится полное удаление оставшейся части желудка с наложением пищеводно-кишечного анастомоза.
При распространенных процессах рекомендуется выполнять удаление рака единым блоком с пораженными тканями. Для этого проводят сложные комбинированные операции с одномоментной резекцией пораженных органов. Также удаляются регионарные лимфатические узлы.
Химиотерапия рака культи
Химиотерапия может назначаться как в предоперационном, так и в послеоперационном периоде, а также в качестве самостоятельного лечения при нерезектабельном раке. Выбор режима химиотерапевтических препаратов зависит от того, первичный это процесс, или вторичный (рецидивирующий или резидуальный).
Лечение первичного рака желудка начинают с назначения капецитабина и оксалиплатина. Применяют данную схему через 4-6 недель после операции курсом в течение 6 месяцев, если позволяет состояние пациента.
При нерезектабельном первичном раке в культе желудка, проводят периоперационную химиотерапию, которая состоит из двух этапов. Сначала назначают 3 цикла ХТ по схемам CF, EOX, ECX или ECF. Ее целью является перевод неоперабельной опухоли в резектабельное состояние. После этого проводят операцию с попыткой радикального удаления опухоли и после нее еще 3 цикла ХТ по прежним режимам.
При паллиативном лечении химиотерапия подбирается с учетом чувствительности опухоли и проводится длительными курсами до потери эффективности.
Химиолучевая терапия
Химиолучевая терапия проводится как самостоятельное лечение при нерезектабельном раке желудка, а также как дополнение к операции при потенциально операбельных опухолях. Как правило, используется дистанционная лучевая терапия. Чтобы добиться максимальной фокусировки излучения на опухоли, производят процедуру планирования с расчетом полей облучения. На сегодняшний день самой прогрессивной технологией является четырехмерное моделирование.
Всю дозу лучевой нагрузки, которую должен получить пациент, разбивают на фракции по 1,5-2 Гр и проводят облучение в течение 5 дней с последующим 2-дневным перерывом. Полный курс может занимать несколько недель. Химиотерапия может назначаться до начала облучения или после его окончания.
Прогноз при раке культи желудка
Однозначно ответить на вопрос о продолжительности жизни при раке культи желудка невозможно, поскольку здесь имеет значение много факторов:
- Своевременность диагностики заболевания.
- Стадия рака желудка на момент постановки диагноза.
- Является ли рак у данного пациента первичным или рецидивирующим.
В целом, при своевременном выявлении опухоли и радикально проведенном лечении удается добиться 5-летней выживаемости в 60-70% случаев.
Профилактика
Перенесенные операции на желудке являются фактором риска данного вида рака. Поэтому всем больным рекомендуется проходить регулярные обследования с использованием эндоскопической техники. Если во время ФГДС выявляются подозрительные очаги неоплазии, проводят множественную биопсию с последующим морфологическим исследованием в лаборатории на предмет наличия признаков атипизма в клетках. Если патологических очагов не обнаруживается, эндоскопию рекомендуют выполнять раз в 1-1,5 года. При наличии очагов дисплазии, исследования повторяют чаще.
Источник
Это хроническое заболевание, морфологическим субстратом которого является рецидивирующее повреждение желудочной стенки или стенки 12-перстной кишки, которое возникает в результате нарушения механизмов регуляции желудочной секреции.
Что такое язвенная болезнь желудка и 12-перстной кишки?
В полость желудка регулярно поступает набор веществ, которые являются пептическими агрессорами: соляная кислота, ферменты. Их действие направлено на расщепление пищевых продуктов. Для того, чтобы эти вещества не повредили стенку желудка или 12-перстной кишки, в желудке вырабатывается специальный защитный фактор, который состоит из слизи и бикарбонатов.
- Преобладание агрессивных факторов в сочетании с истощением защитного слоя приводит к повреждению стенки желудка.
- Появляется эрозия, а затем язва.
- Кислое содержимое желудка попадает в 12-перстную кишку.
- Возникает воспаление — дуоденит, также в её слизистой могут развиваться эрозии и язвы.
- Особое значение в развитии проблемы придается микробу – Helicobacter pylori, который усугубляет и провоцирует повреждение слизистой, как желудка, так и 12-перстной кишки.
Хронический характер патологии предусматривает чередование обострений и ремиссий. Обострения возникают на фоне физических и психических перегрузок, нарушений диеты, вредных привычек. Язвенная болезнь чаще поражает мужчин. Работоспособный возраст основной группы пациентов с язвой желудка указывает на социальную и экономическую значимость проблемы.
Причины язвы желудка
Различают этиологические факторы заболевания и факторы риска, которые повышают вероятность возникновения язвы. Среди причин язвенной болезни различают следующие:
- наличие в организме бактерии Helicobacter pylori,
- снижение местного иммунитета в желудке,
- отягощенная наследственность,
- дисбаланс между защитными факторами слизистой оболочки желудка и его секрецией,
- прием некоторых лекарственных препаратов.
Среди лекарственных препаратов, которые разрушают слизистую оболочку желудка, особо следует выделить нестероидные противовоспалительные препараты (НПВП). Длительное лечение с их помощью, без надлежащей защиты слизистой, приводит к возникновению язв, кровотечениям из них.
Факторы, которые способствуют появлению язвы:
- стрессы,
- физические перенапряжения,
- воздействие алкоголя,
- курение,
- употребление в пищу вредных продуктов (острое, копченое, жареное),
- нарушение режима питания.
Симптомы, которыми проявляется язвенная болезнь при наличии язвы
Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль, в зависимости от характера боли можно понять, где именно локализуется язва. Время возникновения болевых ощущений также важно. Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды. Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.
Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота. Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.
Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе. В этом случае болевой синдром не соотносится с приемом пищи.
Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Другие признаки язвенной болезни желудка
Помимо болевых ощущений о наличии язвенной болезни могут также свидетельствовать следующие признаки:
- Тошнота, иногда сопровождающаяся рвотой. Это происходит вследствие нарушения моторики желудка. При наличии язвы, рвота может начаться спустя 2 часа после приема пищи.
- Изжога. Большинство больных страдают от этого симптома, проявляющегося в виде жжения в надчревной области. При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением.
- Чувство тяжести в животе. Оно наблюдается после приема пищи, причем, вне зависимости от количества съеденного.
- Плохой аппетит. Симптом связан со страхом перед изжогой и рвотой, которые мучают больного после еды. Это психологический фактор, объясняющий ухудшение аппетита стремлением больного избежать неприятных ощущений.
- Отрыжка воздухом может сопровождаться также забросом содержимого желудка в ротовую полость, после чего во рту остается неприятный кисловатый или горьковатый привкус.
- Повышенное газообразование.
Часто больные жалуются на запоры, вызванные нарушением функционирования кишечника. Среди нетипичных симптомов можно выделить белый налет на языке, потливость ладоней, болевые ощущения при надавливании на живот. Иногда язва не проявляет себя никакими симптомами, в этом случае она может быть обнаружена в довольно запущенном состоянии.
Осложнения язвы
Если не заниматься лечением, могут развиться осложнения. Выделяют 5 состояний, которые угрожают пациенту в случае не лечения язвы:
- Перфорация язвы – прободение стенки желудка насквозь.
- Кровотечение – в случае, если нарушена целостность кровеносного сосуда в стенках или на дне язвы.
- Стеноз пилорического отдела желудка – сужение места выхода из желудка, скопление там пищи.
- Пенетрация язвы — прободение язвы в соседний орган.
- Малигнизация язвы – рост злокачественной опухоли.
Методы диагностики язвы желудка
Для того, чтобы поставить окончательный диагноз, необходимо пройти эзофагогастродуоденоскопию (ФГДС), более распространенное название – гастроскопия.
Через ротовое отверстие и пищевод в желудок вводится эндоскоп – это тонкая трубка, которая оснащена специальным оптическим прибором. Так, врач получает возможность наглядно увидеть изнутри желудочно-кишечный тракт. Эндоскопия позволяет оценить размеры язвы, количество (при множественном процессе), локализацию, наличие осложнений. Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Методы лечения язвы желудка
Пациентам важно придерживаться установленного режима дня, по возможности избегать стрессовых ситуаций, не прибегать к курению и употреблению алкогольных напитков, хотя бы на время лечения, соблюдать прописанную доктором диету, придерживаться правильного режима дня. По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
Для каждого пациента подбирается индивидуальное лечение с учетом таких весомых факторов как возраст, физическое состояние, наличие или отсутствие сопутствующих хронических заболеваний. Язва желудка характеризуется как довольно серьезное, смертельно опасное заболевание, поэтому при малейших подозрениях следует незамедлительно пройти диагностику, посетив врача-специалиста.
Медикаментозная терапия состоит из таких препаратов:
- антибактериальные препараты – действие направлено на устранение из организма Helicobacter pylori;
- антациды – средства, снижающие секрецию желудочного сока;
- ингибиторы протонной помпы – их действие влияет на химический состав соляной кислоты, нарушает ее структуру;
- Н2‑гистаминоблокаторы – снижают агрессию желудочного секрета;
- спазмолитики – симптоматические препараты, которые снимают болевой синдром.
Лекарственные препараты необходимо принимать строго по рекомендации врача. Каждый из медикаментов показан только при определенных обстоятельствах заболевания. Прием лекарств необходимо проводить в предписанный срок. Если пациент почувствовал облегчение – это не значит, что препараты можно отменять самостоятельно. Процесс медикаментозного лечения контролируется лечащим врачом, все изменения в прием может вносить только он.
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
При малигнизации (озлокачествлении) язвы необходимо оперативное лечение, объем которого зависит от того, как рано обнаружена опухоль – успела ли она прорасти все слои желудка, или только поразила слизистый и подслизистый слои, успела ли она распространиться на близлежащие органы или лимфатические узлы, или уже дала метастазы в отдаленные органы. Чем раньше выявлена малигнизация язвы, тем меньше будет объем оперативного вмешательства. В таком случае операция по удаению язвы может быть проведена эндоскопически, или лапароскопически. В противном случае проводится расширенное вмешательство традиционным способом.
Профилактика и прогноз
В качестве профилактики язвенной болезни желудка следует:
- уделять сну не менее 6 – 8 часов в сутки;
- минимизировать потребление копченого, жирного и жаренного, такая пища раздражает слизистую оболочку;
- следить за здоровьем зубов, чтобы всегда иметь возможность хорошо пережевывать пищу;
- не допускать частых стрессовых ситуаций, так как они приводят к нервному напряжению и вызывают болевые ощущения в желудке;
- не употреблять алкогольные напитки и не курить;
- при болях в желудке пройти необходимые обследования;
- увеличить количество приемов пищи до 6 в день. Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Важно
Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Источник
