Язва желудка и пробиотик

Загрузка…
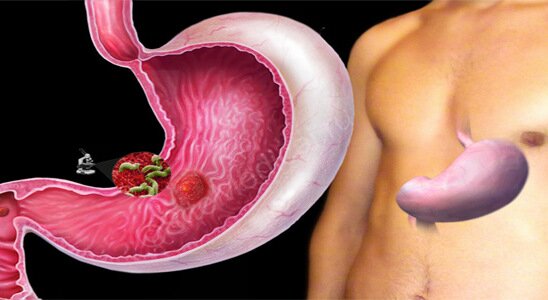
Язву желудка без преувеличения относят к самым распространенным заболеваниям желудочно-кишечного тракта. Подтверждение этому находим в статистике Всемирной организации здравоохранения: по ее данным, ежегодно названная патология диагностируется примерно у 20 из 1000 человек. Зная количество населения Земли, можно представить себе масштабы заболеваемости. Что это за болезнь и каковы ее причины? Какими симптомами проявляется и как ее правильно лечить? На эти и многие другие вопросы мы постараемся сегодня ответить.
Язва желудка и ее причины
При язвенной болезни желудка повреждается ее слизистая оболочка. На ней образуются локальные зоны с дефектами (язвами, эрозиями и воспалениями), которые в ряде случаев захватывают и подслизистые области. Такие повреждения являются следствием воздействия ряда агрессивных факторов – соляной кислоты желудочного сока, пепсина и желчных кислот, которые в силу многих причин начинают преобладать над естественными факторами, защищающими слизистую. При этом количество вырабатываемого желудочного сока обычно не увеличивается.
Но почему вдруг защитные факторы слизистой желудка начинают давать сбой? Тому есть несколько серьезных причин. Назовем их:
- нерациональное питание, преобладание в пище рафинированных продуктов, а также всевозможных колбас и копченостей;
- длительное употребление крепких алкогольных напитков, курение;
- пребывание в постоянном психоэмоциональном напряжении (стрессы);
- употребление ряда препаратов – например, ацетилсалициловой кислоты;
- наличие других заболеваний ЖКТ, таких как гастрит либо дуоденит;
- наследственная предрасположенность.
Помимо этого язву могут спровоцировать различные гормональные сбои в организме и расстройства центральной нервной системы, эндокринные нарушения (например, в поджелудочной железе) и поражения слизистой желудка аллергического и токсического характера. Бывает язвенная болезнь и специфического характера, проявляясь при туберкулезе, сифилисе и СПИДе.
Отдельно следует сказать об инфицировании печально известными бактериями Хеликобактер пилори (Helicobacter pylori). Доказано, что эти микроорганизмы, попадая в организм, словно включают зеленый свет факторам разрушения в желудке: они ослабляют механизмы защиты и одновременно усиливают кислотность желудочного сока. Эти же бактерии, как известно, являются неизменными спутниками язвенной болезни двенадцатиперстной кишки. Честь их открытия принадлежит двум докторам Барри Маршалу и Робину Уоррену, которых удостоили за это в 2005 году Нобелевской премии в области медицины. Сами микроорганизмы были выявлены ими еще в 1983 году и дальнейшие исследования показали, что Helicobacter pylori, закрепляясь на стенках желудка, настолько приживается, что может оставаться там до конца жизни человека. При размножении она разрушает стенки органа, тем самым создавая благоприятные условия для возникновения язв и воспалений. Правда, не все исследователи считают наличие Хеликобактер пилори преимущественной причиной заболевания. Однако отрицать или полностью сбрасывать со счетов это обстоятельство они тоже не могут.
Симптомы язвенной болезни
Самый характерный симптом – болевой. Он локализуется в верхней части живота, под ложечкой и зачастую характеризуется такой остротой и жгучестью (по описаниям многих пациентов будто «нож вонзился»), что порой невозможно терпеть. В других случаях боль преимущественно тупая или ноющая. Для язвенной болезни типичны так называемые боли голода. Они начинаются, когда желудок пустой (то есть в промежутке между приемами пищи) и обычно проходят через полчаса/час после еды. Нередко боли беспокоят по ночам. Во время приступов человек бледнеет, у него выступает холодный пот. Замедляются пульс и дыхание (последнее становится поверхностным). Мышцы живота при этом сильно напряжены и в дыхательном процессе совершенно не задействованы.
Для язвы характерны и такие симптомы, как ощущение тяжести в желудке после еды (словно туда «камень свалился»), чувство его переполненности. Больные часто едят через силу, так как у них снижается аппетит. При этом они теряют в весе, попутно мучаясь тошнотой и рвотой. Характерным спутником язвенной болезни является изжога, при которой за грудиной «горит» так, что люди с трудом сдерживаются, чтобы не застонать. К сожалению, без принятия адекватных лечебных мер течение болезни слишком затягивается, приобретая хроническое направление и характеризуясь сезонными весенне-осенними обострениями.
Но вполне может статься так, что у пациента и не язва вовсе. Похожие симптомы встречаются и при других патологиях желудочно-кишечного тракта. Здесь необходима тщательная диагностика, чтобы подтвердить или исключить именно это заболевание. С этой целью врачи назначают фиброгастроскопическое исследование и рентген. Также берут на анализ желудочный сок, делают биопсию и другие анализы. Если диагноз подтверждается, то больному язвой желудка нужно настроиться на серьезное и длительное лечение заболевания.
Как лечить язву желудка?
Не хотелось бы никого пугать, но каждый из нас должен отдавать себе отчет в том, что язва – опасный недуг, от которого не застрахован никто. Если ее вовремя не диагностировать и не начать правильно лечить, то больных ждут серьезные осложнения – перфорация (появление в стенке желудка сквозного дефекта и выход содержимого в брюшную полость), стенозы, кровотечения, деформации, перерождение язвы в злокачественную опухоль, а также холецистит, панкреатит и т.д. Причем перфорация (или прободение) является одним из самых опасных осложнений, могущее привести к смерти больного. Поэтому при обострении заболевания требуется срочная госпитализация пациента.
Раньше, когда Хеликобактер пилори еще не была открыта, лечение базировалось на антацидных препаратах, обладающих свойством нейтрализации вырабатываемой в желудке соляной кислоты, а также вяжущих, обволакивающих спазмолитических лекарствах. В настоящее время основная терапия направлена на эрадикацию (уничтожение) Хеликобактер пилори. В частности, применяют лечение антибиотиками, назначают специальные противоязвенные препараты. Мы намеренно не называем конкретные медикаменты, чтобы не провоцировать у людей желание заниматься самолечением, чреватым усугублением болезни и ее осложнений. Все назначения должен делать только врач. Он же назначает больным соответствующую диету, неукоснительное следование которой ускоряет выздоровление. Что касается прогноза заболевания, то специалисты оценивают его как условно-благоприятный: своевременное и адекватное лечение не позволяет язве снизить качество жизни пациента, и его трудоспособность потом целиком восстанавливается.
Микрофлора против Хеликобактер
Вновь обратимся к статистике ВОЗ. Ею предъявляются красноречивые показатели: около 60% населения нашей планеты инфицированы Хеликобактер пилори. Она непосредственно определяется у 70-80% лиц, страдающих язвенной болезнью желудка. Взаимосвязь этого недуга с инфицированием названной бактерией вполне доказана, поэтому, как подчеркнуто выше, прием лекарственных препаратов направлен главным образом на ее полное уничтожение.
Но антихеликобактерная терапия – это как палка о двух концах. С одной стороны она уничтожает опасного возбудителя язвы и способствует наступлению выздоровления больных, с другой – она расправляется с полезной кишечной микрофлорой, тем самым снижая качество терапии и, соответственно, ее конечный результат. Каков же выход? Он найден. Для борьбы с Helicobacter pylori успешно применяются пробиотики, и такая терапия язвы желудка считается весьма перспективным направлением в медицине. В пользу этого утверждения говорит, например, открытое исследование, которое было проведено в Российской детской клинической больнице, НИИ педиатрии и детской хирургии (г. Москва) и в столичной медицинской академии имени И.И. Сеченова. Объектом исследования стали около 60 детей, которым была назначено лечение антихеликобактерными препаратами, и которым в схему лечения одновременно включали препараты пробиотиков.
Анализ проведенного исследования показывает, что антихеликобактерная терапия приводит к серьезным нарушениям в кишечной микрофлоре (дисбактериозу). Назначение же препаратов лакто- и бифидобактерий проявилось существенным клиническим улучшением состояния маленьких пациентов. Также снизился риск осложнений от приема антихеликобактерных лекарств. Помимо этого ощутимо нормализовался состав микрофлоры кишечника, и восстановилась ее естественная активность.
Этим и другими исследованиями подтверждено, что лактобактерии (например, Lactobacillus acidophylus и Lactobacillus salivarius) способны эффективно подавлять сцепление (адгезию) Хеликобактер пилори к стенкам слизистой желудка и двенадцатиперстной кишки и тем самым противостоять их размножению. Отмечено, что при добавлении пробиотиков в стандартную схему лечения язвы желудка и других хеликобактерных инфекций значительно улучшаются показатели уничтожения этих патогенных микроорганизмов и снижается частота побочных явлений от применения синтетических антибактериальных препаратов. Видя такие результаты, врачи все чаще рекомендуют таким пациентам препараты, в которых в том или ином виде содержатся штаммы лакто- и бифидобактерий. Нередко их назначают в комплексе вместе с пребиотиками и энтеросорбентами, что лишь усиливает их эффективность.
Источник
Язвенная болезнь желудка это состояние, которое характеризуется образованием локального дефекта слизистой оболочки и подслизистого слоя под влиянием соляной кислоты и пищеварительных ферментов. Для этого состояния характерно рецидивирующее течение, которое сопровождается периодами обострения. При несвоевременном лечении, данное заболевание вызывает серьезные осложнения.
Причины
Одной из главных причин развития данного заболевания является бактерия Helicobacter pylory. Микроорганизм устойчив к влиянию кислотной среды желудка, поэтому эффективное лекарство от язвы желудка должно вызывать гибель бактерии.
К другим предрасполагающим факторам развития язвенной болезни желудка, относят:
- Регулярное воздействие стрессового фактора на организм. Неврозы, депрессивные расстройства и неврастении, способны провоцировать развитие язвенной болезни желудка.
- Нерациональное питание, преобладание в рационе жаренной и жирной пищи.
- Злоупотребление алкоголем и кофеиносодержащими напитками.
- Табакокурение.
- Угнетение защитных сил организма.
- Длительный приём нестероидных противовоспалительных средств (НПВС).
Клинические симптомы
К основным симптомам язвы желудка можно отнести:
- Отрыжка с кислым привкусом.
- Изжога.
- Ощущение тяжести в эпигастральной области.
- Тошнота после приёма пищи.
- Частичная утрата аппетита.
- Снижение массы тела.
К дополнительным признакам язвы желудка относят отвращение к отдельным продуктам питания (чаще жирным и белковым), эпизоды рвоты после приёма пищи, бледность кожных покровов и учащенное сердцебиение во время приступа боли, нарушения стула в виде запоров или диареи.
Диагностика
Для подтверждения клинического диагноза при подозрении на язвенную болезнь желудка используются такие методы:
- Рентгенологическое исследование желудка.
- Гастродуоденоскопия.
- Исследование крови на предмет антител к Helicobacter pylory.
- pH-метрия, направленная на оценку уровня кислотности желудочного сока.
Лечение
Комплексная терапия включает диету при язве желудка, которая направлена на минимизацию агрессивного воздействия пищи на слизистую оболочку желудка, а также на снижение агрессивного влияния желудочного сока. Стандартное лечение язвы желудка включает приём таких групп лекарственных медикаментов:
- Препараты висмута, позволяющие формировать защитную плёнку на слизистой оболочке желудка (Де-Нол).
- Антибактериальные средства, угнетающие процесс размножения Helicobacter pylory (Амоксициллин, Фуразолидон, Кларитромицин).
- Ингибиторы протонной помпы, нормализующие секреторную функцию желудка (Омепразол, Омез).
- Спазмолитические средства (Мебеверин, Но-Шпа).
- Средства, нормализующие моторику кишечника (Мотилиум, Итопдит).
Кроме того, комплексное лечение язвы желудка включает приём седативных медикаментов и пробиотиков, нормализующих баланс кишечной микрофлоры. Нетрадиционная медицина включает народные средства лечения язвы желудка.
К наиболее популярным рецептам можно отнести:
- Облепиховое масло. Этот продукт обладает регенераторными свойствами и помогает за короткий промежуток времени восстановить поврежденную слизистую оболочку желудка.
- Сок алоэ. Свежевыжатый сок растения необходимо принимать по 1 чайной ложке 3 раза в день за 15 минут до еды. Курс лечения составляет 30 дней.
Эффективность народных средств для лечения язвы желудка может быть оправдана только при условии, что эти методы используются в комбинации с основной терапией. Перед использованием народных средств для лечения язвы желудка, рекомендовано получить консультацию гастроэнтеролога.
Высокую эффективность показывает препарат Стимбифид Плюс, содержащий не только компоненты для нормализации микрофлоры в толстом кишечнике, но и компоненты, оказывающие губительное воздействие на бактерию Helicobacter pylory. В ходе многочисленных клинических испытаний было установлено, что курс приема препарата Стимбифид Плюс способствовал эрадикации бактерии, с последующим восстановлением целостности слизистой оболочки желудка.
Метапребиотик Стимбифид Плюс угнетает рост и размножение патогенной микрофлоры в просвете желудочно-кишечного тракта. Входящая в состав аскорбиновая кислота помогает организму бороться с воспалительным процессом и укрепляет иммунную защиту.
Токоферол (витамин Е) ускоряет процесс регенерации эпителия желудка и защищает стенки органа от воздействия агрессивной кислотной среды.
Инструкция по использованию Стимбифид Плюс
Для профилактики язвенной болезни желудка, метапребиотик Стимбифид Плюс назначается по 2-3 таблетки, 3 раза в день, во время приёма пищи. Продолжительность курса приема индивидуальна для каждого человека. В среднем, курс приема длится 1 месяц. После окончания делается перерыв в 2 недели, после чего курс необходимо повторить для закрепления эффекта.
Диета
При диагностированной язве желудка, лечение и диета должны использоваться в комплексе. О том, какие продукты можно есть при лечении язвы желудка, подробно расскажет стол №1 по Певзнеру, разработанный специально для пациентов я язвенной болезнью желудка и двенадцатиперстной кишки. Диета и меню при язве желудка полностью исключает продукты, стимулирующие выработку желудочного сока. Под категорический запрет попадают такие ингредиенты:
- Свежий пшеничный и ржаной хлеб.
- Сдобная выпечка.
- Кондитерские изделия.
- Алкоголь.
- Жирные сорта рыбы и мяса.
- Ячневая и кукурузная крупы, бобовые.
- Специи, соусы, пряности.
- Маринованные продукты.
- Орехи и сухофрукты.
- Овощные ингредиенты, содержащие грубую клетчатку (редис, репа, капуста, ревень, огурцы).
Тактику лечения и диетический рацион необходимо согласовывать с лечащим врачом гастроэнтерологом.
/ Доктор Стимбифид
Источник
XXI век — это время быстрого питания и плохого пищеварения
Джорж Карлин
Все мы знаем, что условия современных крупных городов негативно влияют на человеческий организм. Горожанин живет в постоянных стрессовых нервных ситуациях, вечных спешках и как результат — нерегулярно и несбалансированно питается. Любой крупный город современности, в том числе и столица Российской Федерации, опутывают большое количество закусочных, которые делают возможным, так сказать, «перекус на ходу».
Беря во внимание современный темп жизни – это, казалось бы, действительно очень удобно и к тому же очень оперативно и вкусно. В результате такого образа жизни человек будет подвержен общему снижению защитных свойств иммунитета и большому количеству болезней желудочно-кишечного тракта.
Каждый раз ли мы думаем о вероятных последствиях данного режима питания?
Специалисты из Всемирной организации здравоохранения заявляют, что восемьдесят процентов всех заболеваний так или иначе обусловлены режимом питания, а сорок процентов непосредственно связаны с ним. Нерегулярное и несбалансированное питание обязательно приведет к нарушениям работы пищеварительной системы, дисбиозу, возникновению других серьезных заболеваний. У семидесяти пяти – девяноста процентов пациентов с острыми и хроническими болезнями пищеварительной системы обнаруживается дисбиоз кишечника.
При проникновении условно-болезнетворных микроорганизмов в тонкий кишечник из толстого с последующим их развитием выявляется синдром избыточного роста бактерий. А также, если патогенные бактерии распространяются на верхние отделы системы пищеварения, они способствуют возникновению воспалительных заболеваний и становятся существенным препятствием для восстановления слизистой оболочки. Развитие условно-болезнетворной микрофлоры сопровождается возрастанием количества токсинов в кишечном просвете. Способность пробиотиков обеспечивать защиту слизистых, а также укреплять кишечный барьер, востребована при лечении воспалительных болезней пищеварительной системы.
Главными показаниями к приему пробиотиков в гастроэнтерологии считаются:
- эрадикационная терапия при язве желудка или двенадцатиперстной кишки;
- кишечный дисбиоз;
- синдром раздраженного кишечника;
- воспаления кишечника;
- хронический панкреатит;
- хронические повреждения печени.
Язва желудка и двенадцатиперстной кишки
Язва появляется не от того, что вы употребляете в пищу, а от того, что съедает вас
Мари Монтегю
В век «быстрого питания» редкий житель крупного города может похвалиться полностью здоровым желудком. Особо подверженная данным рискам группа — работники офисов, которым очень часто просто не хватает времени на регулярные приемы пищи для достижения высоких трудовых показателей организации, на которую они трудятся.
По статистике в Российской Федерации на диспансерном наблюдении пребывают около трех миллионов пациентов с язвенной болезнью, при том, что каждый десятый пациент подвергается хирургическому вмешательству. Язвенные поражения слизистой оболочки желудка и двенадцатиперстной кишки часто появляются под воздействием негативных эмоций, нервных перегрузок, стрессов, отсутствия грамотного режима питания, курения, злоупотребления алкогольными напитками, приема НПВС, гормональных средств.
В 2005-м году Нобелевской премии в области медицины были удостоены австралийские ученые Барри Маршалл и Робин Уоррен: ими была открыта бактерия Хеликобактер пилори. Специалистами из Австралии также была тщательно исследована ее роль при гастрите и язвенных болезнях желудка. Данная бактерия часто обнаруживается в слизистой оболочке желудка и при послаблении защитных свойств организма может вызывать язвы. Девяносто процентов случаев язвы двенадцатиперстной кишки и до восьмидесяти процентов случаев гастрита объясняются деятельностью Хеликобактер пилори. В России семьдесят процентов населения являются носителями данного микроорганизма.
Для ликвидации возбудителя язвенной болезни используют антибиотики. Данный способ лечения носит название эрадикация Хеликобактер пилори. Однако антибиотики помогают полностью избавиться от болезнетворного микроорганизма не каждый раз. Довольно часто к ним может развиться устойчивость, а Хеликобактер пилори продолжает развиваться в слизистой оболочке желудка. Также применение антибиотиков может стать причиной нарушений в нормальной микрофлоре кишечника, кишечного дисбиоза и синдрома чрезмерного бактериального роста. Прием пробиотиков в терапии язв желудка и двенадцатиперстной кишки будет основой для предупреждения развития дисбиоза.
Ученые отметили, что применение таких полезных бактерий как: ацидофильная палочка, Bifidobacteriuminfantis, Streptococcusfaecium вдвое повышает переносимость антихеликобактерной терапии при гастрите и язвах двенадцатиперстной кишки у детей. Ребенок, который принимал пробиотические препараты, может избежать таких побочных эффектов эрадикации Хеликобактер пилори, как понос, метеоризм, запоры. Анализ большого количества клинических исследований продемонстрировал, что профилактическое назначение пробиотических препаратов детям, получающим терапию в виде антибиотиков, способствует предотвращению одного случая диареи из семи возможных.
 Могут ли пробиотики подействовать прямо на инфекционного возбудителя Helicobacterpylori?
Могут ли пробиотики подействовать прямо на инфекционного возбудителя Helicobacterpylori?
В процессе лечения язвенной болезни особой популярностью пользуется применение пробиотических препаратов, способствующих становлению лучших условий для роста полезной микрофлоры и размножения полезных штаммов микроорганизмов.
Как показывают исследования, прием пробиотических средств повышает эффективность процесса эрадикационной терапии. В течение четырех недель 138 пациентов перед эрадикационной терапией принимали йогурт с пробиотиками, который содержал бифидо- и лактобактерии. Результат показал, что эффективность такого лечения значительно выше по уничтожению возбудительного агента. Во время провождения другого исследования 206 испытуемых (язвенных больных) получали пробиотики и лактоферрин в комбинации с обычной тройной терапией антихеликобактериями (амоксициллин, эзомепразол, кларитромицин).
Лечение, проведенное таким способом, повышало частоту эрадикации возбудителя Helicobacterpylori и способствовало улучшению восприятия терапии, которая включала антибиотики. Разумеется, сегодня доказательств о том, что пробиотики увеличивают частотность эрадикации возбудительного агента Helicobacterpylori недостаточно, но бесспорен тот факт, что они с помощью непрямого действия на инфекционного агента способствуют лечению язвенной болезни двенадцатиперстной кишки и желудка.
Основываясь на свои исследования ученые подытожили, что бифидо- и лактобактерии за счет выработки бактериоцинов и выделения органических кислот могут подавлять рост микроорганизмов-возбудителей Helicobacterpylori и при этом противостоят их прикреплению к клеточному эпителию. К тому же у больных хеликобактерной инфекцией пробиотики могут повысить иммунитет и стимулировать возрождение собственных сил организма человека против инфекции. Применение пробиотиков против заболеваний, вызванных возбудителем Helicobacterpylori, позволяет не просто восстановить микрофлору кишечника, но и подействует на возбудителя Helicobacterpylori непосредственно опосредованно с помощью стимуляции всех факторов иммунной защиты. Пробиотические препараты обеспечивают возобновление обычной микрофлоры в кишечнике в процессе лечения антибиотиками язвенной болезни в случае, если составляющие их штаммы микроорганизмов высокоактивны, не подвержены разрушению в желудочной кислоте и устойчивы к воздействию антибиотиков.
Главными основаниями для выбора пробиотика являются:
- присутствие язвенного изъяна слизистой оболочки двенадцатиперстной кишки или желудка
- назначение терапии, направленной на уничтожение патогенного возбудителя Helicobacterpylori.
Правильно выбранный пробиотик эффективно подействует на патогенный возбудительный агент путем стимуляции факторов иммунной защиты, снизит частоту побочных эффектов терапии антихеликобактериями, которая предполагает прием антибиотиков, обеспечит отличную переносимость этой терапии и восстановит микрофлору в кишечнике.
Синдром раздражения кишечника
 Сегодня проблема психосоматических заболеваний актуальна как никогда. Зачастую возникновение и протекание психосоматических заболеваний напрямую связано с возникающими стрессами. Возрастание количества пациентов, которые страдают от этих заболеваний, легко объясняется чрезмерной психологической нагрузкой, особенно актуальной для жителей больших городов.
Сегодня проблема психосоматических заболеваний актуальна как никогда. Зачастую возникновение и протекание психосоматических заболеваний напрямую связано с возникающими стрессами. Возрастание количества пациентов, которые страдают от этих заболеваний, легко объясняется чрезмерной психологической нагрузкой, особенно актуальной для жителей больших городов.
Нарушения желудочно-кишечного тракта, порою именуемые синдромом раздраженного кишечника (СРК) — это один из самых ярких образцов подобной патологии. Часто к доктору обращаются больные с жалобами на вздутие живота, боль в животе или расстройства стула. В большинстве случаев все они страдают от синдрома раздраженного кишечника. Это заболевание приобрело уже во многих странах характер эпидемии.
СРК является общим функциональным расстройством кишечника, часто хроническим. Этим заболеванием страдает приблизительно 20 процентов взрослых в развитых странах. Кроме дискомфорта или боли в животе, симптомами СРК могут быть: диарея, запор, их чередование, растяжение брюшной стенки (вздутие живота). До сегодня точные причины возникновения таких проявлений СРК не установлены. Считается, что СРК появляется у людей по причинам нарушения всасывающей и двигательной функции кишечника. В таких случаях кишечная стенка приобретает чрезмерную чувствительность к воздействиям: волокнистая или жирная пища, газообразование в кишечнике, стрессы и психоэмоциональные расстройства.
Диагноз синдрома раздраженного кишечника — это так называемый «диагноз исключения», поскольку до сих пор нет абсолютного диагностического тестирования. Для того, чтобы диагностировать СРК, необходимо исключить все патологии желудочно-кишечного тракта. Также нет какого-либо общепризнанного стандартного способа лечения СРК, но в терапии зачастую прибегают к использованию кишечных антисептиков, спазмолитиков, психотерапии. Самые значительные моменты при лечении СРК и облегчении состояния больных это восстановление с помощью пребиотиков и пробиотиков, обычной, привычной для кишечника микрофлоры, изменение образа жизни и рациона питания пациентов. Активное действие пробиотиков при синдроме раздраженного кишечника связано, в первую очередь, с их воздействием на разные физиологические механизмы заболевания, с улучшением пищеварительной, моторной, и барьерной функций кишечника, снижением газообразования.
Исследования показали, что при синдроме раздражения кишечника помогают разнообразные виды лактобактерий. Главным образом помогают бактерии Lactobacillusplantarum . В общем обзоре, который включает в себя несколько клинических исследований, было доказано, что пробиотиковая терапия угнетает возникновение главных симптомов СРК. Результаты позволили исследователям сделать вывод, что пробиотики облегчают протекание заболевания и могут при необходимости использоваться как дополнительные средства к обычной терапии.
Воспалительные заболевания кишечника
Наша современная жизнь полна благами цивилизации и каждый день открывает нам бесконечные новые возможности. Мир никого не ждет и мы каждый день исследуем его чертоги. Современная медицина шагает семимильными шагами вперед: с каждым днем инновационные технологии, оборудование и материалы сокращают количество неизлечимых заболеваний. Однако все же есть заболевания, причины возникновения которых до конца не известны. К таким болезням можно относить и воспалительные заболевания кишечника: болезнь Крона, язвенный колит. Только в России от воспалительных заболеваний кишечника страдают 500 тысяч человек. К основным симптомам воспалительных заболеваний относят: режущую боль в районе живота, диарею или запор, колики, потерю аппетита и веса, метеоризм, усталость, повышение температуры.
Причины язвенного колита и болезни Крона еще не установлены до конца, но главную роль играет ослабленный иммунитет, который способствует развитию воспалительных реакций на стенке кишечника. Отмечают также участие генетических, психоэмоциональных и инфекционных факторов при процессе прогрессирования воспалительных заболеваний кишечника. Многие из специалистов рассматривают влияние патогенного эффекта бактериальных или вирусных агентов и придают особое значение нарушению баланса между непатогенными и патогенными микроорганизмами в просвете кишечника.
Болезнь Крона
 Болезнь Крон — заболевание названое в честь американского доктора, который впервые дал ему описание в начале 20 века. Как правило, болезнь возникает у молодых людей и диагностируется такой симптоматикой: язвы на кишечной стенке, постоянные боли в животе, повышенная температура тела, диарея, кишечное кровотечение и потеря веса.
Болезнь Крон — заболевание названое в честь американского доктора, который впервые дал ему описание в начале 20 века. Как правило, болезнь возникает у молодых людей и диагностируется такой симптоматикой: язвы на кишечной стенке, постоянные боли в животе, повышенная температура тела, диарея, кишечное кровотечение и потеря веса.
Болезнь Крона возникает в тонком кишечнике, частично может поразить толстый кишечник и привести к утолщениям кишечной стенки, что в свою очередь к одновременному уменьшению просвета кишки порою до развития окончательной непроходимости кишечника, которая требует оперативного не отлагаемого вмешательства. Однако, хирургический метод лечения иногда полностью не избавляет больного от симптомов болезни. Предварительные выводы клинических исследований показывают, что восстановление концентрации полезных микроорганизмов в желудочно-кишечном тракте сможет сыграть важную роль при проведении терапии болезни Крона. Обострение болезни может предупредить благоприятный эффект пробиотика, который содержит смесь различных штаммов лакто-, бифидобактерий и Streptococcussalivariusthermophilus. Результаты лечения показывают, что у пациентов, которые получали пробиотики, рецидив заболевания Крона наблюдался в четыре раза реже, чем у пациентов, получавших обычную терапию. Исследования показали, что использование бактерий Lactobacilluscasei или Lactobacillusbulgaricus значительно уменьшает воспаление ткани кишечника при болезни Крона.
Язвенный колит
Язвенный колит — это воспалительная болезнь, которая поражает слизистую оболочку внутри толстого кишечника. Причины проявления язвенного колита, подобно, как и при болезни Крона, еще пока изучены не до конца. Симптоматика язвенного колита:
- устойчивые боли в животе;
- язвенные дефекты стенки кишечника;
- диарея;
- повышение температуры тела;
- кишечные кровотечения;
- потеря веса.
Очагом воспаления является нисходящая кишка, затем оно распространяется по всему толстому кишечнику. Основной симптом язвенного колита — это присутствие в стуле крови. Неспецифический язвенный колит лечат с помощью антимикробных препаратов, стероидных гормонов. До 20-25 процентов пациентов с диагнозом язвенного колита нуждаются в хирургическом лечении. Клинические и экспериментальные исследования показали уменьшение воспаления толстой кишки с помощью употребления пробиотиков пациентами с заболеваниями кишечника, которые перенесли операции. Во время воспалительных процессов кишечника механизм действия пробиотиков состоит из:
- притупления роста патогенных бактерий;
- повышения защитной функции слизистой оболочки;
- иммунорегулирующего действия;
- регуляции секреции противовоспалительных веществ.
Полезные микроорганизмы прикрепляются к стенкам кишечника, проникают в бактериальный слой кишечника и поверхность эпителия, создавая промежуточный слой, который препятствует проникновению вредных микроорганизмов сквозь эпителий кишечника.
Лактобактерии самые устойчивые к существованию в верхнем отделе желудочно-кишечного тракта и дают иммунный ответ, что не скажешь о бифидобактериях. Бифидобактерии способны больше повлиять на уничтожение патогенных микроорганизмов.
Купить продукцию Ветом, можно здесь: https://uzturs.info/
Автор публикации, Юрий Яковлев
Читать седьмую главу
Читать девятую главу
Источник
