Искусственный пищевод из желудка

Показания и этапы реконструкции пищевода (эзофагопластики) толстой кишкой за грудиной
а) Показания к пластике пищевода толстой кишкой за грудиной. Размещение толстой кишки за грудиной для реконструкции или шунтирования пищевода применяют очень редко. Толстая кишка может быть расположена субстернально, если у больного уже был удалён пищевод, но его реконструкция не удалась. В такой ситуации бывает необходимо разместить трансплантат в стороне от первоначального ложа пищевода.
В редких случаях при раке пищевода предпочтительна паллиативная операция без выполнения эзофагэктомии. Больные с трахеопищеводными свищами обычно неизлечимы. Попытки удаления пищевода почти всегда ставят перед хирургом неизбежную проблему пластики дефекта трахеи или бронха.
Кроме того, паллиативная операция без удаления пищевода показана и больным без трахеопищеводных свищей, имеющим несомненные признаки врастания злокачественной опухоли в трахею, выявленные при бронхоскопии. У таких больных может быть полная обтурация пищевода опухолью, а при наличии трахеопищеводного свища — повторные аспирации пищевых масс с развитием пневмонии.
Им можно выполнить паллиативную операцию — шунтирование пищевода частью толстой кишки, помещённой за грудиной. Эта операция ликвидирует дисфагию и позволяет больному принимать пищу и пить.

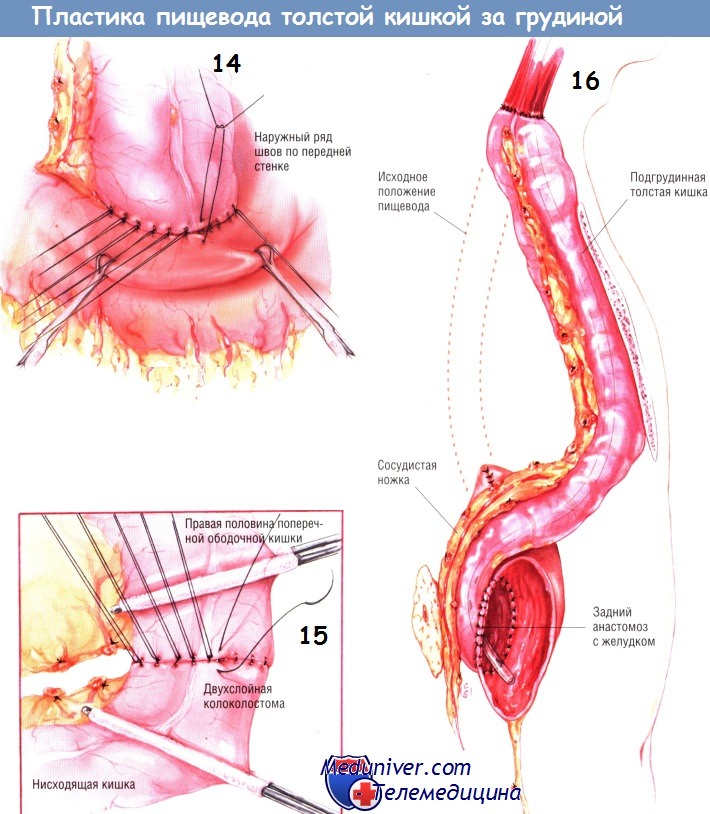
б) Техника и этапы реконструкции пищевода толстой кишкой за грудиной. Больных, подвергающихся операции шунтирования пищевода, укладывают на операционный стол навзничь, им обрабатывают и обкладывают стерильным бельём переднюю поверхность груди и живота. Голову больного поворачивают направо. Выполняют широкую срединную лапаротомию. Подготавливают длинный трансплантат из сегмента толстой кишки, который будет служить шунтом пищевода.
В трансплантат входит большая часть поперечной ободочной кишки, селезёночный угол и большой участок нисходящей ободочной кишки, кровоснабжаемые из общего притока — восходящей ветви левой толстокишечной артерии. Отделяют сальник от поперечной ободочной кишки, мобилизуют из забрюшинного пространства левую половину толстой кишки. Хирург может рассчитать точки пересечения правой половины поперечной и нисходящей ободочной кишки и затем измерить длину толстокишечного трансплантата пупочной тесьмой.
Вычисляют адекватную длину толстой кишки: трансплантат должен достигать шеи с некоторым избытком. Жизнеспособность трансплантата, определяющаяся кровотоком по восходящей ветви левой толстокишечной артерии, можно проверить, наложив зажим «бульдог» на основание срединной толстокишечной артерии и краевую артерию проксимально и дистально от предполагаемых мест пересечения кишки. После того, как хирург убедится в жизнеспособности трансплантата, он пересекает между двумя зажимами краевые артерии на его концах.
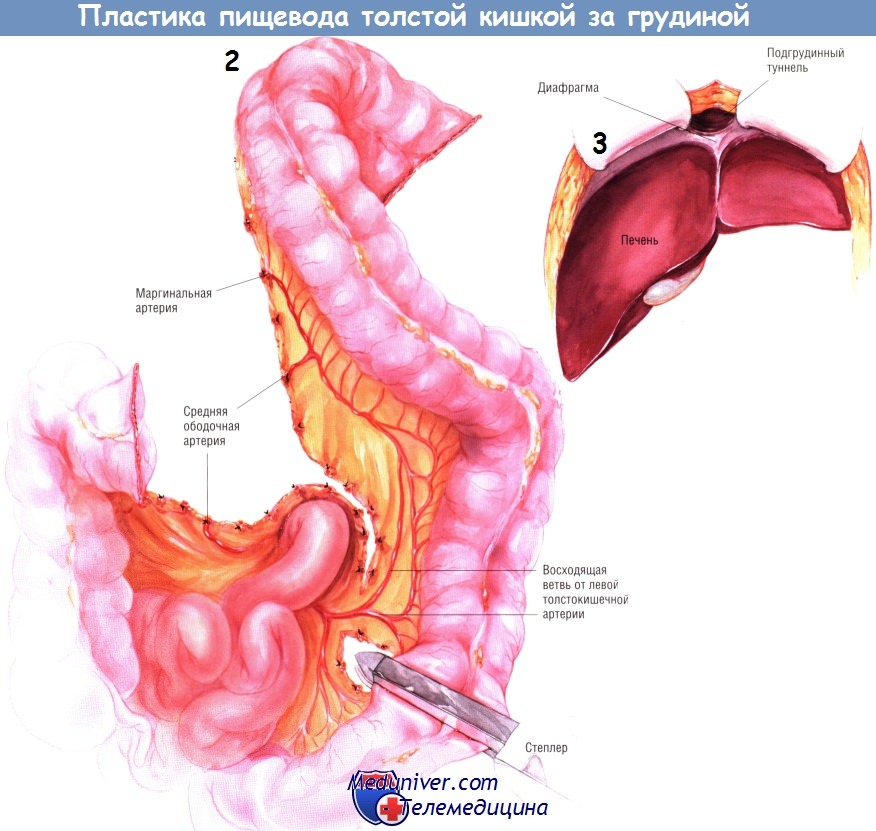
Кроме того, лигирует и пересекает среднюю толстокишечную артерию проксимальнее её бифуркации. Брыжейку поперечной ободочной кишки рассекают вплоть до восходящей ветви левой толстокишечной артерии.
Мобилизацию трансплантата из длинного сегмента ободочной кишки завершают освобождением селезёночного угла. После этого толстую кишку разделяют проксимально и дистально при помощи линейного степлера.
Если у больного ранее не использовали доступ на шее, проводят криволинейный разрез, начинающийся на 1 см выше яремной вырезки грудины и продолжающийся влево, над средней частью грудиноключично-сосцевидной мышцы. В косметическом отношении он выгоднее, чем разрез по переднему краю грудино-ключично-сосцевидной мышцы. Рассекают подкожную мышцу шеи, отсепаровывают её края по периферии разреза на глубину около 1 см. Лопаточно-подъязычную мышцу (m. omochyoideus) и среднюю щитовидную вену пересекают.
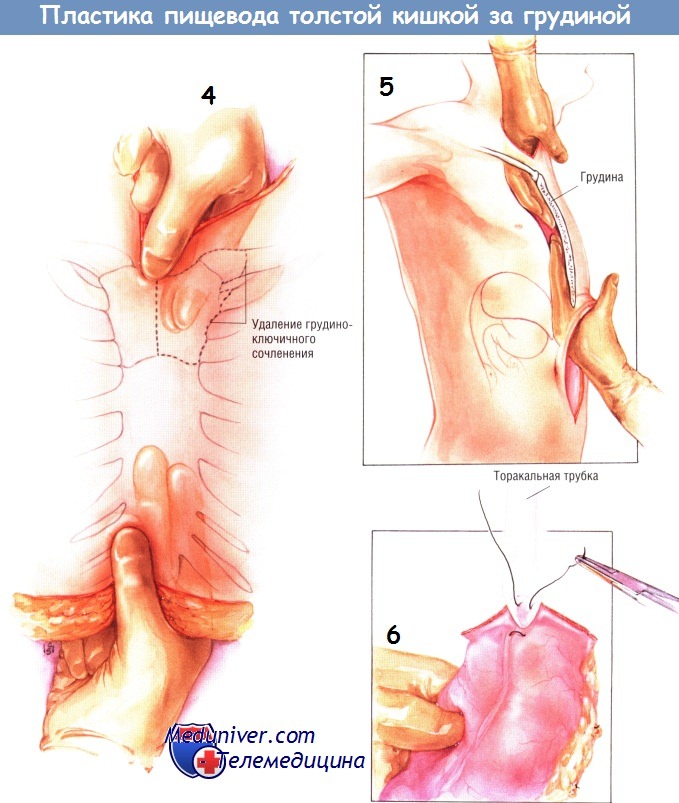
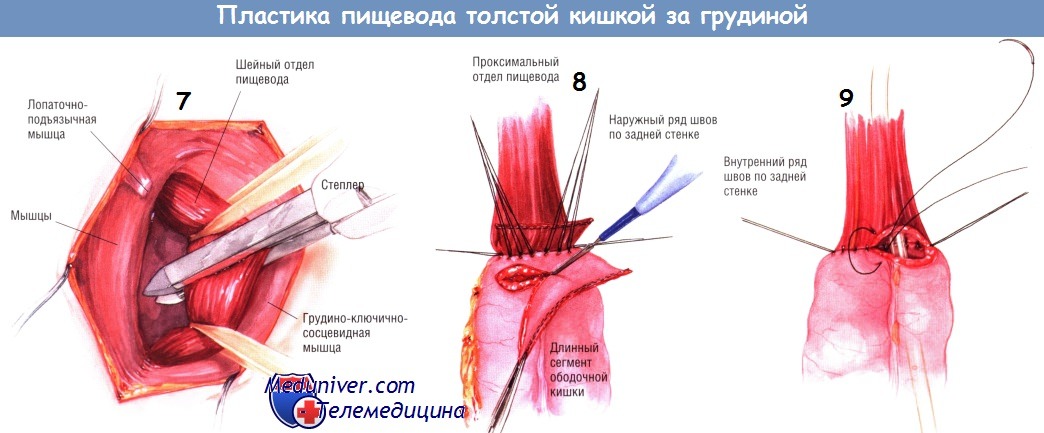
Ранорасширителем отодвигают трахею и щитовидную железу медиально, а грудино-ключично-сосцевидную мышцу — латерально, остерегаясь излишнего натяжения возвратного гортанного нерва или влагалища сонной артерии. Пищевод с введённым в него зондом легко обнаружить при пальпации. Пищевод выделяют по окружности и захватывают зажимом Бебкокка. Выделять пищевод следует осторожно, чтобы не повредить возвратные гортанные нервы. Для обведения шейного отдела пищевода используют малый дренаж Пенроуза.
Если у больного уже сформирована эзофагостома, её выделяют из окружающих тканей и разводят края предыдущей раны на шее. Проводят диссекцию вглубь до превертебральной фасции.
После этого создают подгрудинный туннель. Внизу, после иссечения мечевидного отростка, хирург легко проникает в пространство по краю надкостницы задней поверхности грудины. Это пространство заполнено только рыхлой клетчаткой, потому в нём можно создать туннель, поднимаясь снизу вверх, вдоль надкостницы задней поверхности грудины. Перфорации плевры при этом, как правило, не происходит. Если левое грудино-ключичное соединение слишком выступает, может понадобиться срезать его костными кусачками или ножом Lebske, чтобы оно не сдавило толстокишечный трансплантат.
После того, как канал будет сделан, к проксимальному концу трансплантата одиночными швами шёлком № 2/0 фиксируют торакальную дренажную трубку размером 32 Fr. Это облегчит проведение длинного сегмента толстой кишки по субстернальному пространству. Торакальный дренаж проводят снизу в загрудинном пространстве и захватывают сверху. Затем трансплантат, фиксированный к дренажной трубке, осторожно протягивают на шею. При подтягивании толстокишечного трансплантата он должен проходить позади желудка. Таким образом, впоследствии питающая сосудистая ножка трансплантата ложится сзади от желудка.
Трудностей при формировании трансплантата адекватной длины быть не должно. Пищевод пересекают линейным степлером чуть выше верхней апертуры грудной клетки. Толстая кишка должна удобно лечь в ране на шее, после чего без натяжения накладывают эзофагоколоанастомоз «конец в конец». Анастомоз создают двумя рядами одиночных узловых швов шёлком № 3/0. Наружный ряд швов по задней поверхности соустья создают до вскрытия просвета пищевода. Удаляют линии скобок как с пищевода, так и с кишки. Накладывают внутренний ряд швов по задней поверхности соустья, проводя шёлковые лигатуры № 3/0 насквозь через стенки пищевода и толстой кишки.
Прежде чем приступить к швам на передней стенке анастомоза, продвигают назогастральный зонд из пищевода в кишку. Позднее его конец будет находиться в желудке. Внутренний ряд отдельных узловых швов по передней стенке соустья делают шёлком № 3/0, вкалывая иглу изнутри кнаружи на кишке и снаружи внутрь на пищеводе. Наружный ряд по передней стенке анастомоза представлен серией ламберовских швов из шёлка № 3/0.
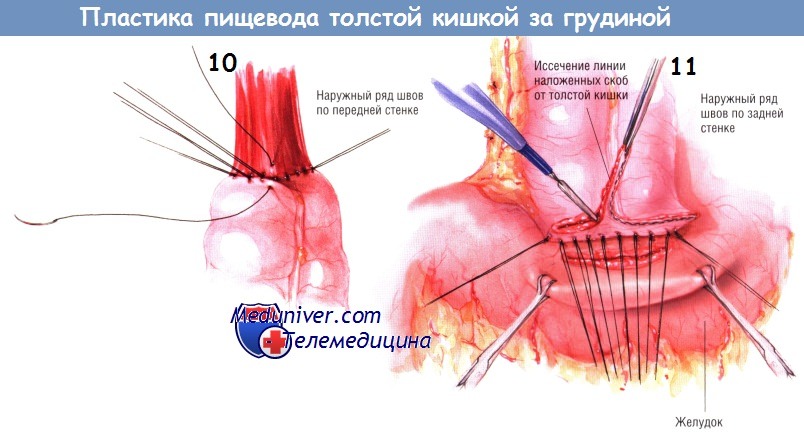
Следующий этап операции — кологастростомия по задней поверхности тела желудка. Прежде чем приступить к наложению дистального анастомоза, необходимо иссечь избыточную длину толстокишечного трансплантата. Между ним и желудком накладывают стандартное соустье двухрядными швами: наружным рядом — из одиночных узловых швов, внутренним — непрерывным швом. Сначала создают наружный ряд швов по задней стенке анастомоза (швы Ламбера, одиночные узловые шёлком № 3/0).
Электроножом иссекают линию скобок на толстой кишке и формируют отверстие на желудке. Внутренний непрерывный герметизирующий шов по задней стенке анастомоза делают синтетической рассасывающейся нитью № 3/0.

Его продолжают как внутренний шов по передней стенке анастомоза по способу Connell. Перед закрытием внутреннего шва передней стенки соустья назогастральный зонд продвигают из дистального отдела толстокишечного трансплантата в желудок. Кологастростомию завершают наложением наружного ряда ламберовских швов по передней стенке шёлком № 3/0. Завершённый шунт проходит в грудной клетке за грудиной и позади желудка в брюшной полости.
Целостность ободочной кишки восстанавливают колоколостомией. Правую половину поперечной ободочной кишки и дистальную часть нисходящей ободочной соединяют стандартным двухрядным анастомозом. Как правило, последний может быть наложен выше корня брыжейки толстой кишки при условии выделения правой половины толстой кишки из забрюшинного пространства и мобилизации сигмовидной кишки. Если концы кишки не удаётся свести без натяжения, тогда необходимо провести расширенную мобилизацию восходящей ободочной кишки и повернуть её вниз, после чего наложить анастомоз ниже корня брыжейки тонкой кишки.
Существует несколько вариантов проведения шунта за грудиной и выключения грудного отдела пищевода. Если пищевод остался на обычном месте и был выключен из пассажа пищи, возможно (хотя и очень редко), что изолированный его сегмент между шеей и обтурирующей опухолью прорвётся по проксимальной линии скобок и разовьётся медиастинит. Исходя из этих соображений, в проксимальный отдел пищевода через кисетный шов (шёлк № 3/0) можно провести узкий катетер. Катетер выводят на шею и оставляют для декомпрессии пищевода.
Хирург также может перевязать место перехода пищевода в желудок куском пупочной тесьмы, что особенно важно при наличии пищеводно-трахеального свища. Такой манёвр предотвращает рефлюкс желудочного содержимого в проксимальный отдел пищевода, чреватый попаданием пищи через трахеопищеводный свищ в лёгочное дерево. Если хирург выполняет перевязку пищеводно-желудочного соединения, он должен отделить блуждающие нервы от пищевода и сохранить их, а тесьму провести под ними.
Если предполагают, что блуждающие нервы были повреждены во время диссекции проксимального или дистального отдела пищевода, либо в них врастает опухоль, тогда через абдоминальный доступ можно выполнить пилоромиотомию или пилоропластику. Создают питательную еюностому по методу, описанному выше в статье «Эзофагогастрэктомия через раздельные абдоминальный и торакальный доступы». Послойно закрывают рану на шее, оставляя малый дренаж Пенроуза около эзофагоколоанастомоза. Брюшную полость закрывают без дренажей.
P.S. При необходимости выполнения антирефлюксной процедуры лучше выполнить одну из ранее приведённых антирефлюксных операций (Ниссена, Toupet).

– Также рекомендуем “Показания и этапы операции при разрыве дистального отдела пищевода (синдроме Бурхаве)”
Оглавление темы “Этапы операций на пищеводе.”:
- Показания и этапы эзофагэктомии через пищеводное отверстие диафрагмы с эзофагогастроанастамозом
- Показания и методика удаления пищевода через пищеводное отверстие диафрагмы с пластикой сегментом толстой кишки
- Показания и этапы пластики желудком после удаления гортани, глотки и пищевода (ларингофарингэктомии)
- Методика и этапы пластики тощей кишкой после удаления гортани, глотки и пищевода (ларингофарингэктомии)
- Показания и этапы реконструкции пищевода (эзофагопластики) толстой кишкой за грудиной
- Показания и этапы операции при разрыве дистального отдела пищевода (синдроме Бурхаве)
- Показания и методика операции выключения пищевода при его разрыве (синдроме Бурхаве)
- Методика и этапы закрытия эзофагостомы
- Методика и этапы восстановления пищевода при перфорации шейного отдела
- Методика и этапы восстановления пищевода при перфорации грудного отдела
- Методика и этапы операции при трахеопищеводном свище
Источник
Пластика пищевода – процедура по замещению удаленного тракта или отдельных его частей. Она может быть произведена сразу после резекции или отложена на определенный срок (обычно на 4-6 месяцев). Процедура является довольно сложной и поэтому ее стоимость не дешевая. Цена варьируется от 60 000 до 150 000 рублей.
Показания к проведению
 Операцию по пластике пищевода назначают в следующих случаях:
Операцию по пластике пищевода назначают в следующих случаях:
- Атрезия пищевода – когда наблюдается большой диастаз. Если отсроченный анастомоз не получилось наложить или он был наложен, но неудачно (возникновение эзофагостомии).
- При каустическом ожоге желудка, если бужирование не дало должного результата.
- Травмирование пищевода из-за продолжительного пребывания в нем постороннего предмета.
- Опухоли пищевода.
- Нарушения двигательной функции.
Существует 4 вида хирургического вмешательства:
- толстокишечным трансплантатом;
- желудочной трубкой;
- тощекишечным трансплантатом;
- мобилизация желудка в грудину.
Последний способ является самым популярным в наши дни. Этот метод имеет ряд преимуществ перед прочими. Схему и технику проведения оперативного воздействия подбирает врач исходя из вида и запущенности заболевания, а также индивидуальных особенностей пациента.
Противопоказания
Делать операцию на пищевод нельзя в следующих случаях:
- наличие острых инфекционных заболеваний или обострение хронических патологий;
- плохая свертываемость;
- декомпенсированный сахарный диабет;
- заболевания сердечно-сосудистой, дыхательной системы, печени, почек (в особенности при сосудистой и дыхательной недостаточности);
- послеоперационный период после полостного хирургического вмешательства;
- беременность (если патологическое состояние не угрожает жизни будущей матери);
- при злокачественном новообразовании к противопоказаниям относится неоперабельность опухоли;
- когда больному более 60 лет;
- лишний вес или, наоборот, чрезмерная истощенность.
Подготовка пациента
Перед операцией в обязательном порядке назначаются следующие диагностические обследования:
- общий анализ мочи и крови;
- биохимический анализ;
- коагулограмма;
- ЭКГ;
- флюорограмма;
- консультации терапевта и специалиста по профилю при хроническом заболевании.
Для подбора метода проведения операции и ее объема при тяжелых патологических состояниях необходимо сделать следующие исследования:
- рентгенографию;
- ФГДС;
- исследование кислотности пищевого комка в пищеводе и желудке на протяжении суток;
- манометрию;
- эндоскопическое УЗИ;
- КТ или МРТ.
Чтобы операция прошла успешно, перед ее проведением нужно перевести в стадию ремиссии все имеющиеся хронические патологии. Перед хирургическим вмешательством запрещается проходить курс лечения кроверазжижающими препаратами и медикаментами для снижения тонуса мышечных волокон. Также за месяц до проведения операции нужно отказаться от курения.
Этапы проведения
 Ход хирургического вмешательства:
Ход хирургического вмешательства:
- Совершается лапаротомия. На шее делают элиптоидный надрез эзофагостомы или «низкий» поперечный правосторонний, левосторонний – для выделения шейного отдела пищевода. В некоторых случаях может быть нужна торакотомия.
- Желудок выводится через разрез. Отверстие зашивается. Мобилизуют желудок по большой и малой кривизне. При этом не задевают аркады правой желудочно-сальниковой и желудочной артерий.
- Перемещение продолжают проксимально. При этом перевязывают и пересекают короткие сосуды между дном желудка и селезенкой, левые желудочные артерию и вену.
- При большом диастазе культю дистального отдела пищевода мобилизуют из заднего средостения при помощи пересечения диафрагмально-пищеводной оболочки. Пересекают передний и задний стволы блуждающего нервного окончания. Пищевод отсекают на уровне пищеводно-желудочного перехода и дефект в желудке ушивают.
- Совершают пилоропластику. Эзофагогастроанастомоз имеет расположение на «вершине» дна желудка. Различными нитями делаются 2 шва.
- Из шейного надреза мобилизуют пищевод. Возвратный гортанный нерв при этом не задевают.
- Медиастинальный туннель создают от превертебральной фасции. Выделение производится сверху в заднем средостении кзади от трахеи и вниз, снизу в превертебральном пространстве позади сердечного органа.
- Применяя швы-держатели в качестве проводников, желудок выводят вверх через пищеводное отверстие и туннель в заднем средостении, пока его дно не станет видно.
- Однорядный анастомоз между шейным отделом пищевода и дном желудка накладывают нитью специальным инструментом. Перед завершением сшивания передней губы анастомоза в желудок проводят назогастральную трубку. Накладываются швы. Устанавливается мягкий резиновый дренаж на шею
Операция в большинстве случаев проходит успешно. Число смертельных исходов составляет всего 5%.
Послеоперационный период
В первую неделю реабилитации пациент ослаблен. Он не может самостоятельно питаться. Его кормят через специальную трубку. Первые несколько недель прооперированный находится под присмотром медицинского персонала. Это помогает избежать осложнений.
Если врачи отмечают, что пациент идет на поправку, в его рацион добавляется мягкая, а потом и твердая еда. Между приемами пищи нужно делать специальную дыхательную гимнастику для восстановления тонуса кардиального сфинктера. Пациенту дается стимул-спирометр. Таким образом получается отследить нагрузку и при необходимости ее увеличить.
Возможные осложнения
После операции на пищевод нужно быть готовым к тому, что хирургическое вмешательство может привести к следующим неблагоприятным последствиям:
- образование тромбов;
- кровоизлияние;
- проникновение инфекционных микроорганизмов;
- сердечная недостаточность при проведении оперативного воздействия;
- аллергия на анестезирующие медикаменты;
- нарушения в дыхательном процессе.
При открытой операции на пищевод риск осложнений несколько ниже. Однако могут возникнуть следующие:
- поражение легочного органа;
- попадание инфекции в грудную полость;
- механическое повреждение соседних органов;
- закрытие прохода между пищеводом и желудком.
Кишечник может начать отторгать продукты питания. Это связано с тем, что после операции образуется желудочная недостаточность (потеря способности усваивать жиры и глюкозу). Называется такое патологическое состояние демпинг-синдромом. Его лечением занимается врач-диетолог. Как правило, достаточно полугода, чтобы организм смог перестроиться к новому образу жизни.
Источник
Пищевод – это пищевой проводник. Если пищевод не имеет патологических процессов и нормально функционирует, то пища легко проходит в желудок.
Если вдруг у пациента диагностировали серьезную патологию, при которой требуется изменить структуру пищевода, то врачи должны сделать все, чтобы его сохранить. Если у врачей нет такой возможности, то необходимо пищевод чем-то заменить. Для этого и существует пластика пищевода.
Когда пациентам показана пластика пищевода
Существует несколько моментов, когда специалисты назначают пациенту пластику пищевода. В первую очередь она показана пациентам, у которых врожденное отсутствие или приобретенное заращение естественных отверстий и каналов в пищеводе. Также врач назначает пластику при повреждениях пищевода, которые вызваны длительным нахождением в нем инородного предмета.
Зачастую подобные операции назначаются из-за ожогов, которые выступают в виде диффузного лейоматоза и воспалительных псевдоопухолей. Еще одним показанием к пластике пищевода выступает расстроенная активная двигательность стенок пищевода.
Что такое пластика пищевода
При проведении операции по пластике пищевода специалисты вставляют так называемый “пищеводный трансплантат”. Он обязательно должен быть прямым и без резких изгибов.
Если трансплантат не будет соответствовать подобным характеристикам, то пациенту регулярно нужно будет проходить эзофагоскопию (диагностика внутренних стенок пищевода путем введения эзофагоскопа) и дилатацию. Как правило, основная цель трансплантата – выполнять функции пассивного проводника.
Какой бы ни была пластика, очень важно, чтобы создался обратный ток содержимого из желудка в сам трансплантат. Поэтому лучшее замещение пищевода – это то, которое полноценно соединяет пищеводно-желудочный отдел с отделом пищевода.
Очень важно, чтобы пластика была качественной, так как необходимо избежать бужирования отдельных элементов пищевода.
В медицинской практике существует три основных методики пищеводной пластики, а именно:
- установка толстокишечного трансплантата;
- установка желудочной трубки;
- установка тощекишечного трансплантата.
Нередки случаи, когда врачи перемещают желудок в область грудной клетки.
Сегментарная пластика пищевода по методике Г. Е. Островерхова и Р. А. Тощакова
В основе данной методики перед специалистами стоит задача иссечь из тонкой кишки сегмент необходимого размера, который будет иметь одну или две сосудистые ножки. Иссеченный сегмент нужно соединить с гранью пищевода, где проводилось резецирование. Таким образом восстановится полноценное и непрерывное функционирование пищеводной трубки.
В начале операции специалисты разрезают и вскрывают область брюшной полости и находят участок кишки, где наиболее выражены аркады и кишечные артерии. Участок должен быть не менее 9 сантиметров. Сосуды, которые отходят от аркад, перевязываются на расстоянии 30 сантиметров, затем проводят саму операцию.
В ходе операции врачи могут уменьшить или увеличить пищевод. Все зависит от того, какой объем резецированного участка пищевода.
Пластика пищевода с помощью трансплантата из левой части толстой кишки на левом ободочном сосуде считается самым лучшим методом. Таким образом пищевод замещается у пациентов с диагнозом доброкачественная стриктура.
Длина и объем трансплантата достаточны для того, чтобы заменить весь пищевод, а иногда даже и определенную часть глотки (конечно, если для этого есть серьезные показания).
После подобного оперативного вмешательства у пациентов восстанавливается кровоснабжение от левого ободочного сосуда к правому, и состояние кровообращения достаточное, чтобы пища проходила беспрепятственно. Также после операции создаются полноценные анастомозы.
Краевые сосуды и стенки самой кишки после оперативного вмешательства тесно связаны, поэтому прямой трансплантат не увеличивается со временем в длине и не перекручивается. В процессе переваривания твердой пищи участвует левая половина толстой кишки, вторая менее задействована.
Помимо этого, если удалить левую половину толстой кишки, то проблем в дальнейшем будет меньше, чем если удалить правую. Проведения инструментальных и лабораторных методов диагностики определили, что толстая кишка более устойчива к кислотности, поэтому врачи очень редко диагностируют язвенные заболевания в трансплантате.
Пластика у детей
У детей ситуация обстоит немного сложнее. Перед тем, как определиться с методикой пластики, необходимо провести полную диагностику детского организма. Ребенок допускается к операции только в том случае, если у него нет проблем с сердечно-сосудистой системой.
Если у ребенка проводили загрудинную пластику, то в дальнейшем очень тяжело добраться к сердцу. Также если у ребенка ранее проводились операции на сердце, то необходимо выбрать другую методику терапии, а не загрудинную.
Если при рождении у ребенка отсутствуют естественные отверстия и каналы в соответствующем органе, при этом отсутствует дистальный трахеопищеводный свищ, и врачи решили удлинить пищеводные сегменты, то они могут назначить операцию сразу после рождения.
Однако в последнее время детские специалисты в подобных случаях прибегают к шейной эзофагостоме и гастростоме, а вот пищеводную пластику проводят спустя полгода после рождения. В некоторых случаях оперативное вмешательство могут отложить до 2-летнего возраста.
В любом случае есть свои преимущества, которые подтверждены уже не одним десятком лет. Проведя множество подобных операций, специалисты пришли к выводу, что их лучше проводить не сразу после рождения. Но это утверждение спорное, ведь если ребенок на протяжении двух-трех месяцев будет кушать не природным способом, то есть не через рот, то, возможно, он привыкнет к этому и уже никогда не будет нормально кушать.
Поэтому, если у ребенка установили гастростому, то кормление должно осуществляться через отверстие в стенке органа и через рот. Таким образом желудок будет полноценно наполняться, а у ребенка будет вырабатываться привычка кушать через рот. Так малыш научится и глотать. Очень важно всегда своевременно диагностировать патологические процессы в организме. Таким образом можно избежать серьезных последствий и осложнений. Помните, что своевременные профилактические осмотры – залог вашего здоровья.
Источники
- Мусабаев Н. Х. Развитие пластики пищевода – Казахский национальный медицинский университет, 2016
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Ученая степень: врач высшей категории, кандидат медицинских наук.
Повышение квалификации:
- Инфекционные болезни.
- Паразитарные заболевания.
- Неотложные состояния.
- ВИЧ.
Источник
