Инвалидность при субтотальной резекции желудка
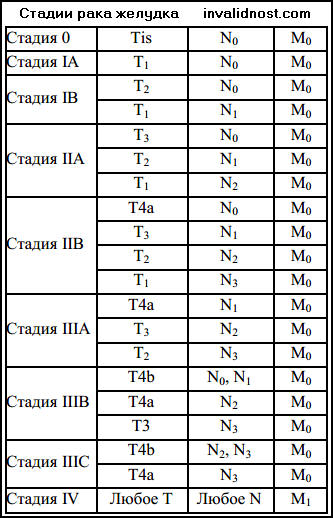
| Медико-социальная экспертиза и инвалидность при раке желудка В Российской Федерации заболеваемость раком желудка стоит на 2-м месте среди злокачественных новообразований и на 1-м месте среди опухолей желудочно-кишечного тракта. По частоте инвалидности рак желудка занимает 2-е место после рака молочной железы, а по тяжести инвалидности – 1-е. Среди основных локализаций злокачественных новообразований болйные раком желудка при первичной МСЭ признаются инвалидами I и II групп в 95-97% случаев. В настоящее время в Российской Федерации принята единая классификация рака основных локализаций, согласно которой различают следующие стадии рака желудка.I стадия – опухоль размерами до 3 см, распространяющаяся глубже подслизистого слоя. К I стадии следует относить малигнизированные полипы и малигнизированные язвы желудка с той же глубиной инвазии. Регионарные метастазы отсутствуют. IIA стадия – опухоль размерами более 3 см, распространяющаяся не глубже цодслизистого слоя, или опухоль любых размеров, врастающая в мышечный слой, но не прорастающая серозную оболочку. Регионарные метастазы отсутствуют.IIБ стадия – опухоль той же или меньшей степени местного распространения с одиночными (не более 2) метастазами в регионарных перигастральных лимфатических узлах.IIIA стадия опухоль любого размера, прорастающая всю стенку желудка. Возможны спаяние с соседними органами и (или) прорастание связочного аппарата желудка, верхнего листка брыжейки поперечной ободочной кишки. Опухоль той же или меньшей степени местного распространения с переходом на пищевод или двенадцатиперстную кишку. Регионарные метастазы отсутствуют.IIIБ стадия – опухоль той же или меньшей степени местного распространения с множественными метастазами в регионарных перигастральных лимфатических узлах, одиночными или множественными регионарными метастазами по ходу левой желудочной, чревной, общей печеночной и селезеночной артерий.IVA стадия – опухоль любого размера, прорастает в соседние структуры и органы (поджелудочная железа, печень, поперечная ободочная кишка, селезенка, брыжейка поперечной ободочной кишки, печеночно-двенадцатиперстная связка, магистральные сосуды). Регионарные метастазы отсутствуют.IVB стадия – опухоль той же степени местного распространения с любыми вариантами регионарных метастазов или опухоль меньшей степени распространения с наличием неудалимых регионарных метастазов, или опухоль любой степени местного распространения с клинически определяемыми отдаленными гематогенными либо лимфогенными метастазами.В классификации по системе TNM предусмотрены следующие обозначения: Т1 – слизистая оболочка, подслизистый слой; Т2 – мышечный слой, субсерозный слой; ТЗ – прорастание серозной оболочки; Т4 – прорастание в соседние структуры. N1 – перигастральные лимфоузлы не далее 3 см от края опухоли; N2 – перигастральные лимфоузлы на расстоянии более 3 см от края опухоли или вдоль левой желудочной, общей печеночной, селезеночной или чревной артерии. Регионарными являются лимфоузлы, расположенные вдоль малой и большой кривизны, вдоль левой желудочной, общей печеночной, селезеночной и чревной артерий. Локализация процесса в желудке является важным прогностическим критерием. Пятилетняя выживаемость при раках кардиального отдела желудка в 2 раза ниже, чем при раках выходного отдела его. Переход опухоли на пищевод или двенадцатиперстную кишку даже в ранних стадиях процесса после радикального лечения делает прогноз сомнительным. Анатомическая форма роста опухоли тесно связана с глубиной инвазии стенки желудка. Экзофитные опухоли чаще встречаются в пределах слизистой оболочки желудка, эндофитные в глубжележащих слоях, прорастая всю его стенку. Пятилетняя выживаемость при экзофитных формах роста опухоли в 2 раз выше, чем при эндофитных. Гистологическое строение опухоли. В настоящее время твердо установлено, что гистологическое строение опухоли, а также степень ее структурной дифференцировки имеют для прогноза заболевания меньшее значение [Василенко В.Х. и др. 1989].Радикальность лечения и его эффективность. Единственным радикальным методом лечения рака желудка является оперативный метод. В I и II стадиях заболевания при любых формах роста опухоли дистального отдела желудка, не распространяющихся выше его угла, производят субтотальную дистальную резекцию желудка; при распространении выше угла желудка – гастрэктомию. При раках кардиального отдела желудка органосохраняющей операцией является проксимальная резекция желудка, при невозможности ее выполнения – гастрэктомия. В последние годы получило распространение комбинированное и комплексное лечение [Мельников РА. и др., 1983], что существенно повышает показатели 5-летней выживаемости. При III и IVA стадиях применяют комбинированные резекции желудка и гастрэктомию. В неоперабельных случаях используют лучевой и химиотерапевтический методы лечения, как самостоятельно, так и в комбинации. Неоперабельный рак желудка часто приводит к необходимости выполнения паллиативных операций в виде наложения гастроэнтероанастомоза, гастростомии, еюностомии. Радикальное лечение больных в I-IIIA стадиях заболевания приводит большую часть их к клиническому излечению (кроме больных в IIIA стадии с распространением опухоли на двенадцатиперстную кишку или пищевод), в IIIБ и IVA стадиях у большинства больных возникают рецидивы или метастазы, сложно поддающиеся лечению. Следовательно, при радикальном лечении больных раком желудка в I-IIIA стадиях клинический и трудовой прогнозы благоприятны, в IIIБ и IVA стадиях – сомнительны, в IVB – неблагоприятны. Осложнения и последствия Наиболее частыми послеоперационными осложнениями радикального лечения больных раком желудка являются несостоятельность швов желудочно-кишечного или пищеводно-кишечного анастомозов с развитием свищей, абсцессов в брюшной полости, грыж, которые в ряде случаев являются причиной утяжеления инвалидности. К наиболее частым последствиям оперативного лечения рака желудка относятся синдром малого желудка, синдром приводящей петли, рефлюкс-эзофагит, хронический гастрит культи желудка, анастомозит (с последующим исходом в рубцевание), анемия, нарушения функции пищеварения, упадок питания, астенизация нервной системы. Последствия радикального лечения в значительной степени зависят от объема операции и ее способа. Субтотальная дистальная резекция желудка с анастомозом по способу Бильрот-I сохраняет пассаж пищи по двенадцатиперстной кишке и сопровождается наименьшей частотой и степенью выраженности функциональных расстройств. Однако наложение анастомоза этого типа нередко ограничено требованиями абластики. Значительно чаще накладывают анастомоз по способу Бильрот-II. После этой операции в отдаленном периоде чаще возникают тяжелые нарушения функций желудочно-кишечного тракта и метаболические сдвиги в организме больного, что примерно в 20% случаев приводит к инвалидности или ее утяжелению. Тяжелые формы расстройств после субтотальной дистальной резекции желудка с анастомозом по Бильрот-I встречаются в несколько раз реже, чем с анастомозом по способу Бильрот-II. При способе Бильрот-I самостоятельное значение в решении вопросов трудоспособности на МСЭ имеют синдром малого желудка, хронический гастрит и анастомозит с исходом в рубцовый стеноз, при способе Бильрот-II – синдром приводящей петли, синдром малого желудка, хронический гастрит культи желудка (при первичном освидетельствовании). При повторном освидетельствовании на МСЭ в первой группе больных чаще всего отмечаются хронический гастрит культи желудка, анемия, нарушение функции пищеварения, упадок питания. Во второй группе больных – синдром приводящей петли, хронический гастрит культи желудка, анемия, демпинг-синдром. Следует отметить, что демпинг-синдром, гипогликемический синдром средней и тяжелой степени возникают у радикально оперированных больных раком желудка очень редко (в отличие от язвенной болезни) и характеризуются почти полным отсутствием вегетативного компонента. К наиболее частым функциональным расстройствам после проксимальной резекции желудка и гастрэктомии относятся рефлюкс-эзофагит и регургитация, которые наблюдаются у 80-86% оперированных и нередко носят выраженный характер. Что касается функции пищеварения, снижения массы тела, анемии, астенизации нервной системы, то они встречаются у подавляющего числа больных этой группы. Комбинированные операции с резекцией смежных органов, желудочно-кишечного тракта часто приводят к выраженному нарушению функции пищеварения и требуют длительной адаптации организма к новым условиям. Развивающийся астеноневротический синдром характеризуется адинамией, апатией, повышенной утомляемостью, нервно-психиЧескими нарушениями. В проявлении страдания выявляют две формы: соматогенную астению и синдром диэнцефальных нарушений со стойкими сдвигами в психическом состоянии больных. Соматогенная астения характеризуется психическом слабостью, повышенной раздражительностью, плаксивостью, снижением интеллекта. Синдром диэнцефальных нарушении проявляется гипергидрозом, расстройствами терморегуляции, анозом, гипотонией, ортостатическими феноменами, коллаптоидными состояниями, парестезиями, стойкими нарушениями сна и упорными головными болями. Психические нарушения проявляются изменениями особенностей личности, слабодушием, резким сужением круга интересов, заторможенностью и постепенно приобретают стойкий характер. Степени нарушений функций других постгастрорезекционных синдромов указаны в главе «Последствия хирургического лечении язвенной болезни желудка и двенадцатиперстной кишки». Критерии и ориентировочные сроки ВУТ. Критерием ВУТ является постановка диагноза «Рак желудка». При радикальном лечении в ранних стадиях процесса без выраженных последствий ВУТ – в пределах до 10 мес, при IIIБ и IVA стадиях – до 4 мес. В случае отказа от радикального лечения или его невозможности, а также после паллиативных операций ВУТ – до 2 мес.Противопоказанные виды и условия труда. Больным, оперированным по поводу рака желудка, противопоказаны все виды работ со значительным физическим напряжением, т. е. труд III и IV категорий тяжести; – все виды работ, препятствующие соблюдению режима питания (частого и дробного); – работа с токсичными веществами и ионизирующей радиацией, источниками инфракрасного излучения и электромагнитного поля радиочастот, вибрацией; – монотонный труд с заданными темпом и ритмом производства, вынужденным положением тела, с частыми наклонами туловища; – при развитии астеноневротического синдрома труд с выраженным нервно-психическим напряжением (принятие ответственного решения в короткий отрезок времени при поступлении множественной информации).Показания для направления на МСЭ. Направлению на МСЭ подлежат: – радикально оперированные больные на ранних стадиях без последствий, работающие в противопоказанных видах и условиях труда; – радикально оперированные больные на ранних стадиях заболевания и при постгастрорезекционных синдромах средней и тяжелой степеней; – больные после радикального лечения на IIIБ и IVA стадиях заболевания без последствий – в связи с сомнительным прогнозом; инкурабельные больные и больные после паллиативного лечения – в связи с неблагоприятным прогнозом.Стандарты обследования при направлении на МСЭ: – рутинные анализы; – рентгеноскопия желудка; – фиброгастродуоденоскопия с биопсией; -УЗИ печени и поджелудочной железы; – копрограмма. КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ РАКЕ ЖЕЛУДКА В 2021 ГОДУ ПРИ ПЕРВИЧНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ: Инвалидность не устанавливается в случае, если у больного имеется: Рак желудка I, II стадии (T1,2N0M0) после радикального лечения (при выполнении эндоскопической резекции), без местных и/или общих осложнений. Инвалидность 3-й группы устанавливается в случае, если у больного имеется: 1. Рак желудка I, II стадии (T1,2N0M0) после радикального лечения (при хирургическом методе лечения рака желудка) без местных и/или общих осложнений. 2. Гастрэктомия. Инвалидность 2-й группы устанавливается в случае, если у больного имеется: Рак желудка I, II, III стадии (T1,2,3,4N0,1,2,3M0) после радикального, комбинированного или комплексного лечения, наличие местных и/или общих осложнений и последствий лечения. Инвалидность 1-й группы устанавливается в случае, если у больного имеется: Рак желудка IV стадии (T1,2,3,4N,1,2,3M0,1), инкурабельное состояние.
Источник таблицы ПРИ ПОВТОРНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ: При повторном освидетельствовании перспективы установления (продления) инвалидности зависят от: степени нарушенных функций организма после проведенного лечения, наличия ремиссии или возникновения рецидивов, метастазов, осложнений, продолженного роста опухоли после радикального лечения, а также с учетом проводимого лечения в течение пяти лет. Обычно (как правило) подходы при повторном освидетельствовании следующие. Инвалидность не устанавливается в случае, если: – в ходе предшествующего освидетельствования больному устанавливалась инвалидность 3-й группы и у него не имеется: рецидивов, метастазов опухоли, инвалидизирующих последствий проведенного противоопухолевого лечения, сопутствующей инвалидизирующей патологии (при условии истечения срока в 5 лет с начала лечения онкопатологии). Инвалидность 3-й группы устанавливается: 1. В случае, если ходе предшествующего освидетельствования больному устанавливалась инвалидность 2-й группы и у него не имеется: рецидивов, метастазов опухоли, инвалидизирующих последствий проведенного противоопухолевого лечения, сопутствующей инвалидизирующей патологии. 2. В случае наличия стойкого умеренно выраженного нарушения функции организма. Инвалидность 2-й группы устанавливается: 1. В случае появления с момента предыдущего освидетельствования рецидивов (метастазов) опухоли (если ранее больному устанавливалась инвалидность 3-й или 2-й группы) – при условии отсутствия стойких значительно выраженных нарушений функций организма. 2. В случае наличия у больного последствий проведенного противоопухолевого лечения и/или сопутствующей патологии, приводящих к стойкому выраженному нарушению функций организма. Инвалидность 1-й группы устанавливается в случае, если у больного имеется: 1. Терминальное, инкурабельное состояние, нуждаемость в постоянной посторонней помощи, уходе, надзоре. 2. Стойкое значительно выраженное нарушение функций организма. КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ РАКЕ ЖЕЛУДКА У ДЕТЕЙ В 2021 ГОДУ Категория “ребенок-инвалид” не устанавливается: – после завершения лечения и достижения стойкой ремиссии (5 лет и более) с благоприятным онкопрогнозом. Категория “ребенок-инвалид” устанавливается: – при первичном освидетельствовании с любым видом и формой злокачественного новообразования на весь период лечения. Согласно пункту 16а) приложения к Постановлению Правительства РФ от 20.02.2006 N 95 (ред. от 14.11.2019) “О порядке и условиях признания лица инвалидом”: 16. Категория “ребенок-инвалид” сроком на 5 лет устанавливается: а) при первичном освидетельствовании детей в случае выявления злокачественного новообразования, в том числе при любой форме острого или хронического лейкоза. Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона. Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума: Оформление инвалидности простым языком Источник |
Источник
В Российской Федерации заболеваемость раком желудка стоит на 2-м месте среди злокачественных новообразований и на 1-м месте среди опухолей желудочно-кишечного тракта. По частоте инвалидности рак желудка занимает 2-е место после рака молочной железы, а по тяжести инвалидности – 1-е. Среди основных локализаций злокачественных новообразований больные раком желудка при первичной МСЭ признаются инвалидами I и II групп в 95-97% случаев.
Противопоказанные виды и условия труда.
Больным, оперированным по поводу рака желудка, противопоказаны все виды работ со значительным физическим напряжением, т. е. труд III и IV категорий тяжести;
– все виды работ, препятствующие соблюдению режима питания (частого и дробного);
– работа с токсичными веществами и ионизирующей радиацией, источниками инфракрасного излучения и электромагнитного поля радиочастот, вибрацией;
– монотонный труд с заданными темпом и ритмом производства, вынужденным положением тела, с частыми наклонами туловища;
– при развитии астено невротического синдрома труд с выраженным нервно-психическим напряжением (принятие ответственного решения в короткий отрезок времени при поступлении множественной информации).
Показания для направления на МСЭ. Направлению на МСЭ подлежат:
– радикально оперированные больные на ранних стадиях без последствий, работающие в противопоказанных видах и условиях труда;
– радикально оперированные больные на ранних стадиях заболевания и при постгастрорезекционных синдромах средней и тяжелой степеней;
– больные после радикального лечения на III и IVA стадиях заболевания без последствий – в связи с сомнительным прогнозом;
инкурабельные больные и больные после паллиативного лечения – в связи с неблагоприятным прогнозом.
Стандарты обследования при направлении на МСЭ:
– рутинные анализы;
– рентгеноскопия желудка;
– фиброгастродуоденоскопия с биопсией;
-УЗИ печени и поджелудочной железы;
– копрограмма.
Критерии групп инвалидности.
Умеренное ограничение жизнедеятельности (III группа инвалидности) возникает: у радикально леченных больных на I-III стадиях без последствий или умеренной степени их выраженности в противопоказанных видах и условиях труда;
– при развитии постгастрорезекционных синдромов II степени, ограничивающих трудоспособность в своей профессии;
– после гастрэктомии без последствий.
Выраженное ограничение жизнедеятельности (II группа инвалидности) наступает:
– у радикально леченных больных на III стадии заболевания с распространением опухоли на пищевод или двенадцатиперстную
кишку, в III и IVA стадиях – в связи с сомнительным прогнозом;
– после гастрэктомии с последствиями оперированного желудка II степени;
– после радикального лечения при наличии постгастрорезекционных синдромов III степени;
– после комбинированных резекций при выраженном нарушении функции пищеварения в связи с длительными сроками адаптации;
– при рецидиве опухоли и необходимости повторной операции.
К резко выраженному ограничению жизнедеятельности с
необходимостью длительного постороннего ухода (I группа инвалидности) приводит:
– инкурабильность заболевания с выраженными явлениями раковой интоксикации и кахексии;
– тяжелое общее состояние после паллиативного лечения.
Источник
