Инородное тело в пищеводе или в желудке ребенка
Многие дети предпочитают исследовать окружающий мир тактильным способом: они стремятся все потрогать руками и попробовать на вкус в буквальном смысле слова. Нередко подобная познавательная активность приводит к нежелательным последствиям: в пищевод попадает инородное тело, которое требует немедленного удаления. Многие родители начинают паниковать и пытаться избавиться от постороннего объекта самостоятельно, вызывая рвоту или кашель у малыша. Однако это может привести к куда более опасным последствиям: развивается воспаление слизистой оболочки пищевода, затрудняющее дальнейшие этапы диагностики и лечения. Возможно ли предупредить проблему, и как определить, что малыш проглотил что-нибудь не то?
Инородное тело пищевода: патогенез и причины
Инородное тело пищевода являет собой случайно либо же специально проглоченный посторонний предмет либо кусок твердой еды, застрявший в пищеводном просвете. Согласно данным статистики, такая травма в практической хирургии отнюдь не является редкостью. С ней сталкивается около 25% малышей в возрасте до 7-10 лет. Нередко в качестве инородных тел могут выступать:
- объемные и плохо пережеванные кусочки жесткого мяса;
- кости из рыбы или из мяса;
- косточки фруктов;
- молочные зубы;
- мелкие игрушки или их части;
- гвоздики, шурупы, монетки;
- пуговицы;
- драгоценности (кольца и сережки);
- иголки и булавки.
На самом деле, малыш может заиграться и случайно проглотить любой предмет, который он в это время держит во рту. Наиболее опасными являются объекты металлического происхождения с острыми неровными краями. Они легко повреждают нежную слизистую оболочку пищевода, вызывая воспаление и последующие кровотечения. Иголки и булавки опасны тем, что обнаружить их бывает довольно сложно из-за небольших размеров.
При проглатывании посторонний объект может задержаться в местах физиологических сужений пищеводной трубки. Большая часть таких предметов застревает в области входа в пищевод. В зоне грудного сужения чаще выявляются крупные округлые предметы: пуговицы, шарики, фруктовые косточки. Нередко в пищеводной трубке формируются крупные пищевые комки из плохо пережеванных кусочков еды, которые и вызывают обтурацию ее просвета. Длительное нахождение инородного предмета в пищеводе приводит к появлению локальных некротических изменений в слизистой оболочке. Образуются язвочки, геморрагии, и воспалительный процесс прогрессирует.
Боль, кашель и другие симптомы
Инородное тело приводит к возникновению как местных, так и общих признаков, которые обусловлены его размерами, формой и местом расположения в пищеводе. Первыми симптомами могут быть ощущение сдавления и выраженная боль в горле и по ходу пищевода. Они связаны с развитием рефлекторного спазма. Также прогрессируют явления дисфагии: ребенок не может проглотить твердую и даже мягкую пищу, а при массивной обтурации не проходит даже жидкость. С течением времени боль нарастает: малыш описывает ее, как сильное жжение за грудиной. Также возникает обратный заброс жидкости, срыгивание пищи, находящейся над местом перекрытия пищевода. Родители наблюдают у ребенка избыточное слюноотделение, учащение сердечных сокращений и выраженную слабость. Если сдавлены гортань и трахея, к основным симптомам присоединяются осиплость голоса, удушье, побледнение кожных покровов и стридорозное дыхание. У детей также возникают кашель, одышка и признаки ложного крупа: это может привести к неправильной постановке диагноза.
Чем опасно воспаление слизистой пищевода при подобной травме?
Любой посторонний предмет воспринимается организмом как угроза. Его естественной реакцией на повреждение слизистой оболочки является воспаление. Вокруг инородного объекта формируется воспалительный вал, а затем развивается нагноение. Длительное нахождение постороннего предмета в области пищевода приводит к повышению температуры тела, развитию лихорадки и интоксикации, усилению боли. Иголки и булавки способны мигрировать в другие органы пищеварительного тракта. Нередко на фоне воспалительного процесса и некротических изменений формируются пищеводно-трахеальные свищи, флегмоны, пневмоторакс и даже эмфизема. При повреждении крупных сосудистых стволов может развиваться кровавая рвота и профузное кровотечение.
Как проводится удаление инородных тел
Зачастую малыши боятся или не могут сказать родителям о том, что проглотили посторонний предмет. В любом случае инородное тело должно быть удалено как можно раньше. Специалисты спешат предостеречь многих родителей от опасной самодеятельности: не нужно трясти ребенка или вызывать у него рвоту, стучать по спине и давать «жевать хлеб»: это может привести к проталкиванию постороннего объекта гораздо глубже. Все, что должны сделать мама и папа, это как можно быстрее доставить малыша в больницу.
Существует два основных метода удаления инородных объектов: эндоскопический и хирургический. Эндоскопическое удаление проводится под общей анестезией с помощью гибкого и тонкого эндоскопа. Специалист под контролем камеры захватывает предмет щипцами и осторожно извлекает вместе с оборудованием. После процедуры всем пациентам показан прием антибиотиков и длительное энтеральное питание. Если размеры предмета не позволяют удалить его с помощью эндоскопа, проводится хирургическое лечение. Инородное тело извлекают, пораженную область санируют, при необходимости восстанавливая целостность пищевода. Таким пациентам также показано энтеральное питание и антибиотикотерапия.
Прогнозы и профилактика
Чтобы избежать нежелательных последствий, медики рекомендуют заранее позаботиться о правилах профилактики. Прежде всего стоит объяснить ребенку культуру поведения за столом (прожевывать еду, не торопиться, не глотать большие куски), следить за употребляемыми жесткими продуктами, удалять косточки из мяса, рыбы и плодов. Также нужно рассказать малышу, что не стоит помещать предметы в рот даже во время игры. Не стоит игнорировать возрастные ограничения на игровых наборах, карандашах, фломастерах и многом другом. Для детей до трех лет предпочтительно использование крупных игрушек с большими деталями, которые невозможно оторвать. Также следует убрать все мелкие предметы из зоны досягаемости малыша.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Источник
Инородное тело пищевода – это случайно или намеренно проглоченные чужеродные предметы или куски пищи, застрявшие в просвете пищеварительной трубки. Признаками патологии могут быть боль и спазм в пищеводе, дисфагия, гиперсаливация, респираторный синдром, удушье, отек тканей шеи, крепитация, кровавая рвота, лихорадка. Диагноз подтверждается путем сбора анамнеза и жалоб пациента, рентгенографии пищевода и фиброэзофагоскопии. Лечение заключается в экстренном удалении инородного тела через эндоскоп или хирургическим путем.
Общие сведения
В практической абдоминальной хирургии инородное тело пищевода – нередкое и довольно опасное явление. Чаще всего в качестве постороннего предмета выступают крупные, плохо пережеванные куски пищи (мясные завалы), косточки от рыбы, мяса или фруктов, зубные протезы, монеты, пуговицы, иголки, булавки, гвозди и др. Примерно в половине случаев патология выявляется у пациентов в возрасте старше 40 лет, около 25 % – у детей до 10 лет.

Инородное тело пищевода
Причины
Частыми причинами инородных тел пищевода являются поспешный прием большого количества пищи и ее плохое пережевывание, разговор или смех во время еды, попадание в пищу посторонних предметов при ее небрежном приготовлении. У пожилых пациентов посторонними объектами в пищеводе могут стать съемные зубные протезы при их плохой фиксации.
Кроме того, инородные тела могут застрять при заболеваниях пищевода – наличии стриктур, ожогов, опухолевых образований, дивертикулов, функциональных расстройств. Риск попадания чужеродного объекта в пищевод возникает из-за привычки портных, сапожников, плотников держать во рту во время работы различные предметы (иголки, скрепки, гвозди), неосторожности детей класть в рот случайные, несъедобные предметы.
Патогенез
Инородное тело при проглатывании может задерживаться в местах естественных сужений трубки пищевода. Большая часть предметов (особенно, острые объекты) застревает у входа в пищевод или в его шейном отделе. В области грудного сужения пищевода чаще обнаруживаются крупные и тупые предметы, а также монеты. В дистальной части органа находят препятствие крупные косточки от фруктов, куски мяса, зубные протезы. Иногда в пищеводе могут образоваться алиментарные комки из утрамбованных, плохо прожеванных кусочков плотной пищи, приводящие к его обтурации.
В случае длительного нахождения инородного тела в области пищевода могут наблюдаться пролежни, локальный некроз слизистой оболочки, декубитальные («целующиеся») язвы, гематомы и рубцовые изменения его стенок. Попадание постороннего объекта в пищевод сопряжено с получением травм пищевода (непроникающих, проникающих ранений его стенок), развитием воспаления (гнилостного эзофагита, абсцесса, медиастинита). Нахождение большого чужеродного объекта пищевода в проекции гортани, может вызывать асфиксию.
Симптомы
Присутствие инородного тела в пищеводе может проявляться местными и общими симптомами, обусловленными величиной, формой, местом и продолжительностью нахождения в нем предмета. Первыми признаками могут быть чувство сдавления и боль в горле, по ходу пищевода и в эпигастрии, связанные с эзофагоспазмом. Появление дисфагии различной степени выраженности свидетельствует о частичном или полном перекрытии просвета пищевода.
При обтурации пищевода чужеродным предметом возникает срыгивание, регургитация жидкости и пищи, находящихся над местом перекрытия, гиперсаливация, тахикардия, слабость. При сдавлении гортани и трахеи наблюдаются осиплость голоса, стридорозное дыхание, признаки удушья, цианоз. Наиболее опасно попадание объектов в пищевод у детей. При этом чаще развивается респираторный синдром в виде кашля, одышки, симптомов ложного крупа. Пациенты стараются принять фиксированное щадящее положение головы, приоткрыть рот.
Осложнения
Длительное нахождение постороннего предмета в пищеводе сопровождается повышением температуры, ухудшением общего состояния в связи с развитием гнойного воспаления – периэзофагита, медиастинита. Перфорация пищевода острым инородным телом проявляется острой болью, усиливающейся при глотании, отеком мягких тканей шеи, газовой крепитацией; может осложниться образованием пищеводно-трахеального свища, развитием подкожной эмфиземы и пневмоторакса. Ранение крупного сосуда (аорты, сонной артерии) приводит к кровавой рвоте, профузному кровотечению и летальному исходу.
Диагностика
При инородном теле пищевода диагностическое значение имеют оценка клинических проявлений, осмотр глотки, гортани и области шеи, результаты рентгенографии пищевода и эзофагоскопии. Важно исследовать целостность стенок пищеводной трубки и глубину возможного ранения для определения необходимости, объема и срочности хирургического вмешательства.
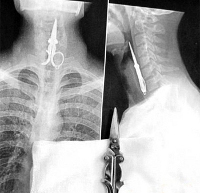
- Рентген. Выполняется обзорная рентгенограмма пищевода в двух проекциях. Большинство инородных тел (металлические предметы, крупные куриные или мясные кости) – рентгеноконтрастны, поэтому легко выявляются. Рентгенонегативные и слабоконтрастные объекты обнаруживают при рентгенографии с барий- или йодсодержащими препаратами либо в ходе дополнительного обследования (фистулографии, КТ, УЗИ и др.).
- Эндоскопия. Проведение эзофагоскопии позволяет точно определить характер предмета, уровень его нахождения, оценить целостность эзофагеальной стенки.

КТ органов грудной клетки. Вытянутое инородное тело в просвете пищевода (батарейка).
Патологию дифференцируют с острым эзофагитом, эзофагоспазмом, пептической язвой пищевода и заболеваниями, при которых отмечается паралич мускулатуры глотки (полиомиелитом, дифтерией). При диагностике может обнаружиться органическое поражение пищевода (наличие язвы, стриктуры, опухоли, грыжи, дивертикула).
Лечение инородного тела пищевода
Патология относится к неотложным состояниям и требует немедленного удаления объекта эндоскопическим или хирургическим методом. Способ удаления определяется абдоминальным хирургом в зависимости от характера инородного тела, его прилегания к стенкам, наличия повреждения пищевода. В некоторых случаях возможна консервативная тактика лечения с назначением обволакивающих анестетиков, антибиотиков, сульфаниламидов, местным промыванием раствором фурацилина, диетой.
Эндоскопическое извлечение
Эндоскопическое удаление инородного тела пищевода производят жестким или гибким эзофагоскопом (фиброэзофагоскопом): у взрослых процедура проводится под местной анестезией, у детей и эмоционально лабильных пациентов – под общим наркозом, введением миорелаксантов и интубацией трахеи. Зрительно контролируя происходящее, выполняют захват предмета специальными щипцами и аккуратно извлекают из пищевода раздельно и вместе с эндоскопом.
После удаления инородного тела проводят контрольную контрастную рентгенографию с целью выявления признаков возможной перфорации его стенки. При неглубоком ранении пищевода (дефект менее 0,5 см, ложный ход до 0,8 см) назначается антибиотикотерапия с обязательным исключением энтерального питания, промывание дефекта или ложного хода.
Хирургическое удаление
При невозможности удалить инородное тело с помощью эзофагоскопа, неэффективности консервативного лечения, глубокой перфорации или кровотечении пищевода применяются различные оперативные вмешательства.
В зависимости от высоты фиксации чужеродного объекта выполняют эзофаготомию, медиастинотомию, лапаротомию с последующим активным дренированием параэзофагеального пространства, аспирацией и санацией воспалительного очага. После операции, в ходе которой было произведено извлечение постороннего предмета, назначается интенсивное противовоспалительное и дезинтоксикационное лечение, питание через зонд, в дальнейшем – щадящая диета.
Прогноз и профилактика
Прогноз при ранней диагностике и своевременном удалении предмета обычно благоприятный; в случае перфорации стенок пищевода, развитии гнойного воспаления – может быть серьезным. Летальность составляет 2%. Профилактика заключается в выработке правильного пищевого поведения (неторопливом приеме пищи, ее тщательном пережевывании и т д.), надежной фиксации съемных зубных протезов и изъятии их из полости рта на ночь. Не допускается удерживание во рту посторонних предметов, которые случайно могут быть проглочены. Во избежание детских травм необходим присмотр за детьми, исключение из их игр мелких предметов.
Источник
Клинические симптомы очень разнообразны – от бессимптомного носительства до тяжёлого состояния в зависимости от вида, уровня фиксации и времени пребывания в пищеводе инородного тела, а также от характера развившихся осложнений. Наиболее выраженные нарушения вызывают инородные тела шейной части пищевода. Это вынужденное положение головы с наклоном вперёд и вниз; отказ от еды; резкая боль при глотании в области яремной вырезки; гиперсаливация; задержка слюны в грушевидных синусах (симптом Джексона); скопление в глотке пенистой слизи и затруднение глотания твёрдой пищи; многократная, не приносящая облегчения рвота; замедленная тихая речь; болезненность при пальпации в надгрудинной области и при смещении мягких тканей шеи; примесь крови в слюне и рвотных массах при остроконечных инородных телах. Крупные инородные тела первого фнзиологического сужения пищевода сопровождаются симптомами нарушения дыхании, а длительное пребывание инородного тела в шейном отделе пищевода у детей раннего возраста приводит к развитию бронхолёгочноЙ патологии.
Признаки застревания инородного тела в пищеводе зависят от его формы и величины, а также от уровня вклинения. Инородные тела с гладкой поверхностью, но значительной величины не вызывают выраженных острых болей, но сопровождаются ощущением распирания в груди и тупой болью. Остроконечные инородные тела, вклинившиеся в стенку пищевода, раня ее, вызывают острую невыносимую боль, усиливающуюся при движениях в той части шеи или туловища, на уровне которой произошло вклинение.
Все симптомы инородных тел пищевода подразделяются на немедленные, ранние и поздние. Первые обусловлены первичной реакцией на внедрение или вклинение инородных тел и его механическим влиянием на стенку пищевода, вторые проявляются вслед за первичной реакцией и прогрессируют в течении последующего острого клинического периода; третьи выявляются при возникновении осложнений (перфорация, инфекция). Болевые ощущения и провоцируемые ими другие признаки определяются как болевой синдром при инородных телах пищевода, который эволюционирует вместе с развитием всей клинической картины инородных тел пищевода.
Немедленные симптомы, как уже отмечено выше, проявляются в возникновении ощущения боли, возникшего во время проглатывания инородных тел, быстро усиливающемся и сопровождающемся слюнотечением. Эти боли в зависимости от их характера и интенсивности могут свидетельствовать о застревании инородных тел, повреждении слизистой оболочки, перфорации стенки пищевода или его разрыве. Иногда возникает и афония, обусловленная реперкуссионным (рефлекторным).
Ранние симптомы
Ранние симптомы характеризуются установлением качественных признаков болевого синдрома. Так, об уровне внедрения инородных тел в этом периоде может свидетельствовать интенсивность боли: верхние отделы пищевода более чувствительны, нижние – менее чувствительны в отношении болевых раздражений, поэтому наиболее выраженный болевой синдром возникает при вклинении инородных тел в верхние отделы пищевода. Боль может носить постоянный или переменный характер. Постоянная боль свидетельствует о внедрении инородных тел в стенку пищевода с ее повреждением или даже прободением. Переменная боль в большинстве случаев свидетельствует лишь о вклинении инородных тел в просвет пищевода и усиливается лишь при движениях в шейном отделе позвоночника и грудном отделе позвоночника. Болевые ощущения могут быть локализованными (в области шеи, за грудиной или в межлопаточном пространстве), разлитыми, иррадиирующими. У детей болевые ощущения могут отсутствовать, равно как и у взрослых, особенно при гладкостенных округлых инородных тел. Если инородные тела внедряется в области бифуркации трахеи, то боли локализуются ретростернально в глубине грудной полости или превертебрально на уровне II – IV грудных позвонков. Внедрение инородных тел в нижние отделы пищевода вызывает ощущение давления в глубине груди и болевые ощущения в области сердца и в надчревной области. Иногда боли иррадиируют в спину, поясницу и крестцовую область. Нередко жалобы больного на боли различной локализации обусловлены лишь следовыми явлениями, оставленными инородными телами на стенке пищевода (чаще всего это ссадины или даже более глубокие повреждения), в то время как само инородное тело проскользнуло в желудок.
Наряду с болью, возникает дисфагия, которая особенно выражена для твердой пищи и может быть умеренной или отсутствовать при приеме жидкой пищи или воды. Отсутствие дисфагии не исключает наличие инородных тел. Дисфагия при наличии инородных тел почти всегда сопровождается рвотой или срыгиванием. В периоде ранних симптомов, особенно при невозможности питья, у пострадавших появляется сильная жажда, они начинают худеть не только из-за непополнения водного ресурса организма, но и по причине алиментарной недостаточности.
Если инородное тело находится в верхней части пищевода, то оно своим объемом может отодвинуть гортань кпереди, отчего нижняя часть глотки выглядит более широкой (симптом Денмайера). Давление на гортань спереди при данной локализации инородных тел вызывает появление или усиление боли {симптом Шлиттлера). Скопление слюны и слизи в грушевидных ямках (симптом Джексона) указывает на полную или частичную непроходимость пищевода, что наблюдается не только при наличии в нем инородных тел, но и при опухолях или ожоге его.
Нарушения дыхания возникают, если инородное тело застряло у входа в пищевод или на уровне гортани. Эти нарушения могут быть обусловлены механическим или рефлекторным влиянием инородных тел, приводящим к сдавлению гортани и ее спазмом. Иногда эти нарушения дыхания настолько велики, что приходится производить экстренную трахеотомию. Нарушения дыхания могут быть обусловлены и сдавлением трахеи при вклинении инородных тел до бифуркации. Если все же при вклинении инородных тел ниже бифуркации диспноэ присутствует, то оно обусловлено возникающим воспалительным отеком клетчатки, окружающей трахею или один из главных бронхов. Особенно тяжелые формы нарушения дыхания возникают при воспалительном отеке в области входа в гортань с вовлечением в этот процесс черпаловидных хрящей и черпалонадгортанных складок. Сдавление гортани и трахеи может сопровождаться шумным (шипящим, свистящим, стридорозным) дыханием, неукротимым кашлем. Поскольку при вклинении инородных тел на уровне гортани диспноэ зависит еще и от положения головы, то больной придает ей вынужденное положение, чаще – это наклон вперед и несколько в сторону. При вклинении инородных тел в грудном отделе позвоночника больной принимает вынужденное положение наклона туловища вперед, при котором боли несколько снижаются из-за уменьшения натяжения пищевода.
В конце периода ранних симптомов может возникнуть триада признаков, описанная Киллианом (триада Киллиана):
- резкое усиление болевых ощущений и распространение их ниже того уровня, на котором они были отмечены в момент вклинения инородных тел;
- инфильтрат в мягких тканях шеи и в области перстневидного хряща;
- резкое повышение температуры тепла с ознобом.
Эта триада указывает на распространение воспалительного процесса на окружающую пищевод клетчатку. Вторичные симптомы могут возникнуть тотчас за первичными, но иногда они появляются после некоторого «светлого» периода, который может продолжаться не один день. В этом периоде дисфагия может быть минимальной и проявляться лишь при приеме плотной пищи или вовсе отсутствовать.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Поздние симптомы
Поздние симптомы следуют за периодом ранних симптомов и проявляются сначала признаками локального, затем разлитого воспаления пищевода и околопищеводной клетчатки. При перфорации пищевода признаки этого воспаления, как правило, возникают одновременно с ранними симптомами.
Перфорации пищевода могут быть первичными и вторичными. Первые возникают значительно реже, чем перфорации, обусловленные неудачными манипуляциями при удалении инородных тел или его проталкивании вслепую в желудок. Вторые возникают в результате образования пролежня и изъязвления стенки пищевода, за которыми следует подслизистый абсцесс, расплавление мышечного слоя и проникновение острой части инородного тела в околопищеводное пространство.
Развивающийся шейный или грудной медиастинит приводит к резкому ухудшению общего состояния больного, появлению озноба и высокой температуры тела; дисфагия становится полной, боли – спонтанными и невыносимыми; устанавливаются признаки сепсиса.
Признаки перфорации характеризуются некоторыми частными особенностями, зависящими от уровня повреждения пищевода.
Перфорации на уровне шейного отдела пищевода в свежих случаях изначально отличаются доброкачественным течением. Однако они рано осложняются абсцессом в области околопищеводной клетчатки с его распространением кнаружи или в запищеводное пространство. В первом случае этот процесс проявляется возникновением в области сонного треугольника припухлости, сглаживающей рельеф щей в этой области. Движения в шее становятся весьма чувствительными и болезненными. Гортань смещается в здоровую сторону. Патогномоничным симптомом перфорации пищевода в шейном отделе является подкожная эмфизема на шее на стороне перфорации, которая возникает при заглатывании воздуха (пустой глоток) и распространяется на лицо и переднюю поверхность груди. К атмосферному воздуху могут добавляться газы, продуцируемые анаэробными микроорганизмами.
Во втором случае перфорация стенки пищевода ведет к быстрому развитию флегмоны шеи, распространяющейся беспрепятственно вниз к заднему средостению. Гной из позади-пищеводного пространства может также спуститься вдоль сосудисто-нервного пучка в надгрудинное пространство и переднее средостение. Из клинических симптомов при значительном распространении процесса очень рано возникает расстройство дыхания. Гнойные процессы в пространствах между пищеводом, трахеей и предпозвоночной фасцией наиболее часто исходят из позадиглоточных лимфатических узлов, куда инфекция попадает при инфицированных инородных тел верхних отделов пищевода. Эти процессы вызывают тяжелую клиническую картину преимущественно из-за расстройства дыхания и глотания.
Без своевременного хирургического вмешательства, которое в подавляющем большинстве случаев на фоне массивной антибиотикотерапии предопределяет благоприятный исход, гнойно-воспалительный процесс быстро эволюционирует с распространением в средостение, прорыв гноя в которое вызывает временное улучшение состояния больного (понижение температуры тела, снижение интенсивности болей, исчезновение припухлости в области шеи). Это ложное «выздоровление» является грозным признаком грядущего медиастинита, прогноз которого чрезвычайно серьезен.
Перфорации на уровне грудного отдела пищевода изначально отличаются недоброкачественным клиническим течением, характеризующимся ранним развитием симптомов острого гнойного медиастинита. Если инфекция развивается немедленно после перфорирования пищевода, то медиастинит приобретает характер диффузной флегмоны с развитием сепсиса. Прогноз на этой стадии развития воспалительного процесса если не безнадежный, то весьма серьезный. Между периодом первичных признаков перфорации и диффузным медиастинитом может быть короткий период ограниченного медиастинита, оперативное вмешательство при котором может спасти жизнь больного.
Перфорации на уровне брюшного отдела пищевода проявляются признаками «острого» живота с развитием перитонита. Этот вид осложнения также требует неотложного хирургического вмешательства.
При фиксации инородного тела в грудной части пищевода симптомы менее выражены. Характерна боль грудиной, усиливающаяся при попытках глотания и иррадиирующая в межлопаточную область и руку; позывы к рвоте становятся реже: саливация менее выражена, так как есть возможность для её накопления в верхней трети пищевода.
Инородные тела диафрагмальной части пищевода вызывают опоясывающие боли в эпигастральной области. Саливация нехарактерна. При попытке проглотить твёрдую пищу возникает рвота. При частичной обтурации просвета пищевода жидкая пища может проходить в желудок.
Клинические симптомы наиболее выражены в первые сутки после заглатывания инородного тела. На вторые сутки боль ослабевает в результате снижения рефлекторного спазма пищевода. Больные стараются избегать грубой пищи, создается ложное впечатление о благополучии. Через 2 сут состояние резко ухудшается из-за развития эзофагита и периэзофагеального осложнения.
У детей грудного и раннего возраста клиническая симптоматика атипична. Первоначальные симптомы быстро проходят, а возникающие стенотические явления расценивают как проявления острого респираторного заболевания. Инородные тела у новорождённых обусловливают беспокойство ребенка и позывы к рвоте во время кормления, саливацию, нарушение дыхания, раннее развитие аспирационной пневмонии и воспалительных изменений стенки пищевода и околопищеводной клетчатки с гипертермией, токсикозом, эксикозом, парентеральной диспепсией.
Осложнения
Осложнения развиваются в 10-17% случаев возникновения инородных тел пищевода, особенно часто в детском возрасте. Чем меньше возраст ребенка, тем больше вероятность развития осложнений, тем раньше они появляются и тяжелее протекают.
Эзофагит диагностируют уже через несколько часов после заглатывания инородного тела, он бывает катаральным, гнойным, эрозивно-фибринозным (данная форма сопровождается болезненностью при поворотах головы и пальпации шеи, тошнотой, рвотой с примесью крови, вынужденным положением головы, температурной реакцией). Возникают неприятные ощущения за грудиной, умеренная болезненность при глотании, небольшая саливация. При эндоскопии на месте локализации инородного тела обнаруживают эрозированную поверхность с участками некроза грязно-серого цвета и избыточным ростом грануляций. При рентгеноскопии определяют “симптом пузырька воздуха” и “симптом воздушной стрелки” в просвете пищевода на уровне травмы слизистой оболочки.
Развитие периэзофагита сопровождается ухудшением общего состояния, усилением боли за грудиной, повышением температуры тела, появлением отека мягких тканей и подкожной эмфиземы шеи, значительным повышением тонуса шейных мышц, вынужденным положением головы, подчелюстным, заглоточным и шейным лимфаденитом. Возможны развитие дыхательных стенотических расстройств из-за реактивного отёка наружного кольца и подголосовой полости гортани, пневмонии. При рентгеноскопии определяют нарастающее расширение позадитрахеального пространства с пузырьками воздуха в околопищеводной клетчатке, выпрямлением физиологического лордоза, оттеснением кпереди воздушного столба гортани и трахеи – симптом мягких тканей Штусса; выпрямление шейного отдела пищевода вследствие выраженной болезненности – симптом Г.М. Земцова.
При абсцессе околопищеводной клетчатки видны горизонтальный уровень жидкости и множественные пузырьки воздуха в периэзофагеальных тканях.
Медиастинит чаще развивается при проникающих и крупных вколоченных инородных телах вследствие перфорации и развития пролежня стенки пищевода. Нарастают симптомы гнойной интоксикации, резко ухудшается состояние, отмечают гипертермии. Боли усиливаются и спускаются ниже в результате нисходящего медиастинита. Характерно вынужденное положение тела (полусидячее или на боку лёжа) с приведёнными к животу ногами. Дыхание затруднено, стоны. Резкая бледность кожных покровов, при разговоре и глубоком дыхании боли усиливаются. Наиболее тяжело протекает медиастинит при перфорации нижней трети грудного отдела пищевода.
Среди других осложнений инородных тел пищевода наблюдают флегмонозный периэзофагит с некрозом, гангрену стенки пищевода, плеврит, пневмоторакс, абсцесс лёгкого, сепсис, фибринозно-гнойный перикардит, перитрахеальный абсцесс с прорывом гноя в соседние ткани, поражением нижнего гортанного нерва, IX-XII черепных нервов и опасностью аррозивного кровотечения из крупных сосудов, средостения.
[13], [14], [15], [16], [17], [18], [19], [20], [21], [22]
Источник
