Икота при резекции желудка

Так как операции по уменьшению желудка являются радикальными внутриполостными операциями, возможны возникновения некоторых осложнений. Вероятность ранних (30 дней после операции) осложнений примерно 2-3%.
При возникновении осложнений, пациенту необходимо оставаться в больнице дольше изначально запланированного срока, могут быть необходимы повторные операции, переливание крови, интенсивное и антибактериологическое лечение. Характер осложнений и их частота при различных операциях также различные. Ниже перечислены осложнения при различных операциях.
Осложнения после операции бандажирования желудка
Ранние осложнения после операции бандажирования желудка проявляются у 2- 5% пациентов (кровотечение, перфорация пищевого тракта, инфекция, воспаление легких) К счастью, большинство осложнений легкие. Ранняя смертность в результате операции лапароскопического бандажирования желудка 0.1%. Поздние осложнения, причиной которых является мигрирование желудочного бандажа, перелом или перетяжка маленкого желудочка проявляется у 4-11% пациентов. Симптомами этих осложнений как правило являются сильная боль в животе, изжога, рвота, увеличение массы тела, инфицирование порта. Обычно лечение этих осложнений возможно только при помощи новой операции. В случае недостаточного падения веса или увеличения веса, 15-20% бандажированных пациентов склоняются в пользу новой бариатрической операции, таким образом их оперируют заново. После бандажирования желудка могут образоватся желчные камни, висящие складки кожи, запор или диарея, изжога. Изжога Возникший послеоперационный рефлюкс можно облегчить с помощью хирурга. Причиной рефлюкса может быть очень высоко установленный бандаж или тот факт, что недостаточно изменено привычное питание. Проблемы связанные с портом После операции вокруг места введения порта может возникнуть синее пятно, это синяк, который обычно пропадает в течении одной или двух недель. В случае если Вы заметите, что в районе порта появилась опухоль, немедленно свяжитесь со своим хирургом
Осложнения после операции по вертикальной резекции желудка.
Ранние осложнения появляются в 4-6% случаях: кровотечение в области скобочного шва или селезенки, протекания, свищи, скопления гноя в брюшной полости, очень тонкая желудочная трубка (что может быть причиной осложнений глотания). В долгой перспективе желудок может снова растянуться и вес начнет снова расти. Исследование, в ходе которого следили за пациентами сделавшими операцию по вертикальной резекции желудка в течении 6 лет , обнаружили, что 25% пациентов нуждались в повторной операции. Обычно причиной этого являлось увеличение массы тела или постоянная изжога. Вертикальная резекция желудка может быть причиной изжоги или ее усиления. Также после данной операции могут возникнуть желчные камни, висящие складки кожи, запор и диарея.
Постоперационные осложнения после лапароскопического шунтирования желудка.
Ранние осложнения
Самым серьезным осложнением является воспаление брюшной полости или перитонит, которое может наступить в результате разрыва швов на кишечнике или желудке. Возникновение перитонита или серьезное подозрение на него требует немедленной повторной операции. Реже происходят кровотечения в полости пищевого тракта или брюшной полости. В этих случаях также иногда делается повторная операция. Осложнением могут оказаться тромбоз глубоких вен или легочной артерии, инфаркт миокарда, воспаление легких, инфекции брюшной полости и раневые инфекции. Для предотвращения тромбов, до и после операции по указанию хирурга, пациент получит разжижающие кровь лекарства. Всем пациентам желательно носить антитромбовые чулки или колготки. Во время операции используют профилактические антибиотики для избежания раневых инфекций. Частота проявления ранних осложнений: pазрыв швов на желудке или кишечнике 1-2%, кровотечения 0.5-1%, раневая инфекция 0.5-1%; сердечно-сосудистые и легочные осложнения 0.5-1%; смерть 0.3-0.5%
Поздние осложнения после операции по шунтированию желудка.
Язва желудка
У 5-10% пациентов могут возникнуть желудочные язвы в районе соединения желудка и тонкой кишки. Наибольший риск возникновения желудочных язв происходит в течении первых трех месяцев после операции. Для снижения риска можно давать пациенту в течении первых трех месяцев после операции лекарства снижающие кислотность желудка. Немаловажно и то , что пациенты должны принимать пищу маленькими порциями и осторожно, особенно в первые месяцы после операции.
Недостаток железа
У 20-30% женшин с регулярной менструацией возникает недостаточность железа, для избежания и лечения которой принимаются железосодержащие препараты. После операции железо не поглощается также хорошо, как и до операции, поэтому после операции необходимо регулярное употребление железосодержащих препаратов 40-50мг/сутки. Пациентам не переносящим железосодержащие препараты, вводится внутривенно железосодержащий раствор. Другой возможностью является употребление противозачаточных таблеток или гормональных препаратов уменьшающих количество кровотечений во время менструации.
Недостаточность витамина B12
Примерно у 15% пациентов без профилактической дополнительной терапии, после операции может возникнуть дефицит витамина B 12. Поэтому рекомендуем всем пациентам принимать витамин B12. После операции по шунтированию желудка 200 микрограмм в сутки.
Недостаток кальция и витамина D.
После операции возможна недостаточная усваиваемость кальция организмом. Пациентам рекоментуется употреблять кальций с витамином D в виде пищевой добавки (1600мг кальция и 800ТÜ D витамина в сутки), особенно тем, у кого аллергия на молочные изделия.
Диарея
После операции от употребления сладких продуктов или продуктов содержащих повышенное количество жира у многих пациентов появляется диарея.
Демпинг-синдром
После операции по шунтированию желудка пища сразу поступает в тонкую кишку. Если пациент употребляет продукты с высоким содержанием сахара (например прохладительные напитки, сгущеное молоко), то это сразу провоцирует повышение уровня сахара в крови. Организм реагирует на это выбросом большого количества инсулина, что в свою очередь вызывает падение уровня сахара. Симптомами могут быть: чувство усталости, плохое самочувствие, учащенное сердцебиение и тошнота. Иногда также боль и диарея.
Желчные камни
Быстрое снижение веса может в свою очередь быть причиной образования желчных камней. Почти у 35% пациентов после операции могут образоваться желчные камни.Пациентам у которых желчные камни обнаружены уже до операции, можно удалить их во время бариатрической операции.
Кишечная непроходимость
2-3% пациентов после операции по шунтированию желудка нуждаются в повторной операции из-за непроходимости кишечника. Причиной могут стать послеоперационные спайки в брюшной полости или возникновение непроходимости кишечника из-за защемления кишки, в следствии ее неправильного закрепления.
Избыток кожи
В результате быстрого сбрасывания веса у пациента после операции могут возникнуть на животе, ягодицах, бедрах, плечевом поясе висящие складки. Известно, что примерно 20% пациентов для избавления от них прибегают к помощи пластического хирурга. Пациентам желательно делать пластическую операцию не раньше чем через 1,5 года после бариатрической операции.
Запор
Некоторые пациенты после операции жалуются на запор, в основном он возникает от уменьшения количества принимаемой пищи, что влечет за собой спад перистальтики кишечника и частоты испражнений. Важным является употребление жидкостей между приемами пищи. Если возникает нужда в принятии слабительного, рекомендуется выбирать слабительное в жидком виде или те, которые рекомендует врач.
Выпадение волос
После всех бариатрических операций в течение первого года может возникнуть временное, больше обычного, выпадение волос. Причина этого неизвестна и со временем это проходит.
Алкогольная зависимость
На основании исследований после операции на желудке увеличивается риск алкогольной зависимости. Поэтому мы рекомендуем после операции не употреблять алкоголь или делать это в разумных количествах. После операции алкоголь действует быстро, даже после употребления маленьких его количеств.
Источник
Здравствуйте,уважаемый Марк Азриэльевич и все доктора! Не знаю к кому мне обратиться.Прошу помощи своему отцу в облегчении его состояния. Попробую ответить на все необходимые вопросы,стилистику лечащего врача сохраняю.
1. Диагноз: Ц-р вентрицули, Т4 Н2 М1, ИВ ст., мтс в забрюшинные лимфоузлы ИВ кл.гр. ИБС, ПИКС (2008 г.) Х 0-И.
Болен с апреля 2011 г., когда стали беспокоить слабость, одышка, боль в эпигастрии.Обследовался в поликлинике по месту жительства.Заподозрена опухоль желудка. Направлен в Областной онкологический диспансер, госпитализирован в хирургическое отделение. После предоперационной подготовки, в плановом порядке от 02.06.2011 г. выполнена операция “Эксплоративная лапаротомия, ушивание перфорации опухоли желудка по Поликарпову”. Интрооперационно, при ревизии от субкардии, по большой кривизне, передней и задней стенкам, до антрального отдела блюдцеобразная опухоль, прорастающая серозный покров, врастающая в забрюшинное пространство, корень брызжейки ободочной кишки, инфильтрирует клетчатку забрюшинного пространства до уровня диафрагмы. Конгломерат плотных л/у до 80,0 см. в области чревного ствола, биопсия одного из них. Гист. препарат № 24089 слизистого рака. Случай признан запущенным. Послеоперационный период протекал без осложнений.Рана зажила первичным натяжением. швы сняты. Выписан 14.06.2011 г. с улучшением, в удовлетворит. состоянии, для симптоматического лечения у терапевта по м/ж.
2. ЭКГ от 30.05.2011 г.: Горизонтальное положение электрической оси. Ритм синусовый ЧСС 85 в, Гипертрофия левого желудочка. Одиночные “СВ” экстрасистолы. Снижен вольтаж зубцов.
Рг-легких от 26.05.2011 г.: легкие прозрачные, без патологических теней. Корни структурны, синусы свободны.
Рг-желудка от 26.05.2011 г.: пищевод свободно проходим, кардия свободно проходима, функция кардии не нарушена. Желудок от в/3 тела субтотально поражен опухолью инфильтративно язвенного характера.
ФЭГДС от 19.05.2011 г.: желудок от в/3 поражен инфильтративной опухолью. Биопсия.
Гист. препарат № 22462-64: низкодифференцированная аденокарцинома.
УЗС органов брюшной полости от 31.05.2011 г.: диффузные изменения в печени, панцреас. Визуализируется конгломерат плотных л/у забрюшинного пространства.
Консультация терапевта от 01.06.2011 г.: ИБС, ПИКС (2008 г.) Х 0-Ш.
ОАК от 07.06.2011 г.: Эр 5,24 т/л, Хб 151 г/л, Л 12,3 г/л.
ОАМ от 24.05.2011 г.: цвет-соленый(?), прозрачность-мутная, уд.вес 1012, белок- 0,362.
Б/х крови от 07.06.2011 г.:
мочевина 9.8,
креатинин 128.0,
общий белок 64.0,
билирубин общий 11.6,
АЛТ 15.8,
Калий 5.43,
Натрий 137.0,
Хлор 100.9
3. Мужчина 63 года, вес 58 (до болезни 70-75), сознание ясное, речь связная, двигательная активность снижена-слабость, встает в туалет, затем ложится, давление нестабильное в среднем 140/100 (в больнице), аллергия ранее была на пыль, пыльцу.На лекарства аллергии ,по моим данным,нет .
4. Сильных болей нет. Беспокоит боль в месте операции (“болит внутри”).
5. Самый главный вопрос – очень беспокоит икота!После съеденной пищи, или выпитой воды почти сразу же начинается икота.Через каждые 7-10 секунд.затем она начинает учащаться, и наступает рвота съеденной пищей. Отец говорит-если бы не эта икота, и рвота после нее, его состояние можно было бы считать нормальным. Бывает икота и без приема пищи, она тоже учащается и заканчивается, как правило, рвотой слизью. В правом боку отверстие от дренажной трубки. Прошло 2 недели, оно не затянулось, нормально ли это? Есть жидкое отделяемое.По краям смазываем зеленкой и накрываем марлевами салфетками. Беспокоит запор. Пока делали клизму,помогло.Купили гутталакс, еще не принимали.
6,7. Дома 1-ый день, вызванный терапевт даже не смерила давление, не послушала.Сразу же поставила на нас крест. Выписала цефазолин в/м 2 р. в день, на ночь церукал в/м 2 мг. и кеторол 1 мг. Церукал и кеторол я сделала, а вот цефазолин не стала-жалко было колоть 3-ий шприц(мышц почти не осталоь).Надо ли делать цефазолин? Сильной боли нет, о % снятия ее спрошу завтра, т.к. живу отдельно от отца, мама не в состоянии объяснить.
8. Проживаем в г. Иваново. Есть онкодиспансер,но все, что могли, они , как сказали нам, сделали. Про икоту развели руками. Чем, вообще, ее можно снять? Мы связываем ее с тем, что опухоль давит на диафрагму, а врач сказал, что может это нервное (?). Возможно ли снять рвоту? Завтра узнаю про действие церукала.
Извиняюсь за возможные неточности в изложении, взяла информацию из выписки врача. Пожалуйста, ответьте на мои вопросы!
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В соответствии с Международной классификацией болезней, икота рассматривается в разделе «Аномальное дыхание». В механизме этой непроизвольной физиологической реакции задействованы диафрагма и межреберные мышцы, которые, судорожно сокращаясь, инициируют короткий вдох, а внезапное закрытие при этом дыхательных путей надгортанником сопровождается характерным звуком.
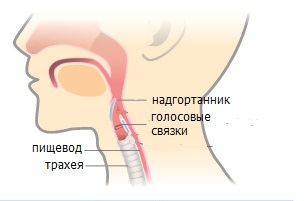
Разновидности
Если длительность икоты не превышает 10-15 минут, ее называют кратковременной, или эпизодической. Иногда икота продолжается дольше – до двух дней, и тогда ее называют персистирующей. Наконец, возможна некупируемая, т. е. неразрешимая стойкая икота, которая продолжается в течение двух и более месяцев. Только персистирующая или некупируемая икота служит поводом обращения к врачу, поскольку она может оказаться симптомом заболеваний или травм, вызывающих судорожные сокращения диафрагмы. Функция диафрагмы подчинена работе нервных структур головного мозга, находящихся в продолговатом мозге и гипоталамусе. Диафрагма иннервируется двумя (правым и левым) диафрагмальными нервами, которые берут начало в области шеи (сегменты СIII – CIV). Причиной возникновения персистирующей и некупируемой икоты становятся патологии, ведущие к поражению структур рефлекторной дуги. В зависимости от уровня поражения выделяют центральную и периферическую икоту. Икота центрального происхождения возникает при поражении головного и/или спинного мозга, периферического – при поражении диафрагмального нерва, которое может возникнуть вследствие заболеваний желудочно-кишечного тракта и сердечно-сосудистой системы. Различают еще один вид поражения – токсический, который обусловлен воздействием алкоголя, никотина, токсичных продуктов метаболизма и лекарственных средств на нервные окончания.
Возможные причины икоты
У взрослых непродолжительная икота служит эволюционно выработанным механизмом, направленным на вытеснение воздуха из желудка. Попадание излишков воздуха в желудок может быть вызвано неправильным и быстрым приемом пищи, смехом, во время которого происходит ряд резких вдохов. Кроме того, раздражение блуждающего нерва, приводящее к икоте, может быть спровоцировано переполнением желудка, торопливой едой всухомятку, переохлаждением. У маленьких детей икота часто возникает в результате попадания воздуха в желудок при кормлении, а также растяжением желудка вследствие перекармливания. Если икота прекращается через несколько минут, она не требует особого внимания. Однако при продолжительной икоте необходима консультация врача.
Длительная некупируемая икота центрального происхождения может возникать при инсульте мозга у людей старшего возраста или у пациентов с сосудистыми заболеваниями, системной красной волчанкой. Кроме того, длительная икота может быть симптомом опухоли головного мозга и его ствола. Аневризма мозжечковой артерии также может приводить к икоте. Икота может свидетельствовать о травме головного мозга, сопровождаемой формированием гематомы.
Икота, вызванная раздражением периферических нервов, служит симптомом таких заболеваний, как грыжа пищеводного отверстия диафрагмы больших размеров (>3 см), новообразования пищевода, поджелудочной железы и желудка. Упорная икота может наблюдаться при патологиях сердечно-сосудистой системы: инфаркте миокарда, нарушении сердечного ритма, т. к. они повышают возбудимость окончаний блуждающего нерва. Заболевания органов дыхания, в частности, ларингит, бронхит и пневмония, а также опухоли средостения могут вызывать икоту вследствие раздражения диафрагмального нерва. Имеются данные о персистирующей икоте у пациентов с герпесом. В этих случаях патологический процесс запускает вирус герпеса, размножающийся в нервных ганглиях. Причиной икоты может быть также сдавление спинномозгового корешка четвертого шейного позвонка грыжей, а также опухоли шеи. Среди других факторов, вызывающих длительную икоту, можно назвать аутоиммунные заболевания (оптиконевромиелит, рассеянный склероз), эпилепсию, энцефалит, менингит, болезнь Паркинсона.
Токсическая икота возникает при нарушениях обмена веществ вследствие поражения нервов токсинами, накапливающимися в крови. Такая икота может возникнуть при диабетической нейропатии при сахарном диабете, интоксикации при уремии (последняя стадия заболеваний почек), нарушении электролитного баланса при гипокальциемии (заболевания паращитовидных и щитовидной желез) и гипокалиемии (синдром Кушинга, рвота, диарея и т. д.). Токсическая икота может развиваться при приеме лекарственных препаратов: противопаркинсонических средств, лекарств, используемых в психиатрии, азитромицина (антибиотик), морфина. Химиотерапевтические препараты, применяемые при лечении онкологических больных, а также средства, вводимые при наркозе, при эпидуральной анестезии, также могут вызывать длительную икоту.
Диагностика и обследования
Диагностический алгоритм при длительной икоте иногда предусматривает полное обследование пациента для выявления причины этого патологического состояния. Врач проводит тщательный опрос пациента, уточняет названия лекарственных препаратов, принимаемых пациентом, оценивает неврологический статус.
В первую очередь необходимо исключить инсульт головного мозга и инфаркт миокарда. Для этого назначают консультацию врача-невролога и врача-кардиолога, а также проведение МРТ головного мозга, электрокардиограммы, клинического и биохимического анализов крови.
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Определение глюкозы в крови необходимо для диагностики сахарного диабета, изменения концентрации белка, белковых фракций, креатинина и мочевины могут указать на заболевания почек.
Глюкоза (в крови) (Glucose)
Основной экзо- и эндогенный субстрат энергетического обмена.
Больше половины энергии, расходуемой здоровым организмом, образуется за счёт окисления глюкозы. Глюкоза и её производные присутствуют в большинстве органов и тканей. Главные источники глюкозы — сахароза, крахмал, пос…
280 руб
Общий белок (в крови) (Protein total)
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество функций в организме, и уровень белка является одним из важнейших лабораторных показателей. Из 9 – 10% сухого остатка плазмы белки составляют 6,5 – 8,5%. Концентрация общего белка в сыворотке зависит, в о…
310 руб
Белковые фракции (Serum Protein Electrophoresis, SPE)
Количественное соотношение фракций общего белка крови, отражающее физиологические и патологические изменения состояния организма.
Общий белок сыворотки состоит из смеси белков с разной структурой и функциями. Разделение на фракции основано на разной подвижности белков в разделяющей среде по…
530 руб
Креатинин (в крови) (Creatinine)
Азотистый метаболит, конечный продукт превращения креатинфосфата, участвующего в энергетическом обмене мышечной и других тканей.
Синтез креатинина осуществляется, в основном, в мышечной ткани. В процессе мышечного сокращения происходит распад креатинфосфата с выделением энергии и образованием креа…
300 руб
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты, карбамид, мочевина в крови. Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Краткая характеристика определяемого вещества Мочевина
Главный конечный продукт белкового обмена. Около 50% остаточного азота (небелковые азотсодержа…
300 руб
Необходимо определить показатели электролитного баланса, нарушения которого также могут приводить к икоте.
Калий (К+, Potassium), Натрий (Na+, Sodium), Хлор (Сl-, Chloride)
Калий (К+) — основной катион внутриклеточной жидкости.
Калий (К+) участвует в создании и поддержании электрического мембранного потенциала клеток. Регулирует внутриклеточное осмотическое давление, стимулирует активность ферментов гликолиза, участвует в метаболизме белков и гликогена, …
420 руб
Рентгенография, УЗИ печени, желчного пузыря, поджелудочной железы и
эндоскопическое обследование
дают возможность выявить проблемы дыхательной системы или желудочно-кишечного тракта.
УЗИ печени
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
УЗИ желчного пузыря
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
Кроме того, следует исключить гастрит, язву желудка и гастроэзофагеальную рефлюксную болезнь, что требует проведения
гастроскопии
, pH-манометрии, уреазного дыхательного теста.
Если данные МРТ свидетельствуют в пользу аутоиммунных заболеваний, например, рассеянного склероза, необходимы исследования спинномозговой жидкости и сыворотки крови для выявления олигоклональных антител.
К каким врачам обращаться?
Первый визит должен быть к врачу-
терапевту
, который на основании осмотра и в зависимости от результатов анализов может направить пациента к специалистам узкого профиля:
неврологу
,
кардиологу
или
гастроэнтерологу
. Если по результатам МРТ возникает подозрение на новообразование, пациента для дальнейшего лечения переводят к врачу-онкологу.
Что следует делать при появлении икоты
Способов прекращения кратковременной икоты у взрослого человека достаточно много, однако каждому помогает свой подход: несколько глотков воды, задержка дыхания, наклоны вперед и т. п. Если икота возникает у младенца, рекомендуется придать ему вертикальное положение, что поможет срыгнуть лишнюю еду вместе с воздухом. Если причиной кратковременной икоты служит переохлаждение, лучший способ прекратить ее – согревание и теплый чай. Если икота не прекращается через 15-20 минут и сопровождается другими симптомами, необходимо обратиться к врачу.
Лечение
Икота – это не самостоятельное заболевание, а симптом, поэтому лечение пациентов с длительной икотой зависит от ее причины. Эффективная терапия ишемических поражений головного мозга способствует прекращению икоты. Если икота вызвана опухолями, которые могут раздражать нервы, отвечающие за сокращение диафрагмы, а также при крупной грыже пищеводного отверстия диафрагмы проводят оперативное лечение. При токсической форме икоты терапия должна быть направлена на нормализацию метаболизма: снижение уровня глюкозы в крови при сахарном диабете, стабилизацию электролитного баланса при заболеваниях почек и щитовидной железы. Если икота связана с аутоиммунными патологиями прибегают к специфической медикаментозной терапии.
Только врач может определить тактику лечения и назначить лекарственные препараты после тщательного обследования пациента и установления причины длительной некупируемой икоты.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Слезотечение
Слезы – универсальное средство для увлажнения роговицы, удаления инородных частиц с глазного яблока и его дезинфекции. В норме у здорового человека выделяется около 1 мл слезной жидкости в сутки. Слезы, вырабатываемые слезными железами, поступают в каналы, соединяющиеся со слезным мешком.
Высокая температура
Повышение температуры служит защитной реакцией организма и может происходить под влиянием разных факторов. Обязательно следует разделять такие состояния, как гипертермия (перегревание) и лихорадка, которая тоже сопровождается повышением температуры тела, однако ее механизм отличается от перегревания и требует иных мер воздействия на организм.
Болит голова
В основе головной боли лежит раздражение болевых рецепторов, расположенных в:
- твердой мозговой оболочке и сосудах мозга;
- надкостнице черепа, сосудах мягких тканей головы, мышцах.
Сама же мозговая ткань не содержит болевых рецепторов.
Ночная потливость
По статистике, более трети пациентов жалуются на периодическую потливость, возникающую в течение суток. Далеко не всегда это состояние служит признаком заболевания, однако если такой симптом регулярно возникает без видимых причин и по ночам, на это следует обратить внимание.
Рвота
Установить причину, вызвавшую рвоту, помогут сведения о характере рвоты и составе рвотных масс. Помимо отравления причиной рвоты может быть интоксикация, вызванная каким-либо заболеванием. Кроме того, рвоту может вызвать раздражение нервной системы, не связанное с интоксикацией.
Источник
