Где плод а где желудок
За счет чего во время беременности увеличивается живот? За счет роста плода, матки и увеличения количества околоплодных вод — среды обитания будущего малыша. Поговорим подробнее о каждой из перечисленных составляющих.
Плод
Размеры сначала плодного яйца, а затем плода определяют по результатам ультразвукового исследования (УЗИ). С помощью трансвагинального УЗИ (датчик во время этого исследования вводится во влагалище) плодное яйцо можно обнаружить уже спустя 2-3 недели его развития, срок беременности, который отсчитывают от первого дня последней менструации, составляет в это время 6-7 недель. Диаметр плодного яйца на этом сроке — 2-4 мм.
На 8-й неделе развития — 10-я неделя беременности, диаметр плодного яйца достигает 22 мм.
В 12 недель беременности длина плода составляет 6-7 см, масса тела — 20-25 г. При ультразвуковом исследовании видно, что плодное яйцо почти полностью заполняет полость матки.
К концу 16-й недели беременности длина плода достигает 12 см, а масса тела — 100 г.
В 20 недель длина плода составляет уже 25-26 см, масса — 280-300 г.
В 24 недели длина плода составляет около 30 см, масса — 600-680 г.
В 28 недель длина плода составляет 35 см, масса тела — 1000-1200 г.
В 32 недели длина плода достигает 40-42 см, масса тела — 1500-1700 г.
В 36 недель эти показатели составляют соответственно 45-48 см и 2400-2500 г.
Масса тела доношенного плода к моменту родов составляет 2600-5000 г, длина — 48-54 см.
Матка
Увеличение размеров матки происходит в течение всей беременности. Впервые несколько недель матка имеет форму груши. В конце 2-го месяца беременности ее размеры увеличиваются приблизительно в три раза, и она имеет округлую форму. В течение второй половины беременности матка сохраняет свою округлую форм, а в начале третьего триместра приобретает яйцевидную форму. До беременности масса матки в среднем составляет 50-100 г, а в конце беременности — 1000 г. Объем полости матки в конце беременности возрастает более чем в 500 раз. За время беременности каждое мышечное волокно удлиняется в 10 раз и утолщается приблизительно в 5 раз. Значительно увеличивается сосудистая сеть матки, по своему кислородному режиму беременная матка приближается к таким жизненно важным органам, как сердце, печень и мозг.
Эти параметры можно определить, измерив матку с помощью приемов наружного акушерского исследования. Для этого измеряют так называемую величину стояния дна матки, но в начале беременности, пока матка не выходит за пределы тазовых костей, увеличение размеров матки можно определить с помощью влагалищного исследования (оно проводится при гинекологическом осмотре) или УЗИ.
Высоту стояния дна матки доктор определяет при каждом очередном осмотре с помощью сантиметровой ленты: это помогает сориентироваться в темпах роста живота. Врач измеряет расстояние от верхнего края лонного сочленения до верхней части матки — ее дна. Ориентировочно высота стояния дна матки в сантиметрах соответствует сроку беременности в неделях. Например, если высота стояния дна матки составляет 22 см, срок беременности — 22 недели.
Околоплодные воды
Нарастание объема амниотической жидкости (околоплодных вод) происходит неравномерно. Так, в 10 недель беременности их объем составляет в среднем 30 мл, в 13-14 недель — 100 мл, в 18 недель — 400 мл и т.д. Максимальный объем отмечается к 37-38 неделям (в среднем — 1000-15 000 мл). К концу беременности количество вод может уменьшиться до 800 мл. При перенашивании беременности (в 41-42 недели) наблюдается уменьшение объема амниотической жидкости (менее 800 мл).
Размеры матки во время беременности
В 4 недели беременности величина матки достигает приблизительно размера куриного яйца.
В 8 недель она уже соответствует размерам гусиного яйца.
В 12 недель размер матки достигает величины головки новорожденного, дно ее доходит до верхнего края лонного сочленения.
После 12 недель беременности дно матки прощупывается через переднюю брюшную стенку.
В 16 недель оно располагается на середине расстояния между лобком и пупком.
В 20 недель дно матки на два поперечных пальца ниже пупка. В это время животик уже заметно увеличен; это видно невооруженным глазом, даже если будущая мама в одежде.
В 24 недели дно матки находится на уровне пупка.
В 28 недель дно матки определяется на 2-3 пальца выше пупка.
В 32 недели дно матки расположено посредине между пупком и мечевидным отростком, пупок начинает сглаживаться.
В 38 недель дно матки поднимается до мечевидного отростка и реберных дуг — это наивысший уровень стояния дна матки.
В 40 недель дно матки опускается до середины расстояния между пупком и мечевидным отростком. В конце беременности выпячивается пупок.
Если размеры живота не соответствуют норме…
Темпы увеличения матки, а значит, и роста живота должны достаточно строго соответствовать вышеприведенным параметрам, так как являются важным показателем нормального течения беременности.
В ранние сроки, когда матка еще не прощупывается через переднюю брюшную стенку, несоответствие ее размеров предполагаемому сроку беременности может быть признаком внематочной беременности, при этом плодное яйцо чаще всего развивается в маточной трубе.
Превышение предполагаемых размеров беременности характерно для такой патологии, как хорионэпителиома — опухоль, развивающаяся из плацентарной ткани и представляющая собой большое количество мелких пузырьков. При этой опухоли плод погибает, а для сохранения здоровья матери необходимо своевременное лечение.
В более поздние сроки беременности отставание темпов увеличения дна матки чаще всего встречается при гипотрофии плода, то есть при задержке его роста. При этой патологии малыш рождается даже при своевременных родах с весом менее 2600 г, затруднена его адаптация к внеутробной жизни.
Маловодие также может служить причиной того, что размеры матки меньше ожидаемых. Среди возможных причин этого осложнения — гипертоническая болезнь у матери, инфекционно-воспалительные заболевания, воспалительные заболевания женской половой сферы, поражение выделительной системы плода, плацентарная недостаточность, гестоз — серьезное осложнение беременности, при котором наблюдается генерализованный спазм сосудов; оно обычно проявляется отеками, повышением давления, появлением белка в моче.
Уменьшение высоты стояния дна матки возможно при поперечном положении плода, когда малыш в матке расположен так, что головка и тазовый конец находятся по бокам. При поперечном положении плода роды через естественные родовые пути невозможны.
Размеры матки больше предполагаемого срока беременности бывают также при многоплодии. Как известно, многоплодная беременность относится к беременностям высокого риска: при ней возрастает вероятность различных осложнений.
Появятся ли растяжки?
Кожа на животе растягивается по мере увеличения срока беременности. Пройдет ли этот процесс бесследно?
Надо сказать, что повреждение кожи — так называемые растяжки — в результате увеличения объема матки зависит, конечно, от темпов роста живота, но большей частью их появление определяется особенностями кожи будущей мамы. Конечно, вероятность появления растяжек несколько повышается, если плод крупный, быстро прибавляет массу или если имеется многоводие, но определяющим является состояние коллагеновых, эластиновых волокон.
Для профилактики растяжек (стрий), особенно во время интенсивного роста живота — в третьем триместре беременности — можно использовать средства, улучшающие состояние кожи. Это специальная косметика для беременных, содержащая витамины А, Е, а также вещества, улучшающие кровообращение кожи. Поскольку во время беременности кожа часто становится более сухой, то можно использовать и увлажняющие кремы для беременных; они также помогут предотвратить появление стрий. Предотвратить появление растяжек можно также с помощью массажа, улучшающего кровообращение кожи. Методика этого массажа не сложна: следует поглаживать живот круговыми движениями, пощипывать кожу по периферии живота. При угрозе прерывания беременности такой массаж проводить не следует, так как он может спровоцировать повышение тонуса матки.
Матка может увеличиться при значительном многоводии — состоянии, когда количество околоплодных вод превышает норму, достигая 2-5 л, а иногда — 10-12. Эта патология встречается при сахарном диабете — нарушении усвоения сахара, резус-конфликтной беременности — когда в организме резус-отрицательной матери вырабатываются антитела против резус-положительных эритроцитов плода, при острой и хронической инфекции, при аномалиях развития плода. Конечно, все эти состояния требуют пристального внимания врачей.
Матка может расти быстрее обычного при крупных размерах плода. В свою очередь, крупный плод может быть следствием как генетических особенностей, так и сахарного диабета у будущей матери во время данной беременности. Крупный плод увеличивает риск осложнений во время родов, а сахарный диабет требует лечения.
Таким образом, изменение темпов увеличения высоты стояния дна матки может служить показателем различной патологии матери и, чаще, — плода. Поэтому, если на очередном приеме доктор обнаруживает, что высота стояния дна матки не соответствует сроку беременности, он назначает дополнительные исследования для уточнения факторов, которые стали причиной снижения или увеличения темпов роста живота.
Форма живота
Особое значение во второй половине беременности имеет форма живота. При нормальной беременности и правильном положении плода живот имеет овоидную (яйцевидную) форму; при многоводии живот становится шарообразным, а при поперечном положении плода приобретает форму поперечного овала. Особую форму имеет живот в третьем триместре беременности у женщин с узким тазом: у первородящих живот остроконечный, как бы заостренный кверху, у повторнородящих — немного отвислый (см. рис.).
Таким образом, форма живота также имеет значение для определения особенностей течения беременности, однако научных данных относительно того, что по ней можно определить предполагаемый пол ребенка, к сожалению, нет.
Живот будущей мамы станет заметен окружающим лишь к 4-5-му месяцам беременности. Но мы теперь знаем, что его рост начинается значительно раньше. Поэтому уже с самого начала ожидания малыша беременная женщина должна относиться к себе внимательно и бережно.
Источник
Формирование желудочно-кишечного тракта у плода – эмбриология, морфогенез
Жизнеспособность новорожденного определяется благополучным переходом от периода внутриутробного развития к неонатальному периоду жизни. Основной определяющий фактор в данном процессе — функциональная зрелость желудочно-кишечного тракта (ЖКТ), способная обеспечить адекватное питание. После рождения ребенка его ЖКТ адаптирован к всасыванию грудного молока и содержащихся в нем компонентов, обеспечивает выведение из организма чужеродных антигенов, патогенных микроорганизмов, а также некоторых ксенобиотиков, колонизацию кишечной микрофлорой и вместе с почками поддерживает необходимый водный баланс.
У доношенных новорожденных данные механизмы полностью сформированы и обеспечивают нормальный рост и развитие ребенка.
Большинство адаптивных механизмов к моменту рождения хорошо функционируют, однако окончательное становление некоторых (например, связывание и выведение билирубина и метаболизм лекарственных средств в печени) завершается лишь в начале неонатального периода. После рождения взаимодействие изначально стерильного ЖКТ с колонизирующими его микроорганизмами является основным этапом постнатального развития пищеварительной системы.
Сравнительно поздно после родов формируется структура и устанавливается функция пищеводного сфинктера, секреторная функция желудка — продукция кислоты и желудочная перистальтика, а также эндокринные факторы, всасывание в кишечнике глюкозы, витамина В12 и солей желчных кислот, образование и накопление желчных кислот, секреторная реакция в ответ на действия бактериальных токсинов. Экзокринная функция поджелудочной железы устанавливается ориентировочно через 6 мес после рождения. Эндокринная функция, выражающаяся в продукции инсулина, — в течение сравнительно длительного временного интервала.
Подробно морфогенез желудочно-кишечного тракта человека описан в фундаментальных руководствах, а развитие ЖКТ детально обсуждается в нескольких обзорах. В данной главе представлено подробное описание морфогенеза с акцентом на современных представлениях о молекулярных механизмах развития ЖКТ. Основные этапы структурного и функционального развития ЖКТ обобщены в таблице.
Этапы развития желудочно-кишечного тракта у плода
| Этап | Минимальный срок гестации |
| Гаструляция | 3-я неделя |
| Формирование первичной кишки; закладка печени и поджелудочной железы | 4-я неделя |
| Рост кишечной трубки | 7-я неделя |
| Образование кишечных ворсин | 8-я неделя |
| Погружение первичной кишки в брюшную полость | 10-я неделя |
| Завершение органогенеза | 12-я неделя |
| Появление обкладочных клеток желудка, формирование островков поджелудочной железы, секреция желчи, появление кишечных ферментов | 12-я неделя |
| Появление глотательных движений | 16—17-я недели |
| Функциональная зрелость | 36-я неделя |
В процессе деления клеток из оплодотворенной яйцеклетки формируется бластоциста. Собственно эмбрион развивается из внутренней клеточной массы (компактного скопления клеток на одной из стенок бластоцисты). Впоследствии происходит разделение внутренней клеточной массы на два слоя — эпибласт и гипобласт, образующие двухслойный зародышевый диск, из которого развивается эмбрион. В начале 3-й недели беременности формируется первичная полоска, представляющая собой срединное углубление на поверхности эпибласта вблизи каудального отдела зародышевого диска. В процессе гаструляции клетки, расположенные вдоль первичной полоски, обособляются и мигрируют вглубь — в пространство между двумя зародышевыми листками.
Процесс гаструляции приводит к образованию клеток энтодермы, из которых в дальнейшем происходит формирование внутренней выстилки всего ЖКТ. Часть клеток, мигрируя из области первичной полоски, оттесняют нижний зародышевый листок (гипобласт) и формируют энтодерму. Именно в процессе гаструляции устанавливается двусторонняя симметрия эмбриона, а также образуются вентральная/дорсальная (передняя/задняя) и краниокаудальная оси эмбриона. Образование трех зародышевых листков сопровождается формированием скоплений однотипных клеток, из которых впоследствии, после каскада индукционных взаимодействий, происходит развитие органов эмбриона.
В настоящее время изучены молекулярные механизмы большинства перечисленных процессов.
Формирование кишечной трубки происходит в результате двух процессов — роста эмбриона и отделения зародышевой части от внезародышевой. Тканевые листки, сформировавшиеся в течение 3-й недели беременности, продолжают дифференцироваться, в результате образуются зачатки большинства систем органов. Формирование туловищных складок, разделяющих зародышевую и внезародышевую части, и поворот эмбриона — весьма сложные процессы, которые обусловлены разной скоростью роста различных участков эмбриона.
В результате этих процессов плоский зародышевый диск преобразуется в трехмерную структуру и головной, боковые и каудальный края зародышевого диска располагаются определенным образом относительно срединной вентральной линии. В дальнейшем слои энтодермы, мезодермы и эктодермы с противоположных сторон соединяются друг с другом, в результате образуется кишечная трубка.
Процесс формирования туловищных складок сначала приводит к закрытию кишечной трубки в области головного и каудального концов эмбриона. В переднем и заднем отделах развивающейся кишечной трубки образуются передние и задние кишечные ворота. Первоначально кишка состоит из слепо заканчивающихся краниальной и каудальной трубок, передней кишки и задней кишки, которые впоследствии будут разделены средней кишкой. Средняя кишка остается связанной с желточным мешком. По мере соединения боковых туловищных складок эмбриона вдоль срединной вентральной линии средняя кишка стремительно превращается в трубку.
Шейка желточного мешка подвергается обратному развитию, превращаясь в желточный канал. Иногда части данного канала не подвергаются обратному развитию и образуется дивертикул Меккеля.
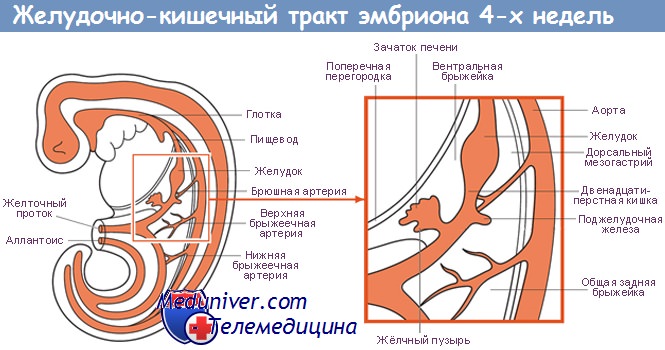
Ниже диафрагмы формируются три пары крупных кровеносных сосудов, которые должны обеспечить кровоснабжение развивающегося брюшного отдела кишечной трубки. Зоны кровоснабжения данных артериальных стволов составляют анатомическую основу разделения брюшного отдела ЖКТ на переднюю, среднюю и заднюю кишку. Первая артерия — чревная артерия, или чревный ствол. В результате развития указанного сосуда формируются артериальные ветви, кровоснабжающие переднюю кишку на протяжении от брюшного отдела пищевода до нисходящего сегмента двенадцатиперстной кишки, а также печень, желчный пузырь и поджелудочную железу.
Развитие печени, желчного пузыря и поджелудочной железы также происходит из передней кишки. За счет верхней брыжеечной артерии осуществляется кровоснабжение развивающейся средней кишки — от нисходящего отдела двенадцатиперстной кишки до поперечной ободочной кишки. Нижняя брыжеечная артерия участвует в кровоснабжении задней кишки — конечного отдела поперечной ободочной кишки, нисходящей, сигмовидной и прямой кишки. Отдельно формирующийся нижний отдел аноректального канала кровоснабжается за счет ветвей подвздошных артерий.
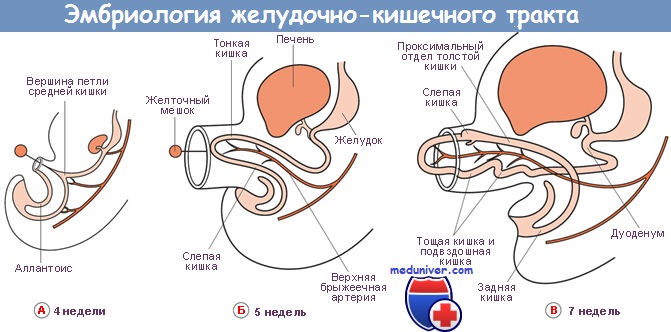
В начале 4-й недели гестации каудальный отдел передней кишки, расположенный непосредственно за диафрагмой, слегка расширяется и начинает формироваться желудок. В области указанного веретенообразного расширения обращенная кзади стенка передней кишки растет быстрее, чем передняя стенка, вследствие чего в течение 5-й недели происходит образование большой кривизны желудка. Дно желудка формируется за счет продолжающегося характерного выпячивания верхнего отдела большой кривизны желудка. В течение 7-й и 8-й недель гестации происходит поворот формирующегося желудка вокруг продольной оси эмбриона на 90°.
В результате образуются своеобразная левая сторона вентральной поверхности и правая сторона дорсальной поверхности желудка. Передняя поверхность желудка у взрослых иннервируется левым, а задняя — правым блуждающим нервом. Впоследствии дополнительный поворот желудка вдоль переднезадней оси приводит к тому, что большая кривизна желудка слегка смещается в каудальном направлении, а малая кривизна обращена в сторону головы эмбриона.
Около 3-й недели гестации кишка представляет собой относительно прямую трубку, разделенную на три части: переднюю кишку, из которой впоследствии развиваются глотка, пищевод, желудок и начальные отделы двенадцатиперстной кишки; среднюю кишку, сообщающуюся по передней поверхности с желточным мешком, впоследствии дающую начало оставшейся части двенадцатиперстной, тонкой и начальным отделам толстой кишки; заднюю кишку в дальнейшем преобразующуюся в дистальные отделы толстой и прямую кишку. Зачатки печени и поджелудочной железы формируются на границе передней и средней кишки.
Быстрый рост средней кишки приводит к ее удлинению и повороту. К 5 нед гестации кишка вытягивается и начинает образовывать петлю, которая выпячивается вместе с пупочным канатиком. Вскоре после этого вентральный зачаток поджелудочной железы поворачивается и сливается с дорсальным зачатком. В 7 нед образовавшаяся тонкая кишка начинает свой поворот вокруг оси, образованной верхней брыжеечной артерией. Поворот осуществляется против часовой стрелки (если взглянуть на эмбрион со стороны передней поверхности) примерно на 90°. Начиная с 9 нед дальнейший рост кишечной трубки приводит к грыжевому выпячиванию в области пупочного кольца.
Средняя кишка продолжает свой поворот и удлинение, вследствие чего вновь погружается в брюшную полость. Примерно к 10 нед гестации угол поворота кишки достигает 180°. Примерно к 11 нед процесс поворота продолжается еще на 90°, достигая в целом величины 270°, после чего и происходит погружение кишки в брюшную полость. Данный феномен обусловлен не только процессами роста кишки, но и регрессией первичной почки и замедлением темпов роста печени. Механизм процесса обратного погружения тонкой кишки в брюшную полость окончательно не изучен, однако он происходит весьма быстро. Первой погружается тощая кишка и занимает левую половину брюшной полости.
Подвздошная кишка при погружении располагается в правой половине брюшной полости. В последнюю очередь происходит погружение начальных отделов толстой кишки. Слепая кишка фиксируется вблизи гребня подвздошной кости, а восходящая и поперечная ободочная кишки располагаются в брюшной полости косо — в направлении селезеночного угла. Дальнейшее развитие толстой кишки приводит к ее удлинению и образованию печеночного угла и собственно поперечной ободочной кишки. Упорядочение органов в брюшной полости завершается после фиксации восходящей ободочной кишки в области правого бокового кармана. Этот феномен представляет собой основу для формирования сложной иннервации и кровоснабжения органов ЖКТ у взрослых. Основные этапы данного процесса завершаются к 12 нед гестации.
Клоака служит основой для формирования прямой кишки и мочеполового синуса. На ранних стадиях эмбриогенеза происходит выпячивание конечного отдела задней кишки, приводящее к образованию клоаки. В период между 4-й и 6-й неделями гестации за счет развития уроректальной перегородки клоака разделяется на задний отдел (прямую кишку) и передний отдел (первичный мочеполовой синус). Соответственно, верхний и нижний отделы аноректального канала имеют различное эмбриональное происхождение. Первичная мембрана клоаки за счет уроректальной перегородки разделяется на переднюю (мочеполовую мембрану) и заднюю (заднепроходную мембрану). Заднепроходная мембрана разделяет отделы аноректального канала, формирующиеся из энтодермы и эктодермы.

Изначальное положение заднепроходной мембраны, которая вскрывается в течение 8-й недели гестации, соответствует у взрослых гребешковой линии. Конечные отделы задней кишки дают начало верхним 2/3 аноректального канала, в то время как инвагинация эктодермы или проктодеум составляют основу для нижней трети данного канала. Некоторые структурные аномалии, например неперфорированный задний проход, возникают вследствие нарушений описанного процесса. Гребешковая линия также представляет собой границу бассейнов кровоснабжения верхнего и нижнего сегментов аноректального канала. Верхние (по отношению к гребешковой линии) отделы аноректального канала кровоснабжаются за счет ветвей нижней брыжеечной артерии, а венозный дренаж осуществляется за счет вен задней кишки.
Сегмент, расположенный ниже гребешковой линии, кровоснабжается за счет ветвей внутренних подвздошных артерий и вен. Иннервация аноректального канала также отражает различное эмбриональное происхождение его верхнего и нижнего отделов: верхний отдел иннервируется нижним брыжеечным ганглием и тазовыми чревными нервами, нижний отдел — ветвями нижнего прямокишечного нерва.
Печеночный дивертикул изначально появляется в виде небольшой почки каудального отдела передней кишки. В процессе эмбриогенеза спецификация печени, желчных протоков и поджелудочной железы происходит по упорядоченной схеме. Печень, желчный пузырь, поджелудочная железа и система протоков развиваются из энтодермальных дивертикулов, отпочковывающихся от двенадцатиперстной кишки в период с 4-й по 6-ю неделю гестации.
Примерно на 30-й день эмбрионального развития поджелудочная железа представлена двумя закладками — дорсальной (задней) и вентральной (передней), происходящими из энтодермы с противоположных сторон двенадцатиперстной кишки. Дорсальная закладка растет быстрее. При этом вентральная закладка растет в направлении от двенадцатиперстной кишки вдоль развивающегося общего желчного протока. Вследствие того что рост двенадцатиперстной кишки в различных отделах неодинаков, происходит вращение кишки, в результате которого передняя закладка поджелудочной железы перемещается кзади и прилегает к задней закладке в области дорсальной брыжейки двенадцатиперстной кишки.
Объединение двух закладок происходит на сроке гестации около 7 нед. Головка и крючковидный отросток дефинитивной поджелудочной железы развиваются из передней закладки, в то время как оставшаяся часть тела и хвост берут начало из задней закладки. Впоследствии выносящие протоки обеих закладок сливаются вместе и образуют вирсунгов проток. Впрочем, проксимальный отдел протока задней поджелудочной железы обычно сохраняется в виде добавочного санториниева протока. Такие структурные аномалии, как кольцевидная поджелудочная железа, возникают вследствие нарушений процесса формирования поджелудочной железы.
Превертебральные симпатические ганглии развиваются возле мест отхождения основных ветвей нисходящей аорты. Постганглионарные симпатические аксоны ганглиев растут в периферическом направлении вдоль артериальных стволов и иннервируют те же ткани, которые кровоснабжаются данными сосудами. Постганглионарные волокна чревного ганглия иннервируют отделы ЖКТ, развивающиеся из дис-тального сегмента передней кишки — от брюшного отдела пищевода до уровня устья желчного протока в двенадцатиперстной кишке. Волокна верхнего брыжеечного ганглия участвуют в иннервации производных средней кишки (оставшегося сегмента двенадцатиперстной кишки), тощей кишки, подвздошной кишки, отделов толстой кишки (восходящей ободочной кишки) и проксимальных 2/3 поперечной ободочной кишки. За счет нижнего брыжеечного ганглия иннервируются отделы, развивающиеся из задней кишки: дистальная треть поперечной ободочной кишки, нисходящая ободочная кишка, сигмовидная кишка и верхние 2/3 аноректального канала.
Блуждающий нерв и тазовые чревные нервы обеспечивают преганглионарную парасимпатическую иннервацию для ганглиев, расположенных непосредственно в стенках внутренних органов. В отличие от симпатических, парасимпатические ганглии закладываются в непосредственной близости от иннервируемых органов и характеризуются наличием только коротких постганглионарных волокон. Центральные нейроны парасимпатической нервной системы расположены в головном либо спинном мозге.
Преганглионарные парасимпатические нервные окончания, ассоциированные с X парой черепно-мозговых нервов, формируют блуждающий нерв, который участвует в иннервации органов брюшной полости: в ней нервные окончания парасимпатических ганглиев переключаются на органы-мишени, включая печень и отделы ЖКТ проксимальнее толстой кишки. Преганглионарные парасимпатические нервные окончания, берущие свое начало в спинном мозге, формируют тазовые чревные нервы, взаимодействующие с ганглиями, расположенными в стенках нисходящей ободочной, сигмовидной и прямой кишки. Клетки нервного гребня, которые с 7-й недели гестации мигрируют в развивающиеся отделы ЖКТ, образуют основную часть энтеральной нервной системы. Генетически обусловленные нарушения данного процесса приводят к развитию болезни Гиршпрунга.
Учебное видео по развитию желудочно-кишечного тракта (эмбриогенезу)
– Также рекомендуем “Регуляция специализации энтодермы при формировании желудочно-кишечного тракта у плода”
Оглавление темы “Эмбриогенез желудочно-кишечного тракта”:
- Формирование желудочно-кишечного тракта у плода – эмбриология, морфогенез
- Регуляция специализации энтодермы при формировании желудочно-кишечного тракта у плода
- Генетическая регуляция формирования кишечной трубки
- Генетическая регуляция формирования органов желудочно-кишечного тракта
- Формирование пищевода у плода – эмбриогенез, морфогенез
- Формирование желудка у плода – эмбриогенез, морфогенез
- Формирование печени у плода – эмбриогенез, морфогенез
- Формирование поджелудочной железы у плода – эмбриогенез, морфогенез
- Формирование тонкой кишки у плода – эмбриогенез, морфогенез
- Дифференциация стволовых клеток тонкой кишки – эмбриогенез, морфогенез
Источник
