Гастрэктомия при раке желудка ход операции
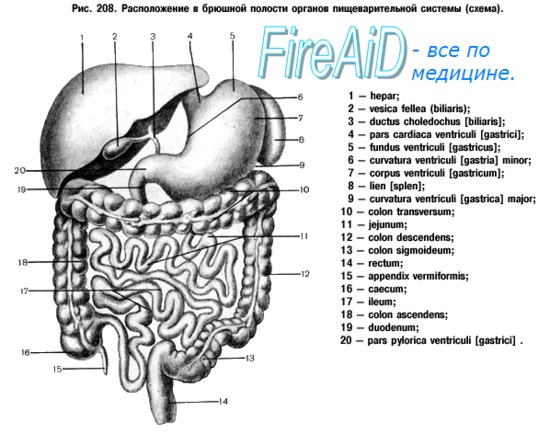
Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
а) Показания для гастрэктомии с реконструкцией по Лонгмайру:
– Плановые: злокачественные опухоли желудка.
– Альтернативные операции: резекция желудка при опухолях, расположенных дистальнее угла желудка (карциномы кишечного типа по классификации Лаурена). Y-образная реконструкция по Ру, особенно после паллиативной резекции. Эзофагогастрэктомии при раке кардии.
б) Предоперационная подготовка:
– Предоперационные исследования: эндоскопия с биопсией и эндоскопическое ультразвуковое исследование, рентгенография верхнего отдела ЖКТ, ультразвуковое исследование органов брюшной полости, возможна компьютерная томография.
– Подготовка пациента: назогастральный зонд, предоперационная антибиотикопрофилактика.
в) Специфические риски, информированное согласие пациента:
– Спленэктомия
– Несостоятельность анастомоза (менее 5% случаев)
– Нарушение пассажа пищи (10-30% случаев)
– Панкреатит (3% случаев)
– Абсцесс
– Повреждение поперечно-ободочной кишки/ее брыжейки
– Изменение типа питания
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.

е) Доступ. Верхнесрединная лапаротомия с возможным расширением вниз.
ж) Этапы гастрэктомии по Лонгмайру:
– Доступ
– Ревизия брюшной полости
– Отделение сальника от поперечно-ободочной кишки
– Отделение сальника от изгибов ободочной кишки
– Обнажение передней поверхности поджелудочной железы
– Спленэктомия (по показаниям)
– Мобилизация двенадцатиперстной кишки (маневр Кохера)
– Диссекция вдоль малой кривизны
– Резекция малого сальника
– Резекция за привратником
– Обнажение левой желудочной артерии и вены
– Пересечение левой желудочной артерии и вены
– Пересечение стволов блуждающих нервов
– Резекция абдоминального отдела пищевода
– Лимфатический коллектор II
– Лимфаденэктомия
– Лимфаденэктомия II
– Лимфаденэктомия III
– Лимфаденэктомия IV
– Выделение проксимального сегмента тощей кишки
– Циркулярный скобочный шов I
– Циркулярный скобочный шов II
– Гемиеюнопликация
– Еюнодуоденостомия
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Дно желудка и селезенка (короткие желудочные сосуды), большая кривизна и поперечно-ободочная кишка/ее брыжейка, дистальный отдел малой кривизны и печеночнодвенадцатиперстной связки, а также задняя стенка желудка и поджелудочная железа расположены близко друг к другу.
– Существует несколько важных сосудистых связей: между левой желудочной артерией – вдоль малой кривизны; между левой желудочно-сальниковой артерией и правой желудочно-сальниковой артерией – вдоль большой кривизны; между короткими желудочными артериями от селезеночной артерии – в области дна желудка. Важный венозный ствол вдоль малой кривизны (венечная вена желудка) впадает в воротную вену.
– Предупреждение: остерегайтесь отрыва сосудов.
– Приблизительно в 15% случаев в малом сальнике обнаруживается дополнительная левая печеночная артерия, идущая от левой желудочной артерии.
– Предупреждение: опасайтесь повредить печеночную артерию при пересечении правой желудочной артерии: после клипирования этого сосуда сначала убедитесь в пульсации внутри печеночно-двенадцатиперстной связки возле печени.
и) Меры при специфических осложнениях:
– Повреждение желчного протока: первичный шов рассасывающимся материалом после введения Т-образной трубки
– Повреждение селезенки: попытайтесь сохранить селезенку путем гемостаза электро-/сапфировой/аргоновоплазменной коагуляцией и наложения гемостатического материала.
к) Послеоперационный уход после гастрэктомии по Лонгмайру:
– Медицинский уход: удалите назогастральный зонд на 3-4 день, удалите дренажи на 7-8 день (не удаляйте при высокой активности амилазы в отделяемом), заместительная терапия витамином В12 каждые 3 месяца, возможна поддерживающая терапия ферментами поджелудочной железы.
– Возобновление питания: глотки жидкости с 5-6 дня. При хорошей переносимости и восстановлении стула – прием твердой пищи с 7-8 дня после консультации с диетологом. – Функция кишечника: клизма со 3-го дня до восстановления самостоятельного стула.
– Физиотерапия: дыхательные упражнения.
– Период нетрудоспособности: 3-4 недели.
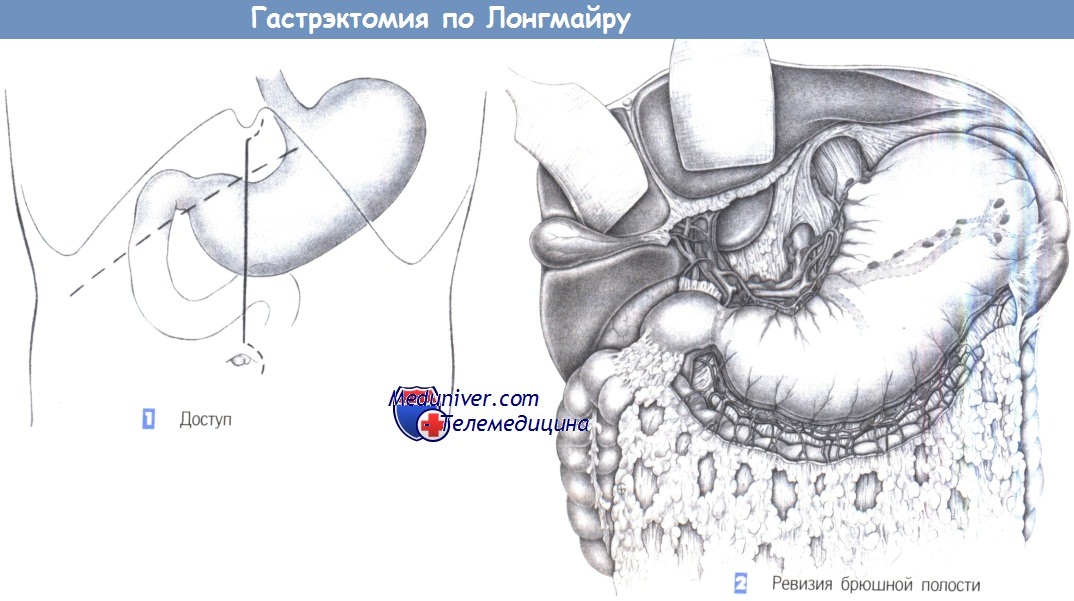
1. Доступ. Удобен верхнесрединный разрез с возможным продлением вниз. Для пациентов с ожирением альтернативой является расширенный разрез в правом подреберье.
2. Ревизия брюшной полости. После рассечения брюшной стенки выполняется ревизия брюшной полости. Радикальная гастрэктомия включает в себя удаление желудка, терминального отдела пищевода, проксимальной части двенадцатиперстной кишки, малого и большого сальника, а также лимфатических коллекторов I и II уровней. После подтверждения диагноза следует исключить отдаленные метастазы (например, в печени, брюшине, яичниках, дугласовом пространстве). Фактически гастрэктомия начинается с мобилизации большого сальника.
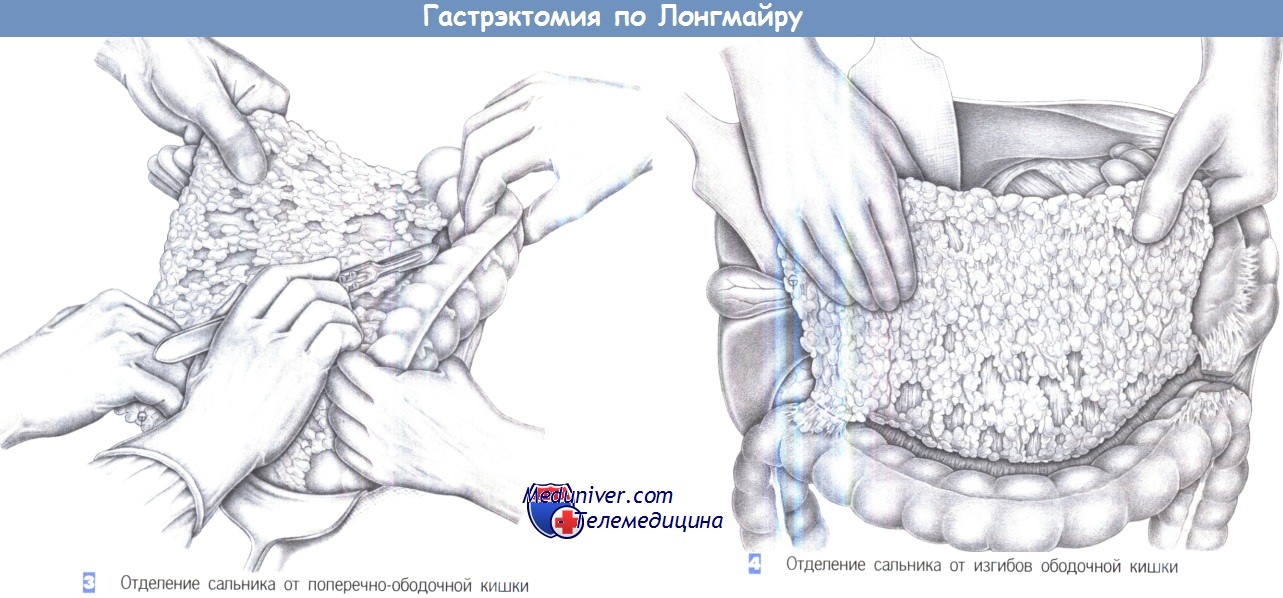
3. Отделение сальника от поперечно-ободочной кишки. Большой сальник бимануально отводится ассистентами в вентрокраниальном направлении, а поперечно-ободочная кишка – бимануально в вентрокаудальном направлении. Таким образом, натягиваются сращения с поперечноободочной кишкой, которые обычно лишены сосудов и пересекаются острым путем. Мелкие сосуды пересекаются между зажимами и перевязываются. Слой диссекции лежит внутри брыжейки поперечно-ободочной кишки, но следует иметь в виду, что вентральный листок брыжейки (то есть, самый нижний слой сальниковой сумки) тоже удаляется. Легкая тракция обычно помогает отойти от брыжейки тупо, иногда острым путем.
4. Отделение сальника от изгибов ободочной кишки. Мобилизация большого сальника выполняется до обоих изгибов ободочной кишки. Слева пересекаются селезеночноободочная и расположенные дорзально желудочно-ободочная и желудочно-селезеночная связки. Сосудистые включения перекрываются лигатурами с прошиванием. У печеночного изгиба рассекается между зажимами Оверхольта и перевязывается с прошиванием двенадцатиперстно-ободочная связка.
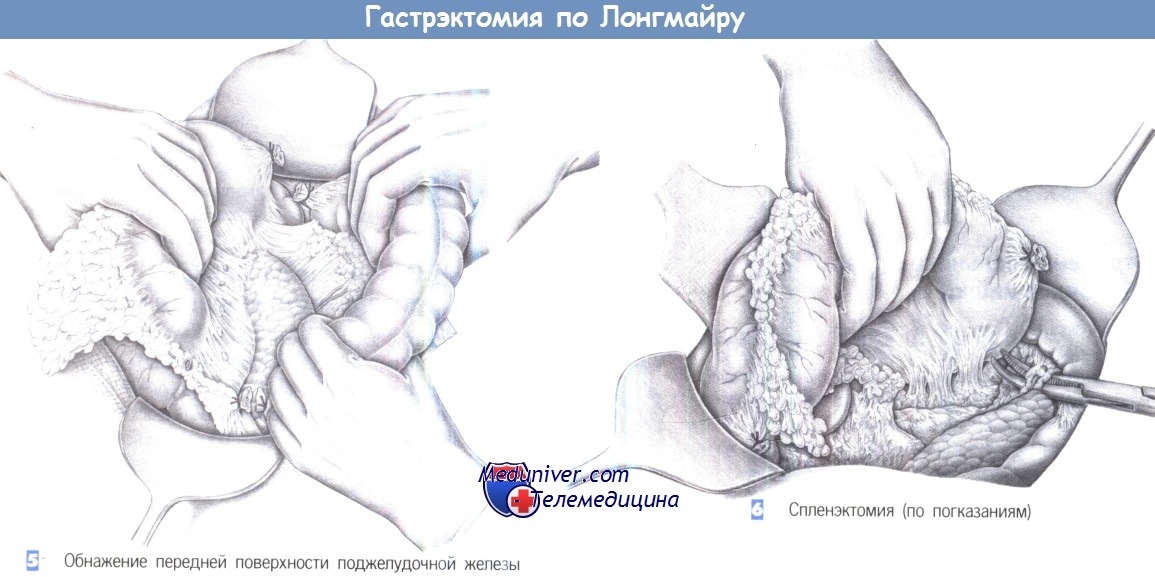
5. Обнажение передней поверхности поджелудочной железы. После пересечения связок передний листок брыжейки поперечно-ободочной кишки постепенно отделяется по вентральной поверхности поджелудочной железы. Поперечноободочная кишка отводится каудально путем бимануальной тракции, тогда как желудок и большой сальник отводятся краниально. Это обеспечивает доступ к чревным лимфатическим коллекторам. Лимфатические коллекторы II уровня могут быть удалены в едином блоке либо на этом этапе операции, либо, как показано здесь, позднее на отдельном этапе.
6. Спленэктомия (по показаниям). Вскрытие сальниковой сумки обнажает ворота селезенки. Селезеночная артерия и вена выделяются раздельно, пересекаются между зажимами Оверхольта и перевязываются с прошиванием (2-0). Затем следует дорзальная мобилизация селезенки с рассечением париетальной брюшины над боковой поверхностью селезенки. Это позволяет повернуть селезенку в вентральном направлении. Все фиброзные тяжи, соединяющие ее с хвостом поджелудочной железы, пересекаются.
Выполняется высокое пересечение селезеночных сосудов: сосуды выделяются и раздельно пересекаются между лигатурами. Тщательная диссекция предотвратит повреждение хвоста поджелудочной железы. Место повреждения, если оно все же произойдет, необходимо закрыть отдельными швами (3-0 PGA). Селезенка остается соединенной с желудком короткими желудочными сосудами.
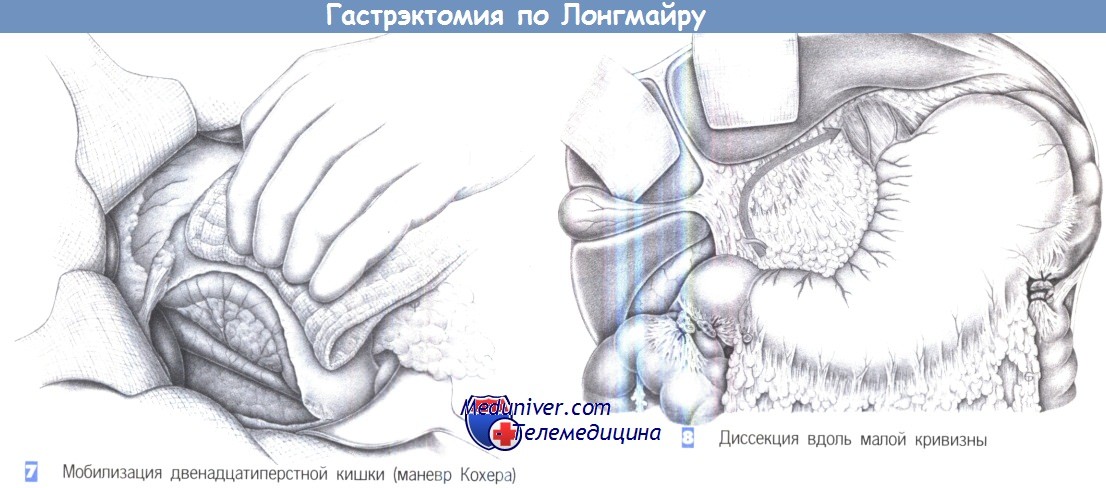
7. Мобилизация двенадцатиперстной кишки (маневр Кохера). Мобилизация двенадцатиперстной кишки по Кохеру облегчает закрытие культи двенадцатиперстной кишки, а также, после формирования изоперистальтической вставки, еюнодуоденостомию. Более того, она также позволяет удалить ретропанкреатические лимфатические узлы. Мобилизация начинается с того, что ассистент отводит двенадцатиперстную кишку медиально.
Натянутая складка брюшины латеральнее двенадцатиперстной кишки рассекается ножницами. Диссекция выполняется тупым и острым путем и продолжается по другую сторону нижней полой вены. Краниальным краем диссекции является печеночно-двенадцатиперстная связка, тогда как печеночный изгиб ободочной кишки образует ее каудальный край. После полной мобилизации задняя поверхность поджелудочной железы и нижняя полая вена лежат полностью обнаженными, а глубже появляются забрюшинный жировая клетчатка и почечная фасция Герота.
8. Диссекция вдоль малой кривизны. Резекция малого сальника начинается у привратника и распространяется до кардии. Чтобы удалить малый сальник как можно полнее, ее следует проводить близко к печени.
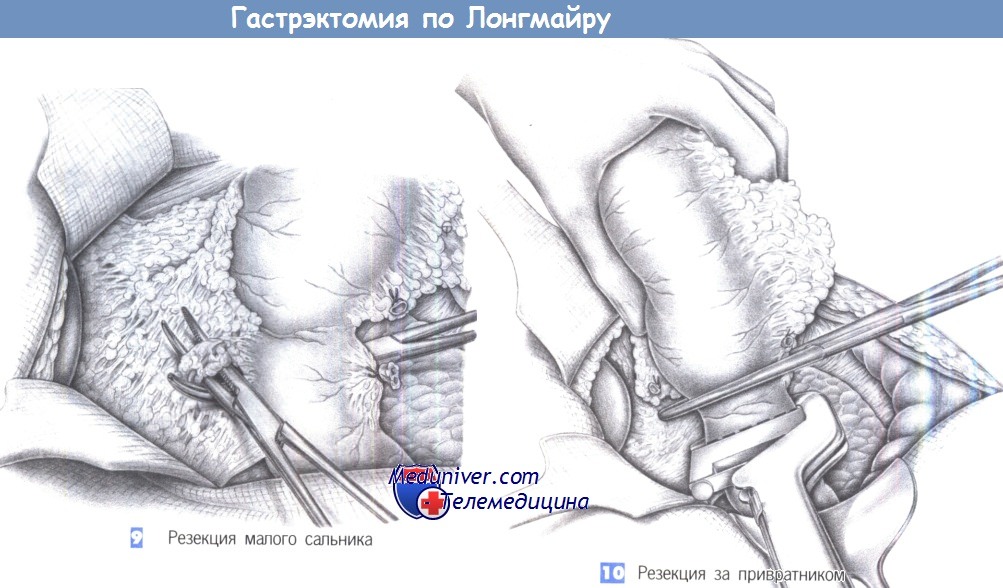
9. Резекция малого сальника. Мобилизация малого сальника начинается с проведения зажима Оверхольта под проксимальный отдел двенадцатиперстной кишки. Разведение браншей зажима позволяет обнаружить правую желудочную артерию, которая перевязывается между зажимами Оверхольта. В ходе этого маневра должна быть тщательно защищена печеночно-двенадцатиперстная связка. Следует избегать случайного повреждения печеночной артерии и, если это случилось, зашить ее сосудистым швом. Дальнейшая диссекция продолжается вдоль нижней поверхности печени до кардии.
Полное пересечение малого сальника у нижней поверхности печени вместе с печеночными ветвями блуждающего нерва позволит отделить желудок от двенадцатиперстной кишки.
10. Резекция за привратником. Желудок резецируется на 1,0-1,5 см дистальнее привратника вместе с проксимальной частью двенадцатиперстной кишки. Желудок перекрывается краниально зажимом Кохера, тогда как двенадцатиперстную кишку можно закрыть каудально либо нераздавливающим кишечным жомом, если планируется изоперистальтическая интерпозиция, либо швами в случае реконструкции Y-образной петлей по Ру. Для этого подходит линейный сшивающий аппарат, а линию скобочного шва следует обшить отдельными швами (3-0 PGA).
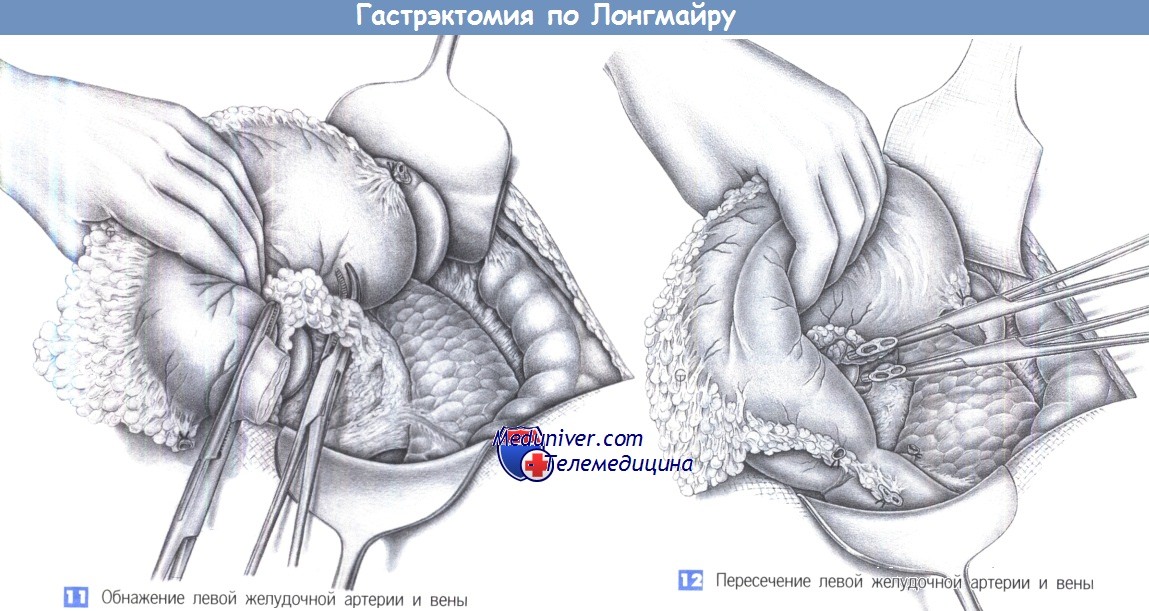
11. Обнажение левой желудочной артерии и вены. Сосудистая ножка левой желудочной артерии обнажается путем запрокидывания желудка кверху, где он фиксируется. Под натяжением ножка выглядит как плотный тяж, здесь обычно можно встретить увеличенные лимфатические узлы. Перед перевязкой левой желудочной артерии нужно четко идентифицировать общую печеночную и селезеночную артерии. Под сосудистый пучок подводится зажим Оверхольта, и артерия с веной перевязываются раздельно. Чтобы выделить и перевязать сосуды, отделяется окружающая их жировая клетчатка и соединительная ткань.
12. Пересечение левой желудочной артерии и вены. Левая желудочная артерия и вена пересекаются между зажимами Оверхольта у чревного ствола и перевязываются с прошиванием (2-0 PGA). При этом пульсация печеночной и селезеночной артерии подтверждается пальпацией.
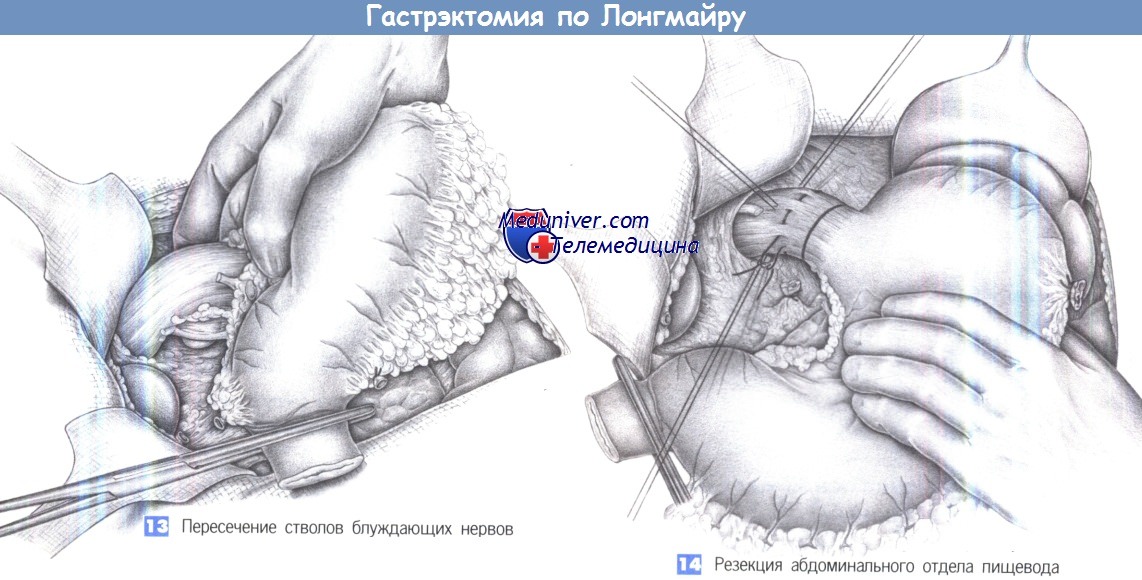
13. Пересечение стволов блуждающих нервов. Последним этапом полной гастрэктомии является мобилизация терминального отдела пищевода и пересечение стволов блуждающих нервов. На этом этапе должны выделяться и удаляться с препаратом кардиальные лимфоузлы. Тракция в каудальном направлении позволяет обнаружить стволы блуждающих нервов. Они коагулируются и пересекаются под контролем зрения. Это позволит растянуть абдоминальный отдел пищевода почти на 5 см.
14. Резекция абдоминального отдела пищевода. Линия пересечения желудка на уровне терминального отдела пищевода лежит приблизительно на 1,5 см выше кардии. Пищевод пересекается после наложения швов-держалок и, возможно, кисетного шва для аппаратного анастомоза. Культя пищевода временно закрывается влажной салфеткой.
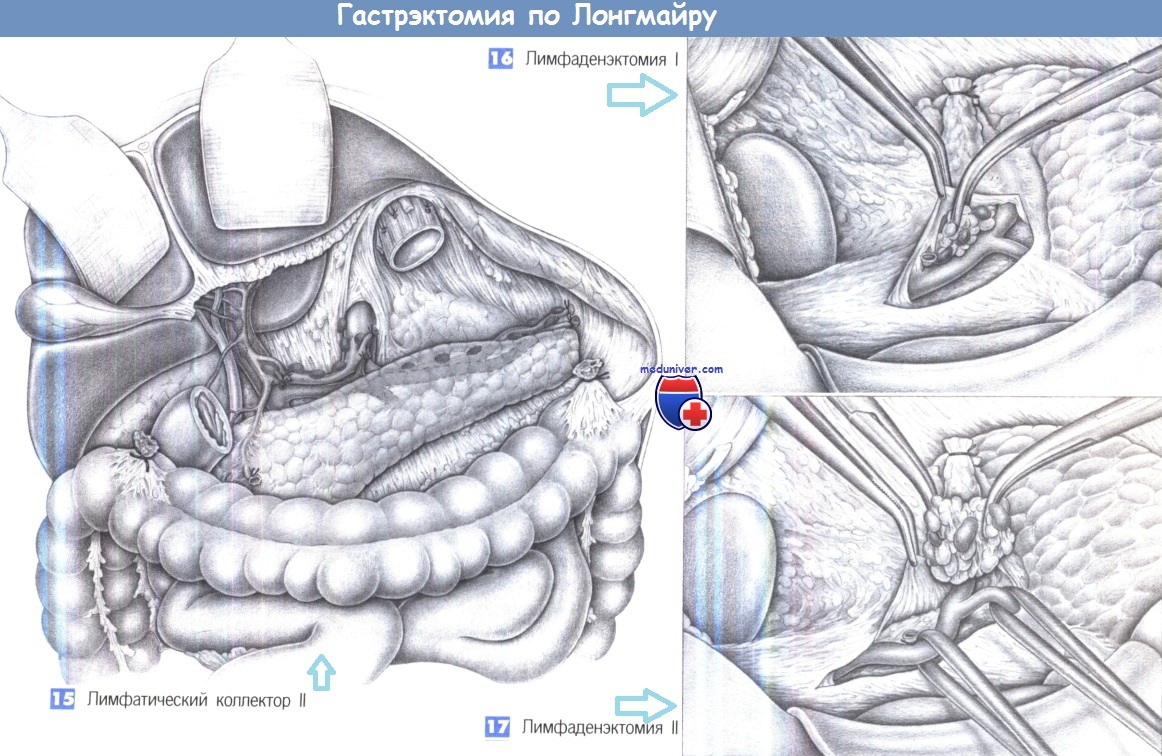
15. Лимфатический коллектор II. За полным удалением желудка следует расширенная лимфаденэктомия. Это подразумевает удаление лимфатического коллектора II уровня, включающего группы лимфатических узлов вдоль чревного ствола, общей печеночной артерии, собственной печеночной артерии, селезеночной артерии и верхнего края поджелудочной железы.
16. Лимфаденэктомия I. Лимфаденэктомия начинается у основания желудочнодвенадцатиперстной артерии. Для этого эпи- и периваскулярная соединительная ткань захватывается пинцетом и пересекается ножницами до адвентиции желудочно-двенадцатиперстной артерии. Печеночная артерия обнажается и мобилизуется по направлению к печени до ее соединения с правой желудочной артерией. Каждый лимфатический узел, обнаруженный по ходу сосудов, выделяется и отделяется от сосуда в медиальном направлении. Рекомендуется рассекать ткань между передней поверхностью сосуда и поверхностью поджелудочной железы и вычищать весь пакет лимфоузлов в краниальном направлении.
Проксимальная часть желудочно-двенадцатиперстной артерии и общая печеночная артерия полностью очищаются по окружности и тупо отделяются от лимфатических узлов.
17. Лимфаденэктомия II. Пакет лимфоузлов захватывается зажимом Оверхольта и постепенно отделяется от сосудов. Перед выделением лимфоузлов на передней поверхности воротной вены, ее необходимо выделить в дорзальном направлении. В этой зоне обычно обнаруживается левая желудочная вена (венечная вена), которая пересекается или резецируется у ее слияния с воротной веной.
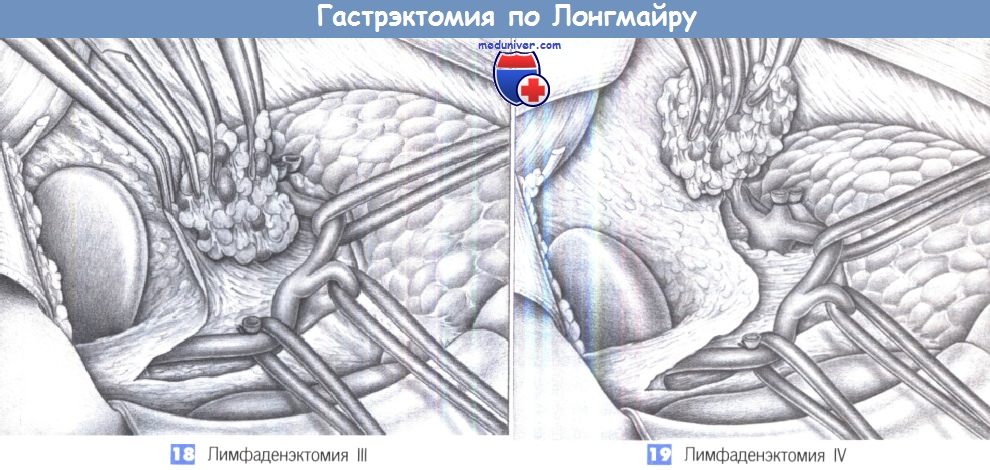
18. Лимфаденэктомия III. Диссекция пакета лимфоузлов продолжается медиально вдоль общей печеночной артерии. Собственная печеночная артерия и желудочно-двенадцатиперстная артерия перемещаются с помощью резиновых держалок. Для более легкого отделения лимфатических узлов общая печеночная артерия выделяется из своего ложа и поднимается на сосудистой петле. Лимфаденэктомия продолжается до места отхождения селезеночной и левой желудочной артерии от чревного ствола.
19. Лимфаденэктомия IV. Последним этапом лимфаденэктомии является диссекция вдоль проксимальных 3 см селезеночной артерии, что позволяет удалить находящиеся здесь лимфатические коллекторы. Предельную осторожность следует соблюдать, чтобы не повредить поджелудочную железу. Рассмотрите возможность дальнейшей резекции левой желудочной артерии и левой желудочной вены, которые нужно тщательно перевязать.
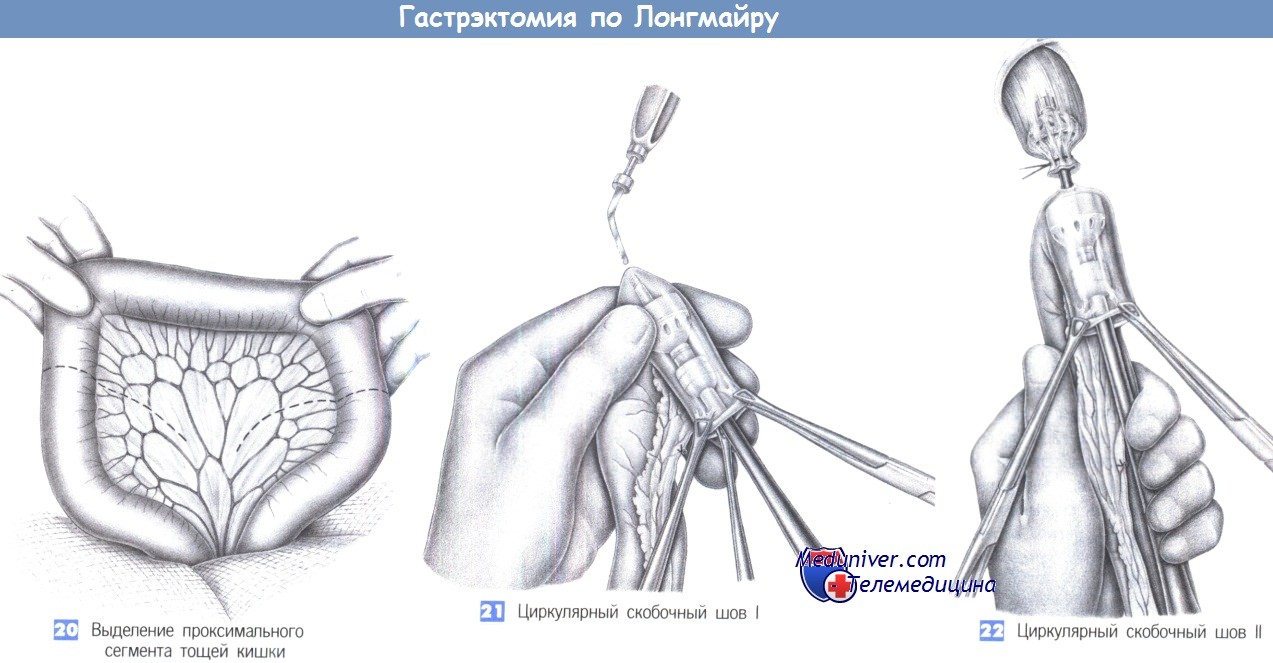
20. Выделение проксимального сегмента тощей кишки. После резекций R0, в качестве реконструктивной процедуры мы предпочитаем изоперистальтическую тощекишечную вставку, чтобы сохранить ортоградное направление хода кишечного содержимого для лучшего функционального результата.
При этом достигается оптимальная утилизация питательных веществ и, в отличие от других процедур, какой-либо кишечнопищеводный рефлюкс возникает редко. Изоперистальтическая вставка тощей кишки начинается с выбора проксимальной изо-перистальтической петли тощей кишки длиной 45 см.
Она должна кровоснабжаться как минимум одним центральным сосудом, который мог бы быть позадиободочно выведен в верхний этаж брюшной полости. Рекомендуется четкое обозначение направления перистальтики перемещаемого сегмента тощей кишки, так как антиперистальтическая вставка может привести к кишечной непроходимости. После изъятия сегмента тощей кишки донорское место закрывается анастомозом «конец в конец» отдельными швами (3-0 PGA), и окно в брыжейке ушивается. Кишечный сегмент переводится в верхний отдел живота позадиободочно для вставки между пищеводом и двенадцатиперстной кишкой.
21. Циркулярный скобочный шов I. Наиболее надежной считается эзофагоеюностомия «конец в бок», выполненная с помощью циркулярного сшивающего аппарата диаметром 29 мм. Проксимальный конец тощей кишки надевается на сшивающий аппарат без наковальни и протыкается центральным троакаром аппарата по противобрыжеечному краю, приблизительно в 7 см от слепого конца. Чтобы обеспечить минимальный размер дефекта, перфорацию рекомендуется выполнять электроножом. Конец тощей кишки захватывается маленьким легочным зажимом и осторожно натягивается на центральный троакар. После прокола троакаром на сшивающий аппарат накручивается наковальня и аппарат максимально открывается.
22. Циркулярный скобочный шов II. Сшиватель с наковальней вводится в пищевод. Перед этим удобно осторожно расширить просвет пищевода двумя щипцами с оливами на концах и развести их двумя зажимами Дюваля. Затем на пищевод накладывается кисетный шов, и части сшивающего аппарата свинчиваются вместе при легком потягивании за проксимальный отдел тощей кишки. Тонкая кишка должна быть расположена без перегибов и поворотов.
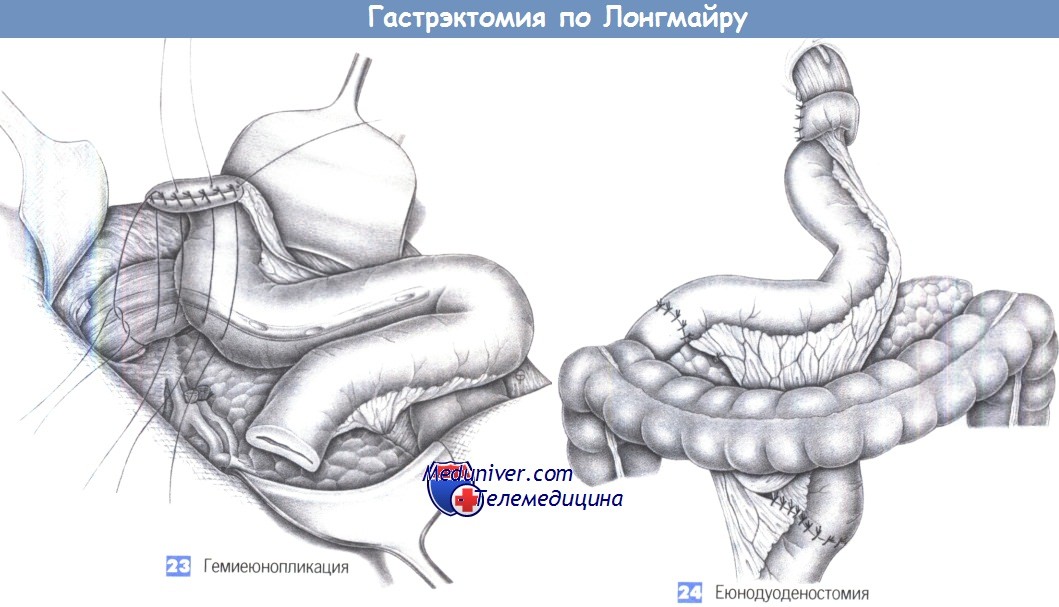
23. Гемиеюнопликация. После завершения анастомоза избыток тощей кишки закрывается наглухо (линия скобочного шва аппарата ТА-55 и отдельные серосерозные швы) и оборачивается в виде гемиеюнопликации вокруг вентральной части анастомоза. Для этого следует наложить четыре шва, два из которых захватывают пищевод, а два других – проксимальный отдел тощей кишки, тем самым, закрывая анастомоз вентрально. На этом этапе назогастральный зонд продвигается анестезиологом в реконструированный желудок под пальпаторным контролем хирурга.
24. Еюнодуоденостомия. Реконструкция желудка завершается еюнодуоденостомией, которая накладывается вручную обычным способом однорядными отдельными швами через все слои (3-0 PGA). Операцию завершают два дренажа, устанавливаемые в поддиафрагмальное пространство в области анастомоза.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
– Также рекомендуем “Этапы и техника гастрэктомии с реконструкцией желудка по Ру”
Оглавление темы “Техника хирургических операций”:
- Этапы и техника селективной проксимальной ваготомии
- Этапы и техника стволовой ваготомии
- Этапы и техника резекции желудка по Бильрот I (гастродуоденостомии)
- Этапы и техника резекции желудка по Бильрот II (гастроеюностомии)
- Этапы и техника гастроеюностомии с Y-образной петлей по Ру
- Этапы и техника гастрэктомии с реконструкцией по Лонгмайру
- Этапы и техника гастрэктомии с реконструкцией желудка по Ру
- Этапы и техника холецистэктомии
- Этапы и техника лапароскопической холецистэктомии
- Этапы и техника ревизии общего желчного протока
Источник
Гастрэктомия – операция, во время которой хирург удаляет желудок и соединяет оставшиеся концы пищевода и двенадцатиперстной кишки. Это достаточно сложное хирургическое вмешательство, после него могут развиваться серьезные осложнения. Но в некоторых случаях, например, при раке, гастрэктомия – единственный способ вылечить человека и спасти ему жизнь.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
Желудок выполняет многие важные функции. В нем вырабатываются пищеварительные ферменты и соляная кислота, происходит всасывание воды и соли. В области дна и тела желудка находятся особые железы, которые вырабатывают фактор Касла – этот фермент способствует усвоению витамина B12 и предотвращает анемию. Соляная кислота убивает болезнетворные бактерии и не дает им проникнуть в кишечник. Поэтому к гастрэктомии прибегают лишь в случаях, когда нет другого выхода, и польза от операции перевешивает риск возможных осложнений.
Показания к гастрэктомии
Основное показание к гастрэктомии – рак желудка. Но не всякая злокачественная опухоль требует полного удаления органа. К гастрэктомии прибегают, если рак распространился по всему желудку или находится в его верхней части. Вместе с желудком удаляют близлежащие (регионарные) лимфатические узлы, сальник – двойной слой брюшины (тонкой пленки из соединительной ткани, которая выстилает стенки брюшной полости и покрывает органы живота), натянутый между печенью, двенадцатиперстной кишкой и желудком.
Иногда, если опухоль успела сильно разрастись, приходится удалять часть кишки, пищевода, поджелудочной железы, селезенку или другие органы, пораженные раком. Такая гастрэктомия называется комбинированной. Она эффективна лишь в случаях, когда рак распространился в соседние органы ограниченно. При множественных метастазах хирургическое лечение неэффективно.
Нередко хирург принимает окончательное решение о том, удалит ли он весь желудок или только его часть, уже в процессе операции, когда удается оценить характер роста опухоли и степень распространения в соседние структуры. У хирургов существует такое правило: если проводится любое хирургическое вмешательство по поводу рака желудка, всегда нужно готовиться к тому, что оно может закончиться гастрэктомией.
У некоторых людей встречаются мутации в гене CDH1. Они приводят к наследственному диффузному раку желудка – опасному заболеванию, при котором опухолевые клетки разбросаны по всему органу, из-за этого опухоль очень сложно обнаружить на ранней стадии. Зачастую носителям мутации рекомендуют выполнить профилактическую гастрэктомию.

Очень редко к гастрэктомии прибегают при других заболеваниях:
- Полипоз желудка.
- Язва, которая расположена в верхней части органа.
- Синдром Золлингера-Эллисона – опухоль в поджелудочной железе, которая производит гормон гастрин. Он заставляет слизистую оболочку желудка вырабатывать много соляной кислоты. Из-за этого в желудке и двенадцатиперстной кишке возникают язвы, которые не поддаются лечению.
Противопоказания
Существуют две группы противопоказаний, из-за которых хирург может отказаться от проведения операции:
- Связанные с онкологическим заболеванием. Если опухоль успела распространиться в организме настолько сильно, что операция не поможет.
- Связанные с плохим состоянием больного: из-за возраста, осложнений, сопутствующих заболеваний.
Подготовка к операции
Перед операцией врач назначает анализы крови мочи, рентгенографию, КТ, МРТ и другие методы диагностики. Они нужны для того, чтобы оценить здоровье пациента, степень распространения рака, определиться с объемом хирургического вмешательства.
У некоторых пациентов в организме есть нарушения, которые требуют коррекции до операции. В таких случаях врач может назначить капельницы с водно-солевыми растворами, переливание крови и кровезаменителей, эритроцитарной массы, препараты для улучшения работы сердечно-сосудистой системы, антибиотики для профилактики инфекций.
Отзывы наших пациентов
Пациентка поступила в клинику для диагностики и лечения рака желудка. Опухоль верифицирована в кратчайшие сроки. Установлена центральная венозная порт-система. Проведён первый из четырёх курсов химиотерапии. После завершения данного этапа лечения и уменьшения размеров опухоли планируется проведение хирургической операции по резекции желудка.
читать дальше
Пациент поступил в тяжёлом состоянии с такими симптомами, как многократная рвота, выраженная слабость, увеличение объёма живота. Причина – заболевание желудка. Другие клиники из-за сложности диагноза в лечении пациенту отказали. За время госпитализации в клинике «Медицина 24/7» жидкость из брюшной полости эвакуирована, что привело к улучшению общего состояния. На втором этапе лечения произведено стентирование выходного отдела желудка. Благодаря этому пациент…
читать дальше
Пациент поступил в клинику «Медицина 24/7» с заболеванием желудка, отягощённым соматическими заболеваниями. На сегодняшний день подобрана тактика лечения, включающая проведение курсов химиотерапии.
читать дальше
Жена пациента рассказывает о лечении её супруга. Диагноз – рак желудка. По месту жительства в лечении ему было отказано. В клинике Медицина 24/7 смогли помочь. Жена пациента отмечает оперативность работы всего персонала, его мобильность, профессионализм. В особенности она благодарит лечащего врача Милану Ханларовну Мустафаеву.
читать дальше
Михаилу Львовичу 92 года. Он обратился в клинику «Медицина 24/7» для лечения рака желудка. Проведение хирургической операции и курсов химиотерапии в его возрасте не показано, так как может привести к значительными осложнениям. Для пациента разработан индивидуальный план лечения, включающий сеансы эндоскопической фотодинамической терапии. Достигнут положительный эффект. Кроме того, проведена молекулярно-генетическая диагностика опухоли, которая в будущем позволит подобрать…
читать дальше
Перед нами пример эффективности правильно подобранного лечения. Даже тогда, когда, казалось бы, шансы отсутствуют и никто не может помочь. У Елены был диагностирован рак желудка IV стадии с метастазами. Лечение включало в себя проведение гастрэктомии и таргетной селективной терапии. Оно дало результаты. По данным последнего обследования, у пациентки признаки заболевания отсутствуют. Несмотря на это, лечение продолжается до полной победы. «Спасибо огромное! Вы дали…
читать дальше
Анна Сергеевна поступила в клинику «Медицина 24/7» в тяжёлом состоянии. На фоне рака желудка у неё была нарушена проходимость пищевода. В клинике её состояние ухудшилось, любой приём пищи был невозможен, началась непрерывная рвота. В ходе обследования обнаружен неоперабельный стеноз. Было принято решение по проведению стентирования. В ходе процедуры был установлен уникальный стент, длиной 70 сантиметров. Таким образом, просвет…
читать дальше
Как проводят гастрэктомию?
Операция продолжается 4-5 часов. Ее проводят под общим наркозом. Желудок может быть удален двумя разными способами:
- Через разрез. К этому подходу прибегают в большинстве случаев.
- Лапароскопически – через проколы в брюшной стенке. Такие операции считаются очень перспективными, они лучше переносятся и позволяют сократить период восстановления. Но ряд врачей и исследователей считает, что нужно провести дополнительные исследования, прежде чем лапароскопическую хирургию можно было бы считать стандартным подходом к гастрэктомии при злокачественных опухолях желудка.
Во время операции врач удаляет желудок и другие пораженные органы. Затем пищевод соединяют с тонкой кишкой.
Реабилитация после операции
Пациента, перенесшего гастрэктомию, обычно выписывают из стационара через 7-14 дней. Питание через рот запрещено в течение 3-5 первых дней. Можно лишь смачивать водой губы, чтобы не допустить их сухости. Все это время человек получает растворы питательных веществ внутривенно.
Назначают обезболивающие препараты, лекарства для коррекции нарушений в организме и улучшения работы внутренних органов. Швы ежедневно перевязывают, периодически проводят рентгенографию, чтобы проверить состоятельность швов на пищеводе и кишке.
Возможные осложнения
Риск осложнений после гастрэктомии довольно высок, потому что больные раком желудка – это чаще всего пожилые люди, у которых есть сопутствующие заболевания. Возможные осложнения:
- Инфицирование послеоперационной раны. Для профилактики и лечения этого состояния применяют антибиотики.
- Несостоятельность швов на пищеводе и кишке. Из-за этого содержимое кишечника поступает в брюшную полость, что может стать причиной гибели больного. Для того чтобы устранить это осложнение, приходится прибегать к повторной операции.
- Внутреннее кровотечение – также опасное осложнение, которое должно быть устранено хирургически.
- Непроходимость тонкой кишки.
После гастрэктомии нарушается пищеварение, организму нужно некоторое время, чтобы приспособиться к отсутствию желудка и изменению режима питания. Из-за этого некоторые пациенты сильно теряют вес. Для онкологических больных это особенно опасно.
Распространенное осложнение гастрэктомии – демпинг-синдром. Для нормального пищеварения в тонкой кишке важно, чтобы пища, которая в нее поступает, была хорошо обработана в желудке. Если этого не происходит, раздражение слизистой оболочки пищевым комком провоцирует сильный приток крови к кишке, при этом головной мозг недополучает кровь. Из-за этого после приема пищи человек становится бледным, его кожа покрывается потом, учащается сердцебиение, хочется побыстрее прилечь. После приступа нередко возникает урчание в животе, диарея.
Некоторые советы помогут справиться с неприятными проявлениями демпинг-синдрома:
- Избегайте сладостей. Демпинг-синдром вызывает пища, в которой содержится много сахара и крахмала.
- Ешьте медленно.
- Прилягте и отдохните в течение 25 минут после приема пищи.
- Увеличивайте количество клетчатки в рационе медленно.
- Избегайте супов и других жидких блюд.
- Ешьте чаще и небольшими порциями.
В большинстве случаев симптомы со временем уменьшаются. Если они сохраняются и причиняют сильные неудобства, нужно обратиться к врачу. Выделяют три степени тяжести демпинг-синдрома:
- Легкая. Симптомы возникают 1-2 раза в месяц и проходят самостоятельно в течение 20-30 минут.
- Среднетяжелая. Симптомы возникают 3-4 раза в неделю и сохраняются 1-1,5 часа.
- Тяжелая. Приступы возникают всякий раз во время еды, симптомы сохраняются 2,5-3 часа, человек не может нормально есть.
Желудок необходим для усвоения витаминов B12, D, С. После гастрэктомии в организме может возникать дефицит этих веществ, что чревато анемией (признаки: бледность кожи, слабость, головокружение, головные боли), снижением сопротивляемости организма к инфекциям, ослаблением костей и мышц.
Жизнь после гастрэктомии
Для того чтобы организм полностью «привык» к отсутствию желудка, может потребоваться от нескольких месяцев до двух лет. После операции придется внести некоторые изменения в рацион:
- О трехразовом питании отныне стоит позабыть. Есть нужно 6 раз в течение дня небольшими порциями.
- Во время еды нельзя пить. Между приемами жидкости и пищи должно проходить не менее часа.
- Сразу после гастрэктомии нельзя есть продукты с высоким содержанием клетчатки: хлеб из цельного зерна, макароны, рис, горох, фасоль, чечевицу, овес. Их присутствие в рационе нужно наращивать постепенно.
- Некоторые люди после операции перестают усваивать молочный сахар – лактозу. После употребления молока у них возникает вздутие живота, диарея.
- Из-за демпинг-синдрома придется отказаться от сладкого.
- Возможно, врач порекомендует принимать витамины D, C, B12.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Если вы ищете хорошего хирурга в Москве, обратитесь за помощью к специалистам клиники «Медицина 24/7». У нас работают опытные врачи, а операционные оснащены современным высокотехнологичным оборудованием. Это позволяет нам успешно выполнять многие сложные хирургические вмешательства. Свяжитесь с нами.
Источник
