Фундальные железы желудка это
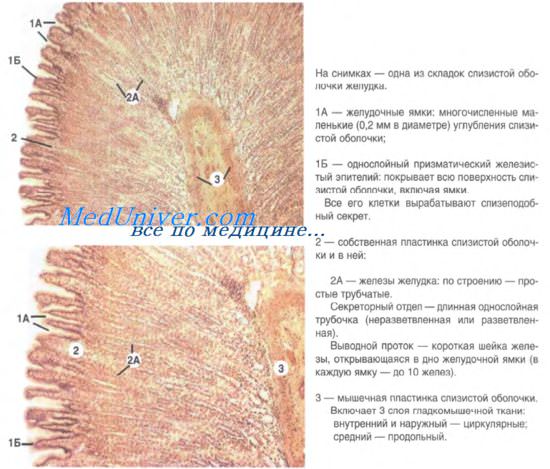
Желудок. Развитие желудка. Строение желудка. Железы желудка.
Средний, или гастроэнтеральный, отдел пищеварительной трубки включает желудок, тонкую и толстую кишки, печень и желчный пузырь, поджелудочную железу. В этом отделе происходят переваривание пищи под действием ферментов желудочного и кишечного соков и всасывание необходимых для организма питательных веществ.
Желудок выполняет ряд важных функций, связанных с химической переработкой пищи. Здесь под влиянием желудочного сока начинается активное химическое расщепление пищи. Компонентами желудочного сока являются пепсин, липаза, химозин, а также соляная кислота и слизь. Основной фермент желудочного сока пепсин расщепляет сложные белки пищи на простые белки. Происходит это только в кислой среде, что обеспечивается выработкой соляной кислоты. Липаза участвует в расщеплении жиров. Химозин вырабатывается в желудке только в раннем детском возрасте — он створаживает молоко.
Для нормальной деятельности слизистой оболочки желудка необходима защита ее от повреждающего действия соляной кислоты. Эту функцию выполняет слизь, в состав которой входит нейтрализующее кислоту вещество (бикарбонат). Кроме секреторной функции, желудок выполняет и экскреторную функцию, состоящую в выделении через стенку в полость желудка ряда конечных продуктов обмена белков (мочевины, аммиака и др.), а также солей тяжелых металлов. В желудке происходит всасывание некоторых веществ (воды, спирта, солей, сахара и др.).

Всасывательная функция слизистой оболочки желудка, однако, ограничена. Следует отметить еще защитную (барьерную) функцию эпителия желудка, препятствующую проникновению микробов в кровь, предупреждающую самопереваривание; моторную, осуществляемую за счет сокращения мышечной оболочки, что важно для перемешивания пищи и продвижения ее в двенадцатиперстную кишку. Эндокринная функция желудка имеет большее значение для регуляции пищеварения.
Развитие желудка. Желудок закладывается на 4-й неделе эмбриогенеза, но основные процессы гистогенеза происходят в течение 2-го месяца. В это время энтодермальный эпителий становится однослойным высокопризматическим. На протяжении 6-10-й недель формируются производные эпителия — железы. Однако и к моменту рождения процесс дифференцировки желудочных желез не завершается. Мышечная оболочка развивается из мезенхимы. Висцеральный листок спланхнотома дает мезотелий. Окончательного развития желудок со всеми его оболочками достигает к 10-12 годам.
Строение желудка. В желудке взрослого человека различают следующие отделы: кардиальный, фундальный, тело желудка и пилорический отдел. Стенка желудка состоит из слизистой оболочки, подслизистой основы, мышечной и серозной оболочек. Слизистая оболочка желудка толщиной около 1 мм имеет неровную поверхность. Сложный рельеф ее обусловлен наличием складок, полей и ямок. По малой кривизне желудка складки имеют продольное направление (желудочная дорожка). Желудочные поля — это участки слизистой оболочки с отграниченными посредством бороздок группами желез. Желудочные ямки представляют собой многочисленные углубления эпителия, в которые открываются по 2-3 железы. Общее число ямок достигает почти 3 млн. Внутренняя поверхность желудка покрыта однослойным высокопризматическим эпителием кишечного типа.
Все клетки эпителия — поверхностные эпителиоциты, постоянно выделяют слизеподобный секрет. Слой слизи защищает слизистую оболочку от механических воздействий пищи и препятствует самоперевариванию тканей желудочным соком. При действии раздражающих веществ (спирта, кислот и др.) количество выделяемой слизи значительно увеличивается. Таким образом, поверхностный эпителий желудка представляет собой огромное железистое поле. Активная поверхность слизистой оболочки желудка во много раз увеличивается благодаря наличию многочисленных и разнообразных по структуре желудочных желез — собственных, пилорических и кардиальных.
Железы желудка. В желудочных железах различают шейку и главную часть, состоящую из тела и дна. Главная часть является секреторным отделом, а шейка — выводным протоком железы. В кардиальном, фундальном и пилорическом отделах желудка железы имеют неодинаковое строение. Кардиальные железы — простые трубчатые железы с сильно разветвленными концевыми отделами. Они располагаются в собственной пластинке слизистой оболочки кардиального отдела желудка. Эпителий кардиальных желез состоит из слизистых клеток (мукоцитов), а также единичных париетальных экзокриноцитов и эндокриноцитов.
Собственные железы желудка (фундальные) — это простые трубчатые неразветвленные железы, расположенные в области дна и тела желудка. Это наиболее многочисленные железы желудка. Общее их число у человека составляет около 35 млн. Шейка этих желез содержит камбиальные клетки и шеечные мукоциты. В эпителиальной стенке тела и дна фундальных желез различают главные и париетальные (обкладочные) экзокриноциты, мукоциты, эндокриноциты и малодифференцированные эпителиоциты.
Пилорические железы являются трубчатыми железами с короткими и разветвленными концевыми отделами. Они располагаются в области привратника. Между этими железами хорошо выражены прослойки соединительной ткани слизистой оболочки. Эпителий пилорических желез образован преимущественно мукоцитами и эндокриноцитами. Для пилорических желез характерно то, что они открываются в глубокие желудочные ямки.
– Также рекомендуем “Эпителий желез желудка. Клетки желудка. Гормоны желудка.”
Оглавление темы “Строение желудка. Строение кишечника.”:
1. Пищевод. Слизистая пищевода. Строение стенки пищевода.
2. Желудок. Развитие желудка. Строение желудка. Железы желудка.
3. Эпителий желез желудка. Клетки желудка. Гормоны желудка.
4. Тонкая кишка. Развитие тонкой кишки. Строение тонкой кишки.
5. Эпителий тонкой кишки. Клетки тонкой кишки.
6. Толстая кишка. Развитие и строение толстой кишки. Червеобразный отросток.
7. Прямая кишка. Строение прямой кишки. Поджелудочная железа.
8. Эндокринная часть поджелудочной железы. Регенерация поджелудочной железы.
9. Печень. Развитие печени. Строение печени.
10. Гепатоциты. Строение гепатоцитов. Образование желчи.
Источник

ТОП 10:
Секреторная функция желудка заключается в химической обработке пищевого комка с помощью вырабатываемого секрета. В его состав входит соляная кислота и ряд ферментов: пепсин, липаза и химозин.
На всей поверхности слизистой расположены железы. Они представляют собой железы внешней секреции, которые вырабатывают желудочный сок. Функции желудка напрямую связаны с этим секретом. Железы делятся на несколько разновидностей: Кардиальные. Находятся в области кардии около входа в этот орган. Эти железы продуцируют мукоидныйслизеобразный секрет. Он выполняет защитную функцию и служит для защиты желудка он самопереваривания. Главные или фундальные железы. Находятся в области дна и тела желудка. Они продуцируют желудочный сок, содержащий в своем составе пепсин. За счет вырабатываемого сока происходит переваривание пищевой массы. Интермедиарные железы. Расположены в узкой промежуточной зоне желудка между телом и привратником. Эти железы продуцируют вязкий мукоидный секрет, который имеет щелочную реакцию и защищает желудок от агрессивного воздействия желудочного сока. В его состав, в том числе, входит и соляная кислота. Пилорические железы. Расположены в привратниковой части. Секрет, вырабатываемый ими, также играет защитную роль от кислой среды желудочного сока. Секреторная функция желудка обеспечивается тремя разновидностями клеток: кардиальными, фундальными, или главными, и пилорическими.
Строение фундальной железы желудка:
1-слой слизь-бикарбонат;2-поверхностный эпителий; 3 – слизистые клетки шейки желез; 4 – париетальные клетки; 5-эндокринные клетки;6-главныеклетки; 7 – фундальная железа; 8 – желудочнаяямка.
Слизистые клетки локализуются в шейке желез и, так же как поверхностный эпителий, имеются во всех отделах желудка. Эти клетки секретируют слизь. Очень важной функцией шеечныхмукоцитов является обеспечение клеточного обновления в желудке. Они рассматриваются как камбиальные элементы эпителия желез и покровного эпителия, куда они, дифференцируясь, мигрируют. Установлено, что шеечные слизистые клетки являются одним из главных продуцентов простагландинов вжелудке.
Париетальные клетки преобладают в верхней части железы. Это крупные клетки, имеющие пирамидальную форму с узкой вершиной, обращенной в просвет железы. Париетальные клетки секретируют ионы водорода и хлора, которые, соединяясь, образуют соляную кислоту. Также эти клетки образуют внутренний фактор, с отсутствием которого связывают развитие пернициозной анемии.
Главные клетки располагаются в нижней части и дне железы. Они секретируют пепсиноген и желудочную липазу, устойчивую в кислой среде, а также прохимозин. В просвете желудка пепсиноген под влиянием соляной кислоты превращается в пепсин.
Эндокринные клеткирасполагаются среди эпителиальных клеток желез, их апикальный полюс не всегда достигает просвета железы. Эти клетки входят в состав нейроэндокринных комплексов, они секретируют полипептидные гормоны и амины, участвующие в регуляции функционирования СОЖ и пищеварении. Основными типами эндокринных клеток фундальных желез являются ECL-клетки, продуцирующие гистамин, Д-клетки, продуцирующие соматостатин, и ЕС-клетки, продуцирующие серотонин, мотилин и вещество Р.
Кардиальные железы располагаются в кардиальном отделе желудка. Эти железы выстланы слизистыми клетками, вырабатывающими мукоидный секрет, бикарбонаты и хлориды калия и натрия. Главных, париетальных и эндокринных клеток здесь немного.
Пилорические железы расположены в антральном отделе желудка. Эти трубчатые сильно извитые железы с разветвленными концевыми отделами впадают в очень глубокие желудочные ямки. Выстланы они слизистыми клетками, вырабатывающими щелочной слизистый секрет. Эти железы содержат небольшое количество париетальных и эндокринных клеток. Эндокринные клетки в основном представлены G-клетками, вырабатывающими гастрин. Основной физиологической функцией пилорических желез является нейтрализация кислого желудочного содержимого перед продвижением пищевой кашицы в тонкую кишку и подготовка ее для полостного пищеварения.
Таким образом, свод и тело желудка имеют морфологическое строение, отличающееся от такового в антральном отделе. Границы отделов нечеткие, между ними располагаются железы, имеющие промежуточное строение (интермедиарные). Ширина переходных зон в среднем составляет около 1 см. Необходимо также отметить, что анатомические отделы желудка могут не совпадать с морфологическими зонами. Так, фундальные железы в ряде случаев распространяются вплоть до препилорической зоны. С другой стороны, пилорические железы, особенно по малой кривизне, могут распространяться на тело желудка. Эти генетические особенности распространенности кислотопродуцирующей зоны оказывают определенное влияние на уровень кислотопродукции желудка у отдельных индивидуумов.
Источник
Эндокриноциты желудка. Железы желудка.
Все эндокриноциты относятся к аргентофильным (восстанавление нитрита серебра) или аргерофильным клеткам (восстанавление нитрата серебра), имеют призматическую форму со слабобазофильнои цитоплазмой. При электронной микроскопии выявляется умеренно выраженный пластинчатый комплекс и гранулярная эндоплазматическая сеть (ЭПС), а также митохондрии.
Эндокринные клетки желудка, как и всего пищеварительного тракта, относятся к APUD-системе, а синтезируемые ими биологически активные соединения участвуют (местно) в регуляции функциональной активности органа. Выделяют следующие основные виды клеток в желудке:
– энтерохромафинные клетки (ЕС) — находятся в структуре главных желудочных желез, распределенных по всей поверхности слизистой тела желудка клетки, в них образуются серотонин, мелатонин, эндорфин;
– в энтерохромафиноподобных клетках (ECL) определяются в составе главных желудочных желез, в них синтезируется гистамин;
– G-клетки — преимущественно локализуются в кардиальном и пилорическом отделах в составе интермедиарных (антральных) желез и в этих клетках происходит синтез гастрина;
– D-клетки — определяются в интермедиарных (антральных) железах и в этих клетках образуется соматостатин.
Железы разных отделов желудка отличаются некоторыми особенностями строения (непринципиальными) и функциональной активностью, что обусловлено определенным набором различных типов клеток.
Как уже отмечалось, микроскопически в слизистой оболочке желудка различают три зоны: кардиальную, фундальную и пилорическую (антральную). Для каждой зоны характерно преимущественное наличие определенного вида желез (однако и другие железы во всех отделах желудка также присутствуют):
– кардиальные железы расположены в области кардии,
– главные железы желудка — в области дна и тела;
– интермедиарные железы желудка — в слизистой оболочке между телом и привратником (антрумом);
– пилорические железы желудка — в слизистой оболочке привратника.
Фундальные (главные, собственные) железы желудка — самая многочисленная группа желез, которые, в основном, распределены в области тела и дна желудка. Эти железы являются простыми трубчатыми неразветвленными (или слаборазветвленными) и имеют форму прямых трубок, плотно прилежащих друг по отношению к другу, в которых преобладают главные и париетальные экзокриноциты, а другие типы клеток представлены в значительно меньшей степени.
Средняя длина каждой железы составляет 0,65 мм, а диаметр — около 30—50 мкм. Их общее количество в желудке человека достигает 35 млн при секреторной площади около 3,5 м2. В секрете этих желез содержатся проферменты, соляная кислота, биологически активные вещества (БАВ) — гормоны, биогенные амины и т.д., слизь.
Интермедиарные железы желудка распределены главным образом в слизистой оболочке промежуточной части желудка — между телом и привратником.
Пилорические железы желудка — расположены в основном в лилорическом отделе желудка, их значительно меньше чем фундальных. По строению они являются простыми трубчатыми разветвленными и располагаются на значительно большем расстоянии друг от друга (до сравнению с фундальными) и между ними видна хорошо выраженая рыхлая волокнистая соединительная ткань. В железах преобладают мукоциты, значительно меньше эндокринных клеток и очень мало или отсутствуют главные и париетальные экзокриноциты. Основой секрета этих желез является слизь.
– Также рекомендуем “Нервная регуляция желудка. Роль нервной системы в регуляции желудка.”
Оглавление темы “Строение и функции желудка.”:
1. Желудочно-кишечный тракт. Ротовая полость.
2. Желудок. Функции и строение желудка. Ферменты желудка.
3. Двенадцатиперстная кишка. Строение, функции и ферменты двенадцатиперстной кишки.
4. Пищеварение в тонкой кишке. Функции тонкой кишки.
5. Толстый кишечник. Строение и функции толстого кишечника.
6. Формы желудка. Отделы желудка.
7. Особенности слизистой желудка. Пищеварительный лейкопидез.
8. Эпителий слизистой желудка. Клетки желудка.
9. Эндокриноциты желудка. Железы желудка.
10. Нервная регуляция желудка. Роль нервной системы в регуляции желудка.
Источник
Полип желудка – это ненормальное разрастание ткани, исходящей из слизистой оболочки желудка. Они встречаются довольно-таки редко и обычно не вызывают клинических симптомов. Полипы желудка диагностируются, когда доктор проводит исследование по какой-либо другой причине.
Дальнейшее отношение к выявленному во время видеоэзофагогастродуоденоскопии (ВГДС) полипу зависит от его гистологической верификации, этиологии (причины возникновения), естественной истории (развитие в динамике). После оценки полученных данных решается вопрос о необходимости лечения в данном клиническом случае или о проведении динамического наблюдения.
Классификация полипов желудка
Наиболее рациональным является классифицирование полипов по клиническим, морфологическим и гистологическим признакам. Чаще всего полипы имеют бессимптомное течение. Однако, осложненный вариант может проявляться кровотечением (признаки анемии, кровь в стуле), непроходимостью (тошнота, рвота), гастритоподобным течением (боли в верхних отделах живота) и малигнизацией (снижение массы тела и др. симптомы онкологического заболевания).
По морфологическим критериям полипы разделяют на солитарные (одиночные) и множественные, мелкие и крупные, мягкие и плотные. Учитывая, что видеогастроскопия является «золотым» стандартом в диагностике данной патологии, во всем мире признанной является Парижская классификация эпителиальных новообразований, согласно которой выделяют выступающие (0-Ip – на узкой ножке, 0-Isp – на зауженном основании, 0-Is – сидячие) и поверхностные (0-IIa – приподнятые, 0-IIb – поверхностные плоские, 0-IIc – слегка углубленные, смешанные варианты).
Ключевым моментом при выполнении эндоскопического исследования является не только правильная интерпретация найденного образования, но и возможность забора материала с последующим гистологическим подтверждением, что главным образом влияет на дальнейшую тактику лечения. В связи с этим представлены четыре группы полипов с их подробными характеристиками.
Полипы фундальных желез
Наиболее частый тип полипов, выявляемых при ЭГДС. По данным крупных современных исследований, фундальные полипы желудка диагностируются приблизительно в 6% пациентов, которым проводится ЭГДС. Это, в свою очередь, cоставляет около 74% всех полипов желудка, подтвержденных гистологической оценкой. Эндоскопически фундальные полипы желудка обычно множественные, небольшие (менее 10 мм), с гладкой поверхностью, блестящие и макроскопически «сидячие» (0-Is по Парижской классификации 2002-2005 гг.)
При хромоскопии и узкоспектральной эндоскопии (NBI) поверхность представлена рисунком по типу «пчелиных сот» с густой сосудистой архитектоникой. Изначально фундальные полипы связывали с гамартомами (образованиями, представляющими тканевую аномалию развития), однако, в большом числе исследований подтверждено, что механизмы, подавляющие секрецию соляной кислоты ингибиторами протонной помпы (ИПП), могут также участвовать в патогенезе развития фундальных полипов желудка.
Гистологически фундальные полипы представлены дилятированными (расширенными) кислотопродуцирующими железами, покрытыми плоскими париетальными и слизистыми клетками без признаков дисплазии. Выявление характерных полипов желудка у пациентов, принимающих ИПП, с большой долей вероятности диагностируют как полипы фундальных желез. При первичном осмотре один или более представленных полипов после взятия биопсии подвергают морфологической оценке для подтверждения диагноза. Большие полипы (более 10 мм), эрозированные, расположенные нетипично, например, в антральном отделе желудка, должны быть подвергнуты более агрессивной тактике ведения – эндоскопической полипэктомии.
Гиперпластические полипы
Это воспалительная пролиферация фовеолярных клеток желудка (муцин – продуцирующих эпителиальных клеток). Гиперпластические полипы желудка связывают с атрофией слизистой, вызванной инфицированием H.pylori или аутоиммунными гастритами. Однако, в последнее время встречается все больше случаев выявления таких полипов на фоне нормальной или реактивной слизистой, не связанной с сопутствующей инфекцией. Гиперпластические полипы в равной степени встречаются у мужчин и женщин на 6 -7 декадах жизни. Наиболее частая локализация – это антральный отдел желудка.
Эндоскопически они обычно гладкие, куполообразные (0-Is, 0-Isp тип), размерами от 5 до 15 мм в диаметре, хотя могут быть намного больше. Большие полипы становятся дольчатыми, расположенными на ножке (0-Ip тип), поверхность эпителия полипа нередко эрозирована, что может являться причиной хронической кровопотери и железодефицитной анемии. Редко поступают пациенты с признаками высокой непроходимости, вследствие обтурации или пролабирования полипа через привратник. Гиперпластические полипы возникают как гиперпролиферативный ответ на повреждение слизистой (эрозии, язвы). Длительное химическое воздействие соляной кислоты и наличие инфекции H.pylori могут быть первоначальной ступенью в их развитии.
Гистологическая характеристика включает удлиненные, искаженные, разветвленные, дилятированные фовеолярные железы с богато васкуляризованной стромой на фоне хронического воспаления. Показано, что в 1 – 20 % полипов могут скрываться фокусы диспластических изменений. В целом, распространенность очага карциномы составляет менее 2 % и, как правило, в полипах размерами более 20 мм. В связи с потенциальным риском развития рака желудка, все гиперпластические полипы более 10 мм в диаметре следует полностью удалять. Резекция полиповидных образований всегда должна быть дополнена взятием образцов интактной слизистой, которые содержат информацию о распространенности и тяжести воспалительных и атрофических изменений в окружающей слизистой оболочке (по морфологической классификации OLGA). В результате – определяется стратификация риска развития рака желудка.
По современным представлениям, необходимо выполнить эрадикацию H.pylori с последующей оценкой между 3 и 6 месяцами после терапии для подтверждения успешного лечения. Во многих случаях оставленные маленькие гиперпластические полипы могут регрессировать или исчезнуть вовсе. Пациенты с III и IV стадиями по классификации OLGA (умеренная диффузная или тяжелая атрофия слизистой, наряду с распространенной кишечной метаплазией) должны проходить последующее эндоскопическое наблюдение не реже 1 раза в год, так как риски развития рака желудка в данном случае повышаются более чем в 6 раз.
Аденома желудка
Наиболее частый желудочный неопластический полип – это эпителиальное диспластическое разрастание ткани, часто называемое аденомой, по современной номенклатуре ВОЗ-интраэпителиальная неоплазия. В западном, индустриально развитом мире, H.pylori – связанные аденомы желудка становятся редки, насчитывая менее 1%, хотя встречаемость рака желудка и аденом в регионах Восточной Азии остается высокой, около четверти всех полипов. Как и гиперпластические полипы, аденомы желудка встречаются с одинаковой частотой у мужчин и у женщин, на 6-7 декадах жизни.
Эндоскопически они представлены солитарным одиночным образованием дольчатой формы с бархатистой поверхностью. Хотя они могут быть найдены в любом отделе, наиболее часто локализуются в антральном отделе желудка.
Аденомы желудка состоят из диспластических эпителиальных клеток, которые часто появляются на фоне атрофии и интестинальной метаплазии слизистой, естественным образом связанными с инфекцией H.pylori. Аденомы могут быть рассмотрены как часть последовательной цепочки от дисплазии к раку желудка. Имеется прямо пропорциональная связь – чем больше аденоматозный полип, тем выше вероятность наличия в нем фокуса аденокарциномы. Учитывая тот факт, что аденома, возникающая на фоне хронического атрофического гастрита, является предшественником аденокарциномы, должно быть рекомендовано полное удаление (резекция) всех аденоматозных полипов с оценкой тяжести воспалительных и атрофических изменений слизистой желудка. Важно то, что аденома – это неопластическое образование, и поэтому всех пациентов с выявленными аденомами необходимо внести под эндоскопическое наблюдение, несмотря на стадию атрофии слизистой. Эрадикационная терапия H.pylori с последующим подтверждением эффективности лечения также должна быть оценена в ходе гистологического исследования.
Нейроэндокринные опухоли (НЭО)
Карциноиды – нейроэндокринные опухоли, исходящие из энтерохромаффинноподобных (ЭХ) клеток. НЭО составляют менее 2% полиповидных образований, желудка и подразделяются на три основных типа.
- НЭО I типа составляют 70-80% всех нейроэндокринных опухолей. Они ассоциированы с гипергастринемией вследствие аутоиммунного атрофического гастрита, более того, они встречаются у пожилых пациентов, чаще женщин с атрофическим гастритом на фоне пернициозной анемии. Эти образования обнаруживаются случайно, они маленькие (менее 10 мм), множественные, морфологически состоящие из эндокринных клеток с низким пролиферативным индексом (не склонны к озлокачествлению).
- НЭО II типа связаны с гипергастринемией вследствие гастрин-секретирующей опухоли. Она является одной из составляющих таких синдромов как МЭН-1 и Золлингера-Эллисона. Этот тип опухоли достаточно редок, составляет лишь 5 – 8 % всех НЭО. В этом случае опухоль менее 1 см, без характерных инфильтративных изменений, окружающая слизистая оболочка либо нормальная, либо умеренно воспалена, но без атрофических явлений. НЭО желудка I и II типов могут быть удалены эндоскопически, с последующим подавлением секреции гастрина медикаментозно.
- НЭО III типа встречаются спорадично. Составляют около 20% всех НЭО и обычно обнаруживаются при появлении клинической симптоматики (боль в эпигастрии) или при эрозировании слизистой (проявляется кровотечением), или при обнаружении метастазов (наличие карциноидного синдрома – гиперемия кожи, диарея, бронхоспазм, патология клапанной системы сердца). Данный тип опухоли имеет склонность к достижению размеров более 1,5 см, с полиморфными изменениями слизистой (эрозирование, зоны некроза, инфильтрации слизистой). Пролиферативный индекс (KI-67, индекс митотической активности) составляет более 20%, что говорит о злокачественном течении заболевания, требующего хирургической тактики лечения.
Лечение полипов желудка
Как говорилось ранее, все аденоматозные и крупные полипы более 10 мм должны быть подвергнуты удалению. Каким же образом выполняется эндоскопическая полипэктомия или резекция слизистой?
После четкого определения границ образования, под его основание в подслизистый слой выполняется инъекция физиологического раствора, окрашенного красителем «индигокарминовый синий» с целью предотвращения перфорации и четкой визуализации сосудистых структур. Затем эндоскопическая петля позиционируется на неизмененной слизистой вокруг образования и постепенно затягивается. Далее выполняется электрокоагуляция с использованием электрохирургического ножа/блока. Пострезекционный дефект с белым струпом без «плюс ткани» говорит о радикальности и надежности оперативного вмешательства, тем самым исключая возможные осложнения. Этапы операции представлены на рисунках (в нашей Клинике используется нож – ERBE VIO 300D).
Крупные экзофитные (выступающие) полипы на широком основании или плоские образования, которые невозможно удалить эндопетлей, подвергаются технически более сложному варианту эндоскопического удаления – диссекции в подслизистом слое. Данный вид операции направлен на радикальное удаление образования единым блоком: после создания «гидростатической подушки» выполняется циркулярный разрез вокруг образования специальными инструментами, после чего рассекаются соединительнотканные сплетения подслизистого слоя с полной ликвидацией патологического очага.
Послеоперационное наблюдение
Первые сутки после полипэктомии рекомендуется щадящий режим активности и питания. Как упоминалось ранее, на месте полипа остается пострезекционный дефект слизистой оболочки, в связи с чем назначается противоязвенная диета – стол №1 по Певзнеру. Суть его заключается в ограничении продуктов, стимулирующих секрецию в желудке, длительно задерживающихся и трудно перевариваемых блюд (острая, жирная, жареная пища). Такая диета и ограничение физических нагрузок соблюдаются в течение месяца. Также необходимо помнить об отказе от приема антикоагулянтов в течение 3 дней как перед, так и после операции, в целях предотвращения ранних и отсроченных кровотечений.
По современным представлениям, наиболее рациональным является наблюдение за пациентами после проведенной полипэктомии через 1 год. При этом оценивается состояние слизистой оболочки на предмет появления новых образований или рецидива на месте ранее выполненной операции. Если же после резекции образований гистологический ответ подтверждает наличие дисплазии высокой степени или же раннего рака, то контрольная гастроскопия должна проводиться в интервале: 1,5 мес.- 3 мес.- 6 мес. – 1 год и в последующем каждый год.
Профилактика полипов желудка
Целью профилактики является выявление образований желудка на ранних этапах развития. Рекомендуется выполнение эндоскопического исследования лицам старше 45 лет в качестве скрининга даже при отсутствии клинической симптоматики, так как заболевание проявляет себя лишь на поздней стадии, когда уже требуется хирургическое лечение. Следуя принципам онкологической настороженности, пациентам с отягощенным наследственным анамнезом, то есть при наличии онкологических заболеваний со стороны ЖКТ у ближайших родственников, требуется незамедлительный профилактический осмотр желудка и толстой кишки.
Как получить услугу в Клинике
В нашей Клинике проводятся все виды эндоскопических исследований на высококачественном оборудовании как под местной анестезией, так и под наркозом. Все выявленные патологические образования подвергаются гистологической верификации. Также проводится забор материала на наличие инфекции H.pylori и для определения стадии и степени выраженности воспалительных и атрофических изменений слизистой оболочки желудка (класс.OLGA), что свидетельствует, как говорилось ранее, о риске развития онкологического процесса.
Что касается оперативного эндоскопического лечения, то в клинике возможно его выполнение в амбулаторных и стационарных условиях. Решение принимает лечащий врач, опираясь на размеры патологических очагов, их количество, результаты гистологии и сопутствующую патологию.
Источник
