Чем лечить полипы в желудке и прямой кишке
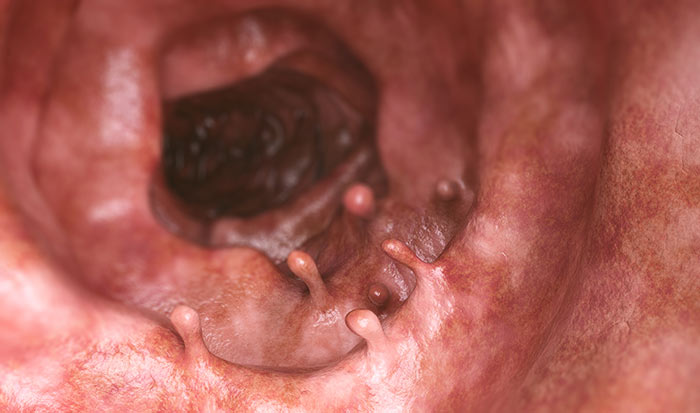
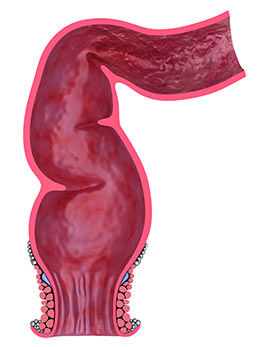 Полип прямой кишки — это относительно доброкачественное опухолевидное разрастание, происходящее из слизистой оболочки стенки кишки. Оно может иметь вид шаровидного, грибовидного или ветвистого разрастания. Некоторые полипы располагаются на тонкой ножке, другие — на широком основании. Обычно они не вызывают симптомов или дискомфорта, но при достижении больших размеров могут приводить к нарушениям стула (например, хронические запоры), появлению в кале слизи и примесей крови. Главная опасность новообразований прямой кишки заключается в вероятности их злокачественного перерождения. Поэтому их рекомендуют удалять.
Полип прямой кишки — это относительно доброкачественное опухолевидное разрастание, происходящее из слизистой оболочки стенки кишки. Оно может иметь вид шаровидного, грибовидного или ветвистого разрастания. Некоторые полипы располагаются на тонкой ножке, другие — на широком основании. Обычно они не вызывают симптомов или дискомфорта, но при достижении больших размеров могут приводить к нарушениям стула (например, хронические запоры), появлению в кале слизи и примесей крови. Главная опасность новообразований прямой кишки заключается в вероятности их злокачественного перерождения. Поэтому их рекомендуют удалять.
Причина образования полипа прямой кишки
Окончательная причина возникновения доброкачественных новообразований в прямой кишке пока не установлена. Большинство ученых сходится во мнении, что ключевую роль в образовании полипов играет воспалительный процесс. В пользу этого говорят следующие факты:
- У многих пациентов, у которых обнаружили полип в прямой кишке, в анамнезе были заболевания кишечника воспалительного характера – болезнь Крона, язвенный колит, проктит.
- Большинство полипов располагаются в местах, где кишка подвержена постоянной травматизации и раздражению кишечным содержимым.
- При исследовании кусочка ткани под микроскопом (гистологическом исследовании) обнаруживаются элементы воспаления в прилегающей к полипу слизистой оболочке.
Еще одним важным фактором, приводящим к развитию полипов в прямой кишке, является наследственная предрасположенность. Вероятность развития полипов выше, если имеются кровные родственники, у которых установлен такой диагноз, причем чем больше таких родственников, тем выше риски.
Кроме того, есть несколько генетических заболеваний, при которых высока вероятность образования полипов в прямой кишке с их последующей трансформацией в колоректальный рак:
- Семейный аденоматозный полипоз. В толстом кишечнике, в том числе и прямой кишке, образуется большое количество полипов. Они начинают развиваться уже в юном возрасте и если их не удалять, они переродятся в рак.
- Синдром Гарднера – один из видов аденоматозного полипоза. Его особенностью является то, что помимо полипов, в кишке имеются остеомы – доброкачественные опухоли костей, которые преимущественно локализуются на черепе.
- Синдром Пейтца-Егерса. Уже с детского возраста по всему желудочно-кишечному тракту начинают расти полипы, в том числе они локализуются и в прямой кишке. Гистологически новообразования отличаются от обычных полипов, поскольку у них больше развита соединительная ткань. Вероятность злокачественного перерождения достаточно высока и составляет 5-10%.
Виды полипов прямой кишки
Аденоматозные (железистые) полипы – это образования из железистого или, как его еще называют, секретирующего эпителия. Внешне они имеют форму гриба на тонкой ножке, или узла, располагающегося на широком основании. Размеры у них разные и могут варьировать от нескольких миллиметров до нескольких сантиметров. Поверхность полипа может быть гладкой, бархатистой или бугристой, как у цветной капусты.
Обычно симптомов никаких нет, и обнаруживаются новообразования при проведении профилактических осмотров или во время обследования по поводу других заболеваний, локализующихся в прямой кишке.
Разновидностью железистых полипов являются ворсинчатые полипы. Они имеют большие размеры, располагаются на плоском основании. Поверхность у них бархатистая или бугристая. По сравнению с другими типами полипов, они имеют наибольший риск злокачественного перерождения. В ряде случаев они могут вызывать синдром гиперсекреции – обильное выделение слизи из ануса и снижение уровня калия в крови. Пациенты при этом жалуются на зуд в заднем проходе.

Фиброзные полипы. Внешне имеют форму узла овальной или круглой формы, размеры варьируют от нескольких миллиметров до 4 см. Поверхность белесого или сероватого цвета, часто покрыта язвами. Располагаются такие полипы по зубчатой линии анального канала. При микроскопии обнаруживается плоский эпителий, а в строме (основной опорной структуре) обнаруживается большое количество соединительной ткани, в частности, коллагена, фибробластов и тучных клеток.
Симптомы полипов прямой кишки
В подавляющем большинстве случаев новообразования в прямой кишке не имеют каких-либо специфических симптомов, которые могли бы указать на наличие данной патологии. Поэтому их чаще всего обнаруживают при обследовании по поводу других заболеваний. Но если их много, и они имеют большие размеры, некоторые признаки можно уловить.
Из симптомов могут быть:
- Выделение слизи из заднего прохода, часто сопровождающееся зудом (ворсинчатые полипы).
- Чувство инородного тела в заднем проходе (при выпадении полипа прямой кишки).
- Ректальное кровотечение, выделение крови во время дефекации.
- Прожилки крови на поверхности кала.
- Длительные запоры или диарея.
- Снижение гемоглобина (железодефицитная анемия) на фоне хронических кровотечений.
- Боли в животе.
Эти симптомы неспецифичны и могут наблюдаться и при других заболеваниях – хроническом геморрое, раке прямой кишки и др.
Диагностика полипоза в прямой кишке
Как мы уже говорили, полипы прямой кишки имеют скрытое течение и могут никак себя не проявлять. Поэтому ключевое значение имеют профилактические осмотры. В некоторых странах даже существуют скрининговые программы, когда людям старше определенного возраста (обычно после 50 лет) рекомендовано периодически делать тотальную колоноскопию с одномоментным удалением обнаруживаемых доброкачественных новообразований.
Данное исследование предполагает осмотр всей поверхности толстой кишки с помощью эндоскопического оборудования – гибкой трубки с системой холодного освещения и видеокамерой. Эндоскоп передает на монитор увеличенное изображение исследуемого участка, что позволяет визуализировать полипы в несколько миллиметров. Помимо видеокамеры он оснащен манипуляторами, которые помогут одномоментно удалить обнаруженное новообразование и отправить его в лабораторию для более детального исследования. Сокращенный вариант колоноскопии – сигмоидоскопия, когда с помощью эндоскопа осматривается прямая кишка и частично сигмовидная.
Еще одним методом диагностики является ректороманоскопия – осмотр прямой кишки и частично сигмовидной с помощью ректороманоскопа. Последний имеет вид жесткой трубки с системой освещения и подачи воздуха в кишку для расправления ее стенки. Камеры, подающей увеличенное изображение на экран, здесь нет. Осмотр производится исключительно под визуальным контролем врача. Тем не менее прибор позволяет взять биопсию и удалить полипы.
Помимо визуальной диагностики, могут использоваться следующие исследования:
- Анализ кала на скрытую кровь. Выявляет полипы с изъязвленной поверхностью, которые кровоточат.
- Компьютерная и магнитно-резонансная томография. Эти методы хорошо переносятся пациентами, но выявляют только крупные полипы, размером более 1 см. Мелкие новообразования часто диагностировать не удается.
- Ирригоскопия. Рентгенологическое исследование толстой кишки во время заполнения ее рентгеноконтрасным препаратом. Имеет низкую чувствительность и позволяет обнаружить только крупные новообразования.
Таким образом, на сегодняшний день золотым стандартом является эндоскопическое исследование. Оно не только позволит выявить новообразование, но и одновременно провести его удаление.
Чем опасны полипы
Главная опасность полипов заключается в злокачественном перерождении, т. е. превращении в рак прямой кишки. Риски малигнизации зависят от следующих факторов:
- Гистологическое строение. Наиболее опасны в плане канцерогенности ворсинчатые аденомы. При гистологическом исследовании удаленного материала у трети пациентов в опухоли были обнаружены злокачественные сегменты in situ (неинвазивный рак), еще у трети обнаруживались признаки инвазивного рака.
- Размер полипа. Чем больше его размер, тем выше риски. В среднем, полипы более 1 см перерождаются в рак значительно чаще, чем новообразования меньшего размера.
- Форма. Бывают полипы на ножке и на широком основании. Полипы на ножке меньше по размеру, реже малигнизируются. Новообразования на широком основании более опасны. Их бывает сложно обнаружить во время исследования и удалить. Если размер полипа более 2 см, с высокой долей вероятности он содержит ворсинчатый компонент, который обладает высоким злокачественным потенциалом. При малигнизации широкое основание способствует миграции злокачественных клеток в подслизистую основу прямой кишки, что способствует формированию инвазивного рака.
- Наличие генетических факторов. Наследственные формы полипоза имеют высокий потенциал злокачественного перерождения. В некоторых случаях он достигает 100% (аденоматозный полипоз и др).
Если у пациента имеется один или несколько факторов риска, мы приглашаем записаться на прием к проктологу для проведения обследования и назначения профилактических или лечебных мероприятий. В нашей клинике работают квалифицированные врачи с большим опытом работы. Записаться на прием можно по телефонам, указанным на сайте.
Как лечить полипы прямой кишки
Единственный метод лечения полипов прямой кишки – это их хирургическое удаление. Как правило, эта процедура проводится при колоносокопии или сигмоидоскопии:
- В стенку кишки под полипом вводят немного специальной жидкости. Она позволит визуализировать границы новообразования.
- Полип захватывают и фиксируют специальной насадкой-манипулятором.
- Далее его отрезают от стенки кишок с помощью петли, на которую подается электрический ток. Полипы больших размеров могут удаляться фрагментами, по частям. Электрический ток приводит к нагреванию ткани и одномоментному запаиванию кровеносного сосуда.
- Если врач предполагает наличие в новообразовании злокачественного компонента, на месте его локализации делают татуировку. Если диагноз подтвердится, это позволит легко обнаружить это место при необходимости последующего дообследования.
- Удаленный полип обязательно направляется на гистологическое исследование в лабораторию.
 В некоторых случаях в нашей клинике полипы в прямой кишке удаляют хирургическим методом (скальпелем) через задний проход. Такая операция называется трансанальная резекция. Ее можно провести, если новообразование располагается на уровне не более 10 см от анального канала.
В некоторых случаях в нашей клинике полипы в прямой кишке удаляют хирургическим методом (скальпелем) через задний проход. Такая операция называется трансанальная резекция. Ее можно провести, если новообразование располагается на уровне не более 10 см от анального канала.
Ход операции:
- Анальный канал расширяют с помощью зеркала или ретрактора, и прямая кишка становится доступна для манипуляций.
- Полип иссекают вместе частью слизистой оболочки прямой кишки, которая не затронута новообразованием (особенно актуально для ворсинчатых новообразований).
- Рану ушивают. Полученный материал также направляется на гистологию.
Если полипов в кишке слишком много (например, при наследственном полипозе или неспецифическом язвенном колите, их количество может превышать десятки), проводят операцию под названием тотальная колонэктомия. Она подразумевает удаление толстой кишки с частичным сохранением подвздошной и прямой кишки и наложением между ними анастамоза (соединение их между собой). Это очень сложная и калечащая операция, поэтому выполняется по строгим показаниям. Но только она позволяет предотвратить развитие злокачественного новообразования в толстой кишке.
Реабилитационный период после операций на прямой кишке
Период восстановления после удаления полипа прямой кишки занимает около 2-3 недель. В это время рекомендуется придерживаться следующих правил:
- Соблюдайте диету. Первые сутки после операции показано абсолютное голодание, после чего разрешается выпить чистой воды. Постепенно в рацион вводят овощной бульон, еще через 12 часов можно пить рисовый отвар и куриный бульон. На 3-4 сутки, если нет противопоказаний, разрешается есть жидкие каши, пюре из нежирных сортов птицы. Постепенно в рацион вводятся новые продукты: супы, вареные яйца и т. д. Пищу нужно принимать регулярно, маленькими порциями, с большим количеством жидкости. Необходимо исключить из рациона алкоголь, острые, пряные и соленые блюда, а также продукты, богатые клетчаткой (сырые овощи и фрукты).
- Избегайте долгого сидения.
- Не поднимайте тяжести.
- Избегайте термических процедур, посещения бани или сауны.
Обратите внимание, удаление полипов не предотвращает возникновения новых образований, поэтому регулярно проходите необходимое обследование.
Профилактика полипов в прямой кишке
Поскольку достоверная причина образования полипов в прямой кишке пока неизвестна, специфичных мер профилактики нет. Тем не менее есть определенные рекомендации, которые позволят снизить риски возникновения новообразований.
- Сбалансируйте питание. Не допускайте запоров и диарей. Минимизируйте продукты, способствующие раздражению кишечной стенки (соленые, пряные, острые блюда, маринады, копчености, алкоголь и др.).
- Поддерживайте достаточную физическую активность.
- Своевременно выявляйте и лечите заболевания желудочно-кишечного тракта.
Учитывая то, что главной опасностью полипа в прямой кишке является его малигнизация, рекомендуется своевременно проходить осмотры (колоноскопию) с одновременным удалением обнаруженных полипов. Кратность обследования рекомендуется врачом, исходя из возраста и анамнеза пациента. В среднем людям старше 50 лет необходимо выполнять данную процедуру хотя бы один раз в десятилетие.
В Европейской клинике колоноскопию проводят квалифицированные врачи-эндоскописты на оборудовании экспертного класса от всемирно известной компании Olympus, что позволяет выполнять данное исследование с максимальной эффективностью.
Источник
Кишечными полипами называют доброкачественные новообразования, которые представляют собой разрастания на слизистой оболочке толстой или прямой кишки. Это довольно распространенная патология. Например, американские эксперты отмечают, что полипы в кишечнике обнаруживаются примерно у трети людей старше 50 лет и у 6% детей.
Кишечный полип — это не рак. Но он может переродиться в злокачественную опухоль. Существуют разные их типы, некоторые из них не опасны, а другие превратятся в рак с высокой вероятностью.
Полипы на стенке кишечника могут иметь разную форму, быть единичными или множественными. Некоторые из них выглядят как небольшие бугорки, другие напоминают гриб на ножке. Зачастую они не проявляются какими-либо симптомами. Диагностировать их помогают специальные скрининговые исследования.
Виды кишечных полипов
При изучении полипов кишечника под микроскопом они могут иметь разное строение, то есть бывают разных гистологических типов. Это важный момент, потому что различные гистологические типы обладают неодинаковой склонностью к озлокачествлению.
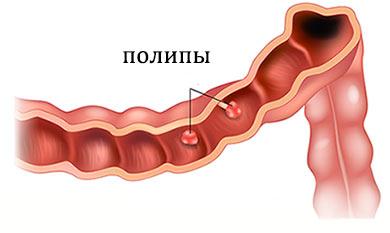
Причина гиперпластических полипов — разрастание желез в слизистой оболочке кишечника, при этом структура самой слизистой не изменена. В большинстве случаев (75%) их обнаруживают в прямой кишке у людей старше 40 лет. Риск трансформации в рак очень низкий — менее 1%.
Аденоматозные полипы встречаются реже, чем гиперпластические, их относят к предраковым заболеваниям. Их обнаруживают у 2–5% людей старше 40 лет. Чем старше человек, тем выше вероятность, что у него будет обнаружен такой полип. До 60 лет озлокачествление происходит в 2–3% случаев, у людей более старшего возраста — в 6–8% случаев. Если у человека есть близкие родственники, у которых уже диагностирован колоректальный рак, его риски могут достигать 25%.
По данным экспертов из Гарвардского Университета (США), около трети аденоматозных полипов в кишечнике, если их не лечить и игнорировать, в течение 3–5 лет превратятся в злокачественные опухоли.
Воспалительные заболевания в кишечнике приводят к возникновению воспалительных полипов. Они не опасны в плане перерождения в злокачественную опухоль.
Если полип содержит раковые клетки, его называют злокачественным. Это — уже рак, и такие пациенты проходят лечение в онкологических клиниках.
Причины возникновения полипов
Точные причины развития патологии в кишечнике неизвестны. Полипы могут появиться у любого человека. Они присутствуют с рождения или возникают в течение жизни. В клетках слизистой оболочки кишечника возникают мутации, из-за которых они быстрее делятся, и происходит разрастание ткани. Так же возникает рак, но, в отличие от рака, доброкачественный полип в кишечнике не прорастает в соседние ткани, не дает метастазов.
Известны некоторые факторы риска, повышающие вероятность развития заболевания:
- Возраст. Чаще всего патология развивается после 50 лет.
- Семейный анамнез. Ваши риски выше, если заболевание обнаружено у ваших близких родственников: родителей, братьев, сестер, детей.
- Вредные привычки: курение, частое употребление алкоголя.
- Характер питания. На здоровье кишечника неблагоприятно сказывается рацион, в котором присутствует много красного, переработанного мяса.
- Ожирение.
- Низкая физическая активность.
- Диабет второго типа, когда недостаточно хорошо контролируется уровень сахара в крови.
- Воспалительные заболевания кишечника. Обычно к возникновению воспалительных полипов кишечника приводит болезнь Крона и неспецифический язвенный колит. Эти же заболевания повышают риск колоректального рака.
Кроме того, существуют некоторые наследственные заболевания, которые приводят к возникновению полипов в кишечнике:
- Семейный аденоматозный полипоз — редкое заболевание, при котором в кишечнике возникает много полипов — сотни и тысячи. Если не лечить болезнь, к 40 годам она практически гарантированно приводит к раку.
- Синдром Линча еще называют наследственным неполипозным раком толстой кишки. Полипов в кишечнике при этом заболевании мало, но они с высокой степенью вероятности перерождаются в рак. Кроме того, при синдроме Линча повышен риск рака желудка, молочной железы, тонкого кишечника, яичников, мочевыводящих путей.
- Синдром Гарднера — очень редкая патология, ее рассматривают как разновидность семейного аденоматозного полипоза. Возникает много полипов в тонком и толстом кишечнике. Повышается риск развития злокачественных опухолей кишечника, кожи, костей.
- Синдром Пейтца-Егерса проявляется в виде пигментных пятен на коже, затем на всей протяженности кишечника начинается рост полипов. Повышается риск рака.
- MUTYH-ассоциированный полипоз развивается при мутации в гене MUTYH. У таких больных обычно в молодом возрасте появляется много аденоматозных полипов, которые трансформируются в рак.
Симптомы и последствия заболевания
Зачастую симптомы отсутствуют. В большинстве случаев заболевание обнаруживают во время скрининга или обследования по поводу другой патологии. Людям, у которых повышен риск развития данной патологии, рекомендуется регулярно проходить скрининговые исследования.
Наиболее распространенный симптом — кишечные кровотечения. Они могут проявляться по-разному. Иногда в стуле присутствуют прожилки крови, иногда он приобретает темный, дегтеобразный вид (мелена). Могут беспокоить боли в животе, запоры или диарея.

Проявления патологии неспецифичны и могут возникать при ряде других заболеваний. Так, примесь крови в стуле — возможный признак геморроя, трещин прямой кишки.
Нужно обратиться к врачу и пройти обследование, если вас стали беспокоить следующие симптомы:
- Запоры или диарея, которые сохраняются в течение длительного времени.
- Примесь крови в стуле.
- Боли в животе.
Какова вероятность, что полип превратится в рак?
В целом вероятность злокачественного перерождения при всех типах кишечных полипов составляет 1%. Но в каждом конкретном случае она зависит от ряда факторов:
- Гистологический тип полипа.
- Размеры полипа — чем больше, тем выше риски.
- Внешний вид полипа. Если он растет на ножке, вероятность злокачественного перерождения ниже.
- Общее количество полипов в кишечнике.
- Наличие наследственных заболеваний, которые были перечислены выше.
Для того чтобы предотвратить трансформацию полипа в рак, его нужно как можно раньше обнаружить и удалить.
Другие возможные осложнения
Из-за полипов может заблокироваться просвет кишечника, и нарушается прохождение стула. Из-за этого беспокоят боли в животе, запоры. При больших полипах развивается кишечная непроходимость — опасное состояние, при котором требуется немедленное лечение.
Постоянные кишечные кровотечения приводят к анемии — снижению уровня эритроцитов и гемоглобина в крови. Признаки этого состояния: бледность, головокружения, головные боли, слабость, повышенная утомляемость, снижение работоспособности.
Методы диагностики
Патологические образования в прямой кишке можно выявить с помощью пальцевого ректального исследования. Врач-проктолог проводит эту процедуру прямо во время приема. Для того чтобы обнаружить кровотечение в кишечнике, проводят анализ кала на скрытую кровь (пробу Грегерсена).
Основной метод диагностики новообразований в толстой кишке — колоноскопия. Во время этого исследования врач вводит через задний проход колоноскоп — специальный инструмент в виде тонкой гибкой трубки с видеокамерой и источником света на конце. С помощью него слизистую оболочку кишечника осматривают на всем протяжении. Во время колоноскопии можно провести биопсию — получить образец измененной ткани и отправить в лабораторию для изучения под микроскопом.
Колоноскопия — основной метод скрининга, который помогает обнаружить наличие полипов и рак кишечника на ранней стадии. Всем людям рекомендуется проходить скрининговую колоноскопию после 50 лет. Если у человека есть факторы риска, например, отягощенный семейный анамнез, наследственные синдромы, воспалительные заболевания кишечника — ему нужно начинать проверяться в более раннем возрасте.
В Европейской клинике колоноскопию проводят высококвалифицированные врачи-эксперты, мы используем диагностическое оборудование современного поколения от ведущих производителей. У нас исследование проводится в комфортных для пациента условиях, в состоянии “медикаментозного сна”.
Может быть назначена так называемая виртуальная колоноскопия. Проводят рентгенографию, КТ или МРТ с применением контрастных препаратов. Эти методы диагностики менее точны и информативны по сравнению с эндоскопическим исследованием кишечника.
Лечение полипов кишечника
Полипы в кишечнике удаляют хирургическим путем. Это единственный способ избавить пациента от симптомов и предотвратить озлокачествление. Тип и объем хирургического вмешательства могут быть разными.
Хирургическое удаление
Удаление небольших полипов возможно эндоскопически, во время колоноскопии. Обычно иссечение полипа проводят путем диатермоэксцизии с помощью проволочной петли или другого инструмента. На петлю подают электрический ток, благодаря чему она сразу прижигает ткани и останавливает кровотечение.
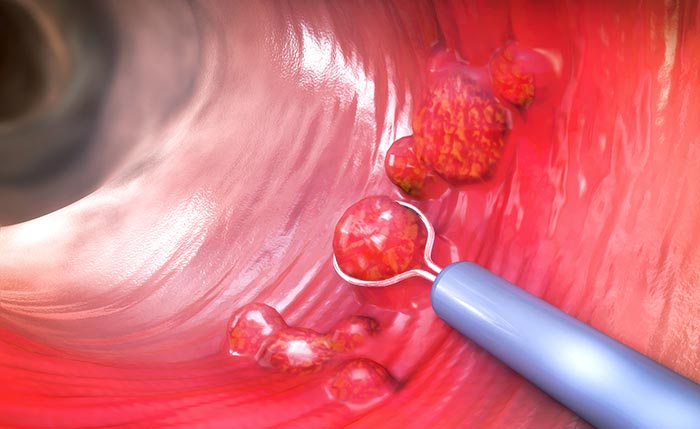
При больших полипах проводят лапароскопические вмешательства. В стенке брюшной полости делают несколько проколов, через которые вводят лапароскоп (инструмент с миниатюрной видеокамерой) и специальные хирургические инструменты. Операцию проводят под общей анестезией. Реже приходится прибегать к открытым вмешательствам через разрез.
При некоторых состояниях, например, наследственных синдромах, показано частичное или полное удаление толстой, прямой кишки.
После операции сохраняется риск возникновения в кишечнике новых полипов с последующим перерождением в злокачественные опухоли. Поэтому пациент должен наблюдаться у врача и проходить обследования:
- Если были удалены 1–2 небольших аденоматозных полипа в кишечнике, повторная колоноскопия показана через 5–10 лет.
- Если было более 2 полипов размерами 1 см, или была очень высокая вероятность перерождения в рак, колоноскопию назначают через 3 года.
- Если было более 10 полипов, врач назначит эндоскопическое исследование кишечника в течение ближайших трех лет.
- Если у пациента удалили очень большой полип, контрольное обследование придется пройти через 6 месяцев.
Эффективна ли медикаментозная терапия?
С помощью медикаментозных препаратов справиться с заболеванием невозможно, тем более в этом не помогут методы народной и альтернативной медицины.
В некоторых случаях врач может назначить аспирин или препараты из группы селективных ингибиторов ЦОГ-2 (коксибы) для предотвращения роста новых полипов. Некоторые исследования показали, что прием этих препаратов помогает снизить вероятность развития аденоматозных полипов и рака кишки на 40–50%. Такое лечение показано только для людей с высокими рисками. Также в качестве меры профилактики доктор может порекомендовать ежедневный прием препаратов витамина D и кальция.
Некоторым пациентам показана консультация клинического генетика, молекулярно-генетические исследования.
Профилактика полипов, диета
Вероятность развития полипов, склонных к озлокачествлению, можно снизить с помощью следующих мер:
- Максимально ограничьте потребление красного и обработанного мяса, копченостей, полуфабрикатов, фастфуда.
- Ешьте больше фруктов, овощей, цельных злаков.
- Выполняйте физические упражнения минимум по 30 минут ежедневно.
- Поддерживайте здоровый вес. Если не получается самостоятельно, проконсультируйтесь с диетологом.
- Откажитесь от курения, сведите к минимуму потребление алкоголя.
Источник
