Болезни оперированного желудка хирургия

ГБОУ ВПО АМУРСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ
Кафедра госпитальной хирургии с курсом детской хирургии
Зав.кафедрой – д.м.н., профессор
Заслуженный врач РФ В.В. Яновой
МЕТОДИЧЕСКОЕ ПОСОБИЕ
Болезни оперированного желудка
для самоподготовки студентов 5-го курса лечебного факультета по циклу «Хирургические болезни».
Благовещенск, 2012
Цель занятия: на основании знаний анатомии, физиологии желудка и двенадцатиперстной кишки, патогенеза, принципов оперативного лечения язвенной болезни, овладеть методикой обследования больных с болезнями оперированного желудка, основой построения диагноза, определением методов лечения, построением прогноза, принципами реабилитации.
Исходный уровень знаний:
1.Анатомию и физиологию желудка.
2.Показания и характер оперативных вмешательств при язве желудка и двенадцатиперстной кишки.
3.Принципы ведения больных до и после операций.
4.Методы обследования больных при язвенной болезни желудка и двенадцатиперстной кишки.
5.Осложнения в послеоперационном периоде операций на желудке и двенадцатиперстной кишке.
Студент должен знать:
1.Классификацию болезней оперированного желудка.
2.Современные представления о патогенезе болезней оперированного желудка.
3.Клинические представления болезней оперированного желудка.
4.Профилактику болезней оперированного желудка.
5.Особенности пред- и послеоперационного ведения после реконструктивных операций на желудке.
6.Показания к реконструктивным операциям при болезнях оперированного желудка.
Студент должен уметь:
1.Оценить клинические и лабораторные показания у больного при болезнях оперированного желудка.
2
2.Правильно сформулировать диагноз.
3.Составить целенаправленный план обследования.
4.Определить показания к реконструктивной операции на желудке и двенадцатиперстной кишке.
Литература основная:
1.М.И. Кузин Хирургические болезни, М. 2002
2.Ю.Л.Шевченко. Частная хирургия, 2 тома, С.-Пб. 1998
Литература дополнительная:
1.Хирургические болезни. Учебник под ред. Кузина М.И. изд. Второе, М.,
1995
2.Кованов В.В. Оперативная хирургия и топографическая анатомия. Изд.
Второе. М., 1985
3.Линденбаум И.С. Методика исследования хирургического больного. М.,
1957
4.Панцырев Ю.М. Патологические синдромы после резекции желудка и гастроэктомии., М., 1973
УИРС: Оценить тяжесть состояния больного.
Перечень практических навыков:
Знать: симптомы заболеваний.
Уметь:
1.Оценить тяжесть состояния больного.
2.Строить прогноз с учетом индивидуальных особенностей течения заболевания.
3.Изобразить схематически основные оперативные пособия при демпинг-
синдроме, пептической язве анастомоза, синдроме приводящей петли.
3

Поздние осложнения после резекции желудка получили название
постгастррезекционных синдромов или болезни оперированного желудка
(БОЖ). Отдельную группу составляют заболевания, в основе которых лежит вагусная денервация желудочно-кишечного тракта в следствие выполненной ваготомии.
Практически после каждой операции на желудке и двенадцатиперстной кишке можно обнаружить функциональные и органические расстройства. Клинически значимые нарушения отмечают у 30—35% больных, перенесших резекцию желудка,
и у 15—34% — ваготомию.
Патологические синдромы после операций на желудке – это особый вид осложнений, связанных с перестройкой пищеварения вследствие операции.
Различные операции на желудке вносят свойственные типу операции изменения в анатомические и функциональные взаимоотношения между органами пищеварительного тракта. В результате недостаточности процессов адаптации и компенсации после операции происходят изменения в деятельности пищеварительной системы и развиваются различные расстройства функций пищеварительной и других систем организма человека.
При анализе патогенеза послеоперационных патологических синдромов
необходимо учитывать следующие физиологические данные:
1. Желудок является резервуаром, в котором пища, принятая в течение нескольких минут, длительное время подвергается первичному перевариванию,
измельчению, разбавлению. Желудочный сок обладает бактерицидными свойствами благодаря наличию в нем соляной кислоты.
2. В двенадцатиперстной кишке осуществляется дальнейшее переваривание под влиянием панкреатического сока и желчи, подготовка химуса к внутриполостному, пристеночному перевариванию и всасыванию. Значение рН химуса становится близким к нейтральному (рН 6,0), осмолярность химуса уравнивается с осмолярностью плазмы.
4

3. Благодаря процессам, происходящим в желудке и двенадцатиперстной кишке, нижележащие отделы кишечника предохраняются от повреждающего воздействия механических, химических и осмотических факторов принятой пищи.
4. Первые 100 см тонкой кишки являются важной зоной избирательного и максимального всасывания. Здесь осуществляется всасывание продуктов гидролиза углеводов (100%), жиров (9095%), белков (80-90%), водо- и жирорастворимых витаминов). В двенадцатиперстной кишке всасывается кальций, магний, железо.
5. Желудок и двенадцатиперстная кишка – главное звено гормональной системы желудочно-кишечного тракта за счет APUD системы.
Резекция желудка наряду с излечением от язвы ценой утраты 2/3 его порождает ряд тяжелейших, так называемых, постгастрорезекционных синдромов,
тяжесть течения которых нередко превышает тяжесть заболевания, по поводу которого произведена операция.
Развитие постгастрорезекционных синдромов связано с тремя основными
причинами.
1.Вследствие дистальной обширной резекции желудка удаляется антральный отдел – основной источник гастрина и большая часть кислотопродуцирующей зоны желудка.
2.У перенесших резекцию желудка больных принятая пища вследствие утраты резервуарной функции желудка и исключения желудочного пищеварения быстро попадает в тонкую кишку без необходимой предварительной обработки. В
результате может возникнуть демпинг-реакция и последующие дефекты в переваривании и всасывании.
3.Вследствие резекции желудка по способу Бильрот-II часть важного проксимального отдела тонкой кишки – двенадцатиперстная кишка остается в стороне от продвигающегося по кишечнику химуса. В результате двенадцатиперстная кишка не принимает должного участия в нейрогуморальной
регуляции | процессов | пищеварения | и | всасывания. |
Чем обширнее | резекция | желудка, тем больше | риск | возникновения |
постгастрорезекционных расстройств. После резекций желудка, завершенных
5
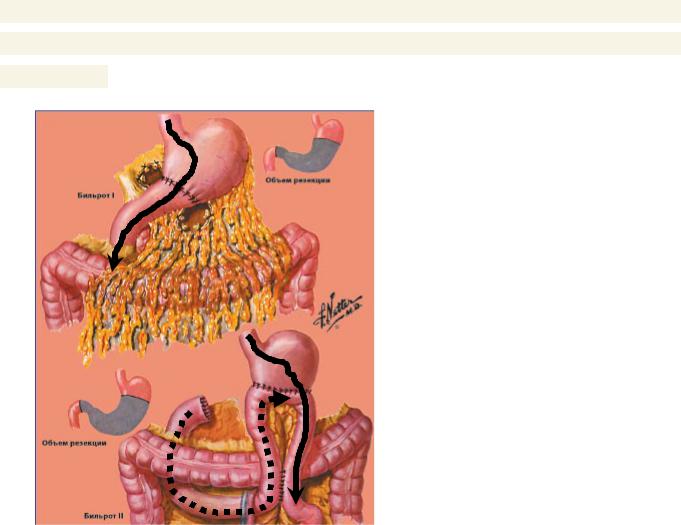
наложением гастроеюнального анастомоза, постгастрорезекционные синдромы наблюдаются чаще, чем после резекций желудка с гастродуоденальным анастомозом.
Бильрот – I
Бильрот – II
Наиболее полная классификация БОЖ – классификация А.А.Шалимова и
В.Ф.Саенко:
I. Постгастррезекционные заболевания:
1.Функциональные расстройства:
-демпинг-синдром;
-гипогликемический синдром;
-постгастррезекционная астения;
-синдром малого желудка;
-синдром приводящей петли (функционального генеза);
-пищевая (нутритивная) аллергия;
6
-гастроэзофагальный и еюноили дуоденогастральный рефлюксы;
-постваготомная диарея.
2. Органические поражения:
-рецидив язвы, в том числе пептической, и язвы на почве синдрома Золлингера-Эллисона;
-желудочно-кишечный свищ;
-синдром приводящей петли (механического генеза);
-анастомозит;
-рубцовые деформации и сужения анастомоза;
-рак культи желудка;
-пептический дистальный эзофагит, пищевод Баррета;
-постгастррезекционные сопутствующие заболевания (панкреатит, гепатит).
3. Смешанные расстройства, главным образом в сочетании с демпинг-
синдромом.
II. Постваготомические: рецидив язвы, диарея, нарушения функции кардиальной части желудка с развитием ГЭРБ и пептического эзофагита, нарушение эвакуаторной функции – гастростаз или демпинг синдром, щелочной рефлюкс гастрит, желчно-каменная болезнь, панкреатит.
Демпинг-синдром
Среди патологических синдромов после резекции желудка наиболее частым является демпинг-синдром. В последнее время большинство авторов понимают под ним комплекс сосудистых и нейровегетативных и кишечных расстройств возникающий после приема пищи у больных, перенесших резекцию желудка.
Стремительное поступление пищевых масс в кишечник, кроме неадекватных механических и температурных влияний, вызывает резко выраженный гиперосмотический эффект. Вследствие этого в просвет кишки из сосудистого русла поступают жидкость и электролиты, что приводит к снижению ОЦП и
7
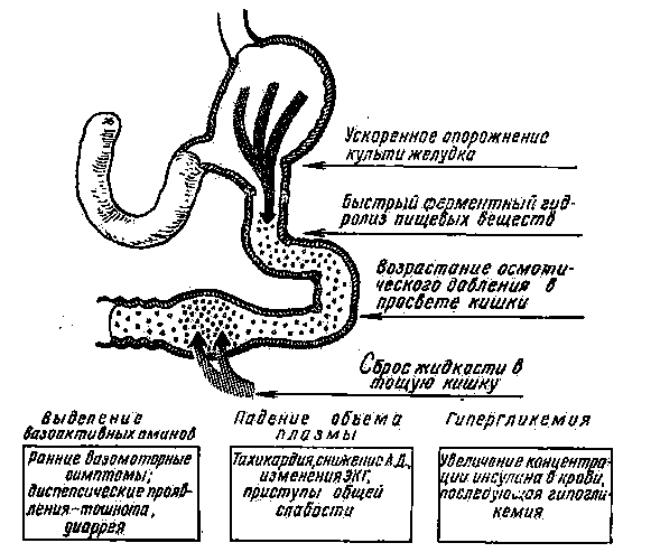
вазомоторным проявлениям (расширение сосудов периферического русла). В
результате расширения тонкой кишки и раздражения ее слизистой оболочки в кровь из ее проксимальных отделов выбрасывается выбрасывается серотонин. Во время атаки демпинга в плазме крови обнаружены различные биологические активные вещества – кинины, субстанция Р, вазоактивный интестинальный пептид, нейротензин, энтероглюкагон. Они провоцируют возникновение ряда общих и гастроинтестинальных расстройств. Стремительный пассаж химуса по тонкой кишке с неадекватными осмотическими и рефлекторными влияниями провоцирует нарушения гуморальной регуляции за счет изменения внутрисекреторной функции поджелудочной железы (инсулин, глюкагон),
активацию симпатико-адреналовой системы.
8
В клинической картине демпинг-синдрома доминирующими являются
приступы резкой слабости с сосудистыми и | нейровегетативными | расстройствами. | ||||
Обычно они возникают через 15-20 минут | после еды, особенно сладких | и | ||||
молочных блюд. Тяжесть приступов колеблется от | кратковременной | общей | ||||
слабости | до пароксизмов полного физического бессилия. Длительность их может | |||||
быть от | 20-25 минут до нескольких часов, и находится в прямой | зависимости | от | |||
тяжести заболевания. Анализ характера жалоб позволяет разграничивать | 5 | их | ||||
категорий. | ||||||
1. Сосудистые и нейровегетативные: | приступы слабости, сердцебиение, | |||||
побледнение или чувство жара с покраснением лица, дрожание пальцев и | кисти, | |||||
головокружение, потемнение в глазах, холодный | пот, неприятное ощущение в | |||||
верхней части туловища, чувство прилива жара, гиперемия лица. | Эти | жалобы | ||||
непосредственно связаны с приемом пищи и наблюдаются исключительно во время приступа демпинг – приступа.
2. Диспептические и абдоминального дискомфорта: отсутствие аппетита,
тошнота, урчание в животе, жидкий неустойчивый стул, запоры. Данная категория жалоб связана с нарушением моторно-эвакуаторной деятельности ЖКТ
ирасстройствами внешнесекреторной функции поджелудочной железы.
3.Жалобы, связанные с недостаточным пищеварением с нарушениями метаболического порядка: исхудание, малокровие, общее ослабление организма,
понижение трудоспособности, физическое бессилие, импотенция.
4.Различные болевые ощущения, обусловленные чаще всего воспалительным процессом в гепато-панкрео-дуоденальной системе, дуоденостазом
испаечным процессом в брюшной полости. Для демпинг-синдрома «в чистом виде» болевой синдром не характерен.
5.Психо-неврологические нарушения и астенизация личности:
раздражительность, плаксивость, бессонница, головные боли,
неуравновешенность, фиксационная неврастения.
Демпинг-синдром характеризуется длительным и торпидным течением. Как правило, приступы возникают у больных в первый же год после операции, с
9
расширением ассортимента потребляемых продуктов. Если в первые 2-3 года после операции основными проявлениями болезни являются приступы слабости,
возникающие после приема пищи, то с течением времени к клинической картине демпинг-синдрома присоединяются жалобы, связанные с физической и нервно-
психической астенизацией личности. В далеко зашедших случаях приступы не носят такого яркого характера, как в первые годы заболевания. У таких больных теперь на первый план выступают истощение, общая физическая слабость,
снижение или потеря трудоспособности, импотенция, различные нервно-
психические расстройства. Все эти нарушения укладываются в образование
“постгастрорезекционной астении”.
На основании жалоб, клинической картины, состояния питания и степени потери трудоспособности оценивается тяжесть демпинг-синдрома.
Стратификация демпинг-синдрома Демпинг-синдром 1 степени – это легкая форма заболевания,
характеризующаяся слабо выраженными клиническими и непродолжительными
по времени 10-15 минут приступами слабости или недомогания после приема сладкой пищи и молока. При соблюдении диеты и режима питания больные
чувствуют себя хорошо и трудоспособны. Дефицит веса | до 3-5 килограмм, но | ||||
питание | удовлетворительное. | При | исследовании | сахарной | кривой |
гипергликемический коэффициент не превышает 1,5-1,6. Пульс во время демпинг-
синдрома учащается на 10 ударов в минуту, систолическое | давление снижается на | |
5 мм рт ст. Эвакуация бария из желудка совершается | в | течение 15-20 минут, а |
пищевого завтрака 60-70 мин. Время нахождения | контрастного вещества в | |
тонком кишечнике длится не менее 5 часов. | ||
Демпинг-синдром 2 степени характеризуется клиническими проявлениями
средней тяжести. Приступы могут проявляться после приема любой пищи и длятся 30-40 минут, по своей яркости они имеют более выраженный характер.
Стул неустойчивый. Трудоспособность снижена. Дефицит веса составляет 8-10 кг.
Гипергликемический коэффициент доходит до 1,6-1,7. Пульс во время приступа
10
Источник

1

Госпитальная хирургия Лекция ”БОЛЕЗНИ ОПЕРИРОВАННОГО ЖЕЛУДКА” Кафедра госпитальной хирургии заведующий кафедрой д. м. н. Алексей Иванович Фетюков 2

План лекции ОСНОВНЫЕ ТЕМЫ: 1 – Из истории желудочной хирургии 2 – Болезни оперированного желудка (БОЖ) 3 – Демпинг – синдром 4 – Гипогликемический синдром 5 – Синдром приводящей петли 6 – Рецидив язвы желудка, пептические язвы анастомоза 7 – Желудочно-ободочно-кишечный свищ 8 – Постваготомические синдромы РАЗДЕЛЫ: • • Актуальность Определение Классификация Клиника Диагностика Лечебная тактика Исходы ЛИТЕРАТУРА 3

Из истории желудочной хирургии 1 1881 год – первая резекция желудка, выполненная Теодором Бильрот 2 1881 год – первые резекции желудка в России, выполненные М. К. Китаевским и Н. В. Экк 4
Методы операций при язве желудка и двенадцатиперстной кишки 5
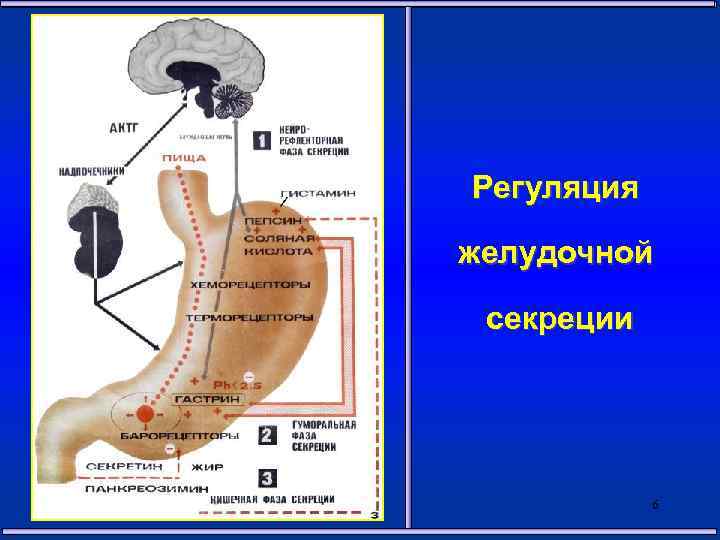
Регуляция желудочной секреции 6

Из истории желудочной хирургии 1 2 1899 год – впервые о возможности выполнения лечебной ваготомии сообщил Джабулей 1964 год – первая ваготомия, выполненная Holli и Hart 7

Кровообращение и иннервация желудка 1 Чревная артерия 2 3 4 5 6 7 8 9 Селезеночная артерия Общая печеночная артерия Левая желудочная артерия Пищеводная ветвь Желудочно-двенадцатиперстная артерия Правая желудочно-сальниковая артерия Левая желудочно-сальниковая артерия 10 Левый блуждающий нерв 11 Правый блуждающий нерв 12 13 14 15 Печеночная ветвь Желудочные ветви Чревная ветвь Нерв Латарже передний Нерв Латарже задний 16 8

Стволовая ваготомия 9

Селективная ваготомия Пунктиром обозначена линия скелетизации малой кривизны Пересечены нисходящая ветвь желудка и левой желудочной абдоминального артерии и оба нерва отдела пищевода Латарже Ушита Закончена скелетизация малой кривизны желудка и абдоминального десероэкрованная дорожка по малой кривизне желудка отдела пищевода 10

Селективная проксимальная ваготомия Пунктиром обозначена линия послойной скелетизации малой кривизны Отсечен передний желудка и рассечения листок малого брюшины над сальника вместе с пищеводом вместе с желудочными нервов передним нервом ветвями Латарже блуждающих Отсечен задний листок малого сальника вместе с задним нервом Латарже Ушита десерозированная малая кривизна желудка 11

БОЛЕЗНИ ОПЕРИРОВАННОГО ЖЕЛУДКА ( 6 % – 30%) это симптомокомплекс, возникающий сразу или в отдаленном периоде после перенесенной операции на желудке, проявляющийся клиникой, существовавшей до операции, либо совершенно новыми патологическими состояниями Инвалидизация в ранние сроки после операции – 20 – 30%, в отдаленные – 10 – 15% 12

Классификация БОЖ (часть 1) А) Постгастрорезекционные синдромы I. 1 2 3 4 Функциональнырасстройства Демпинг – синдром Гипогликемический синдром Синдром приводящей петли Пострезекционная астения 5 6 7 Гастроэзофагеальный рефлюкс Рефлюкс – гастрит Пищевая аллергия II. Органическипоражения 1 2 3 4 Рецидив язвенной болезни Пептическая язва анастомоза Синдром приводящей петли (механического генеза) Рубцовые деформации и сужения анастомоза 5 6 7 8 Анастомозиты Желудочно-ободочно-кишечный свищ Рак культи желудка Пострезекционные сопутствующие заболевания (хронический панкреатит, энтероколит, гепатит и другие) III. Смешанные расстройства 13

Классификация БОЖ (часть 2) Б) Постваготомические синдромы I. Функциональные расстройства 1 2 3 4 Демпинг – синдром Гипогликемический синдром Постваготомическая диарея Доуденогастральный рефлюкс 5 6 Рефлюкс – гастрит Дуоденостаз II. Органические поражения 1 2 3 4 5 Рецидив язвы Стеноз привратника и соустья Рефлюкс-эзофагит Постниссеновский синдром Грыжи пищеводного отверстия диафрагмы 6 7 8 9 ЖКБ Хронический панкреатит Колит Гепатит III. Смешанные расстройства 14

Патогенез патологических синдромов при болезнях оперированного желудка Основой патогенеза патологических синдромов является разрушение стройной системы нейрогуморально-гормональных связей в пище-варительном тракте, что отражается не только на процессах переваривания, всасывания пищевых веществ, их утилизации в органах и тканях, но и на взаимодействие ряда внутренних органов и систем, которые проявляются специфической клинической картиной. 15

Демпинг – синдром (demping stomach) В 1922 году C. Mix впервые описал демпингсиндром В 1947 году демпинг-синдром как термин принят официально Демпинг-синдром – это патологическое состояние, проявляющееся в течение первого часа (15 -20 минут) после приема пищи и характеризуется комплексом нейровегетативных и кишечных расстройств (частота 10% 30%) 16

Демпинг – синдром (ДС) Факторы, способствующие ДС: I. – утеря резервуарной функции желудка. II. – удаление привратника III. – нарушение иннервации 12 -ти перстной кишки, поджелудочной железы, желчевыводящих путей IV. – выключение из пассажа 12 -ти перстной кишки при резекции по Б-II Патогенез ДС Клиника ДС Две группы симптомов: 1 группа – кардиоваскулярные (слабость, потливость, сердцебиение, головокружение, жар, бледность, гиперемия лица, сонливость, желание лечь, обмороки, тахикардия, тенденция к гипотонии) 2 группа – гастроинтестинальные (тяжесть, дискомфорт в эпигастрии, тошнота, рвота, отрыжка, метиоризм, понос) Длительность от 10— 15 мин. до 1, 52 часов. Стремительное поступление пищевых масс в кишечник, кроме неадекватных механических, температурных влияний вызывает резко выраженный гиперосмотический эффект. Возрастание осмотического давления обуславливает поступление жидкости и электролитов из сосудистого русла в просвет кишечника, снижается ОЦ плазмы, нарушается баланс электролитов (гипокалиемия), раздражение слизистой кишечника. Все это приводит к выбросу в кровь большого количества биологически активных веществ: кинины, субстанция «Р» , вазоактивный интестинальный пептид и др. Атака пат. аминов и активизация кининовой системы провоцируют нарушения гуморальной регуляции, приводящие к изменению внутрисекреторной функции поджелудочной железы и активации симпатико-адреналовой системы, что приводит к 17 появлению патологических реакций.

Степени тяжести ДС: 1 стадия (легкая) – у 20% больных после прием сладкой, молочной пищи возникают признаки ДС, чаще в утренние часы. Симптомы выражены слабо, длятся 10 -15 минут. Пульс возрастает не более чем на 10 -14 ударов (80 -85 в 1 мин. ). Дефицит массы тела 5 кг. Рентгеноскопия – культя желудка освобождается от бария за 15 -20 мин, от пищевого завтрака – за 60 -70 мин. Время нахождения бария в тонкой кишке 5 часов. Больные трудоспособны. 2 стадия (средней тяжести) – у 9% больных уже после приема мучных блюд, картофеля. Длительность 30 -40 мин. Симптомы более выражены, больные вынуждены ложиться, пульс 90 -100 в 1 мин. Дефицит веса 5 -10 кг. Рентгеноскопия – культя освобождается от бария через 10 -15 мин. , от пищевого завтрака – через 30 -40 мин. , барий находится в тонкой кишке 3 -3, 5 часов. Трудоспособность ограничена 3 стадия (тяжелая) – у 1 % больных ДС возникает после приема любой пищи. Длительность до 2 часов. Отмечается коллаптоидное состояние. Пульс 110 -120 в 1 мин. , боли в сердце, головокружение, потливость, сонливость, утрачи-вают ориентацию во времени, страдает психика, появляется страх перед едой. Рентгеноскопия – культя освобождается от бария через 5 -10 мин. , от пищевого завтрака-через 12 -15 мин. , барий в тонкой кишке 2 -2, 5 часа. Инвалиды II группы. 4 стадия (крайне тяжелая) – к клинике 3 стадии присоединяются дистрофические изменения внутренних органов, истощение до кахексии, гипопротеинемия. 18 Нуждаются в постоянном уходе

Виды реконструктивных операций при ДС 1 группа – операции, замедляющие эвакуацию из культи желудка 2 группа – редуоденизация 3 группа – редуоденизация с замедлением эвакуации из культи желудка 4 группа – операции на тонкой кишке, замедляющие ее моторику 19
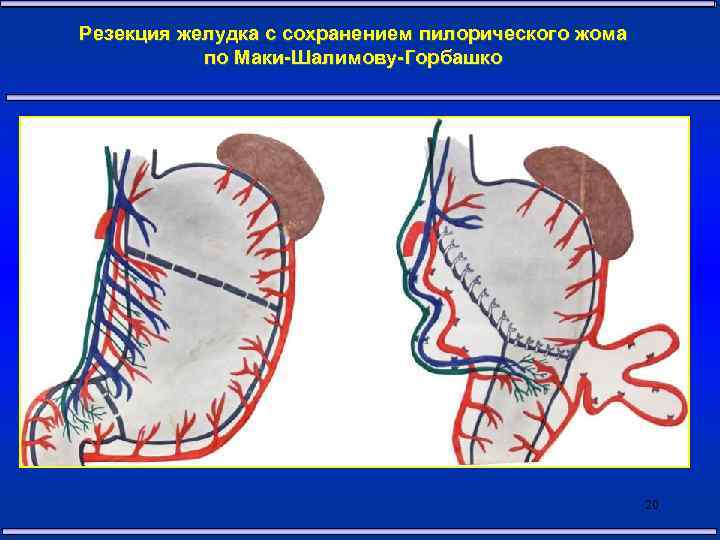
Резекция желудка с сохранением пилорического жома по Маки-Шалимову-Горбашко 20
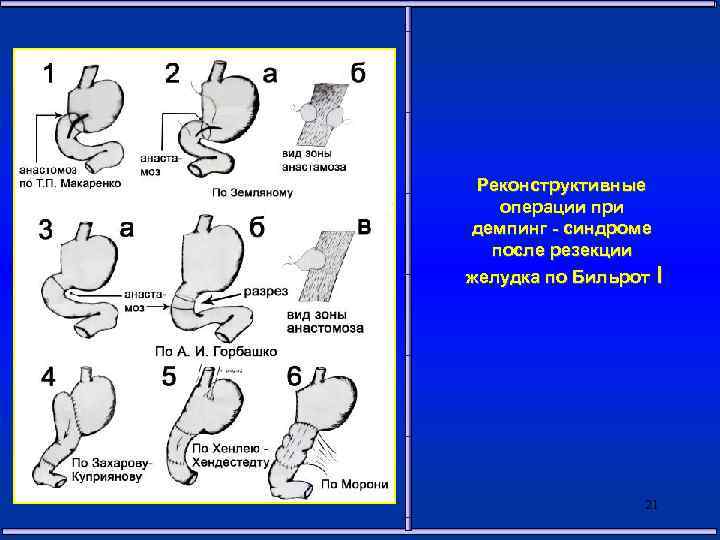
Реконструктивные операции при демпинг – синдроме после резекции желудка по Бильрот I 21

Реконструктивные операции при демпинг – синдроме после резекций По Бильрот II по Madding по Роth по Walters по Burnett 22

Гипогликемический синдром (поздний ДС) Характеризуется резкой слабостью, возникающей натощак, после физической нагрузки или через 1, 5 – 3 часа после приема пищи, сопровождаясь снижением сахара в крови до 3, 3 – 3, 89 ммоль/л. Наблюдается у 50% больных после резекций желудка по Б-II и у 0, 9% больных после резекций по Б-I Патогенез – связан с перепадами уровня сахара в крови, что приводит к нарушению инкреторной функции поджелудочной железы Клиника – слабость, головокружение, чувство голода, дрожание рук и ног, сердцебиение, потливость, брадикардия, иногда обморок. Купируется приступ прием кусочка сахара и хлеба. 23

Гипогликемический синдром (поздний ДС) • Степени тяжести: • 1 степень (легкая) – симптомы появляются через 2 – 2, 5 часа 2 – 3 раза в неделю, больные их практически не замечают • 2 степень (средняя) – симптомы появляются 2 – 3 раза в неделю, больные чувствуют их и стараются чаще есть • 3 степень (тяжелая) – симптомы отмечаются ежедневно, больные вынуждены питаться очень часто из-за приступов, заставляющих больных прекращать работу и лечь

Синдром приводящей петли Причины синдрома: I. – функциональные: Синдром приводящей петли наблюдается только после резекций по Б-II. Частота встречаемости – 5, 5 % – 42% Термин введен в практику в 1950 году (Roux) Клиника: при синдроме скапливается в приводящей петле до 3 л соков. Ощущение тяжести в эпигастральной области, нарастающее распирание в правом подреберье через 10— 15 мин после приема пищи, тошнота, горечь во рту. На высоте боли внезапно обильная рвота с желчью, приносящая облегчение – нарушение иннервации 12 -ти перстной кишки – нарушение иннервации сфинктера Одди Степени тяжести: – дискинезия, спазм отводящей петли II. – механические: – послеоперационные спайки – очень длинная приводящая петля – выпадение слизистой приводящей петли в культю желудка – анастомазит 1 степень (легкая) – рвота 1 – 2 раза в месяц, чувство тяжести в эпигастрии и умеренные боли после еды. Трудоспособность сохранена 2 степень (средняя) – рвота 2 -3 раза в неделю, выраженный болевой синдром. Объем рвотных масс 200 -300 мл. Трудоспособность снижена 3 степень (тяжелая) – ежедневные приступы болей, сопровождающиеся рвотой до 500 мл, похудание, слабость. Инвалидность 4 степень (крайне тяжелая) – глубокие дистрофические изменения со стороны внутренних органов вплоть до необра 25 тимых

Виды реконструктивных операций при синдроме приводящей петли 1 группа – операции, устраняющие перегибы приводящей петли или укорачивающие ее 2 группа – дренирующие операции: дуоденоеюноанастомоз по Ру, энтероанастомоз по Брауну 3 группа – реконструктивные операции: реконструкция резекции по Б – II в Б – I, гастроеюнодуоденопластика по Захарову-Генлею 26

Операции при синдроме приводящей петли 1 Подшивание приводящей петли 2 3 4 5 6 7 8 9 10 11 12 13 14 к париетальной брюшине и капсуле поджелудочной железы Подшивание приводящей петли к малой кривизне Резекция большого сальника Резекция избыточной приводящей петли Энтеро-энтероанастомоз Операция Bergeret Реконструкция по Ру Операция Таннера Операция Hoag-Steinberg Дуоденоеюноаностомоз по Брауну Резекция по Бильрот Вторичная гастроеюнопластика Сужение гастроеюноанастомоза Дегастроэнтеростомия и пилоропластика после ваготомии и 27 гастроэнтеростомии

Рецидив язвы желудка, пептические язвы анастомоза Рецидив язвы, возникновение пептической язвы анастомоза являются наиболее тяжелыми осложнениями операции и психически трудно переносимые больными. Встречаются от 0, 5% до 2, 5%. Главная причина – сохранившаяся после резекции повышенная переваривающая способность желудочного сока Клиника: возврат болевого синдрома либо как до операции, либо интенсивнее. Боли практически постоянные, изнуряющие, возможна иррадиация в спину, левую половину грудной клетки, изжога, рвота, похудание, возможны кровотечения Диагностика: ЭФГС, рентгеноскопия желудка, УЗИ, КТ, СКТ Причины пептических язв после резекции желудка I. – экономная резекция II. – оставленный участок антрального отдела III. – снижение защитных свойств слизистой оболочки тонкой кишки к действию желудочного сока IV. – ульцерогенная аденома поджелудочной железы – с-м Эллисона-Золлингера, аденома паращитовидных желез, надпочечников, повышенная возбудимость ков, 28 ядер блуждающих нервов

Виды оперативных вмешательств 1 Ререзекция желудка до необходимых размеров 2 Удаление оставленного участка антрального отдела желудка 3 При синдроме Золлингера – Эллисона либо выполнение гастрэктомии, либо самой опухоли поджелудочной железы 4 Трансторакальная торакоскопическая наддиафрагмальная стволовая ваготомия 29

Желудочно-ободочно-кишечный свищ 1 Прорыв пептической язвы анастомоза в просвет ободочной кишки приводит к формированию желудочно – ободочнокишечного свища, прорыв в тонкую кишку – желудочно – тонкокишечного свища. Частота 8% – 20%. 2 Клиника: уменьшаются или полностью исчезают боли, упорные профузные поносы, не поддающиеся лечению, с большим количеством непереваренных мышечных волокон, жирных кислот, возможно с непереваренной пищей, каловый запах из рта, каловая отрыжка, при которой газы могут воспламеняться, вызывая ожоги лица и ротовой полости, возможна каловая рвота, наличие мучительной жажды, головная боль, апатия, депрессия. При сохраненном аппетите больные быстро худеют. 3 Диагностика: ФГС, рентгеноскопия желудка, ФКС, ирригоскопия, копрограмма 4 Лечение: только оперативное – операции разобщения 30

Постваготомические синдромы (часть 1) 1 2 3 Рецидив язвенной болезни. Частота – до 19%.
