Атрофический гастрит полип желудка
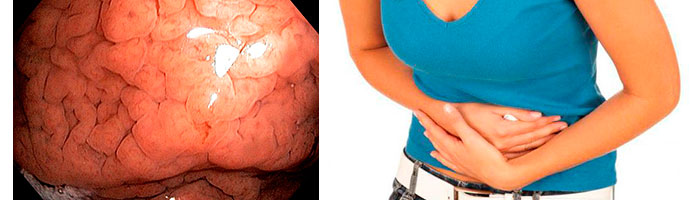
Атрофический гастрит — это хроническая форма гастрита, который приводит к исчезновению париетальных клеток желудка и, как следствие, к уменьшению секреции соляной кислоты, дефициту витамина В12 и мегалобластной анемии.
Данный тип гастрита приводит к тому, что слизистая желудка резко истончается, а железы атрофируются. Начало заболевания характеризуется повреждением дна желудка, затем нарушается выработка соляной кислоты и пепсиногена – ферментов, ответственных за пищеварение. После этого процесс только усугубляется, происходит травмирование желудка пищей, попадающей внутрь. Площадь атрофии зависит от степени травматизации.
Атрофический гастрит является одной из наиболее опасных форм хронического гастрита. Если вовремя не начать осуществлять комплексное лечение атрофического гастрита, он может достаточно быстро перерасти в рак желудка.
Очаговый атрофический гастрит
Этот вид проявляется формированием патологических воспалительных очагов в стенке желудка с компенсаторным усилением функции тех участков органа, которые не пострадали.
Легкие формы очагового гастрита сопровождаются небольшим дискомфортом в эпигастральной области, чувством жжения и боли после сразу еды. Тошнота и чувство тяжести могут появиться не только после обильной трапезы, а даже после легкого завтрака.
При игнорировании этих симптомов заболевание прогрессирует:
- больной теряет аппетит,
- к первоначальным симптомам добавляется изжога,
- болевой синдром усиливается
- человек теряет вес,
- появляется слабость и субфебрильная температура.
Часто течение очагового гастрита сопровождается повышением секреции соляной кислоты в просвет желудка и повышением общей кислотности, как при гастрите с повышенной кислотностью.
Антральный атрофический гастрит
Характеризуется развитием атрофии в антральной части – месте, где желудок переходит в двенадцатиперстную кишку. В большинстве случаев поражение слизистой возникает сначала в данном отделе, после чего начинает распространяться на остальные части желудка. В этой области локализованы клетки, отвечающие за продуцирование слизи.
Основные симптомы гастрита антрального отдела желудка, при котором данный отдел деформируется и сужается, таковы:
- снижение аппетита;
- отрыжка с неприятным привкусом;
- тошнота;
- изжога после приема пищи;
- чувство переполненности, тяжести, вздутия в желудке;
- диарея (иногда – запор);
- бурчание в животе;
- интенсивные спазматические боли в желудке, возникающие спустя полчаса – час после еды;
- общая слабость;
- раздражительность.
Атрофические изменения данного отдела приводят к прекращению выработки слизи, что может спровоцировать повышение кислотности желудка, которая в свою очередь со временем приведет к развитию язвенной болезни. Рубцевание язв становится причиной сужения пилорического отдела.
Причины возникновения
Почему возникает атрофический гастрит, и что это такое? В настоящее время до конца не изучены причины, вызывающие атрофический гастрит, но, несмотря на это специалисты в области гастроэнтерологии ссылаются на следующий список предполагаемых факторов, вызывающих патологический процесс:
- При употреблении слишком острых, пряных продуктов, чересчур холодной, плохо пережеванной и горячей пищи.
- Химические вещества – при попадании в полость желудка или при вдыхании паров щёлочи и кислоты возникает бурная химическая реакция, которая вредит состоянию слизистой желудка.
- Наличие вредных привычек – злоупотребление алкоголем, курением, частое употребление газированных напитков и кофе также приводит к развитию заболевания.
- Медицинские препараты – длительное применение лекарственных препаратов может отрицательно сказаться на слизистой оболочке.
- Рефлюкс – процесс заброса содержимого из кишечника в желудок. Вследствие данного процесса травмируется слизистая оболочка, что и приводит к возникновению атрофического гастрита.
- Также возникновение гастрита может стать следствием бактериальной инфекции или аутоиммунных процессов в организме. В первом случае заболевание проявляется вследствие размножения бактерий Helicobacter pylori. Изначально вследствие их жизнедеятельности проявляется поверхностный атрофический гастрит, затем переходит в более серьезную стадию. Второй случай характеризуется сбоем в работе иммунной системы, когда организм «поедает» собственные клетки, которые воспринимаются организмом как чужие.
Атрофический гастрит опасен тем, что лечение уже не дает гарантии на полное восстановление и выздоровление. Гастроэнтерологи расценивают данную форму гастрита как предраковое состояние. Атрофия слизистой оболочки и желез внутренней секреции желудка серьезно ослабляет иммунную систему в целом.
Организм начинает вырабатывать недостаточное количество иммуноглобулина, а антитела, которые должны бороться с чужеродными микроорганизмами, начинают «убивать» свои клетки. На фоне этого процесса у пациента развивается аутоиммунное заболевание.
Симптомы атрофического гастрита
Считается, что на первых этапах умеренно выраженного атрофического гастрита клиника стертая и не имеет специфических симптомов. Но на дальнейших стадиях появляется симптоматика, заставляющая врача задуматься о патологии именно желудка, а не другого органа.
Общие симптомы атрофического гастрита у взрослых:
- потеря аппетита;
- тяжесть и урчание в животе после еды, вздутие живота;
- постоянная отрыжка (воздухом) с неприятным запахом тухлыми яйцами;
- то запор, то понос;
- иногда ноющая боль в желудке после еды;
- В12 дефицитная и,или железодефицитная анемия;
- полированный язык;
- слабость потливость быстрая утомляемость;
- снижение массы тела на поздних стадиях заболевания.
Иногда может иметь место болевой синдром, когда чувство дискомфорта возникает в виде тупых ноющих болей, особенно после приема пищи. Однако отличительной особенностью атрофического гастрита является то, что болей может и не быть совсем, либо они могут проявляться слабо, почти незаметно для человека и, как правило, скоротечно. Острые боли отсутствуют при атрофическом гастрите.
С течением времени из-за нарушения всасывания в желудке и кишечнике питательных веществ и витаминов у больных может появиться сухость и бледность кожи, что обусловлено развившейся анемией. Из-за недостатка витамина А может ухудшиться зрение, а нехватка аскорбиновой кислоты может стать причиной повышенной кровоточивости десен, что еще больше усугубит проявления анемии.
Диагностика
Диагностика атрофического гастрита основана на анализе клинических проявлений болезни, данных эндоскопического исследования, гистологического исследования биоптатов СОЖ, на данных оценки функциональной активности желудка и диагностике инфекции Helicobacter pylori.
Функциональная диагностика атрофического гастрита включает в себя:
- измерение рН метрии, при помощи которой можно определить секреторную способность париетальных клеток;
- изучение активности ферментов желудка и общей протеолитической активности желудочного сока;
диагностика моторной функции пищеварительного тракта, основанная на результатах гастрографии.
Суточная рН–метрия является «золотым стандартом» оценки секреторной функции желудка при атрофическом гастрите. Ее проведение необходимо для определения тактики лечения пациента, прогноза и контроля эффективности терапии. В среднем суточная рН колеблется от 3 до 6.
Обязательным исследование при любой форме гастрита является определение наличия на слизистой оболочке бактерии Хеликобактер пилори. Данное исследование позволяет определиться с причиной поражения слизистой оболочки органа, так как в большинстве случаев предрасполагающим фактором развития атрофического гастрита является длительно текущая инфекция Хеликобактер.
Лечение атрофического гастрита
В случае атрофического гастрита лечение назначается с учетом стадии течения разрушительного процесса, состояния секреторной функции, общего состояния пациента и с учетом сопутствующих заболеваний:
- Начинать лечение атрофического гастрита у женщин и мужчин необходимо с изменения режима и рациона питания. Диета направлена на предупреждение механической травматизации слизистой оболочки желудка, поэтому пища должна тщательно измельчаться и приниматься теплой. Жирные сорта мяса и рыбы, мясные бульоны, грибы, специи и продукты, раздражающие оболочку желудка, должны быть исключены из рациона – кислое, жареное, острое, маринованное, копченое, соленья также убираем. Помимо этого, не рекомендуется принимать в пищу газированные напитки, кофе, алкоголь, легкоусвояемые углеводы (шоколад, конфеты, пирожные, сдобу).
- Уничтожение Helicobacter pylori, если кислотоустойчивые бактерии оказывают заметное влияние на патогенез. Методы эрадикации Хеликобактер пилори постоянно совершенствуются.
- Заместительная терапия. При серьезном нарушении секреции соляной кислоты и пепсиногена, возможно использование натурального желудочного сока – Абомин, Пепсидил, Ацидин-пепсин. А также препараты ферментов поджелудочной железы – Мезим, Панкурмен, Креон, Панкреатин.
- Снятие болей. При сильных болях возможно применение холинолитических препаратов – Метацин, Платифиллин, Гастроцепин, и спазмолитических средств – Но- шпа, Галидор, Бускопан, Папаверин.
- Стимуляция мышц желудка. Лекарственные средства, такие как Церукал, Мотилиум возможно назначать для улучшения двигательной функции желудка.
Все указанные выше препараты назначают в период активной фазы воспаления желудка с явлениями атрофии. В период ремиссии главный принцип лечения – восполнение недостающих для полноценного пищеварения веществ.
Можно ли вылечить атрофический гастрит?
Данное заболевание можно вылечить, но исключительно под наблюдением медиков. Лечение атрофического гастрита у женщин и мужчин назначается исключительно с учетом общего состояния здоровья пациента, стадии, состояния секреторной функции, сопутствующих проблем и так далее.
Диета
Диета при атрофическом гастрите подбирается в соответствии с возрастом больного, его индивидуальными особенностями, стадией болезни и сопутствующими заболеваниями. Она направлена на то, чтобы сократить термическое, химическое и механическое травмирование желудка.
Как правило, при обострении заболевания назначается диета №1 – механически, термически и химически щадящая: питание 5-6 раз в сутки малыми порциями, в пищу употребляются слизистые протертые супы-пюре, нежирные бульоны, сухари, кисели, каши.
При уменьшении признаков воспаления диетические рекомендации становятся менее строгими, назначается диета №2. Ее целью является восстановление нарушенных пищеварительных функций и ограничение нагрузки на желудочно-кишечный тракт при сохранении полноценности пищевого рациона больного.
Важные условия данной диеты, способствующие стимуляции желудочной секреции, – это строгое соблюдение режима в питании, тщательное пережевывание пищи и спокойная обстановка во время еды.
Прогноз
Прогноз заболевания хуже у пациентов возрастной группы старше 50 лет – в этом возрасте метапластические процессы развиваются гораздо быстрее и чаще приводят к малигнизации.
Большое значение для полного выздоровления имеет раннее начало лечения, а также степень эрадикации инфекционного агента. Если при повторном обследовании после курса антихеликобактерной терапии в желудочном содержимом определяются микроорганизмы, то курс следует повторить.
Профилактика
Медики считают основным фактором в успешной профилактике атрофического гастрита своевременное лечение helicobacter pylori. Все, что для этого нужно — пройти специальный курс лечения, который в среднем длится от семи до четырнадцати дней. Обычно пациентам выписываю три препарата, в большинстве своем антибиотики.
Категорически запрещается лично заниматься выбором правильных лекарств, так как это может быть чревато осложнениями. Только профессиональный врач является компетентным в подобных вопросах.
Источник
 Многие задаются вопросом: атрофический гиперпластический гастрит — что это такое, и как лечить болезнь. Патологическая форма часто сопровождается воспалением, травмирующим слизистую желудка. Гастрит считают заболеванием хронического характера, несвоевременное диагностирование и неадекватное лечение которого может спровоцировать тяжелые осложнения. Болезнь протекает в нескольких стадиях, каждая из которых имеет характерные признаки.
Многие задаются вопросом: атрофический гиперпластический гастрит — что это такое, и как лечить болезнь. Патологическая форма часто сопровождается воспалением, травмирующим слизистую желудка. Гастрит считают заболеванием хронического характера, несвоевременное диагностирование и неадекватное лечение которого может спровоцировать тяжелые осложнения. Болезнь протекает в нескольких стадиях, каждая из которых имеет характерные признаки.
Патогенез заболевания
Этиология атрофического гиперпластического гастрита, симптомы и лечение которого разнятся в зависимости от формы, изучена мало. Развитие патологии провоцируют патологические изменения, происходящие в эпителиальной ткани органа. Заболевание чаще диагностируется у мужчин старше 40 лет. Женщины страдают от разрастания полипов реже. Дети переносят гастрит легче: болезнь нередко отступает благодаря ускоренному процессу регенерации в клетках желудка. У взрослых пациентов ткани атрофируются полностью.
Перманентное воспаление влечет за собой развитие нарушений функциональной активности органа, дегенеративные процессы происходят стремительно. Гиперплазия желудочных стенок сопровождается образованием аденом, узлов и кист. Со временем заболевание прогрессирует, распространяясь на здоровые ткани. При сложных проявлениях диагноз можно поставить только на основе результатов обследований, назначенных пациенту лечащим врачом. Основной целью лечебной терапии считают восстановление нормального пищеварения и прекращение роста полипозных образований.
 Причины возникновения и симптомы
Причины возникновения и симптомы
Предрасполагающие факторы провоцируют уплотнение желудочных стенок и размножение клеток слизистой. К причинам развития гастрита относят:
- врожденные дефекты (пилоростеноз, атрезия, ахалазия пищевода);
- мутация антионкогена (при синдроме Золлингера-Эллисона);
- генетическая предрасположенность (наследственный фактор);
- нарушения обменных процессов, притормаживающих клеточное восстановление;
- длительные психотравмирующие ситуации, затяжная депрессия;
- прием некоторых медикаментов (глюкокортикостероиды, антибиотики, цитопротекторы);
- недолеченные ранее заболевания инфекционного или аутоиммунного характера (волчанка, гепатит, склеродермия, брюшной тиф, дизентерия);
- глистные инвазии (аскаридоз, лямблиоз, трихинеллез);
- попадание в организм патогенных бактерий, вирусов и грибков (candida spp., haemophilusinfluenzae, helicobacter pylori, cytomegalovirus);
- аллергическая реакция на некоторые продукты питания;
- избыточное поступление некоторых витаминов в организм;
- мультифакториальное расстройство пищеварения (целиакия);
- скудный, несбалансированный рацион;
- систематическое употребление алкогольных напитков, курение;
- нарушения нейрогуморальной и паракринной регуляции;
- тяжелое отравление химикатами или наркотическими веществами.
Иногда патология протекает бессимптомно, поэтому выявить гастрит на ранней стадии сложно. Пациенты начинают жаловаться на ухудшение состояния по мере прогрессирования болезни. Характерные для заболевания симптомы:
- боли в области эпигастрия, отдающие в поясницу или лопаточную область;
- быстрая утомляемость, общая слабость;
- гиповитаминоз;
- головокружения (вплоть до потери сознания от сильной боли);
- дефицит железа, характеризующийся частичной или полной алопецией, бледностью кожи;
- снижение защитных функций организма;
- тяжесть в желудке после каждого приема пищи;
- потеря веса;
- отсутствие аппетита, изменение гастрономических пристрастий;
- скачки температуры, вызванные разрывом кровеносных сосудов;
- приступы тошноты и рвоты;
- повышенное слюноотделение;
- избыточное газообразование;
- диарея, сменяющаяся запором;
- изжога;
- горький привкус во рту, отрыжка;
Регулярное воздействие провоцирующих факторов на пораженный орган повышает риск развития рецидива.
Классификация гастрита
Клиническое течение характеризуется 4 фазами развития заболевания:
- Симптомы отсутствуют, пищеварительная функция нормальная. Структурные изменения слизистой практически не видны.
- Симптоматика слабо выражена, пациент жалуется на небольшую тошноту и боль. Гипертрофия тканей незначительная.
- Эпителий активно трансформируется, болевые приступы имеют затяжной характер.
- Антральное атрофическое воспаление прогрессирует, начинается некроз ткани.
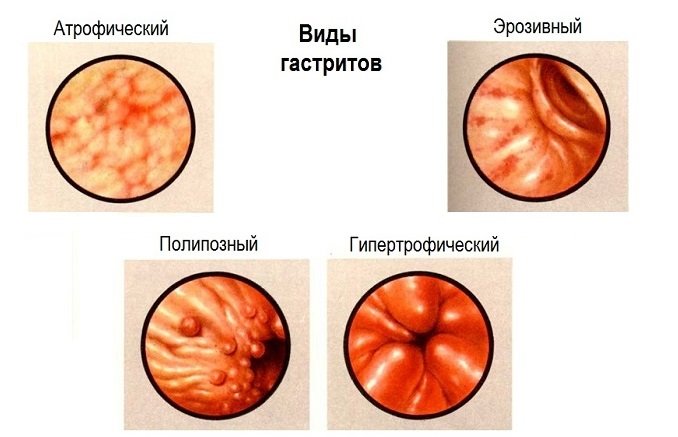
Выделяют несколько форм поражающего слизистую ЖКТ гастрита. Классификация всех форм заболевания:
- Гипертрофический гастрит (гигантский, болезнь Менетрие). При патологии отмечается образование складок высотой до 3-4 см, снижение скорости синтеза соляной кислоты и количества обкладочных клеток. Внутреннюю поверхность желудка покрывает плотный налет, что ускоряет образование узлов и кист.
- Рефлюксный. В желудок проникает содержимое кишечника, что провоцирует раздражение слизистой. Оболочка повреждается желчью.
- Зернистый. На внутренней поверхности образуются плотные узлы диаметром до 3-4 мм. Очаговый характер поражения ускоряет рост кист.
- Бородавчатый. На стенках желудка появляются крупные единичные бородавки.
- Поверхностный. Наиболее легкая форма, захватывает только поверхностный слой (призматический) органа.
- Эрозивный. Характеризуется образованием складок и язв на фоне гиперсекреции желудочного сока. На слизистой оболочке присутствуют узлы.
- Мультифокальный (полипозный). При этом типе патологии наблюдается инфицирование органа бактериями, пониженная кислотность и повышенная выработка гастрина (гормона). На задней стенке желудка образуются полипы и аденомы (злокачественные опухоли). Риск перерождения в онкологическое заболевание высок.
- Аутоиммунный. Патологическая атрофия клеток приводит к нарушениям пищеварительного процесса на фоне снижения скорости продуцирования желудочного сока.
- Диффузный. Поражает практически весь желудок. Множественная гиперплазия позволяет выявить патологию.
- Очаговый. Воздействует на некоторые участки желудка. Часто развивается на фоне дефицита витаминов группы B при инфицировании бактерией Хеликобактер.
- Ригидный (антральный). Симптомы гастрита сходны с проявлением язвы, аппендицита и холецистита. В полости желудка образуются складки, уровень кислотности повышается, естественная перистальтика нарушена.
Если в патогенезе присутствует атрофия, риск развития онкологии повышается.
 Методы диагностирования
Методы диагностирования
Диагностика гастрита осуществляется несколькими методами, самым эффективным из которых считают эзофагогастродуоденоскопию (ЭГДС и биопсия). Обследование позволяет четко увидеть изменения слизистой и стадию болезни.
Также к способам диагностики относят:
- компьютерную томографию и МРТ;
- анализ на онкомаркеры;
- рентгенографию органов пищеварения;
- анализ на бактерии (включая helicobacter pylori);
- копрограмму.
Копрограмма позволяет специалистам оценить ферментативную активность и способность переваривать пищу. Пациент должен сдать кал на анализ. Внутрижелудочная pH-метрия позволяет исследовать качество и уровень соляной кислоты. Анализ кала и крови (СОЭ, общий, биохимический, на лейкоциты и гемоглобин) — обязательная процедура. Окулярный или видеоэндоскоп, введенный в полость желудка, поможет обследовать орган изнутри, поэтому фиброгастродуоденоскопию считают одним из методов диагностики гастрита.
Способы лечения
 Лечение гастрита осуществляется в несколько этапов. Терапия подбирается индивидуально в зависимости от стадии, формы патологии и общего состояния больного.
Лечение гастрита осуществляется в несколько этапов. Терапия подбирается индивидуально в зависимости от стадии, формы патологии и общего состояния больного.
Медикаментозная терапия
Медикаментозная лечение включает в себя прием лекарственных средств, позволяющих приостановить патологические процессы в пищеварительном тракте:
- Антибиотики. К часто назначаемым средствам при гастрите относят Кларитромицин, Метронидазол и Амоксициллин. Препараты широкого спектра действия активны в отношении патогенных микроорганизмов (включая бактерии Хеликобактер Пилори). Курс лечения составляет 14 дней. Режим дозирования определяется индивидуально. В инструкции по применению к антибиотикам прописана примерная схема приема — не более 2 таблеток в сутки.
- Препараты, содержащие висмут. Лекарственные средства, в составе которых присутствует дицитрат висмута, не только уничтожают бактерии, но и купируют распространение воспалительных процессов и образуют защитную оболочку внутри желудка. К ним относят Улькавис, Новобисмол или Де-Нол. Суточная норма медикаментов — не более 4 таблеток в день.
- Медикаменты, снижающие кислотность. Врач часто назначает Эзомепразол, Пантопразол и Омепразол. Блокаторы соляной кислоты хорошо переносятся пациентами и не вызывают привыкания. Капсулы или таблетки необходимо принимать целиком, не разжевывая. Примерный режим дозирования — 1-2 единицы в сутки.
- Лекарства, восстанавливающие пораженные стенки желудка. Защиту слизистой обеспечивает Алмагель, Маалокс, Гастал или Фосфалюгель. Препараты выпускаются в виде эмульсии или таблеток. Принцип их действия основывается на способности действующих веществ обволакивать желудок и поглощать токсины. Терапевтический эффект наблюдается спустя 15-20 минут после первого применения.
- Спазмолитики. Помогают справиться с болевыми приступами. При гастрите можно принимать Пенталгин, Дротаверин или Но-Шпу. Основные компоненты медикаментов разглаживают гладкую мускулатуру и купируют спазм. Обезболивающие можно принимать до 3 раз в сутки.
- Прокинетики. Устраняют избыточное газообразование и успокаивают кишечник. Чтобы восстановить перистальтику, больному назначают Итоприд или Тримедат. Медикаменты этой категории ускоряют процесс переваривания пищи и опорожнения кишечника.
- Витаминно-минеральные комплексы. При гастрите большинство витаминов организмом не усваивается, поэтому риск развития авитаминоза повышается. Восстановить защитные силы организма поможет фолиевая кислота, витамин B12, препараты Сорбифер и Феррум Лек.
- Ферментные медикаменты. Чтобы нормализовать секрецию соляной кислоты и устранить тяжесть, в состав комплексной терапии включают Панкреатин, Мезим или Ацидин-Пепсин. В составе присутствуют желудочные ферменты, полученные из животных.
Все препараты имеют абсолютные противопоказания к применению. Самостоятельный подбор медикаментов категорически запрещен.
 Народные средства
Народные средства
Средства народной медицины помогают снизить выраженность характерных симптомов гастрита и улучшить общее состояние пациента. В сравнении с медикаментами они действуют более мягко, но не гарантируют полного выздоровления. Атрофический гиперпластический гастрит, лечение народными средствами:
- Корень аира. Корневище нормализует выработку кислоты и повышает аппетит. На основе экстракта готовят настойку: 15 г. сухого корня заливают коньяком (1 л.) и настаивают 6 недель. В готовое средство нужно добавить 100 мл жидкого цветочного меда. Принимают 1 ч. л. 2-3 раза в сутки.
- Черника. Свежие ягоды, перетертые с сахарным песком, можно есть трижды в день. Средство нормализует пищеварение и защищает пораженную слизистую от раздражения.
- Бананы. Спелая ягода благодаря мягкой текстуре обволакивает желудок и повышает аппетит. Ее можно употреблять с медом после каждого приема пищи.
Для лечения гастрита используют семена тмина и укропа. Из них готовят отвары.
 Диета и другие рекомендации
Диета и другие рекомендации
Пациентам, страдающим атрофическим гастритом, необходимо придерживаться специальной диеты. Правильное сбалансирование питание поможет избежать развития осложнений. Привычный рацион необходимо скорректировать заранее, исключив из него все запрещенные продукты:
- маргарин;
- куриный, свиной, бараний жир;
- соленое и копченое сало;
- грибы, белокочанную капусту, щавель, репу, томаты, бобовые культуры, редьку;
- финики, красный и белый виноград, гранаты, яблоки (кислые сорта), цитрусовые;
- варенье, шоколад, сдобу;
- консервы (мясные, рыбные, овощные);
- жирные сорта мяса и рыбы;
- молочные продукты с повышенной жирностью (сметану, сливки, сыр);
- крепкий чай или кофе;
- свежевыжатые соки (абрикосовый, яблочный, гранатовый, грейпфрутовый, апельсиновый).
Категорически запрещено употреблять острую и жирную пищу. Любые соусы (майонез, томатная паста) подлежат исключению из рациона. К разрешенным продуктам относят:
- каши (геркулесовую, гречневую), приготовленные на воде;
- нежирное мясо (курицу, крольчатину, индейку) и рыбу (хек, минтай, камбалу, щуку);
- кисломолочные фабрикаты (кефир, натуральный йогурт);
- макароны из твердых сортов пшеницы;
- несоленое сливочное и растительное масло;
- ржаной или злаковый хлеб;
- свежие овощи (морковь, огурцы, картофель) и фрукты (груши, нектарины, персики);
- негазированные напитки (чай, минеральную воду, компоты).
Питание должно быть дробным, в сутки пищу принимают 4-5 раз небольшими порциями. Еду подогревают до +40…+45°C. Необходимо соблюдать соотношение белков, жиров и углеводов. Специалисты рекомендуют пациентам в сутки пить по 2-3 л жидкости. В рационе должны преобладать свежие овощи и фрукты, богатые витаминами.
 Важно обратить внимание на способ приготовления пищи. Разрешенные продукты отваривают, запекают или тушат. Допустима легкая пассировка в небольшом количестве растительного масла. Жарку и фритюр нужно игнорировать.
Важно обратить внимание на способ приготовления пищи. Разрешенные продукты отваривают, запекают или тушат. Допустима легкая пассировка в небольшом количестве растительного масла. Жарку и фритюр нужно игнорировать.
Осложнения и профилактика
При отсутствии адекватного лечения гастрит развивается с осложнениями. В запущенных случаях патология перерастает в язву или онкологическое заболевание. К возможным последствиям относят:
- структурные изменения эпителиальной ткани органа;
- уменьшение париетальных клеток;
- нарушение пищеварительной функции;
- железодефицит (анемию);
- стремительную потерю веса;
- снижение уровня сывороточного белка;
- гастропарез или устойчивую диспепсию на фоне атонии;
- гипохлоргидрию.
Профилактические мероприятия предупреждают развитие гастрита:
- Физическая активность. Регулярные занятия спортом позволяют укрепить иммунитет, что позволит организму своевременно сформировать защитный ответ на инфицирование. Пациентам с хроническим или острым гастритом нагрузка подбирается индивидуально.
- Психоэмоциональная стабильность. Больным необходимо избегать стресса и нервных перегрузок. Длительные психотравмирующие ситуации замедляют функциональную активность органов пищеварения.
- Медикаментозное воздействие. Некоторые препараты (антибиотики, нестероидные противовоспалительные средства, ацетилсалициловая кислота) негативно воздействуют на слизистую желудка. Принимать их бесконтрольно категорически запрещено.
Пищевая профилактика основывается на употреблении только свежих, качественных продуктов. Посещать места общественного питания не рекомендуется, из рациона нужно исключить пищу быстрого приготовления. От никотина и алкогольных напитков следует полностью отказаться.
Источник
