Атрезия желудка у плода на каком сроке можно увидеть

Патологии органов пищеварительной системы встречаются у плода нередко как самостоятельно, так и в комплексе с другими аномалиями внутренних органов. На них приходится до 21% пороков у новорождённых и 34% случаев младенческой смертности.

Причины нарушений формирования органов ЖКТ у плода, статистика
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки. Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки.
Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Патологии кишечника
К аномалиям 12-перстной кишки относятся:
Атрезия. Встречается в 1 случае из 10 000. Заключается в полной непроходимости кишечника вследствие патологического сращения стенок органа. В 37% случаев сопровождается другими аномалиями — конской стопой, слиянием шейных позвонков, несимметричным положением рёбер и пр.
Ещё в 2% случаев атрезия кишечника сопровождается атрезией пищевода, гигромой заднего прохода, незавершённом поворотом желудка и т.п. В основном это типично для плода с хромосомными нарушениями, в частности с трисомией по 21 хромосоме.
90% беременностей заканчиваются выкидышем или замиранием развития в течение первых 2-х триместров. Остальные 10% беременностей с патологией 12-перстной кишки завершаются рождением детей, страдающих различными пороками: у 31% имеется обструкция дыхательных путей (закупорка инородным телом вроде кисты, опухоли), 24% — парез лицевого нерва (нарушением функциональности мимических мышц).
Только 1% малышей ведёт относительно нормальный образ жизни после проведения сложнейшей операции при условии отсутствия хромосомных нарушений.
Внутрикишечная мембрана. Это плёнка, перекрывающая просвет кишечника, появившаяся в результате нарушения разрастания внутреннего слоя 12-перстной кишки. Встречается в 1 случае из 40 000. На УЗИ визуализируется как слабоэхогенное образование. Просвет кишечника при этом сужен на несколько миллиметров, контуры слизистой оболочки чёткие.
Патология не является показанием для прерывания беременности. В зависимости от расположения мембраны она удаляется после рождения малыша методом дуоденотомии (вскрытием просвета кишечника с последующим удалением мембраны).
Мальротация. Заключается в нарушении нормального вращения и фиксации 12-перстной кишки. Если средняя кишка совершила полный оборот на кровоснобжающей ножке, это может привести к прекращению кровоснабжения и отмиранию средней кишки.
Пренатальный диагноз можно поставить с 24 недели, причём в 61,5% беременностей наблюдалось многоводие. На УЗИ выявляется анэхогенный double-buble 3 следствие расширение кишки и желудка.
Хотя даже незначительное расширение на сроке 16-22 недели должно вызывать тревогу. В норме 12-перстная кишка видна на УЗИ только с 24 недели. Дополнительно в 62% случаев выявляются у плода пороки развития сердца, мочеполовой системы, других органов ЖКТ. После исследования на кариотип в 67% случаев выявляются хромосомные отклонения, из которых на 1 месте стоит синдром Дауна.
Стеноз. Выявляется у 30% новорождённых, в основном у мальчиков. Это частичная непроходимость 12-перстного кишечника, локализованная в одном месте. В основном наблюдается в верхних отделах и сопровождается аномалиями поджелудочной железы. На УЗИ отчётливо виден на сроке от 24 недель при использовании допплеровского метода в изучении кровотока кишечника.
Стеноз успешно устраняется и имеет более благоприятные перспективы, чем атрезия. Не требует прерывания беременности.
Megaduodenum. Это увеличение размеров 12-перстной кишки до размеров, иногда превышающих размеры желудка. Встречается в 1 случае из 7500. Может являться следствием кольцевидной поджелудочной железы, когда головка органа кольцом окручивает кишечник, либо атрезии или стеноза 12-перстной кишки. На УЗИ диагностируется на 24 неделе. Верхняя часть брюшной полости вздута очень сильно, в то время как нижняя часть впалая.
Гиперэхогенность кишечника. Чем выше плотность исследуемой ткани, тем больше будет эхогенность. На УЗИ эхогенность кишечника плода должна быть ниже эхогенности костей, но выше, чем у таких пористых органов, как печень, лёгкие или почки. Когда эхогенность кишечника равна по плотности эхогенности костной ткани, говорят о гиперэхогенности.
Патология выявляется не ранее чем на 16 неделе. Она свидетельствует об отклонении в развитии плода. Повышенная эхогенность случается при преждевременном старении плаценты, внутренних инфекциях, несоответствии размеров плода сроку беременности, эндокринном заболевании муковисцидозе, кишечной непроходимости (стенозе).
УЗИ следует пройти в нескольких разных клиниках во избежание ошибки специалиста. Только при окончательном подтверждении диагноза женщину отправляют на более детальное обследование — биохимический скрининг, анализ на ТОРЧ-инфекции, кордоцентез и анализ амниотической жидкости. Окончательный диагноз ставится на основе комплексного анализа, а не только УЗИ обследования.
Дивертикулы (кисты). Они имеют разные названия — дупликационные кисты, удвоенная кишка, энтерогенная дивертикула. Заключается в отпочковании от стенок кишки образования в эмбриональный период. Образуются не только в кишечнике, но и по всему ЖКТ от гортани до ануса.
Считается, что причиной раздвоения стенок служит нарушение кровоснабжения пищеварительной трубки плода. Кисты на УЗИ гипоэхогенны, бывают как однокамерными, так и многокамерными. Стенки кист двухслойны и имеют повышенную перистальтику, имеют гиперэхогенность, если содержат кровь.
Визуализируются кисты кишечника на 2 триместре и часто сочетаются с другими патологиями. Точность визуализации кист кишечника у плода составляет 66,6%. Данная патология не является показанием к прерыванию беременности, потому что в неосложнённых случаях оперируется и устраняется.
Аномалия формы, размера, положения и подвижности кишечника. Ко 2 триместру беременности должен обратиться вокруг брыжеечной артерии против часовой стрелки на 2700. При нарушении эмбриогенеза можно выделить следующие патологии: отсутствие поворота, несостоявшийся поворот и неполный поворот.
На УЗИ при аномалиях поворота кишечника у плода отмечается многоводие и расширение петель кишечника без перистальтики. В случае перфорации кишечника возникает микониевый перитонит — заражение вследствие выхода наружу содержимого кишечника. Обнаруживается патология поздно, только на 3 триместре, что требует немедленной подготовки женщины к родоразрешению.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Также не исключены и метаболические нарушения. Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины.
Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни.
В некоторых случаях порок органов брюшной полости ставится ошибочно. Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
На экране монитора видна псевдоомфалоцеле — ошибочная визуализация выхода органов брюшной полости за пределы брюшной стенки. Иногда УЗИ «не видит» значительных пороков. Так, грыжа по форме и эхоструктуре напоминает петли кишечника, в этом плане большую помощь оказывает допплерометрия, позволяющая увидеть кровоток.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Желудок
На 16-20 неделе визуализируется желудок плода как анэхогенное образование круглой или овальной формы в верхних отделах брюшной полости. Если желудок не наполнен амниотическими водами, то можно говорить об атрезии пищевода (полном отсутствии просвета).
При диафрагмальной грыже желудок смещён и также не может быть определён на УЗИ. Также амниотическая жидкость отсутствует при поражении ЦНС у плода.
Если плод заглатывает вместе с жидкостью кровь, в желудке визуализируются гиперэхогенные включения. Они также видны при опухолях желудка, но они обычно сопровождаются другими пороками развития. Размеры органа увеличиваются при кишечной непроходимости, многоводии, утолщении стенок, отсутствии малой кривизны.
Уменьшение размеров желудка типично для микрогастрии, которая возникает на фоне отсутствия мочевого пузыря или неправильного положения печени. В 52% случаев плод погибает до 24-й недели беременности, ребёнок рождается нежизнеспособным.
Щелевидный желудок характерен для недоразвитии на ранних стадиях беременности. Данная патология исправляется после рождения малыша: ребёнку конструируют желудок из части тонкого кишечника. Операция крайне сложная, но аномалия не является показанием для выполнения аборта.
Атрезия желудка характеризуется отсутствием эхотени и предполагает образование плёнки с отверстием или без него, расположенной поперёк стенок желудка. Если это изолированная патология, то в 90% случаев она устраняется хирургически. Но обычно атрезия желудка сочетается со сращиванием пищевода, асцитом (излишним скоплением жидкости), недоразвитостью лёгких.
Агенезия желудка предполагает полное отсутствие органа. Это типично для тяжёлых хромосомных аномалий, от которых плод погибает в пренатальный период. Большое значение в диагностике имеет УЗИ на 22 неделе. некоторые отклонения исчезают сами собой, а некоторые требуют немедленного вмешательства.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Желудок начинает определяться при ультразвуковом исследовании брюшной полости плода в большинстве случаев с 11-12 нед беременности. В эти сроки, как и во второй половине беременности он обнаруживается в виде образования округлой или овальной формы с анэхогенным содержимым, расположенного в верхнелевых отделах брюшной полости.
Среди аномалий желудка, доступных для пренатальной ультразвуковой диагностики, к настоящему времени описаны атрезия, микрогастрия и аномальное расположение.
Атрезия желудка (пилорическая атрезия) относится к очень редким порокам. Ее частота у новорожденных составляет в среднем 1:100 000 и не превышает 1% от всех гастроинтестинальных атрезий. Е.Д. Черствой и соавт. отмечают, что в 10% случаев этого порока имеет место тяжеобразная форма атрезий, в остальных наблюдениях выход из желудка закрыт мембраной, локализующейся в антральной или пилорической области. Нередко в мембране имеется перфоративное отверстие.
Пилорическая атрезия достаточно часто сочетается с буллезным эпидермолизом, что в большинстве случаев заканчивается летально, а также с другими редкими аутосомно-рецессивными заболеваниями и комбинированными синдромами, что поддерживает генетическую природу заболевания.
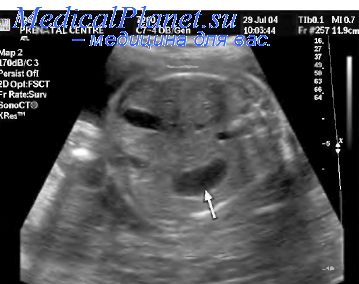
Пренатальная диагностика атрезий выходного отдела желудка в 20-24 нед нередко вызывает трудности и основывается на косвенных эхографических признаках: стойком увеличении размеров желудка в сочетании с многоводием. В литературе встречаются лишь единичные сообщения, посвященные пренатальной диагностике атрезий пилорического отдела желудка.
A. Weisman и соавт. сообщили о случае диагностики атрезий пилорического отделажелудка плода в 22 нед. G. Rizzo и соавт. применили цветовое допплеровское картирование для диагностики гастроэзофагального рефлюкса у плода с пилорической атрезией в 33 нед. V. Nazzaro и соавт. удалось обнаружить пилорическую атрезию у плода в двух случаях. V. Suma и соавт. представили эхограммы двух случаев пренатальной диагностики атрезий желудка в 34 и 35 нед. Ультразвуковая идентификация аномалии была основана на визуализации увеличенного в размерах желудка и расширения дистального отдела пищевода.
В то же время I. Bader и соавт. и J. Bass считают, что достоверная пренатальная диагностика пилорической атрезий невозможна вследствие отсутствия патогномоничныхультразвуковых признаков. Кроме этого, некоторыми авторами сообщалось о пренатальном ультразвуковом изображении «double-bubble» в случаях пилорической атрезий.
В наших исследованиях атрезия пилорического отдела желудка плода встретилась в 2 случаях. Ее частота составила 1 случай на 24 869 обследованных. В первом случае она была изолированной и была вызвана мембраной пилорического отдела желудка. При динамическом эхографическом наблюдении выявлено выраженное многоводие и значительное увеличение размеров желудка. На основании этих данных был установлен пренатальный диагноз обструктивного поражения желудочно-кишечного тракта на уровне выходного отдела желудка. В связи с выраженным многоводием проводился разгрузочный амниоцентез, направленный на пролонгирование беременности, которая завершилась срочными оперативными родами. Новорожденная девочка с признаками высокой кишечной непроходимости была переведена в специализированный стационар, где успешно прооперирована. После операции ребенок выписан в удовлетворительном состоянии.
В другом наблюдении атрезия пилорического отдела желудка входила в состав множественных пороков (стеноз гортани, дисплазия легких, асцит, гидроторакс) и являлась тяжеобразной формой атрезий. У плода в 22 нед также было отмечено увеличение размеров желудка). Беременность прервана по медицинским показаниям.
Лечение атрезий пилорического отдела желудка только хирургическое. Прогноз зависит от наличия сопутствующих пороков. При подозрении на сочетание атрезий выходного желудка с буллезным эпидермолизом (семейный анамнез) необходима фетальная биопсия кожи. При изолированной атрезий пилорического отдела желудка выживаемость после оперативного лечения достигает 95,2%.
Учебное видео по развитию желудочно-кишечного тракта (эмбриогенезу)
– Читать далее “Микрогастрия у плода. Аномальное расположение желудка у плода.”
Оглавление темы “Патология органов ЖКТ плода.”:
1. Стеноз и атрезия легочной артерии у плода. Диагностика стеноза и атрезии легочной артерии плода.
2. Двойной выход главных артерий из правого желудочка. Диагностика аномалии легочного ствола у плода.
3. Аномалии впадения верхней полой вены. Опухоли сердца у плода.
4. Омфалоцеле. Ранняя диагностика омфалоцеле у плода.
5. Гастрошизис. Пренатальная диагностика гастрошизиса у плода.
6. Патология пищевода у плода. Атрезия пищевода.
7. Патология желудка у плода. Атрезия желудка.
8. Микрогастрия у плода. Аномальное расположение желудка у плода.
9. Патология кишечника у плода. Обструктивные поражения двенадцатиперстной кишки.
10. Обструктивные поражения тонкой кишки. Диагностика обструктивных поражений тонкой кишки.
Источник
Атрезия пищевода – врожденный порок развития с частичным отсутствием пищевода, представленным разобщенными между собой проксимальным и дистальным сегментами. Атрезия пищевода в педиатрии относится к наиболее тяжелым порокам, несовместимым с жизнью без раннего хирургического вмешательства.
Атрезия пищевода наблюдается у 0,1-0,4% новорожденных (13,5% всех случаев пороков развития ЖКТ). Соотношение мужского и женского пола среди больных с атрезией пищевода составляет 1:1.
Атрезия пищевода часто сочетается с врожденными пороками других органов и систем: атрезией хоан, пилоростенозом, агенезией желчного пузыря, синдромами VATER и VACTERL (пороками развития позвоночника, атрезией заднего прохода, ВПС, трахеопищеводным свищом, дисплазией лучевых костей, аномалиями почек, пороками развития конечностей).
В 5% случаев атрезия пищевода сопутствует хромосомной патологией (синдрому Патау, Эдвардса или Дауна).
До 30-40% новорожденных с атрезией пищевода имеют различную степень недоношенности и внутриутробную задержку развития. Течение беременности плодом с атрезией пищевода часто сопровождается угрозой выкидыша в I триместре и многоводием.
Сроки возникновения атрезии пищевода: (Собрала сроки с разных сайтов, информация может повторяться, но благодаря этому можно сопоставить сроки формирования данного порока)
1) Возникновение атрезии связано с нарушениями формирования (закладки) пищевода на ранних стадиях (с 4 по 12 недели) внутриутробного развития плода. Пищевод и трахея, развиваются из одного общего зачатка – краниального отдела первичной кишки и в раннем эмбриогенезе сообщаются друг с другом. Атрезия пищевода может появиться в процессе их разделения при нарушении направления и скорости роста трахеи и пищевода, неполной отшнуровке дыхательной трубки от пищевода и нарушении его питания, а также при неправильном процессе реканализации, который проходят все образования кишечной трубки.
2) Атрезия пищевода возникает при несоответствии направления и скорости роста трахеи и пищевода, а также процессов вакуолизации пищевода в период от 20-го до 40-го дня внутриутробного развития.
3) Порок связан с нарушениями на ранних стадиях эмбрионального развития. Трахея и пищевод развиваются из одного зачатка и поначалу соединены друг с другом, их разделение начинается на 4-5 неделе внутриутробного развития и заканчивается к 10-12 неделе. Если по каким-то причинам нарушается направление и скорость роста пищевода, то возникает его атрезия.
Диагностика и лечение
Благодаря все большему распространению ультразвукового исследования беременных атрезия пищевода при условии высокой квалификации врача-узиста диагностируется еще в начальный период беременности. Так, желудок плода с данным пороком развития имеет аномально малые размеры. Ввиду того, что плод не способен проглатывать околоплодные воды, у беременной также диагностируется многоводие. (Наверное надо дать моим тупым узистам в ЖК почитать данные статьи, зачем я им деньги платила за УЗИ и ведение беременности я не пойму, порок конечно сложный, но его уже можно диагностировать 100% с 5-го месяца беременности это точно, но наши тупые все-таки, других слов нет, все бы ничего, но было упущено драгоценное время, вот и все…
В общем девочки из Алматы, не ходите в клинику Век на УЗИ и не вставайте там на учет, ищите других специалистов, это я теперь знаю хороших Узистов которые смогли все-таки диагностировать порок, жаль что только поздно…..
И так, я отклонилась не много от темы, извините, накипело просто, продолжаю:
В 50-70% случаев атрезии пищевода встречаются сочетанные пороки развития:
врожденные пороки сердца (20-37%),
пороки ЖКТ (20-21%),
дефекты мочеполовой системы (10%),
дефекты опорно-двигательного аппарата (30%),
дефекты черепно-лицевой области (4%).
Факторы при беременности, которые могут вызвать нарушения у плода:
курение;
употребление алкоголя;
прием наркотиков;
воздействие рентгеновских лучей в первом триместре беременности;
прием лекарственных средств, негативно влияющих на ребенка;
неблагоприятная экологическая обстановка;
воздействие вредных химикатов (например: на работе, связанной с ядами); возраст женщины (старше 35 лет). С возрастом повышается риск возникновения каких-либо пороков, даже при отсутствии остальных негативных факторов.
Безусловно эти факторы здоровья не прибавят детям, но в общем ученые подробно не изучали из-за чего возникает такой довольно распространенный порок, и пишут всем при ВПР и МВПР стандартные причины, честно общалась с мамами у кого детки такие же были как и моя, никто из мам не курил, не пил, лекарства не принимал, про экологию не буду даже сильно писать, тогда бы все рожали таких деток с отклонениями, алкоголь вообще такая тема, сама лично знаю двух соседок которые бухают и бухали запоями, но тем не менее у каждой по два и три ребенка и никаких явных отклонений, если только мамам не нужны и живут с бабушками… А вот рентген исключать нельзя, встречала таких мам которые про него упоминали.
Добавлю свои предполагаемые причины, повторюсь что они лишь предполагаемые:
1) Я сильно переболела на раннем сроке с температурой (возможно грипп)
2) Торч инфекции (герпес, краснуха, цмви, токсоплазмоз и прочие инфекции) все пишут что страшно лишь первичное заражение, но есть небольшой процент что и при рецидиве могут быть последствия, в моем случае если только губной герпес 1 типа так как есть антитела G к нему, ну и краснуха которой я еще в детстве переболела, тоже есть антитела. Врач из реанимации где лежала дочка, так тщательно пытал меня только насчет инфекций и других причин не выяснял и не спрашивал даже, хоть я ему уже все возможные анализы предоставляла, сдавала каждую инфекцию по три раза, так как действительно верила что только внутриутробная инфекция может быть причиной. Я могу еще поверить что например моя наследственная тромбофилия дала о себе знать и плюс я еще заболела гриппом в тот период и этот вирус еще больше помог сгустить кровь, (как известно что инфекции хорошо сгущают кровь) так что она повлияла на развитие ребенка и его задержку развития, я считаю что только совокупность факторов могла дать такие последствия, вот в это я больше верю.
3) Мутации системы гемостаза и фолатного цикла, о них расписывать не буду, у меня есть посты в журнале, там я про свои мутации написала, они пока лидируют из всех возможных причин
4) Ну и генетика конечно же, не могу исключить и ее, хоть и сдавали кариотипы и они в норме. Например так как у меня с мужем больше нет детей, кто знает что за гены нам передали предки, может мы правда носители какого-нибудь гена которое передается через три колена к примеру и мы вот с мужем встретились, будем надеяться что это не так, т.к. помимо этого порока у нас еще были другие пороки. Генетика вообще темный лес, если даже на Западе не добились больших успехов в изучении данного направления, то что говорить про нас.
В общем написала наверное больше для себя и для анализа ситуации, но может кому-то поможет, а может кто-то дополнит список возможных причин. И да есть огромный форум на эту тему
https://deti.mail.ru/forum/klubnyj_blok/klub_roditelej_osobyh_detej/atrezija_pishhevoda/
Там конечно в большинстве случаев мамочки живых таких деток, но можно взять на заметку и это воодушевляет, что многие мамочки уже родили вторых здоровых деток, я так понимаю вообще без обследований, просто на свой страх и риск.
В общем всемнам желаю Удачи в наших попытках!!!!!
Источник
