Антральный отдел желудка где находится фото со стороны живота
Рак антрального отдела желудка встречается чаще других злокачественных новообразований данного органа. Он может длительное время протекать бессимптомно, поэтому его нередко диагностируют уже на 4 стадии. Провести радикальное лечение в такой ситуации уже нельзя. Предотвратить запущенные случаи можно с помощью регулярной гастроскопии.
Общая информация
Злокачественные опухоли желудка занимают пятую позицию в общей онкологической структуре заболеваемости в России и третье место среди причин смертности от неопластических новообразований. Мужчины страдают данным видом рака в 1,3 раза чаще, чем женщины. Максимальный уровень заболеваемости отмечается в возрасте от 60 до 65 лет.
Причины развития
К раку антрального отдела желудка приводят следующие факторы:
- Образ жизни – стрессы, адинамия, вредные привычки, отсутствие режима и т. д.
- Характер питания – избыток поваренной соли и углеводов, недостаток витаминов и микроэлементов, грубая пища, травмирующая поверхность эпителия и способствующая заселению бактерией Хеликобактер пилори на слизистых оболочках 12-перстной кишки и желудка.
- Инфицирование бактерией Хеликобактер пилори.
- Состав потребляемой воды. Если она содержит нитраты и нитриты, они под воздействием микроорганизмов превращаются в желудке в нитрозамины, являющиеся мощными канцерогенами.
- Эндогенные причины – дуоденогастральный рефлюкс, наследственность, снижение местного и гуморального иммунного ответа и т. д.
Запускают процесс канцерогенеза в желудке, как правило, свободные радикалы, образующиеся при воспалении. Поэтому рак практически всегда возникает на фоне хронической патологии. К предраковым болезням относят:
- аденоматозные полипообразные разрастания (аденомы желудка);
- хроническую язву;
- оперированный по поводу доброкачественных патологий желудок;
- хроническое воспаление различной природы, в том числе болезнь Менетрие и аутоиммунный гастрит типа А.
Большую роль в развитии злокачественных новообразований играет дисплазия слизистой оболочки.
По данным ряда исследований, из-за хронического гастрита, возникает порядка 75-85% случаев рака желудка.
Симптомы рака антрального отдела желудка
Среди клинических симптомов, сопровождающих злокачественные новообразования желудка, можно выделить несколько групп:
- общие (астенический синдром, анемия);
- желудочные (диспепсические жалобы, болевой синдром);
- связанные с отдалёнными метастазами (при 4 стадии) и характеризующиеся поражением конкретных органов и структур.
По характеру течения злокачественные опухоли желудка имеют 3 клинических варианта:
- латентный (бессимптомный);
- безболевой;
- с болевым синдромом.
На начальной стадии рак может развиваться бессимптомно или сопровождаться клиникой фонового заболевания. Большинство пациентов (2/3) предъявляют жалобы, типичные для хронического гастрита. Они испытывают периодический дискомфорт, ощущение переполнения желудка после приёма пищи, отрыжку, изжогу, тошноту, рвоту, вздутие живота и другие симптомы.
Иногда первым признаком рака становится пальпируемая опухоль в желудке, что характерно для латентной формы заболевания. Как правило, в скором времени присоединяется выраженный болевой синдром.
Чтобы не пропустить развитие злокачественного образования в антральном отделе, следует пользоваться рекомендациями А.И. Савицкого, который ещё в 1951 году создал симптомокомплекс «малых признаков». Он подчеркнул важность того, что начальные проявления рака должны оцениваться в совокупности.
Данный синдром включает в себя:
- Необъяснимая регулярная или постоянная слабость, быстрая физическая и умственная утомляемость, снижение работоспособности.
- Немотивированное стойкое снижение аппетита, вплоть до анорексии, с преимущественным отвращением к мясной пище.
- Резкая потеря массы тела.
- Систематическое ощущение желудочного дискомфорта, когда периодически или постоянно после еды возникает чувство тяжести, переполненности желудка, болезненность, вследствие чего человек становится привередливым в выборе пищи.
- Изменение эмоционального фона – пациент становится замкнутым, отчуждённым, теряется интерес к окружающему, вплоть до апатии и глубокой депрессии.
При инфицировании опухоли антрального отдела появляются признаки интоксикации организма. Если новообразование желудка осложнилось кровотечением, будут наблюдаться типичные симптомы – рвота «кофейной гущей», дегтеобразный стул, тахикардия, выраженная слабость, головокружение, вплоть до обморока. При перфорации стенки органа появятся острые нестерпимые «кинжальные боли», холодный пот, резкое ухудшение общего состояния, иногда потеря сознания. Также опухоль, расположенная в антральном отделе, способна полностью перекрыть выход из желудка в 12-типерстную кишку, что приведёт к застою пищи и соответствующей клинической картине – рвоте съеденной пищей, выраженной «тяжести» в эпигастрии, истощению и т.д.
Если метастазы рака поразили печень, характерными проявлениями будут желтуха, кожный зуд, болезненность и дискомфорт в правом подреберье. При канцероматозе основным симптомом станет асцит (скопление жидкости в брюшной полости). Запоры и боли в животе могут свидетельствовать о метастазе Шницлера (опухоль дугласова пространства).
Классификация
Злокачественные опухоли антрального отдела желудка классифицируют по:
- Гистологическому строению – муцинозная аденокарцинома, медуллярный рак с лимфоидной стромой, недифференцированная форма и т. д.
- По Лаурену – кишечный, диффузный, смешанный, неклассифицируемый типы.
- Макроскопическому критерию – ранний и распространённый рак.
- Японской классификации, основанной на путях лимфооттока и поражении регионарных лимфатических узлов.
- Международной системе TNM с определением стадии процесса.
Реже используются прочие классификации.
Локализация и метастазирование
Злокачественные новообразования способны располагаться в любом отделе желудка. При поражении его антральной области опухоль может локализоваться ближе или дальше от привратника, что будет определять клиническое течение и хирургическую тактику.
При раке антрального отдела метастазирование происходит несколькими путями:
- По стенке желудка с инвазией в окружающую здоровую слизистую оболочку.
- С током крови в отдалённые органы – печень, лёгкие, кости, поджелудочная железа и т.д.
- Лимфогенным путём в регионарные лимфоузлы.
- С помощью имплантации клеток рака по брюшине – канцероматоз.
Чаще встречается лимфогенное метастазирование. При раке антрального участка опухолевые «отсевы» в лимфатических узлах обнаруживаются у половины пациентов.
Диагностика рака антрального отдела желудка
Диагностические мероприятия при опухолях желудка всегда начинаются с опроса, сбора анамнеза и осмотра пациента. Врач выясняет, были ли у больного родственники, которые умерли от рака, имеет ли человек вредные привычки, хронические болезни пищеварительной системы и т. д. Дальнейшая диагностика преследует две задачи: установить наличие и распространение опухолевого процесса в антральной области желудка и обнаружить отдалённые метастазы.
План обследований включает в себя:
- лабораторные тесты;
- эндоскопическое исследование пищевода, желудка, 12-типерстной кишки, с прицельным забором материала с 6-8 разных точек;
- анализ желудочного сока;
- рентгенологические методы.
Дополнительно могут быть назначены: УЗИ желудка, КТ органов брюшной полости и грудной клетки, сцинтиграфия скелета, кровь на онкомаркеры (РЭА, СА19.9, СА72.4 и SСС) и другие исследования.
Лечение
При злокачественных опухолях желудочно-кишечного тракта радикальным лечением считается оперативное вмешательство. При хирургическом удалении новообразований желудка 1 и 2 стадии в большинстве случаев удаётся добиться полного излечения.
«Ранний рак» (in situ или T1a-N0M0) преимущественно убирают с помощью эндоскопического доступа, с диссекцией подслизистого слоя. Опухоль должна быть высокой или умеренной степени дифференцировки, на превышать более 2 см в поперечнике и не иметь изъязвления. В остальных случаях вопрос об операции, её объеме и доступе решается индивидуально с учётом многих факторов. Основными из них являются:
- стадия процесса, форма роста первичного новообразования, местное распространение рака;
- степень поражения регионарных лимфатических узлов;
- общее состояние пациента, его готовность и «способность» перенести оперативное вмешательство, с удалением части или всего желудка;
- наличие отдалённых метастазов.
При локализации опухоли в пилороантральном отделе в большинстве случаев показана субтотальная дистальная резекция желудка. Объём радикальной операции при раке – это удаление опухоли «единым блоком», с отступом от здоровых тканей на 5-7 см в зависимости от типа роста, с обязательной лимфодиссекцией. Если проводится гастрэктомия (удаляется весь орган), важным этапом является последующая реконструкция, для восстановления возможности энтерального питания. Также при злокачественных опухолях желудка могут выполняться паллиативные хирургические вмешательства (обходные анастомозы, ликвидация метастазов и т.д.).
Часто операция сочетается с облучением и/или лекарственной терапией. Последняя может быть назначена перед, вовремя или после хирургической манипуляции. Лучевая терапия проводится либо интраоперационно, либо после оперативного вмешательства. Комбинированный метод применяется наиболее часто, так как обеспечивает удаление основного очага и «убивает» имеющиеся и потенциальные «отсевы» рака в лимфоузлы и другие органы и ткани организма.
В ряде случаев используется ФДТ (фотодинамическая терапия) и таргетные препараты. Также всем пациентам с новообразованиями желудка проводится адекватное симптоматическое лечение и реабилитационные мероприятия.
Осложнения и рецидивы
После удаления опухоли из желудка, особенно при объёмных операциях, высок риск развития последующих осложнений. К ним относятся:
- рецидив рака;
- кровотечение и анемия;
- гнойно-септические осложнения, вплоть до перитонита;
- несостоятельность культи желудка или созданных анастомозов;
- гипоксия;
- панкреонекроз;
- кишечная непроходимость;
- тромбоэмболия;
- инфаркт миокарда, пневмония и прочие осложнения от перенесённого вмешательства и наркоза.
После операций при раке желудочно-кишечного тракта остаётся высоким риск летального исхода, особенно при объёмных, технически сложных вмешательствах, например, после полного удаления желудка – от 11 до 25%. Большое влияние на частоту осложнений и смертность оказывает уровень подготовки хирурга и анестезиолога.
Прогноз
Отдалённые результаты при раке пилороантральной области желудка зависят от стадии процесса, гистологического типа опухоли, своевременности начатого лечения и возраста пациента. Согласно статистическим данным, 5-летняя выживаемость в среднем составляет:
- при первой стадии рака – 87-100%;
- при второй стадии рака – 70-80%;
- при третьей стадии рака – около 20%.
При наличии отдалённых метастазов прогноз резко ухудшается.
Профилактика
Профилактические мероприятия против рака, в том числе новообразований желудка, включают в себя здоровый образ жизни, полноценный сон (минимум 8 часов в сутки), исключение стрессов и контактов с канцерогенными факторами и т. д. Чтобы в организме не образовывались злокачественные клетки, иммунная система должна работать «без сбоев». Очень важно своевременно диагностировать и лечить все хронические заболевания, особенно патологию желудка.
Большая роль в профилактике рака пищеварительной системы отводится правильному питанию. Учёные доказали, что ежедневное употребление большого количества свежих ягод, фруктов, овощей и зеленого чая существенно снижает риск появления и развития злокачественных образований желудка. Ведь в этих продуктах содержится много антиоксидантов (витамины А, С, Е, B6, В9, β-каротины, селен, цинк и т.д.). Они защищают слизистую органа от травмирующего действия свободных радикалов, предупреждая нитрозирование и воздействие других канцерогенных веществ.
Врачи рекомендуют не нарушать режим питания, питаться регулярно, небольшими порциями, делая акцент на здоровой еде. Чтобы предупредить болезни желудка, желательно свести к минимуму потребление фастфуда, продуктов, содержащих искусственные красители, ароматизаторы, консерванты и другие вредные вещества. Также для исключения рака следует ежегодно посещать врача и по показаниям проходить эндоскопическое исследование ЖКТ.
Специалисты Европейской клиники имеют большой опыт в лечении злокачественных новообразований ЖКТ. Даже сложные пациенты, от которых отказались другие врачи, могут рассчитывать на объективный и профессиональный подход, а также на лечение, которое поможет улучшить качество жизни и уменьшить интенсивность клинических проявлений.
Источник
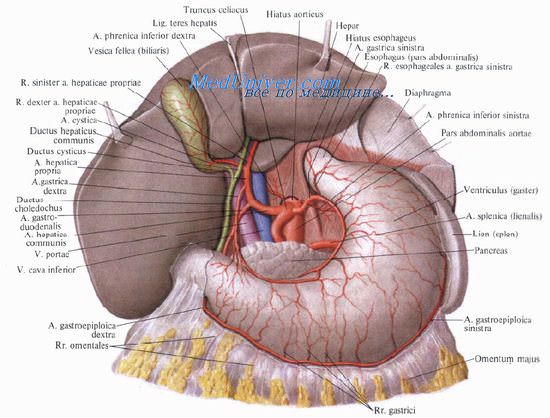
Топографическое разделение желудка. Брюшина и связки желудка.В медицинской литературе нет удовлетворяющего всех топографического разделения желудка. Анатомы, рентгенологи и хирурги до сих пор не пришли к общему мнению в определении различных частей желудка. Классическое разделение желудка на кардиальную часть, дно, тело, антральный отдел и привратник не всегда одинаково интерпретируется различными авторами. В основном это обусловлено отсутствием внешних границ, которые позволили бы отличать одну часть желудка от другой (за исключением привратника). Отсюда вытекает несколько произвольное разделение желудка на участки. Тем не менее, для выполнения статистических исследований локализации различных поражений желудка необходимо универсальное разделение его на участки. Далее мы вкратце опишем каждый сегмент желудка, кроме кардии и привратника. Дно или свод желудкаЭто наивысшая часть желудка, расположенная выше проходящей через вершину угла Гиса горизонтальной линии. Слизистая оболочка дна желудка покрыта секреторными клетками, продуцирующими слизь, а также главными и обкладочными клетками, которые вырабатывают, соответственно, пепсиноген и соляную кислоту. В дне желудка соотношение главных и обкладочных клеток ниже, чем в теле желудка. Тело желудкаЭто наибольший сегмент желудка, соединяющий кардиальную часть и дно желудка, расположенные выше, с антральным отделом, расположенным ниже. Слизистая оболочка тела желудка содержит эпителий, секретирующий слизь, но главным образом характеризуется большим числом главных клеток. Кардиальная часть, дно и тело составляют вместе две третьих величины желудка.
Антральный отдел желудкаЭто наиболее низко расположенный сегмент желудка, переходящий в двенадцатиперстную кишку, от которой он отграничен кольцом привратника. Визуально четкой линии, разделяющей тело и антральный отдел, нет. Только микроскопическое исследование может выявить структурные отличия одного от другого. Слизистая оболочка антрального отдела не содержит ни главных, ни обкладочных клеток и поэтому не вырабатывает пепсиноген или соляную кислоту, но продуцирует гормон гастрин. который стимулирует секрецию обкладочных клеток. Гастрин – это сильнодействующий полипептидный секрет G клеток слизистой оболочки антрального отдела. Стимулирующее действие гастрина на продукцию кислоты примерно в 30 раз сильнее, чем гистамина. Гастрин оказывает на слизистую желудка выраженный эффект, который, несомненно, играет роль при синдроме Zollinger-Ellison. Слизистая оболочка антрального отдела распространяется в проксимальном направлении преимущественно по малой кривизне и, в меньшей степени, по большой. Долгое время считалось, что угловая вырезка является гранипей между антральным отделом и телом желудка. В настоящее время определена ошибочность этого мнения, поскольку слизистая антрального отдела распространяется на несколько сантиметров выше вырезки. Антральный отдел составляет примерно одну треть всей поверхности желудка. Брюшина и связки желудкаЖелудок полностью покрыт брюшиной, за исключением небольшого участка задней стенки около кардии. Листки брюшины укрывают переднюю и заднюю стенку желудка, распространяются на малую и большую кривизну, где принимают участие в формировании печеночно-желудочной и желудочно-ободочной связок. Печеночно-желудочная связка подходит к малой кривизне желудка от внутренней поверхности печени. Желудочно-ободочная связка соединяет большую кривизну желудка и поперечную ободочную кишку. Артерии, вены, лимфатические сосуды и нервы проходят вдоль большой и малой кривизны желудка между двумя листками брюшины. Сосуды на малой кривизне проходят в стенке желудка, в то время как сосуды на большой кривизне отдалены от нее на расстояние от 1 до 3 см. Желудочно-печеночная связкаКлассическое описание этой связки включает три различные части: плотную часть (pars condensa), слабую часть (pars llaccida) и печеночно-двенадцатиперстную связку. 1. Плотная, или верхняя, часть – наиболее твердая в желудочно-печеночной связке. Через этот сегмент может проходить от 2 до 5 % аберрантных печеночных артерий. Они известны как левые печеночные или печеночно-желудочные артерии и отходят от левой желудочной, или венечной, артерии. Эти артерии будут рассмотрены более подробно при описании кровоснабжения желудка. 2. Слабая часть желудочно-печеночной связки – это наибольшая часть, расположенная между плотной частью и печеночно-двенадцатиперстной связкой. Эта часть образуется из двух листков брюшины, формирующих просвечивающийся, тонкий, практически бессосудистый слой, который легко разрушается пальцами. 3. Печеночно-двенадцатиперстная связка – наиболее низко расположенная часть желудочно-печеночной связки. Она составляет переднюю стенку отверстия Winslow. В этой связке проходят элементы ворот печени. В ее передней части справа располагается общий печеночный проток, слева – печеночная артерия. Воротная вена находится сзади. Печеночно-двенадцатиперстная связка соединяет проксимальную, или подвижную, часть верхней горизонтальной части двенадцатиперстной кишки с нижней поверхностью печени. Желудочно-ободочная связкаЭта связка начинается от большой кривизны желудка, соединяется с поперечной ободочной кишкой, затем, опускаясь в брюшную полость, формирует большой сальник, после чего возвращается и плотно присоединяется к поперечной ободочной кишке. Желудочно-селезеночная связка представляет собой продолжение желудочно-ободочной связки и соединяет верхнюю часть большой кривизны желудка с воротами селезенки. Перед вхождением в желудочно-ободочную связку через эту связку проходят короткие желудочные сосуды ижелудочно-сальниковая артерия. Другим продолжением желудочно-ободочной связки является селезеночно-ободочная связка, которая соединяет поперечную ободочную кишку и нижний полюс селезенки. В верхней части большой кривизны желудка можно обнаружить диафрагмально-желудочную связку, которая соединяет дно желудка с диафрагмой. Эта связка может состоять только из фиброзной ткани, но может быть часто пронизана ветвями коротких сосудов. Подтягивание за желудочно-ободочную связку или ее продолжение может привести к повреждению капсулы селезенки с развитием кровотечения и возникновением необходимости выполнения спленэктомии. Брюшина, покрывающая переднюю стенку желудка, поднимается ккардиальнойчасти, занимая ее переднюю стенку, переходит на абдоминальный отдел пищевода и заднюю брюшную стенку и впоследствии простирается на нижнюю поверхность диафрагмы. Брюшина задней стенки желудка поднимается и достигает кардиальной части, возвращается назад и вниз, распространяется на заднюю брюшную стенку, не покрывая при этом кардию и абдоминальный отдел пищевода. Для мобилизации абдоминального отдела пищевода необходимо рассечь брюшину пищевода и диафрагмы вместе с плотной частью желудочно-печеночной связки. Рассечение плотной части освобождает правую часть абдоминального отдела пишевода. Брюшина, которая покрывает переднюю и заднюю стенки желудка, распространяется дистально и заканчивается, покрывая привратник и проксимальную, или подвижную, часть верхней горизонтальной ветви двенадцатиперстной кишки. Дистальный сегмент верхней горизонтальной части двенадцатиперстной кишки фиксируется аналогично ее нисходящей, нижней горизонтальной и восходящей частям, прикрепляясь кзадней стенке брюшной полости задней париетальной брюшиной. – Также рекомендуем “Артерии желудка. Левая желудочная или венечная артерия желудка.” Оглавление темы “Хирургическая анатомия желудка и двенадцатиперстной кишки.”: 1. Хирургическая анатомия желудка. Формы, стенки и кривизна желудка. 2. Кардиальная часть желудка. Пилорическая часть желудка. 3. Топографическое разделение желудка. Брюшина и связки желудка. 4. Артерии желудка. Левая желудочная или венечная артерия желудка. 5. Печеночная артерия. Топография печеночной артерии. 6. Селезеночная артерия. Венозная система желудка. 7. Лимфатическая система желудка. Особенности лимфатической системы желудка. 8. Нервная система желудка. Хирургическая анатомия двенадцатиперстной кишки. 9. Анатомические варианты двенадцатиперстной кишки. Артерии двенадцатиперстной кишки. 10. Грыжи пищеводного отверстия диафрагмы. Лечение грыжи пищеводного отверстия диафрагмы. |
Источник
